遗传毒性杂质和手性异构体杂质的控制 - 副本
- 格式:pptx
- 大小:1.31 MB
- 文档页数:30


栓剂质量控制研究的相关技术要点在《中国药典》2020年版四部通则增修订内容(第七批)0107栓剂(2020 版第一次征求意见稿)项下规定:栓剂系指原料药物与适宜基质等制成供腔道给药的固体制剂。
栓剂因施用腔道的不同,分为直肠栓、阴道栓和尿道栓。
直肠栓为鱼雷形、圆锥形或圆柱形等;阴道栓为棒状。
阴道栓可分为普通栓和膨胀栓。
阴道膨胀栓系指含药基质中插入具有吸水膨胀功能的内芯后制成的栓剂;膨胀内芯系以脱脂棉或粘胶纤维等经加工、灭菌制成。
栓剂作为一种非口服局部给药的固体制剂,克服了口服制剂中一些难以避免的不足,如药物不受或少受胃肠道pH值或酶的破坏,避免药物对胃黏膜的刺激性,避免肝脏首过效应,适宜不便口服给药的患者等。
近年来该剂型发展迅速,相继出现了中空栓剂、双层栓剂、泡腾栓剂、海绵栓剂、凝胶栓剂、微囊栓剂、渗透泵栓剂、缓释栓剂以及不溶性栓剂等新型栓剂。
随着新型栓剂的增加以及科学研究的不断深入,药典中收载的评价方法难以对栓剂进行全面的质量评价,本文对当前的研究进展和法规要求进行了简要整理分析,旨在为栓剂质量研究者提供一些思路和参考。
一、相关指导原则•中国药典2015年版四部通则0107栓剂•中国药典2020年版四部通则增修订内容(第七批)0107栓剂(2020 版第一次征求意见稿)•中国药典2015年版四部通则0922融变时限检査法•国家食品药品监督管理总局药品审评中心《局部作用阴道制剂(阴道片、阴道栓)仿制药的评价技术要求(征求意见稿)》20181024 •欧洲药典2.9.22 Softening time determination of lipophilic suppositories二、质量研究内容在仿制药研究中,根据目标产品的质量概况(QTPP)确立制剂的关键质量属性(CQA),阴道栓的CQA包括但不限于以下研究:性状(如形状、尺寸、硬度、重量、体积等)、融变时限(融变过程)、pH值(或酸度)、溶出度(或释放度)、有关物质、含量测定、微生物限度、抑菌剂及抗氧剂含量、原料的晶型和粒度等。

药物(原料药和制剂)开发不同阶段杂质研究和控制策略全面地了解和控制杂质是药品研发注册的一项重要期望。
在药物开发过程中,为获得确保患者暴露于杂质时的安全性的必要信息,对杂质(实际存在或潜在)的研究通常是阶段性的。
本文讨论了药物开发过程中杂质研究的阶段性目标、监管机构对于各阶段研究内容的期望以及各药企的常规做法。
化学合成原料药的杂质研究主要包括工艺杂质,如中间体、副产物、遗传毒性杂质、残留溶剂和元素杂质。
强制降解试验常用于研究原料药和制剂的降解杂质。
本文讨论了药物开发不同阶段开展强制降解研究的目的和程度。
1、化学原料药—工艺杂质1.1 有关物质在临床试验前首先需进行安全性研究,在这种情况下,有关物质(即与药物结构相关的工艺杂质或降解产物)通常可以控制在毒理学关注的最低阈值以下,或确认毒理学合格。
早期临床试验暴露时间短,并且试验过程中对受试者或患者监控严密,均降低了杂质引起安全性问题的风险。
早期临床试验阶段的杂质限度,通常根据毒理学研究过程中在受试对象上观察到的安全水平制定。
随着临床试验暴露量的持续发展和变更,杂质限度可能会随之变化。
一些公司在早期研究阶段选择使用ICH鉴定限和质控限。
Teasdale等人最近基于药物暴露于患者的总体毒性考虑,提出了更宽泛的限度要求。
药物开发创新与质量国际联盟(International Consortium for Innovation and Quality in Pharmaceutical Development,简称IQ Consortium)工作组提出的鉴定限和质控限是ICH Q3的三倍,该限度可作为早期阶段质量标准的限度或作为内部警报限度。
对于提交注册或开发到3期临床阶段的药物,务必需符合ICH限度要求。
原料药合成过程中使用的起始原料、中间体、试剂、催化剂和溶剂均是明显的潜在杂质。
在合成路线中距终产品的距离(即步骤数)通常与潜在杂质被清除的可能性相关。
商业化的合成路线被确认后,需开展杂质清除和衍生研究,以确定工艺控制的关键点。

附件化学药品创新药I期临床试验申请药学共性问题相关技术要求为鼓励创新,加快新药创制,满足公众用药需求,国家局发布了《关于调整药物临床试验审评审批程序的公告》(2018年第50号,以下简称50号公告),实行临床试验默许制以及pre-IND沟通流制度。
自50号公告实施以来,符合要求的创新药I期临床试验申请均得到了快速审评。
对于I期临床试验申请,为了保障受试者的安全,药学审评通常重点关注与安全性相关的问题,例如杂质、稳定性、无菌制剂生产条件和除菌/灭菌方法、以及临床前动物安全性评价试验与后续人体临床试验所用样品的质量可比性等。
国家局发布的《新药I期临床试验申请技术指南》(2018年第16号)对相关药学研究内容和资料提交要求已经进行了阐述,但是审评中发现部分创新药I期临床试验申请仍然存在一些与上述安全性内容相关的药学问题。
为了更好地实施国家局50号公告,促进创新药的研究和开发,本技术要求对创新药I期临床试验申请药学共性问题进行总结,以供申请人参考。
一、关于样品试制共性问题:提供的样品试制信息非常有限,处方工艺信息(特别是涉及复杂原料药或者复杂制剂时)过于简单。
一般性要求:参照《新药I期临床试验申请技术指南》相关要求提供原料药和制剂的生产商、生产地址和处方工艺信息,汇总关键研究批次(包括用于安全性研究、稳定性研究、临床研究(如已制备)等批次)的试制信息、关键项目的批分析数据等。
对于复杂原料药(例如多肽、小分子核酸、聚合物产品、含多个手性中心、含发酵工艺或者天然来源等药物)、复杂制剂(例如微球/微乳/脂质体、胶束、透皮制剂、吸入制剂等)、复杂给药途径(例如制备成混悬液、乳液或者凝胶通过皮科、眼科和耳用等局部给药)以及复杂药械组合产品,应注意对重要的生产步骤、设备和工艺参数等进行较为详细的描述。
对于无菌制剂,应对无菌生产条件和除菌/灭菌方法等进行较为详细的描述,并且提供无菌保障措施。
鉴于国内目前临床试验申请为60天默许制,I期临床试验申请如果研究资料符合要求通常可快速开展临床试验,建议申报I期临床试验时(特别是涉及复杂原料药和制剂、复杂给药途径、药械组合产品时)在拟定的临床样品制备地点至少完成1批样品的制备,并且提供相关的试制信息、检验报告。


遗传毒性杂质控制指导原则遗传毒性杂质控制指导原则用于指导药物遗传毒性杂质的危害评估、分类、定性和限值制定,以控制药物中遗传毒性杂质潜在的致癌风险。
为药品标准制修订,上市药品安全性再评价提供参考。
一、总则遗传毒性(Genotoxcity)是指遗传物质中任何有害变化引起的毒性,而不考虑诱发该变化的机制,又称为基因毒性。
遗传毒性杂质(Genotoxic Impurities,GTIs)是指能引起遗传毒性的杂质,包括致突变性杂质和其它类型的无致突变性杂质。
其主要来源于原料药的生产过程,如起始原料、反应物、催化剂、试剂、溶剂、中间体、副产物、降解产物等。
致突变性杂质(Mutagenic Impurities)指在较低水平时也有可能直接引起DNA损伤,导致DNA突变,从而可能引发癌症的遗传毒性杂质。
本指导原则主要关注致突变机制的遗传毒性杂质,非致突变机制的遗传毒性杂质在杂质水平的剂量下,一般可忽略其致癌风险。
药品生产、药品标准提高及上市药品再评价过程中发现杂质后,可按本指导原则进行风险评估,确定其是否为遗传毒性杂质,尤其是致突变性杂质。
如果一个杂质被鉴定为具有潜在的致癌风险,应制定相应的限值。
在制订可忽略致癌风险的杂质限值时,应进一步分析生产工艺,兼顾安全性和质量风险管理成本两方面的因素,综合考虑制定合适的限值。
本指导原则包括危害评估方法、可接受摄入量计算方法和限值制定方法。
本指导原则中描述的对杂质潜在致突变性的评估方法不适用于以下类型的原料药和制剂:生物/生物技术制品、肽类、寡核苷酸、放射性药物、发酵产品、中药和动物或植物来源的粗制品。
也不适用于已上市药物中使用的辅料、调味剂、着色剂和香料,以及与药物包材相关的可浸出物。
本指导原则中对杂质潜在致突变性的评估方法不适用于用于晚期癌症适应症的原料药和制剂,以及用于其它适应症但本身在治疗剂量下就具有遗传毒性,且预计可能与癌症风险增加有关的原料药。
在这些情况下,致突变性杂质不会显著增加原料药的致癌风险。

注射剂一致性评价药学研究要点2006 年美国FDA 率先提出了“质量源于设计”(Quality by Design,QbD) 的理念,迅速在制药行业内得到广泛认同。
自2013 年开始,FDA 要求仿制药的开发和生产均要采用QbD 理念。
QbD的核心是基于参比制剂的质量概况(Quality Target Product Profile,QTPP) 和关键质量属性(Critical Quality Attributes,CQA) 建立系统的风险质控体系,是对产品属性、生产工艺和产品质量之间关系的深刻理解[10]。
开展注射剂一致性评价即是按照QbD的理念,从参比制剂的选择、处方工艺、原辅包质量控制、产品质量研究与控制以及稳定性研究等方面建立风险评估体系,分析注射剂质量风险来源,最终达到与参比制剂质量一致的要求。
3.1 关于参比制剂的选择参比制剂的正确与否直接影响到产品技术审评,属重大风险项。
申请人应全面了解已上市注射剂的国内外上市背景、安全性和有效性数据、上市后不良反应监测情况,评价和确认其临床价值。
3.2 处方和工艺技术要点3.2.1处方根据《技术要求》的要求,注射剂仿制药中的辅料种类和用量通常应与参比制剂相同,可接受范围为95%~105%。
如附带专用溶剂,应与参比制剂的专用溶剂处方一致。
一般而言,注射剂辅料的种类和用量情况可直接从药品说明书中获取,因此处方筛选的重点应该是通过建立合适的评价指标,结合试验对原研处方合理性分析。
建议参考FDA指导原则《ANDA Submissions-Refuse-to-Receive Standards》。
处方变更可明显影响产品质量,也是审评关注的重点,建议与原研处方保持一致。
3.2.2 工艺研究建议采用与原研制剂尽可能一致的生产工艺,主要参考文献为:原研制剂专利、已公开的文献资料、部分产品说明书( 如灭菌与除菌技术等) 等,合理分析原研药处方组成( 抑菌剂、稳定剂等) 并全面剖析原研药品的工艺。

遗传毒性杂质控制指导原则遗传毒性杂质控制指导原则用于指导药物遗传毒性杂质的危害评估、分类、定性和限值制定,以控制药物中遗传毒性杂质潜在的致癌风险。
为药品标准制修订,上市药品安全性再评价提供参考。
一、总则遗传毒性(Genotoxcity)是指遗传物质中任何有害变化引起的毒性,而不考虑诱发该变化的机制,又称为基因毒性。
遗传毒性杂质(Genotoxic Impurities,GTIs)是指能引起遗传毒性的杂质,包括致突变性杂质和其它类型的无致突变性杂质。
其主要来源于原料药的生产过程,如起始原料、反应物、催化剂、试剂、溶剂、中间体、副产物、降解产物等。
致突变性杂质(Mutagenic Impurities)指在较低水平时也有可能直接引起DNA损伤,导致DNA突变,从而可能引发癌症的遗传毒性杂质。
本指导原则主要关注致突变机制的遗传毒性杂质,非致突变机制的遗传毒性杂质在杂质水平的剂量下,一般可忽略其致癌风险。
药品生产、药品标准提高及上市药品再评价过程中发现杂质后,可按本指导原则进行风险评估,确定其是否为遗传毒性杂质,尤其是致突变性杂质。
如果一个杂质被鉴定为具有潜在的致癌风险,应制定相应的限值。
在制订可忽略致癌风险的杂质限值时,应进一步分析生产工艺,兼顾安全性和质量风险管理成本两方面的因素,综合考虑制定合适的限值。
本指导原则包括危害评估方法、可接受摄入量计算方法和限值制定方法。
本指导原则中描述的对杂质潜在致突变性的评估方法不适用于以下类型的原料药和制剂:生物/生物技术制品、肽类、寡核苷酸、放射性药物、发酵产品、中药和动物或植物来源的粗制品。
也不适用于已上市药物中使用的辅料、调味剂、着色剂和香料,以及与药物包材相关的可浸出物。
本指导原则中对杂质潜在致突变性的评估方法不适用于用于晚期癌症适应症的原料药和制剂,以及用于其它适应症但本身在治疗剂量下就具有遗传毒性,且预计可能与癌症风险增加有关的原料药。
在这些情况下,致突变性杂质不会显著增加原料药的致癌风险。
药物合成中需关注的几类遗传毒性杂质在药物开发过程中,遗传毒性和致癌性杂质的研究和控制是一项至关重要的工作。
由于杂质结构的多样性特点,多数杂质的遗传毒性是没有实验数据支持的。
基于大量理论研究和实践经验总结出的“警示结构”,对于杂质的潜在致癌性有一定提示作用,“警示结构”也承担了连接工艺质控、分析检测、毒理学评估的纽带。
(关于杂质的控制策略内容详见:遗传毒性杂质的控制 )所谓遗传毒性杂质的“警示结构”,是指杂质结构中的某些特殊基团或亚单位。
这些特殊的结构单元具有与遗传物质发生化学反应的能力,一旦与遗传物质发生反应,则会诱导基因突变或者导致染色体重排/断裂,因此具有潜在的致癌风险。
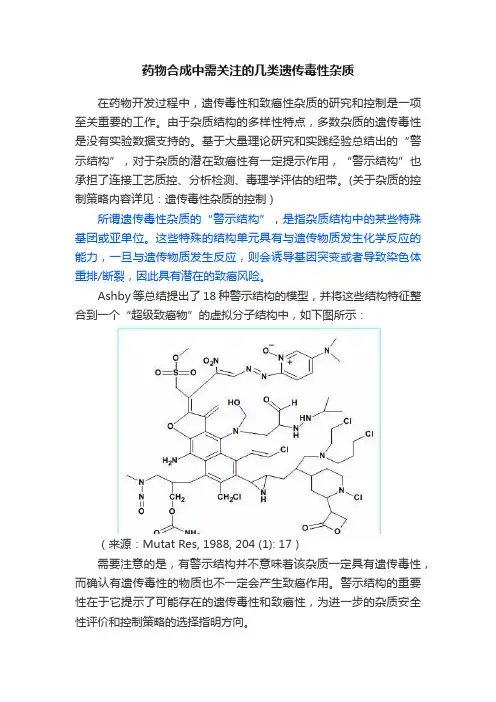
Ashby等总结提出了18种警示结构的模型,并将这些结构特征整合到一个“超级致癌物”的虚拟分子结构中,如下图所示:(来源:Mutat Res, 1988, 204 (1): 17)需要注意的是,有警示结构并不意味着该杂质一定具有遗传毒性,而确认有遗传毒性的物质也不一定会产生致癌作用。
警示结构的重要性在于它提示了可能存在的遗传毒性和致癌性,为进一步的杂质安全性评价和控制策略的选择指明方向。
随着新药研发的不断发展和进步,药物活性成分( API) 的结构更加多样性,随之杂质结构也越来越复杂。
Galloway(美国默克研究实验室) 2013年分析了13个主要的跨国大型制药企业108个合成路线中的杂质,共汇总了602 种警示结构,结果见下表:(来源:中国新药杂志,2018, 27, 18, 2098)在药物合成路线中,出现频率最高的警示结构( 超过60%) 包括:烷化剂;芳香胺、胺、酰胺及N-羟胺类化合物; 以及芳香硝基衍生物。
此外,合成路线常见的还有酰氯(acid chloride) 及其衍生物、烷基醛、肼类及亚硼酸(boronic acid) ; 亚硼酸近期被认为是致突变剂,此类物质大多Ames 试验呈弱阳性,且大部分缺少致癌性信息。

基因毒杂质控制策略案例基因毒杂质(Genotoxic Impurities)控制策略是药物开发和制造过程中的重要环节,旨在确保药物产品中基因毒性杂质的控制和限制。
以下是一个基因毒杂质控制策略的案例示例:
1. 风险评估:首先,对药物候选化合物进行综合的基因毒性风险评估。
评估包括利用体外基因毒性测试(如Ames 试验)和计算毒性预测模型,对化合物进行筛选和分类。
2. 导入限值:基于风险评估结果,制定适当的基因毒杂质导入限值。
此限值应与国际指南(如ICH M7指南)和适用的监管要求相一致。
3. 合成和纯化策略:在药物合成和纯化过程中,采取特定的操作条件和工艺控制,包括选择合成路线、溶剂使用、温度控制、反应时间和条件等,以最小化基因毒杂质的产生和残留。
4. 检测和分析:开发和验证适当的分析方法,用于检测和定量基因毒杂质的存在。
常见的分析技术包括高效液相色谱(HPLC)、质谱法(如LC-MS/MS)、核磁共振(NMR)
等。
5. 清洁验证:使用适当的清洁验证方法和程序,确保生产设备和工艺的清洁性,在不同批次之间避免交叉污染和残留。
6. 临床监控:在临床阶段,对药物进行基因毒杂质的监控和评估,以确保在实际使用中的毒性风险得到控制。
这只是一个基本的基因毒杂质控制策略案例,具体策略会因药物特性、制造过程和监管要求等因素而有所不同。
在实际应用中,需要根据具体情况制定并执行适合的控制策略,并与相关的监管机构保持合作与沟通。
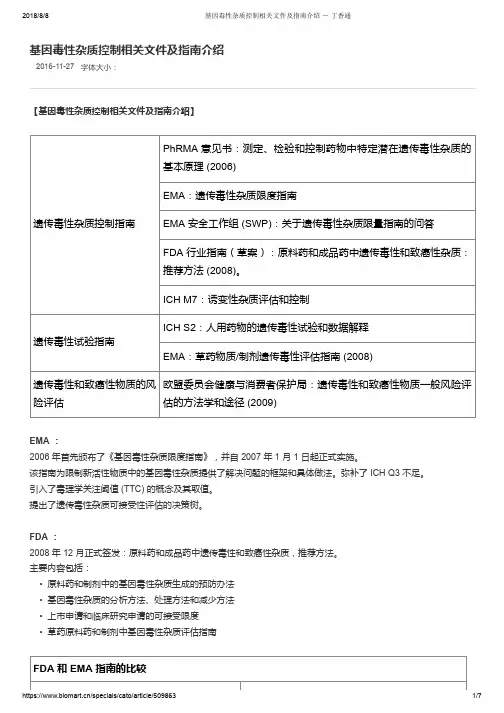
2016-11-27字体大小:基因毒性杂质控制相关文件及指南介绍【基因毒性杂质控制相关文件及指南介绍】遗传毒性杂质控制指南PhRMA 意见书:测定、检验和控制药物中特定潜在遗传毒性杂质的基本原理 (2006)EMA:遗传毒性杂质限度指南EMA 安全工作组 (SWP):关于遗传毒性杂质限量指南的问答FDA 行业指南(草案):原料药和成品药中遗传毒性和致癌性杂质:推荐方法 (2008)。
ICH M7:诱变性杂质评估和控制遗传毒性试验指南ICH S2:人用药物的遗传毒性试验和数据解释EMA:草药物质/制剂遗传毒性评估指南 (2008)遗传毒性和致癌性物质的风险评估欧盟委员会健康与消费者保护局:遗传毒性和致癌性物质一般风险评估的方法学和途径 (2009)EMA :2006 年首先颁布了《基因毒性杂质限度指南》,并自 2007 年 1 月 1 日起正式实施。
该指南为限制新活性物质中的基因毒性杂质提供了解决问题的框架和具体做法。
弥补了 ICH Q3 不足。
引入了毒理学关注阈值 (TTC) 的概念及其取值。
提出了遗传毒性杂质可接受性评估的决策树。
FDA :2008 年 12 月正式签发:原料药和成品药中遗传毒性和致癌性杂质,推荐方法。
主要内容包括:• 原料药和制剂中的基因毒性杂质生成的预防办法• 基因毒性杂质的分析方法、处理方法和减少方法• 上市申请和临床研究申请的可接受限度• 草药原料药和制剂中基因毒性杂质评估指南FDA 和 EMA 指南的比较相似点不同点推荐的鉴定和认证潜在遗传性杂质的方法相同 推荐的处理遗传毒性和致癌性杂质的方法相同FDA 指南包含致癌性杂质TTC 设定为 1.5 μg/天指南允许的 14 天内用药的 TTC 水平为 120 μg , 而非仅针对单次用药临床试验中短期暴露的 TTC 更高FDA 指南不允许根据现售药品的短期暴露情况而 提高 TTC ICH M7【基因毒性杂质的控制策略】具有阳性致癌数据的诱变杂质(第1类)---计算可接受摄入量( AI ): • M7 Addendum 中列出的 15 种化合物中有 10 个为该计算方法计算 • Carcinogenicity Potency Database (CPDB )中列明了 1574 种致癌物质的 TD50 值毒理学关注门槛---TTC 法(第 2/3 类): • ICHM7 主要讨论的方法,主要针对第 2/3 类基因毒性杂质,比如低级磺酸酯类等。
化学合成原料药起始物料国内外相关要求比较起始物料的选择及质量控制是原料药开发的重要组成部分。
近20年来,在原料药注册技术要求中,这一话题一直广受关注。
随着ICHQ11指导原则的出台,ICH地区对起始物料选择的基本原则及质量控制要求达成共识。
相比较而言,我国对此问题的认识也在逐步深入。
在原料药相关指南中,“起始物料(starting material)”和“原料药起始物料(API starting material)”是两个常见的术语,前者是注册申报资料中原料药生产工艺描述的起点标志,后者则是对原料药生产工艺实施GMP的起点标志,但对于化学合成的原料药而言,二者是一致的。
ICHQ7对“起始物料”的定义包含了以下要素:①是用于生产某种原料药并成为该原料药结构重要组成部分的原材料、中间体,或者其他原料药。
②可以是商业来源的物料,通过合同或商业协议购自一家或多家供应商,也可以由申请人自行生产。
③通常具有明确的物理、化学性质和结构。
1.1起始物料的重要性起始物料中所含杂质以及这些杂质在后续反应中的转化产物可能带入到原料药中,同时起始物料的某些质量属性也可能对后续反应产生影响。
例如,起始物料中的含水量对无水反应的影响。
更为重要的是,对一个药品的监管通常从起始物料开始。
在原料药注册申报资料中,生产工艺的详细描述是从起始物料开始;在原料药商业生产时,GMP要求的实施也是以起始物料引入反应进程为起点;另外,起始物料还是变更管理的重要节点,一般而言,监管机构关注于起始物料之后的变更,包括起始物料来源及质量控制要求的变更。
1.2国外对起始物料的基本要求FDAFDA关于化学合成原料药起始物料选择的主要原则概括如下:①起始物料是原料药结构的重要组成部分。
②起始物料可以从商业渠道获得。
若拟用作起始物料的化学物质已在其他非药品领域作为商品销售广泛使用,则无需论证该化学物质作为起始物料的合理性;否则,需论证该物料选择的合理性。
ich m7规则
ICH M7规则是关于评估和控制药物中DNA反应性(致突变)杂质以限制潜在的致癌风险的指南。
该指南旨在提供一个可用于遗传毒性杂质的鉴别、分类、限定和控制的可行性框架,以限制潜在的致癌风险。
根据ICH M7指南,遗传毒性杂质鉴别可采用两种方法:通过数据库和文献检索致癌性和遗传毒性数据(致突变性)(CPDB,IRIS,NTP,ECHA 等);使用(定量)结构活性关系(QSAR)进行计算。
采用QSAR方法预测细菌突变试验(AMES)的结果来进行毒性评估。
并采用两种QSAR预测方法:一个方法基于专家规则(expert rule-based),另一个方法基于统计学(statistical-based)。
根据文献数据库或者QSAR计算所得出的危害评估的结果,可将杂质分为5个类别。
此外,ICH M7还规定了遗传毒性杂质的限定和控制策略,包括使用计算毒理学关注阈值(TTC)方法计算遗传毒性杂质可接受摄入量、特异性限度、短于生命周期(LTL)和关注队列(CoC)等。
在实施ICH M7时,需要遵循一些指导原则,例如建立全面的IT服务管理体系,以确保高质量、高效率的服务水平,并帮助组织在信息技术服务领域进行持续改进。
以上信息仅供参考,如有需要,建议您咨询专业律师。
药品研发杂质控制策略如下:
1.杂质分类:药品杂质通常分为有机杂质、无机杂质、残留溶剂。
2.控制方法:
•性状、晶型、熔点、比旋度、异构体、有关物质、残留溶剂、氯化物、硫酸盐、pH值、溶液颜色和澄清度、炽灼残渣、重金属、元素杂质、基因毒性杂质等。
•控制目标(即测什么)、控制方法(用什么方法测)和控制限度(控制标准如何制定)。
3.控制策略:
•源头控制:从源头上避免杂质的产生,例如提高生产工艺的稳定性和清洁性,减少副反应的发生等。
•过程控制:在生产过程中对杂质进行控制,例如通过加入合适的试剂来降低杂质含量,或者通过精制来去除杂质。
•终点控制:在生产结束时对产品进行检测,控制杂质的限度。
4.具体措施:
•对于有机杂质,应关注起始原料、中间体、副产物、降解产物等,这些杂质可能是已鉴定或未鉴定的,挥发性的或非挥发性的。
•对于无机杂质,应关注生产过程,如反应试剂、配位体、催化剂、元素杂质、无机盐等。
•对于残留溶剂,应关注原料药或辅料的生产中以及制剂制备过程中使用的有机溶剂。
新注册分类皮肤外用仿制药的技术评价要求一、本技术要求仅针对新注册分类4及5.2类的局部作用、局部起效的皮肤科外用制剂。
对施用于局部,发挥全身或系统性疗效的皮肤外用药品,应按相关适应症的技术要求予以评价,不在本技术要求范围之内。
二、申请人应全面了解已上市皮肤科外用药品的国内外上市背景、安全性和有效性数据、上市后不良反应监测情况,评价和确认其临床价值。
三、已上市皮肤科外用药品具有完整和充分的安全性、有效性数据的,或被FDA橙皮书收载的,按本技术要求选择参比制剂,参照本技术要求和国内外相关技术指导原则开展研发工作。
四、已上市皮肤科外用药品不具备完整和充分的安全性、有效性数据的,应按照新药的技术要求进行研发,以确认其安全性、有效性和质量可控性。
五、参比制剂的选择作为参比制剂的原研产品应具有完整和充分的安全性、有效性数据作为上市依据,符合以上要求的,建议申请人按以下顺序选择参比制剂:(一)首选国内上市的原研药;如原研药国内尚未上市,应选择在美欧日已上市的原研药品。
如原研药品在不同国家的上市处方不一致,申请人可按照现行技术要求进行评估,选择更合理的原研药品。
(二)在原研厂停止生产的情况下,可选择美欧日获准上市并获得参比制剂地位的药品。
六、处方工艺技术要求(一)剂型及处方1、一般认为,仿制药与参比制剂的辅料种类及用量(Q1和Q2)的一致,会有助于产品质量与疗效一致性的评价。
故建议申请人通过查阅参比制剂说明书、专利、文献或适当的处方解析手段(如逆向工程等),对参比制剂处方进行解析,并在此基础上对处方进行合理的开发,以保证仿制品与参比制剂原辅料的种类及用量尽可能一致。
辅料的用量相同是指仿制药辅料用量为参比制剂相应辅料用量的95%-105%。
2、软膏剂、凝胶剂:该类制剂采用均相基质,需注意分析与参比制剂基质类型及种类的差异性,原则上不允许改变基质的种类。
乳膏剂、乳剂:该类制剂基质一般由油相和水相组成,需关注与参比制剂的处方差异。