非骨化性纤维瘤–影像PPT
- 格式:docx
- 大小:17.88 KB
- 文档页数:3



非骨化性纤维瘤的影像学诊断非骨化性纤维瘤的影像学诊断简介影像学表现X线表现非骨化性纤维瘤在X线上的表现主要为以下几个方面:1. 类圆形或椭圆形骨质破坏区:位于骨干部位,边界清楚,形态规则。
2. 骨质密度减低:骨破坏区内的骨质密度较正常骨质为低。
3. 轻度骨膨胀:破坏区周围的骨质呈轻度膨胀。
4. 无骨膜反应:破坏区周围无骨膜反应,与其他骨肿瘤相区别。
CT表现非骨化性纤维瘤在CT上的表现具有以下特点:1. 低密度病灶:病灶内骨组织呈低密度,与正常骨质相比密度差异明显。
2. 椭圆形或类圆形影像:病灶形态规则,边缘清晰。
3. 骨膨胀:病灶周围骨质可轻度膨胀。
4. 无软组织肿块:病灶内无明显软组织肿块。
MRI表现非骨化性纤维瘤在MRI上的表现有以下特征:1. 低信号:病灶呈低信号,与周围骨髓相比明显。
2. 具有强化:病灶周边可见轻度或中度强化。
3. 无软组织肿块:病灶内无明显软组织肿块。
4. 骨髓腔扩张:病灶周围的骨髓腔可有轻度扩张。
注意事项1. 非骨化性纤维瘤通常呈良性生长,对骨质破坏区域的测量可用于评估病变活动性和预后。
2. 如果病灶形态不规则、界限模糊,应考虑其他恶性骨肿瘤的可能性。
3. 需与其他骨囊肿进行鉴别,如骨囊肿常呈卵圆形,边界清晰。
4. 对于疑似非骨化性纤维瘤的病例,可以结合临床病史、体格检查等多方面信息进行综合分析。
非骨化性纤维瘤的影像学诊断主要依靠X线、CT和MRI检查。
根据其特点,可以辅助医生明确诊断和评估病变活动性。
对于病灶形态不规则、界限模糊的情况,仍需进一步排除其他恶性骨肿瘤的可能性。
综合临床表现和影像学检查结果,可以提高对非骨化性纤维瘤的准确性诊断。






非骨化性纤维瘤的影像学诊断非骨化性纤维瘤的影像学诊断1.引言非骨化性纤维瘤是一种常见的骨骼肿瘤,其影像学诊断是确诊该病的重要手段。
本文将详细介绍非骨化性纤维瘤的影像学表现、各种影像学检查的应用以及诊断要点。
2.X线检查2.1 X线表现2.2 常见影像学所见2.3 鉴别诊断及要点3.CT扫描3.1 CT表现3.2 不同CT扫描方式的应用3.3 CT与其他影像学检查的优劣3.4 鉴别诊断及要点4.MRI检查4.1 MRI表现4.2 MRI与其他影像学检查的优劣4.3 鉴别诊断及要点5.超声检查5.1 超声表现5.2 超声与其他影像学检查的优劣5.3 鉴别诊断及要点6.放射性核素骨扫描6.1 骨扫描表现6.2 骨扫描与其他影像学检查的优劣6.3 鉴别诊断及要点7.血管造影7.1 血管造影表现7.2 血管造影与其他影像学检查的优劣7.3 鉴别诊断及要点8.其他影像学检查8.1 PET.CT检查8.2 DSA检查8.3 其他特殊检查方法9.结论本文对非骨化性纤维瘤的影像学诊断进行了详细的介绍和总结。
10.附件本文涉及的附件包括:X线照片、CT扫描图像、MRI图像、超声图像、放射性核素骨扫描结果、血管造影结果等检查报告。
11.法律名词及注释1) 非骨化性纤维瘤:一种常见的骨骼良性肿瘤,其特征是不形成骨组织。
2) 影像学诊断:通过医学影像学的方法对疾病进行诊断的过程。
3) X线检查:一种常用的医学影像学检查方法,通过X射线的照射和影像记录来观察人体内部的结构和病变情况。
4) CT扫描:计算机断层扫描,一种通过多个X射线切片图像构建三维影像的医学影像学检查方法。
5) MRI检查:磁共振成像,通过利用核磁共振原理观察人体内部的结构和病变情况的医学影像学检查方法。
6) 超声检查:通过超声波的传输和接收来观察人体内部的结构和病变情况的医学影像学检查方法。
7) 放射性核素骨扫描:通过给患者注射放射性核素后利用闪烁计数器观察放射性核素在骨组织中的分布情况的医学影像学检查方法。
非骨化性纤维瘤–影像PPT
非骨化性纤维瘤为一种起源于成熟的骨髓结缔组织的良性肿瘤,无成骨倾向。
故又称为非生骨性纤维瘤。
本病多见于20岁以下的青少年,好发于股骨下端、胫骨上端及腓骨两端。
早期一般无症状,多在外伤或骨折后检查时偶尔发现。
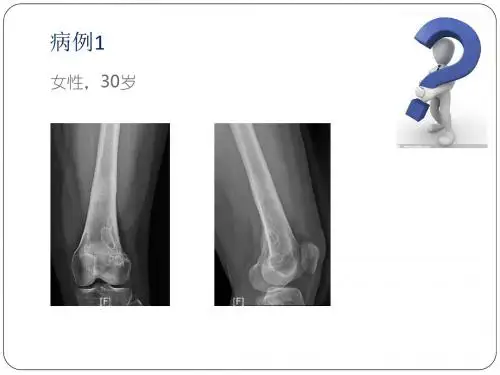
一、经典型:病灶内部常呈分叶状/多房、梭形/椭圆形、偏心性生长,与骨长轴一致,30mm~100mm以上不等。
骨皮质多膨胀变薄,而髓侧边缘硬化,界限清晰。
位于皮质骨附近者,从一侧突出骨外,表面骨质轻度扩张,骨质变薄。
位于腓骨等细小骨者可充满髓腔,表面骨质轻微变薄。
二、非典型型:
病灶呈单房、卵圆/椭圆形。
病灶底部一般呈弧形凸向髓腔;
初次发现时表面无完整骨壳,但一侧或两侧边缘有长短不一的致密骨伸出,我们称之为帽檐征。
病灶距骨骺线多大于30 mm。
如果能给予动态随访观察,可出现以下变化:⑴病灶表面出现完整骨壳;⑵随着骨骼发育增长,病灶渐渐远离骨骺线,与骨骺线距离增大,即所谓迁徙征。
三、自愈型(期)
目前仅见于单发(囊)的、经典型非骨化性纤维瘤。
病灶是呈与原病灶大小、形态相同硬化/骨化形式。
四、多发型:即Jaffe-Campanucci综合征,为多发性非骨化性纤维瘤伴有骨外表现。
见于15岁以下男孩,身材矮小,皮肤有咖啡色斑,类似于神经纤维瘤病I型,但局部无软组织肿块,常因骨折、肢体畸形被发现。
非骨化性纤维瘤多呈经典型非骨化性纤维瘤表现,少数病灶可呈非经典型表现,即表面骨壳破坏、不完整。
好发于长骨距离骺板3~4cm处,呈圆形、卵圆形或多囊性骨质破坏区,紧靠皮质下方生长,边缘锐利。
病灶多与长骨长轴一致,病灶
内有时可见残留骨嵴。
骨皮质膨胀变薄,周围多有完整的薄层钙化高密度骨壳或硬化边,除非发生骨折,否则没有骨膜新生。
X线表现:
皮质型:多位于一侧皮质内或皮质下,呈单房或多房的透光区,长轴多平行于骨干。
大小约4cm~7cm,最常可达20cm。
边缘有硬化,以髓腔侧明显。
皮质膨胀变薄或中断,无骨膜反映及软组织肿块。
髓腔型:多位于长骨干骺部或骨端,在骨内呈中心性扩张的单或多囊状透亮区,侵犯骨横经的大部或全部。
密度均匀,有硬化边。
鉴别诊断:
(1)骨巨细胞瘤。
发病年龄以20-40岁多见,CT表现为病变多呈不均匀低密度,病变常破坏骨皮质使变薄的骨皮质中断或缺损,侵及软组织形成软组织肿块;
(2)骨囊肿:发病年龄与非骨化性纤维瘤相近,多为10-20岁,CT 表现为病变呈中心性圆形囊状透光区,其内可有间隔,骨皮质变薄,囊状病变呈偏低密度。
(3)骨样骨瘤:症状以患部疼痛为主,夜间加重,服用水杨酸类药物可缓解,为本病的特点,可见硬化带及瘤巢,瘤巢中央的不规则钙化和骨化影。
(4)纤维性骨皮质缺损:为局限性骨皮质的发育障碍,见于生长期儿童的长骨干骺端,呈爹装的骨皮质凹陷或完全缺损,边缘樱花,可以自愈。
Jaffe认为非骨化性纤维瘤是纤维性骨皮质缺损发展的结果,不过目前尚有争议。
影像表现不同的方面:
⑴发病部位:纤维性骨皮质缺损多位于股骨远端(81.8%~90%)和胫骨上、下端(国内统计占10%~15.9%)后侧骨皮质,无发生于前部者。
病灶距骺板在30mm以内者占88.7%。
而非骨化性纤维瘤则大部分距骺板在30mm以上,可见于内、外、后侧骨皮质,部分可发生于前部骨皮质。
此点未见于真正的典型的纤维性骨皮质缺损;
⑵病灶形态、大小:最大径多在50 mm以内。
纤维性骨皮质缺损
(平片)呈类圆形/椭圆形,(CT)呈杯口状或碟状皮质缺损,底部(病灶髓腔侧骨性间隔)平直,不向髓腔侧膨胀/不凸入髓腔!
而非骨化性纤维瘤为单房或多房,偏心性,轻度膨胀性(向髓腔/向外或双向膨胀)底部呈弧形的破坏区,多为纵径大于横径、长轴与骨长径一致的椭圆形或分叶状(类梭形)病灶;
⑶病灶外表面:纤维性骨皮质缺损表面均无骨壳!
⑶病灶外表面:纤维性骨皮质缺损表面均无骨壳!既往不少学者将缺损描述为囊状或类囊状影,缺损表面有骨壳。
究其原因,与以往对本病的检查手段仅限于X线平片有关。
平片示病灶呈卵圆形、边缘环以硬化线而类似囊状,加之因周围骨皮质重叠,大部不能显示病灶表面骨皮质的缺损而误以为有骨壳。
经过大宗病例随访和CT检查证实,病灶表面无骨壳存在,而是骨皮质凹向骨髓腔的缺损,内充填以纤维组织。
而非骨化性纤维瘤则大部分表面有完整骨壳;少数特殊类型非骨化性纤维瘤病变早期表面骨壳不完整/表面无骨壳者,CT扫描其病灶边缘多可见有皮质骨向病灶延伸,称之为帽檐征。
⑷病灶演变:虽然部分患者生物学行为表现相同—病程自限,病灶自愈。
纤维性骨皮质缺损自愈形式可表现为病灶完全消失,而非骨化性纤维瘤即便自愈,病灶是呈与病灶大小、形态相同硬化/骨化形式。
⑸因病例较少,尚不很确定的征象:骨皮质缺损后缘有/无肌肉影相连征。
纤维性骨皮质缺损缺损后缘有肌肉影相连共29灶,占CT检查病灶的87.88%(29/33);股骨骨皮质缺损的位置相当于大收肌浅部或腓肠肌内侧头附着处;胫骨近端病灶,缺损部位与比目鱼肌起点或腘肌止点相符。
而在后方无肌肉/韧带附着的4个病灶中,2个病灶随访手术证实为非骨化性纤维瘤
Leave a Comment
电子邮件地址不会被公开。
必填项已用*标注窗体底端。