食管裂孔疝修补术60例治疗分析
- 格式:doc
- 大小:24.50 KB
- 文档页数:5

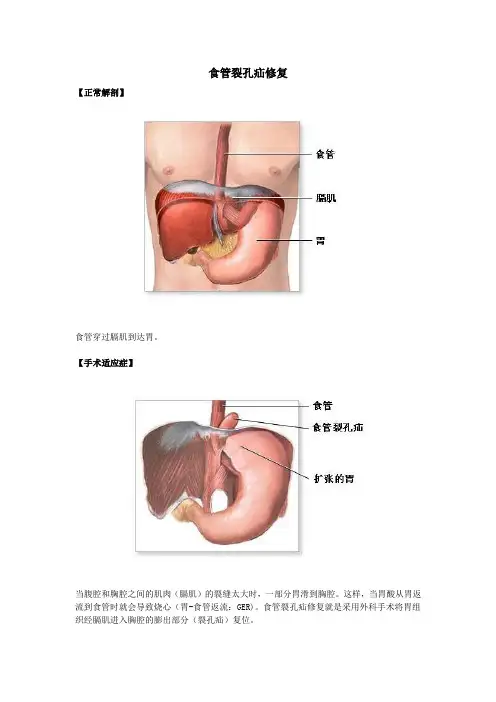
食管裂孔疝修复
【正常解剖】
食管穿过膈肌到达胃。
【手术适应症】
当腹腔和胸腔之间的肌肉(膈肌)的裂缝太大时,一部分胃滑到胸腔。
这样,当胃酸从胃返流到食管时就会导致烧心(胃-食管返流:GER)。
食管裂孔疝修复就是采用外科手术将胃组织经膈肌进入胸腔的膨出部分(裂孔疝)复位。
食管裂孔疝修复术适用于以下几类病人:
*严重的烧心感觉
*由于胃液返流导致严重的食管炎症
*膈肌裂缝狭窄(食管狭窄)
*由于经常吸入胃液导致的慢性肺炎
【手术切口】
当病人全身麻醉,处于深度睡眠状态,在腹部作一切口。
【手术过程】
将胃和食管下段放回到腹腔(复位),收紧膈肌裂孔并在该处与胃缝合以防返流。
将胃的上部(胃底)折起包在食管周围也可减少返流。
【手术预后】
病人术后须住院3-10天。
手术中经鼻、喉到胃放置一条插管(鼻胃管),并留置几天。
建议少量多餐饮食。


65例食管裂孔疝治疗分析食管裂孔疝是临床常见的一种良性疾病,国外的发病率 4.5%~15%,国内的发病率为3.3%。
该病好发年龄为40~70岁,女性多于男性。
该病是指腹腔内脏器(主要是胃)通过膈食管裂孔进入胸腔所致的疾病。
其临床症状的轻重取决于疝囊大小及其分型。
现对我院1990年1月到2009年12月经胃镜和X线钡餐检查证实为食管裂孔疝的65例治疗分析如下。
1 资料与方法1.1 临床资料本组男30例,女35例,年龄25~78岁,平均年龄46.5岁。
其中滑动性疝45例,食管旁疝13例,混合性裂孔疝7例。
全部病例均有不同程度的烧心,胃胀,嗳气,胸骨后或上腹部疼痛不适,恶心呕吐,2例黑便,1例吞咽困难,2例肩及后背疼,1例上腰部疼痛,夜间加重。
合并高血压10例,糖尿病5例,冠心病2例,合并胃溃疡2例,支气管哮喘1例。
1.2 治疗其中25例滑动性疝症状轻微经内科保守治疗,包括改变生活方式,少量多餐,避免刺激性食物,睡眠时头高足低位,治疗便秘。
药物包括抑酸剂,粘膜保护剂剂及促动力药。
40例均经腹手术治疗,其中6例用腹腔镜治疗,单纯疝修补术5例,余者分别行Nissen手术(10例),Toupet术9例,Hill(8例)手术。
1.3 手术方法所有患者术前改善营养状态,矫正水、电解质失调。
全麻下施术,经上腹正中切口入路。
开腹后游离约5 cm食管下段,注意保护迷走神经。
单纯疝复位修补是凭预先插入胃内的胃管辨认出腹段食管及裂孔的位置。
用2~3根丝线穿过食管前面的裂孔边缘,另用食指伸入裂孔前缘和食管之间,然后将缝线抽紧打结,食指可自由出入说明松紧度适宜。
Nissen胃底折叠术是修补后将胃底后壁由左绕食管后方拉向右边,此后壁只包裹住食管而非近段胃。
第一针缝线穿过胃底前壁,食管下段的肌层和粘膜下层及胃底后壁。
将此缝线拉紧,如在胃底包裹与食管(内有大号胃管)之间可通一食指,说明松紧度合适,则可结气缝线。
然后在其下安置另二根缝线,但均不穿过食管壁,再检查此包裹的松紧度。

不同手术方法治疗小儿食管裂孔疝的临床疗效观察李世宪;张宏伟;曹慧;殷易钰;邹华新;张腾飞;朱肖【摘要】目的:观察不同手术方法治疗小儿食管裂孔疝的临床疗效.方法:选择2008年8月至2018年8月收治的30例食管裂孔疝患儿,其中15例行开腹食管裂孔疝修补术+胃底折叠术(开腹组),15例行腹腔镜下食管裂孔疝修补术+胃底折叠术(腹腔镜组).对比分析两组手术时间、术中出血量、肠道功能恢复时间、术后住院时间、并发症等指标,分别于术前及术后第1天、第5天测定C反应蛋白.结果:患儿均痊愈出院.腹腔镜组手术时间、出血量、肠功能恢复时间、住院时间均优于开腹组,差异有统计学意义;两组并发症发生率差异无统计学意义;术后两组C反应蛋白水平均升高,但腹腔镜组较低,与开腹组相比差异有统计学意义.结论:腹腔镜手术治疗小儿食管裂孔疝对机体打击小,是安全、可行、创伤小、康复快的术式.【期刊名称】《腹腔镜外科杂志》【年(卷),期】2019(024)002【总页数】4页(P84-87)【关键词】疝,食管裂孔;腹腔镜检查;剖腹术;儿童【作者】李世宪;张宏伟;曹慧;殷易钰;邹华新;张腾飞;朱肖【作者单位】徐州市儿童医院,江苏徐州,221000;徐州市儿童医院,江苏徐州,221000;徐州市儿童医院,江苏徐州,221000;徐州市儿童医院,江苏徐州,221000;徐州市儿童医院,江苏徐州,221000;徐州市儿童医院,江苏徐州,221000;徐州市儿童医院,江苏徐州,221000【正文语种】中文【中图分类】R655.4小儿食管裂孔疝多为食管裂孔先天性发育不全所致,导致小儿反复呕吐、反流误吸及肺炎,对于较大缺损的患儿,往往压迫胸腔脏器,因此对于内科保守效果欠佳的患儿,需外科手术矫正。
2008年8月至2018年8月我院收治小儿食管裂孔疝30例,取得满意疗效。
现将体会分析如下。
1 资料与方法1.1 临床资料本组30例患儿中男20例,女10例;8个月~3岁;本组患儿临床表现均为反复呕吐、肺炎,长时间呕吐可有体重不增或营养不良;术前均予以碘油消化道造影,见贲门、部分胃底位于胸腔内,胃食管反流明显。

60例新生儿胃食管反流病的护理干预胃食管反流是新生儿常见的现象,其临床表现复杂,一旦发生均会影响新生儿的健康成长。
因此给予有效治疗并辅以严密的护理措施非常重要。
标签:新生儿;胃食管反流;护理干预胃食管反流(GER)是指胃内容物反流入食管,可分为生理性和病理性,病理性胃食管反流称为胃食管反流病(GERD)。
新生儿GERD的主要原因是食管下括约(LES)的短暂松弛,其他与新生儿GERD有关的因素还有胃排空延迟和腹内压增高。
我们对1997年1月至2003年12月入住本院NICU的60例新生儿GERD的临床资料进行回顾性分析,现将结果及护理报告如下。
1 临床资料1.1 一般资料本组男36例,女24例。
胎龄28~40周,体重1.05~4.4kg。
早产儿24例,其中体重<1.5kg的极低体重儿12例,体重<1.0kg的超低体重儿2例。
年龄生后1h至28d,平均住院天数13.2d。
有窒息史8例,伴外科疾病5例,其中食管裂孔疝、胃扭转各2例,幽门痉挛1例。
1.2 临床表现以消化道症状为主,其中呕吐27例,呕血1例,腹胀5例,胃潴留6例。
22例伴有呼吸道症状,包括呼吸暂停16例,吸入性肺炎4例,窒息2例,人工呼吸机持6例。
合并贫血3例,迟发性酸中毒2例,电解质紊乱5例,营养不良2例。
1.3 诊断及治疗食管碘油造影阳性2例,X线食管钡餐造影阳性24例,诊断标准为5min 内出现3次以上为反流。
24h食管监测pH阳性34例,以总pH值<4的百分比>2.3百分比作为GER诊断标准。
治疗方法:采用体位、饮食和药物相结合的综合治疗,药物治疗包括胃肠促动力剂(吗叮啉、西沙比利、红霉素)和抑酸剂(雷尼替丁)。
进行外科食管裂孔疝修补术治疗2例。
治疗结果:治愈40例,无异常临床症状。
好转13例,出院时仍有消化道症状,主要表现为进食后呕吐和溢奶。
放弃治疗6例,死亡1例。
2 护理措施2.1 体位及饮食治疗饮食调整疗法,少量多次进食,予以加稠乳和体位疗法为主导治疗方案。


儿交给家长接走。
该表一式两份,双方交接清楚签字后各自保留一张,新生儿科每日核对收集,按月进行装订成册留档。
3 效果以往患儿出院只是以口头形式与家长进行交接,效果不理想。
很多初为人父母的家长对口头宣教的内容记忆不深刻,时常有出院后的患儿家长再打电话来询问患儿的体重、吃奶、排便情况,还有打电话来询问预防接种、什么时间复诊等问题,以至于新生儿出院后家长遇到问题时心情过于紧张、焦虑。
“新生儿出院交接单”将患儿出院时的一般状况及出院护理指导编排在一起,内容一目了然,重点突出。
以书面形式与家长进行交接,使操作更严谨规范,强化了出院护理指导,提高了家长的育儿能力。
从而做好新生儿日常护理及合理喂养,重视预防感染,遇到异常情况能及时发现、就诊,使新生儿得到很好的家庭护理。
通过使用“新生儿出院交接单”,可督促医护人员在与家长交接时将工作做得更谨慎细致,在方便家长的同时,提高了家长对护理工作的满意度,提高了护理人员的健康教育水平,体现出护理工作的专业性和护士的自身价值,促进并深化了优质护理服务内涵。
护患双方签字确认,使护理工作有据可查,切实保障了护理质量和安全,维护了护患双方利益。
(收稿日期:2012-07-04)经腹腔镜食管裂孔疝修补术的围手术期护理体会王素娟 赵鹏 高晓增 闫小燕(河北联合大学附属医院,河北唐山063000) 关键词 腹腔镜 食管裂孔疝修补术 护理 Key words Laparoscopic Hiatal hernia repair Nursing 中图分类号:R473.6 文献标识码:B 文章编号:1002-6975(2012)23-2205-02 基金项目:河北省科技计划资助项目(编号:112761135);唐山市科学技术与研究发展资助项目(编号:10140201A-3) 作者简介:王素娟(1970-),女,河北唐山,大专,主管护师,从事临床护理工作 通信作者:高晓增 食管裂孔疝也称膈肌裂孔疝,多见于45岁以上的患者,手术是根治食管裂孔疝的有效方法,传统的手术方法为经胸或经腹手术[1]。

腹腔镜下食管裂孔疝修补术手术记录概述腹腔镜下食管裂孔疝修补术手术记录概述1. 引言食管裂孔疝是一种常见的消化系统疾病,其特征是食管与腹腔之间的解剖异常,导致胃部的上升和通过裂孔进入胸腔。
对于一些病情严重的患者来说,腹腔镜下食管裂孔疝修补术成为常见的治疗方法。
本文将对腹腔镜下食管裂孔疝修补术进行概述,介绍手术的步骤、关键技术以及手术记录内容。
2. 手术准备在进行腹腔镜下食管裂孔疝修补术之前,首先需要准备好手术所需的器械和设备。
术前需要消化内科医生、麻醉师、手术室护士等多个专业人员的协助。
患者需要进行一系列的术前检查,如胸部X光、胃镜检查等,以评估病情和确定手术方案。
3. 手术步骤3.1 麻醉手术开始前,患者接受全麻醉,确保手术过程中患者处于无痛状态。
3.2 体位患者被置于左侧卧位,双下肢自然伸直。
头低足高的体位可减少胸腹压力,有利于手术操作。
3.3 手术入路在右下腹部进行一个约1.5cm的皮肤切口,插入第一个工作孔,用于放置腹腔镜。
3.4 探查腹腔通过腹腔镜的观察,对腹腔内器官、疝囊等进行仔细检查,评估疝囊的大小、内容物和解剖关系。
3.5 食管裂孔疝修补通过适当的撤离胃的方式,在裂孔区域进行裂孔环的松解。
将胃重新定位至腹腔,将裂孔环上下翻转,缝合并固定在食管裂孔位置。
手术过程中需注意保护食管和胃的血供以及解剖结构的完整性。
3.6 疝囊处理如有必要,对疝囊进行切除、修补或返回腹腔,确保胃的正常位置,并避免后续的复发。
3.7 固定在裂孔附近适当位置进行胃固定,以确保修复后的胃囊固定在正确的位置。
4. 关键技术4.1 视野优化手术中需要保持良好的视野,以准确识别各解剖结构,并避免损伤。
4.2 缝合技术食管裂孔的缝合技术是手术中的关键步骤之一,需要技术娴熟和谨慎操作,确保缝合线的牢固性和安全性。
4.3 病灶处理对于特殊情况下的病灶处理,如巨大疝囊、食管短缩等,需要根据具体情况选择合适的处理方式。
5. 手术记录内容手术记录是对手术过程进行详细描述和记录的文件,内容包括但不限于以下几个方面:5.1 手术信息:手术日期、手术开始和结束时间、手术持续时间等。


60例无张力疝修补术临床分析摘要】目的探讨无张力疝修补术优势;方法回顾性分析60例不同疝的临床资料,均采用巴德氏疝环填充补片对腹股沟疝患者进行无张力修补术;结果术后15例体温37.3-38.2℃,三天后恢复正常,10例合并前列腺增生症,术后尿潴留,置导尿管两天后自行排尿;5例切口感染,均痊愈出院,随访6-10个月,无一例复发;结论腹股沟疝患者进行无张力疝修补术,临床效果良好。
【关键词】腹股沟疝无张力疝修补术巴德补片近年,随着对腹股沟区解剖、生理功能、疝发生机制认识的不断更新与完善,腹股沟疝修补术强调尽可能保存解剖功能,使其保留接近正常的腹股沟防御机制,旧的修补术式逐渐被无张力疝修补术所替代。
我们自2010年1月至2012年6月采用巴德氏疝环填充补片对腹股沟疝患者进行无张力疝修补术,临床效果良好,现报告如下。
1.资料与方法1.1 一般资料:本组60例,男45例,女15例,年龄40~75岁,平均56.9岁。
其中腹股沟斜疝40例,直疝10例,复发性斜疝7例。
其中部分患者同时伴有心脑血管疾病、老年慢性支气管炎、前列腺增生症、过度肥胖及,伴不同程度便秘者3例。
1.2 材料巴德氏疝环填充补片,由美国Bard公司提供。
我们根据患者腹股沟管后壁缺损的情况作适当修剪。
1.3 手术方法采用连续硬膜外或全麻麻醉,按常规疝修补法逐层打开腹股沟管,寻找疝囊游离精索。
注意要点:疝囊与精索分离后,由于本组病例疝囊均较大,必须打开疝囊,还纳疝内容物,将疝囊在近内环口处横断,近端疝囊高位分离至内环皱襞处或其略上方,完整显露内环,以7号丝线缝合结扎并以巴德氏疝环补片网塞填塞疝囊内环口,疝囊远端切缘止血后敞开或者部分拨出即可。
充分游离精索,提起精索,根据腹股沟管后壁的缺损情况将巴德氏疝环填充补片平片作适当修剪,使网片平铺在腹股沟管后壁,缺口使精索进入其内,网片的内侧达到腹直肌的外缘,与腹股沟管内侧角重合,上面达到内环上方约2.0cm处,然后以不吸收的单线缝合,把补片圆角固定在距耻骨缘1.5~2.0cm处的耻骨腱膜组织上,补片外下缘与腹股沟韧带连续缝合到内环侧方。
食管裂孔疝的临床手术治疗体会摘要】目的探讨食管裂孔疝的临床手术治疗。
方法对20例食管裂孔疝的临床手术治疗。
结果术后早期症状完全缓解率可高达80%~90%,少数为47%,仅5%完全失败,约10%复发反流。
结论食管裂孔疝同时存在幽门梗阻,十二指肠淤滞;食管裂孔旁疝和巨大裂孔疝;食管裂孔疝怀疑有癌变采取手术治疗。
【关键词】食管裂孔疝手术治疗【中图分类号】R615 【文献标识码】B 【文章编号】1672-5085(2013)37-0242-02食管裂孔疝是指胃的一部分或其他组织脏器经过横膈的食管裂孔持久或反复地突入胸腔形成的疝,是膈疝中最常见的一种。
巨大食管裂孔疝患者的胸部可叩出不规则鼓音区和浊音区[1]。
饮水后或被振动时,胸部可听到肠鸣音或振水声。
选取临床2012年收治的食管裂孔疝患者手术治疗方法进行分析如下。
1 临床资料1.1 一般资料自2012年1月~2013年4月食管裂孔疝患者20例食管裂孔疝中,男8例,女12例;年龄40~69岁,平均54岁。
1.2 实验室和其他检查 X线检查此病主要通过胃肠钡餐造影来确诊,必要时须给予头低脚高位并腹部加压,使疝囊出现。
尤其对可复性食管裂孔疝,疝囊较小时检查尤为重要,以免漏诊。
X线检查有助于发现食管裂孔疝的一些并发症。
食管镜检查可见食管与胃连接部齿状线上移,距门齿不到38cm,食管下端持续不关闭,并可见胃液反流至食管。
一般认为,内镜检查不作为食管裂孔疝的常规诊断手段,但在并发症的诊断及鉴别诊断方面具有重要价值。
必要时可做活组织检查以排除癌变的可能。
食管裂孔疝时食管测压可有异常图形,从而协助诊断。
食管测压图形异常主要有以下表现:食管下括约肌(LES)测压时出现双压力带。
食管下括约肌压力(LESP)下降,低于正常值。
1.3 手术治疗主要是疝修补术及抗反流手术。
常用的术式有:①贲门前固定术;②后方胃固定术 (Hill修复法);③经腹胃底折叠术(Nissen手术);④Belsey四点手术(或可称:Mark IV)。
腹腔镜下食管裂孔疝修补术2011年8月,57岁的XX,女,查出患有食管裂孔疝,在外科援疆专家张献主任等专家团队认真检查和周密的术前讨论安排,患者于8月3日在我院成功接受了腹腔镜下食管裂孔疝修补术,成为我院首例食管裂孔疝修补术的患者。
而该例手术的成功,也标志着我院外科技术上了一个新台阶。
食管裂孔疝是一种常见良性疾病,为胃的一部分经食管裂孔进入胸腔。
据报道,食管裂孔疝国外的发病率为4.5%~15%,国内的发病率为3.3%。
高发年龄在40~70岁,女性多于男性。
分四型:滑动性食管裂孔疝、食管旁疝、混合疝、巨大型食管裂孔疝,其中滑动型食管裂孔疝最为常见。
临床上食管裂孔疝并不少见,由此引起的胃食管反流性疾病更是多见。
胃食管反流病(GERD)的发生机制与食管下端括约肌缺陷、食管裂孔疝等有关,约25%~50%的GERD患者为慢性疾病过程。
但是此类疾病在国内还没有得到应有的重视,往往造成误诊误治,治疗效果不佳,增加了患者的痛苦。
对于返流性食道炎往往仅仅给予制酸药口服,一旦停药,症状又出现,属于治标不治本。
实质上,很多返流性食道炎是食道裂孔疝的一个临床表现,有经验的医生可以通过消化道钡透,胃镜及CT予以确诊。
很多患者即使确诊后,仍不愿意手术治疗,认为传统的手术需开胸或开腹,创伤大,伤“元气”,所以宁愿口服药物,这种做法不但增加了患者的痛苦及经济负担,往往使疾病越治越重,最终结果还是避免不了手术。
随着高新手术技术的蓬勃开展,腹腔镜下食道裂孔疝修补术已经成为一种较为值得推广的术式,该术式创伤小,效果佳,仅仅像腹腔镜胆囊切除术(胆囊手术金标准)一样,在腹壁上打5个小孔(最大1cm),建立气腹,通过器械来完成手术,手术时间明显缩短,一小时左右即可完成手术,创伤小,出血量一般少于10ml,患者恢复快,24至48小时即可进食。
目前,在美国等国家,腹腔镜食管裂孔疝修补和胃底折叠抗反流术已成为除腹腔镜胆囊切除术以外较常用的腹腔镜手术。
腹腔镜下应用补片治疗食管裂孔疝临床分析目的探讨腹腔镜下补片植入术治疗食管裂孔疝的可行性及安全性。
方法对我院21例食管裂孔疝患者施行腹腔镜补片植入术治疗。
其中I型14例(66.67%),Ⅱ型5例(23.81%),Ⅲ型2例(9.52%)。
结果本组21例患者手术均获得成功。
手术时间120~190 min,失血40~130 ml。
术后食管反流症状均消失,无穿孔、出血等并发症发生。
术后24~36 h进流质饮食,逐渐过渡到普食,进食后无食物反流及胸骨后疼痛等症状发生。
术后住院5~10d,平均8 d。
随访6个月至3年,症状完全消失,均无疝复发。
结论应用腹腔镜下补片植入术治疗食管裂孔疗效确切、创伤小、痛苦少、恢复快,具有较大的临床实用价值。
标签:食管裂孔疝;腹腔镜;补片食管裂孔疝(hiatual hernia,HH)又称食管裂孔滑疝,是指食管下段和/或胃底通过食管裂孔脱入胸腔而引起的一系列临床症状的疾病,是各种膈疝中最常见类型。
我院2006年10月至2009年2月年间共收治因食管裂孔疝行腹腔镜下补片植入术治疗21例,效果满意,现报告如下。
1 资料与方法1.1 一般资料本组21例,其中男8例,女13例,年龄24~78岁,平均50.1岁。
临床表现:烧心、反酸17例(80.95%),胸骨后疼痛14例(66.67%),咽下不适13例(61.90%),恶心、呕吐8例(38.10%),嗳气11例(52.38%),无症状1例(4.76%)。
所有患者术前均经胃镜、上消化道钡餐造影等检查诊断为食管裂孔疝。
按美国消化及内镜学会分类,其中I型(滑动型食管裂孔疝)14例(66.67%),Ⅱ型(食管旁疝)5例(23.81%),Ⅲ型(混合疝)2例(9.52%)。
1.2 手术方法术前留置胃肠减压管,清洁洗肠。
采用气管插管全麻,患者取仰卧位,右侧抬高30°,头高脚低位,双腿分开外展“大字形”。
术者站在患者两腿之间,脐窝上部行长约1 cm切口作观察孔;分别于左锁中线肋缘下5 cm、右锁中线肋缘下5 cm和左上腹部行10 mm、5 mm和5 mm切口作操作孔。
China &Foreign Medical Treatment 中外医疗[作者简介]罗鸣(1978-),男,湖南浏阳人,硕士,主治医师,研究方向:小儿普外科。
食道裂孔疝是各类膈疝中常见的一种疾病,形成原因有很多,食管发育不良、肌肉萎缩、妊娠、腹腔积液等都可能导致食道裂孔疝的出现,临床表现为胃食管反流症状、出血等[1-2],在治疗中包括内科治疗以及外科治疗,手术方法比较适合合并反流性食管炎、内科治疗无效果等患者,为分析小儿食道裂孔疝手术治疗的手术治疗,现整理该院2007年1月—2013年12月患者的临床资料,现报道如下。
1资料与方法1.1一般资料选取该院收治的小儿食道裂孔疝患者42例,男25例,女17例,平均年龄(17.2±5.9)个月,平均体重(10.34±6.28)kg ,12例患者临床表现为消化道出血,6例患者临床表现为肺炎,所有患者均存在不同程度的贫血营养不良,合并贫血患者有7例,血红蛋白浓度小于65g/L 。
所有患者经过上消化道造影确定,17例患者为滑疝,12例患者为食管旁疝,9例患者为混合型疝,4例患者为巨大型疝,有3例患者合并短食管。
依照治疗方法的不同分为A 组20例、B 组12例和C 组10例。
1.2方法所有患者中有32例患者经腹治疗,在手术中发现有12例患者(B 组患者)胃发育不良,胃容量较小,胃底难以折叠,采用食道裂孔疝修补术+Boerema 术治疗,沿His 角方向,拉近胃连接部,缝合胃小弯和右肝下后鞘。
A 组患者在手术中胃部发育正常,采用食道裂孔疝修补术+Nissen 术治疗,胃底360度包绕食管下段缝合,固定打结。
C 组患者采取腹腔镜手术配合抗反流手术治疗,治疗中采用五孔法,在脐上1cm 附近的位置建立气腹置入腹腔镜,trocar 置入五叶拉钩用于左肝外侧叶的牵拉,充分暴露食管裂口,将胃底部进行迁移移向左下方位置,更清楚地显示食管裂孔处增大的环状缺损。
食管裂孔疝20例诊治分析摘要目的:总结食管裂孔疝的诊治体会。
方法:回顾性分析20例食管裂孔疝患者的临床资料。
结果:20例均痊愈,治愈率达100%。
结论:x线钡餐造影检查是诊断食管裂孔疝的主要手段,结合胃镜检查可确定食管裂孔疝的类型,采用内科治疗或手术治疗可治愈。
关键词食管裂孔疝 x线诊断内科治疗手术治疗食管裂孔疝别名裂孔疝,是指腹腔内脏器(主要是胃)通过膈食管裂孔进入胸腔所致的疾病。
食管裂孔疝是膈疝中最常见者,达90%以上,属于消化内科疾病。
食管裂孔疝患者可以无症状或症状轻微,其症状轻重与疝囊大小、食管炎症的严重程度无关。
裂孔疝和反流性食管炎可同时也可分别存在,并区别此二者,对临床工作十分重要。
2003年1月~2010年5月收治食管裂孔疝患者20例,回顾分析诊治经验如下。
资料与方法一般资料:2003年1月~2010年5月收治食管裂孔疝患者20例,年龄18~65岁,平均49.7岁。
男4例,女16例。
滑动型食管裂孔疝的患者(可复性裂孔疝)12例,食管旁疝4例,混合型食管裂孔疝4例。
临床表现:胸骨后或剑突下烧灼感13例,胃内容物上反感7例,上腹饱胀18例,嗳气9例,突然剧烈上腹痛伴呕吐3例。
诊断:根据临床表现,结合x线、胃镜检查20例均明确诊断,无误诊。
治疗:①滑动型食管裂孔疝:首先给予内科治疗,生活方式改变,减少食量,以高蛋白、低脂肪饮食为主,避免餐后平卧和睡前进食,避免弯腰、穿紧身衣、呕吐等增加腹内压的因素,肥胖者应设法减轻体重,睡眠时取头高足低位。
药物治疗应用奥美拉唑20mg,2次/日或泮托拉唑40mg,1次/日,胶体果胶铋120mg,4次/日,多潘立酮10~20mg,3次/日或莫沙必利5~10mg,3次/日。
内科治疗7例治愈,2例行经腹疝修补术,2例经胸抗反流手术,1例经腹抗反流手术。
②食管旁疝:2例行经胸疝修补术,2例经胸抗反流手术。
③混合型食管裂孔疝:3例行疝修补术,1例行经腹抗反流手术。
腹腔镜下治疗食管裂孔疝55例报告梁明强;朱勇;郑炜;郭朝晖;康明强;陈椿【摘要】Objective To explore the feasibility and effectiveness of laparoscopic repair of esophageal hiatal hernia . Methods We retrospectively analyzed clinical data of 55 patients with esophageal hiatal hernia who underwent laparoscopic surgery in our hospital between March 2008 and March 2013.After laparoscopic repair of esophageal hiatal hernia , different types of fundoplication were carried out including Nisse fundoplication in 17 cases, Toupet fundoplication in 19 cases, Dor fundoplication in 19 cases. Results All the operations were successfully completed under laparoscope .Different fundoplication included 17 cases of Nissen fundoplication, 19 cases of Toupet fundoplication, and 19 cases of Dor fundoplication.The operative time was (69.6 ±13.0) min for Nissen operation, (68.0 ±8.2) min for Toupet operation, and (63.8 ±10.1) min for Dor, respectively.The intraoperative blood loss was (20.0 ±5.8) ml for Nissen operation, (20.6 ±9.5) ml for Toupet, and (21.7 ±5.0) ml for Dor, respectively.No blood transfusion was needed .The postoperative extubation time was (3.1 ±1.1) d for Nissen operation, (2.7 ±0.7) d for Toupet, and (2.3 ±1.1) d for Dor, respectively.The postoperative hospital stay was (9.1 ±4.9) d for Nissen operation, (8.4 ±2.6) d for Toupet, and (7.6 ±1.5) d for Dor, respectively.Clinical symptoms had been alleviated effectively after operation , without deaths. However, 3 patients (5.5%) had developed postoperative complications , including 2 cases of delayedgastric emptying and 1 case of dysphagia, which were relieved after treatment.The median follow-up time was 45 months (range, 6-60 months).Oral barium meal and endoscopic examinations showed no recurrence of hiatal hernia , esophageal stenosis , or esophageal diverticula . Conclusion Laparoscopic repair of esophageal hiatal hernia is safe and effective , and different fundoplications can be chosen accordingto conditions of patients .%目的:探讨腹腔镜下治疗食管裂孔疝的可行性和有效性。
食管裂孔疝修补术60例治疗分析
【摘要】目的:探讨食管裂孔疝修补术的疗效和安全性。
方法:对60例食管裂孔疝患者行食管裂孔疝的修补手术治疗临床资料进行分析。
结果:60例食管裂孔疝修补术全部成功。
手术时间45~200 min,效果优者36例,良者19例,欠佳者4例,差者3例,术后平均住院7 d。
结论:为解除症状和反流,纠正贲门功能失调。
对于其它类型食管裂孔疝手术目的在于复位疝内容物,修补松弛薄弱的食管裂孔,防治胃食管返流,保持胃流出道通畅,兼治同时存在的疾病及并发症。
【关键词】食管裂孔疝;修补手术
食管裂孔疝是指胃的一部分经过膈肌的食管裂孔突入胸腔和纵隔。
食管、胃连接部的上移,常合并有食管胃返流。
食管裂孔疝的诊断比较困难,有些症状不明显时常常被误诊为慢性胃炎、胆囊炎等,长期得不到明确诊断[1]。
常常是当返流症状出现时,才注意是否有食管裂孔疝存在。
将扩大的膈食管裂孔缝缩,切除疝囊,将胃固定于腹腔。
选取临床2011年10月~2013年3月收治的60例食管裂孔疝修补术临床分析如下。
1 临床资料
1.1 一般资料本组收治的食管裂孔疝患者60例,其中男38例,女22例;年龄27~73岁,平均年龄57.6岁;均有程度不同的胃食管反流症状,烧心42例,反胃30例,咽喉炎11例,反复肺炎7例,吞咽困难6例,胸骨后疼痛不适4例,恶心、呕吐18例。
1.2 诊断 x线检查在胸部平片上左心缘处显示有液气腔,侧位投影位于心后。
吞钡剂后该液气平面中含有钡剂,即有胃泡,并有典型胃粘膜相。
内窥镜下能发现食管腔内潴留较多的分泌物、狭窄的前庭、开放的贲门、高位的鳞柱上皮交界、疝内的胃粘膜、膈下部位的胃粘膜、食管炎等,这些标记都可诊断食管裂孔疝。
食管裂孔疝的病人多在高压区近胃侧出现第2个高压区,这是诊断食管裂孔疝的特异性指标。
ph测定和酸灌注试验确定症状与返流的关系,以排除心绞痛和胆结石症。
1.3 方法经胸手术中,collis食管裂孔成形术、nissen手术、hill修复术、针对食管旁疝的手术等方法,以collis食管裂孔成形术为例。
1.3.1开胸路径采用左胸后外侧切口,经第7肋间进胸,切开纵隔胸膜,游离出食管下段后置纱带牵引。
切开疝囊,剪除多余疝囊组织,留下1 cm~2 cm宽的残边。
放松牵引纱带,使腹段食管和贲门还纳入腹腔,缝合关闭疝囊,将其固定缝合于膈食管裂孔的腹腔面。
膈食管韧带与裂孔缝合3针,褥式固定。
最后在食管后方缝合左、右膈脚2针~3针,但需留一指空隙(约1.5cm),防止术后过紧引起梗阻。
缝合纵隔胸膜。
1.3.2collis食管裂孔成形术患者取仰卧位,左侧用棉垫垫高30°,作胸腹联合切口,从脐上3 cm、距中线2 cm处斜向上经第8肋间达背阔肌前缘,切开第8肋间后,再切断肋软骨。
然后用开胸器撑开胸腔,显露膈肌,并注意膈神经支的分布,膈肌切口从膈
肌的外围作弧形切开,到中央腱再转向内,如l形状,避开膈神经支,如此则膈的上、下面均显露良好。
牵开肝、脾,向下推拉胃底,显露裂孔,从左前方切开腹膜,解剖右膈脚的左半部,直到右膈脚的左、右肌束重叠部位。
然后再将贲门翻向左侧,分开小网膜,显示右膈脚的右半部。
此时先要切断肝的迷走神经支和副肝动脉支,再分断部分肝胃韧带,可见到肝的尾叶。
沿右膈脚的右半内侧缘剪开腹膜,直到裂孔的前侧,保留遮盖在膈脚上的腹膜完整。
以手指插入裂孔,分离疝入胸腔的贲门和胃部分的粘连,将食管下段游离5 cm~6 cm,然后从腹腔向下拉胃、贲门及食管下端,送回到膈下。
将食管末端移向后右方,置于右膈脚交角的左、右肌束槽内,并在交角处缝合固定食管壁1针。
再以粗丝线从食管前侧缝缩裂孔,每针要多缝些裂孔肌,以免撕裂,最后1针要注意使食管在裂孔中松紧适度。
为加固缝线,可在缝线之外再间断加补3针,使膈肌重叠遮盖第1层缝线,再将胃底缝合固定在膈下面。
缝线在膈顶最高点,前、后各1针,其中1针缝在膈的肝侧韧带切断端。
最后缝合膈肌及胸腹壁切口,胸腔可不放引流管。
2 结果
60例食管裂孔疝修补术全部成功。
手术时间45~200 min,效果优者36例,良者19例,欠佳者4例,差者3例,术后平均住院7 d。
3 讨论
食管裂孔是一个椭圆形的孔,其长径为矢状位,位于膈的肌质部中线偏左处,与第10胸椎水平。
右内侧脚起自上3个~4个腰椎,
左内侧脚起自上2个~3个腰椎。
膈左、右内侧脚围成主动脉裂孔后,再向上、向前,右内侧脚分裂成深、浅2个肌束。
浅层肌束逐渐弯向前和右,在食管右侧绕过食管,形成食管裂孔的右侧边缘[2];深层肌束弯向左,在腹腔动脉上方越过腹主动脉的前面,在食管的左侧绕过食管,形成食管裂孔的左侧边缘。
深、浅两肌束的内侧纤维在裂孔前缘相遇,完成对食管的包绕,便形成了食管裂孔。
其它nissen手术此手术方式的复发率高和并发症多,以后曾经有过多种改良。
一些外科医生给胃底折叠术又补做一个膈脚后折叠术,用不可吸收缝线将裂孔缩小到可容一个指尖沿食管外侧通过,游离胃的范围可由不结扎胃短动脉到结扎一部分或者将胃短动脉
全部游离结扎。
为了防止复发和术后嗳气,对于肥胖病人,将围绕处拉紧,用胃底前壁代替胃底后壁包绕腹内段食管,此法现在称作“nissen胃底折叠术的rossetti改良法”[3]。
hill修复术是用于恢复抗反流机制的手术,要点是复位固定膈下食管,强化食管裂孔,辅加胃食管折叠术,其依靠增加内部压力,通过对悬带施加压力,使胃食管瓣膜恢复,并将食管胃连接处固定于主动脉前筋膜上,并在术中随时测压以调整手术所形成屏障压力。
针对食管旁疝的手术可选择经胸或经腹手术进路。
通过手术治疗解除症状和反流,纠正贲门功能失调。
对于其它类型食管裂孔疝手术目的在于复位疝内容物,修补松弛薄弱的食管裂孔,防治胃食管返流,保持胃流出道通畅,兼治同时存在的疾病及并发症。
参考文献
[1]于涛,曾多,李建业,等.滑动型食管裂孔疝的外科治疗[j].中华外科杂志,2004,42(11):654.
[2]谢佳平,吴铁镛. 食管裂孔疝近10年国内研究现状[j].北京医学,2006,28(30):180-181.
[3]赵贵君,霍江波,栗鹏,等. 食管裂孔疝伴胃食管反流病的胃食管动力学研究[j]. 包头医学院学报,2006,22(1):1-3.。