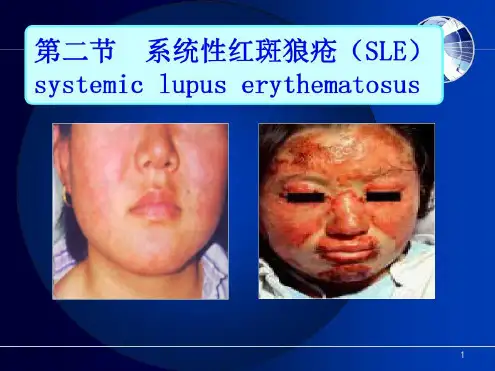
第二节 系统性红斑狼疮
- 格式:ppt
- 大小:4.55 MB
- 文档页数:65





第七章风湿性疾病病人的护理第二节系统性红斑狼疮病人的护理系统性红斑狼疮(SLE)是一种自身免疫性结缔组织病,由于体内有大量致病性自身抗体和免疫复合物,造成组织损伤,临床可以出现多个系统和脏器损害的症状,以青年女性多见。
一、病因及发病机制确切原因尚不清楚,可能与遗传、性激素、环境等多种因素互相综合作用引起机体免疫调节功能紊乱有关。
1.遗传因素SLE是一种多基因遗传性疾病。
SLE的遗传至少需要4个基因的参与。
不同基因有缺陷的共同作用,导致明显的特异反应堆,产生各种病理过程和不同的临床表现。
2.内分泌因素可能与下列性激素异常有关:①雌激素水平及其代谢异常;②雌激素受体的含量;③催乳素和生长激素的含量。
3.感染SLE病人的血清病毒(如麻疹、副流感、单纯疱疹、风疹、EB病毒1~3型病毒)抗体滴度高于健康人;SLE病人体内存在的内源性抗反转录病毒,产生大量的自身抗体,引发SLE。
4.物理因素紫外线照射可诱发皮肤损害或使原有的皮损加剧;日常饮食成分对SLE诱发有不可忽视的作用,如无鳞鱼、干咸海产品及烟熏食物、幸运草、四叶草等。
5.药物:①芳香胺类:普鲁卡因胺、磺胺嘧啶和β受体阻滞剂等;②肼类:肼苯达嗪和异烟肼等;③巯基化合物:青霉胺、甲状腺药物等;④苯类:苯妥英钠等抗惊厥药物等。
6.免疫异常一个具有SLE遗传素质的人,在上述各种因素作用下使机体正常的自身免疫机制破坏,产生多种免疫异常。
常见:①B细胞功能亢进;②T细胞失平衡;③细胞因子表达异常;④淋巴细胞凋亡异常。
例:系统性红斑狼疮(SLE)的发病与下列哪种因素无关A.遗传B.雌激素C.败血症D.紫外线E.病毒感染『正确答案』C例:与系统性红斑狼疮发病有关的因素不包括A.遗传因素B.性激素C.药物作用D.潮湿刺激E.阳光照射『正确答案』D二、临床表现1.全身症状活动期患者大多有全身症状。
大部分患者在病程中有各种热型的发热。
此外,全身不适、乏力、食欲不振、体重减轻及淋巴结肿大等亦颇常见。

系统性红斑狼疮系统性红斑狼疮(Systemic lupus erythematosus,SLE)是一种全身性自身免疫病。
患者可有肾脏、肺、心脏、血液等多个器官和系统受累,血清中出现多种自身抗体。
本病可见于任何年龄,但是,育龄期女性多发。
男女之比约1:9。
该病在我国的患病率为40-70/10万。
[病因]本病的发生与遗传、环境、性激素及自身免疫等多种因素有关。
一般认为具有遗传素质的个体在环境、性激素及感染等因素的作用下引起免疫功能异常、自身抗体产生、免疫复合物形成及在组织的沉积,导致系统性红斑狼疮的发生和进展。
一、遗传因素已经证明,同卵双生者(monozygotic twin)同患系统性红斑狼疮的发生率在24-58%,而在异卵双生者(dizygotic twin)为6%。
本病在HLA-DR2、DR3及DR7基因携带者的发病率远高于这些基因阴性者。
由此可见,系统性红斑狼疮的发生与遗传因素有关。
二、环境因素紫外线、某些药品(如Hydralazine, isoniazid, hydantoins)及食物(如苜蓿类、鱼油)等均可能诱导本病的发生。
三、感染因素人类免疫缺陷病毒(HIV-1、致癌RNA病毒及某些细菌脂多糖可能与本病的发生有关。
四、性激素已经证实,雌激素与系统性红斑狼疮的发病密切相关。
本病在女性占绝对优势,生育期发病多于绝经期。
同时,患者的雌激素水平异常等均提示性激素参与了系统性红斑狼疮的发生。
[发病机理]系统性红斑狼疮并非单一因素引起的疾病,其发生机理比较复杂。
研究证明,由于环境因素和/或性激素变化等的影响,使具有遗传素质的患者体内发生免疫应答异常,诱导T、B细胞活化、自身抗体产生、免疫复合物形成及沉积,从而导致系统性红斑狼疮病理过程的发生。
本病的自身免疫异常主要表现为免疫耐受异常、免疫复合物清除障碍以及多种自身抗体的形成。
这些抗体多数针对自身成分如核小体、核糖核蛋白、淋巴细胞或血小板表面蛋白等,并通过与这些成份的结合、在血管周围的沉积以及固定补体等发挥致病作用。

系统性红斑狼疮(五篇范文)第一篇:系统性红斑狼疮从免疫学角度谈系统性红斑狼疮的发病机制和治疗【摘要】红斑狼疮(sle)是一个累及身体多系统多器官,临床表现复杂,病程迁延反复的自身免疫性疾病。
红斑狼疮可分为系统性红斑狼疮(SLE)和盘状红斑狼疮(DLE)两大类。
系统性红斑狼疮即SLE是一种自身免疫性疾病,其病因和发病机制一直是研究的热点。
导致SLE患者组织损伤的基本原因是致病性自身抗体的产生。
这些抗体的产生起源于复杂的机制,几乎涉及免疫系统的各个环节。
本文主要阐述了SLE的发病机制和最新治疗进展。
【关键词】系统性红斑狼疮;免疫学系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种表现有多系统损害的慢性系统性自身免疫性疾病,其血清具有以抗核抗体为代表的多种自身抗体,其作用机制复杂。
1.系统性红斑狼疮的发病机制及免疫异常 1.1致病性自身抗体自身抗体也可以出现在健康个体而不引起机体损害,并且它们有可能起着保护性作用。
SLE患者体内的致病性自身抗体具有特殊的致病性能。
① 以IgG型抗体为主,与自身抗原有很高亲和力。
一项IgG型抗内皮细胞抗体与狼疮疾病活动的相关性实验结果表明:IgG-AECA的阳性率在SLE活动期组、SLE缓解期组及健康对照组中分别为53.8﹪、24.0﹪、0,3组的阳性率差异有显著性(P﹤0..05﹪),SLE活动组高于SLE缓解期组。
SLE患者血清IgG-AECA及滴度水平可能在SLE的病情活动中起重要作用。
IgG-AECA的滴度水平在经治疗后的缓解期患者低于SLE活动期患者,可作为【】评估治疗效果及判断疾病活动性的指标之一1。
② 抗血小板抗体及抗红细胞抗体。
自身抗体街道的红细胞和血小板破坏是狼疮患者溶血性贫血和血小板减少症发生的重要因素。
Pujol 等对90例患者的56份血清进行抗血小板检测发现,90例患者中有29例患有血小板减少症,血小板减少症与抗血小板抗体的出现具有显著相关性。


系统性红斑狼疮定义:侵犯皮肤和多脏器的一种全身性自身免疫病。
某些不明病因诱导机体产生多种自身抗体(如抗核抗体等),导致:①自身抗体与相应自身抗原结合为循环免疫复合物,通过III型超敏反应而损伤自身组织和器官;②抗血细胞自身抗体与血细胞表面抗原结合,通过II型超敏反应而损伤血细胞。
系统性红斑狼疮(Systemic Lupus Erythematosus,SLE)约占12%。
少数患者病程中发生带状疱疹。
穿孔,造成严重后果。
力。
临床表现①蝶形或盘形红斑。
②无畸形的关节炎或关节痛。
③脱发。
④雷诺氏现象和/或血管炎。
⑤口腔粘膜溃疡。
⑥浆膜炎。
⑦光过敏。
⑧神经精神症状。
实验室检查①血沉增块(魏氏法>20/小时末)。
②白细胞降低(<4000/mm3)和/或血小板降低(<80,000/mm3)和/或溶血性贫血。
③蛋白尿(持续+或+以上者)和/或管型尿。
④高丙种球蛋白血症。
⑤狼疮细胞阳性(每片至少2个或至少两次阳性)。
⑥抗核杭体阳性。
凡符合以上临床和实验室检查6项者可确诊。
确诊前应注意排除其他结缔组织病,药物性狼疮症候群,结核病以及慢性活动性肝炎等。
不足以上标准者为凝似病例,应进一步作如下实验室检查,满6项者可以确诊:进一步的实验检查项目:1.抗DNA抗体阳性(同位素标记DNA放射免疫测定法,马疫锥虫涂片或短膜虫涂片免疫荧光测定法)2.低补体血症和/或循环免疫复合物测定阳性(如PEG沉淀法),冷环蛋白侧定法,抗补体性测定法等物理及其他免疫化学、生物学方法)3.狼疮带试验阳性4.肾活检阳性5.Sm抗体阳性临床表现不明显但实验室检查足以诊断系统性红斑狼疮者,可暂称为亚临床型系统性红斑狼疮。
注意事项系统性红斑狼疮患者合并肝损害时,要注意鉴别引起肝损害的原因。
有些患者的肝功能异常并非直接因红斑狼疮本身所致。
红斑狼疮本身及并发狼疮性肝炎可引起肝损害,但需排除病毒性肝炎、过量饮酒、应用肝毒性药物、胆道疾病等。
护理必考考点—系统性红斑狼疮(一)病因和发病机制目前认为与遗传、性激素、环境因素(阳光照射)、药物(普鲁卡因胺、肼苯达嗪、氯丙嗪)等有关。
在以上因素作用下,易感机体丧失正常免疫耐受性,不能正确识别自身组织,继而出现自身免疫反应,产生多种自身抗体,其中尤以抗核抗体(ANA)为重,体液和细胞免疫紊乱,导致组织炎症性损伤。
(二)病理改变SLE的病理表现为——以血管炎和血管病变为突出,结缔组织有较广泛的纤维蛋白样变性及淋巴细胞、浆细胞浸润;坏死性血管炎。
特征性病变为:1.苏木紫小体(狼疮小体):是抗核抗体作用于细胞核形成的蓝染的圆形或椭圆形物质——为诊断SLE的特征性依据2.“洋葱皮样”病变:是指脾中央动脉和其他小动脉周围显著的向心性纤维增生3.疣状心内膜炎:是在心瓣膜腱索上形成的赘生物4.狼疮性肾炎:几乎所有SLE病人均有肾损伤,称为狼疮性肾炎。
其病理改变可位于肾小球、肾间质、肾小管及肾血管。
(三)临床表现SLE临床表现为病程拖延,反复发作。
起病可为暴发性、急性或隐匿性,开始可为单一器官受累,也可多个系统同时受累,除关节痛、皮疹及脏器受累的相应症状外,常伴有发热、乏力、体重下降等全身症状,几乎所有病人均有不同程度的肾脏损害,肾衰竭和感染是SLE的主要致死原因。
1.全身症状:活动期病人大多有全身症状,常见的有发热,无一定热型。
此外疲倦、乏力、体重减轻及淋巴结肿大等也较常见。
2.皮肤黏膜损害1)部位:80%病人有皮肤黏膜损害,常见于暴露部位出现对称的皮疹,常见于暴露部位出现对称的皮疹。
2)典型者:在双面颊和鼻梁部有深红色或紫红色蝶形红斑,表面光滑,有时可见鳞屑,病情缓解时红斑可消退,留有棕黑色色素沉着。
在手掌的大小鱼际、指端及指(趾)甲周也可出现红斑,这些都是血管炎的表现。
黏膜损害:活动期病人有脱发、口腔溃疡。
3.关节与肌肉疼痛90%以上病人有关节受累,大多数关节肿痛是首发症状。
部位:受累的关节常是近端指间关节、腕、足部、膝和踝关节。