甲亢临床表现诊断指数表
- 格式:doc
- 大小:33.00 KB
- 文档页数:1

甲亢的症状,甲亢的早期症状甲亢症状诊断一、症状甲亢可发生于任何年龄,大多数年龄在20~40岁,一般女性比男性发病率高,约为4∶1。
但是地方性甲状腺肿流行区,则女性稍多于男性,约为4∶3。
青年女性常可出现青春期甲亢,症状较轻,有的人未经治疗,而在青春期过后也可自愈。
老年病人较年轻者更易见“隐匿性”或“淡漠型”甲亢,其神经过敏和情绪症状较轻,突眼发生率也较少。
甲亢时多系统受累,临床表现多变,20~40岁中青年发病较常见,但近年来老年甲亢不断增多。
起病较慢,多有精神创伤史和家族史。
发病后病程迁延,数年不愈,复发率高,并可发生多种并发症。
(1)能量代谢与糖、蛋白质及脂肪代谢异常:甲亢时基础代谢率(BMR)增高,可烦热、潮汗、体重减轻、工作效率低、肌肉消瘦、乏力、易疲劳。
蛋白质代谢负平衡,胆固醇下降或正常,皮下脂肪消失,脂肪代谢加速。
肝糖原与肌糖原分解增加,糖原异生增快,血糖可升高或出现餐后高血糖,糖代谢异常重者可发生糖尿病。
(2)水盐代谢与维生素代谢紊乱:甲状腺激素可促进利尿、排钾与排镁,故甲亢时易发生低钾性周期麻痹与低镁血症。
钙与磷运转加速,常有高尿钙与高尿磷和高尿镁;久之,可发生骨质脱钙与骨质疏松,当有低血钙发生后患者又摄钙不足,少数病人可发生继发性甲状旁腺功能亢进症。
同时由于甲亢时吸收差,代谢快,消耗多,可发生维生素B1、C、D等多种维生素缺乏症及微量元素缺少症。
(3)皮肤肌肉代谢异常症状:蛋白质呈负代谢平衡,肌酸负平衡,负氮平衡,ATP减少,磷酸肌酸减少,易发生甲亢性肌病,眼肌无力,重症肌无力,或经常性软瘫。
皮肤发生黏液性水肿,多见于眼睑与胫骨前。
指甲变软或发生变形与感染。
(4)心血管系统症状:甲状腺激素兴奋心肌交感神经,增强儿茶酚胺作用,出现心动过速、心律失常、心音增强、脉压加大、甚至心脏扩大、心尖部收缩期杂音。
老年人易发生心房纤颤、心绞痛甚至甲亢性心脏病与冠心病同时发生,以致心力衰竭。

甲亢症锁定本词条由“科普中国”百科科学词条编写与应用工作项目审核。
甲亢是甲状腺功能亢进的简称,是由多种原因引起的甲状腺激素分泌过多所至的一组常见内分泌疾病。
甲亢症状就是由甲亢引起的一系列身体反应。
主要临床表现为多食、消瘦、畏热、多汗、心悸、激动等高代谢症候群,神经和血管兴奋增强,以及不同程度的甲状腺肿大和眼突、手颤、胫部血管杂音等为特征,严重的可出现甲亢危相、昏迷甚至危及生命。
目录1. 1简介2. 2甲亢型心脏病3. 3甲亢型周期性麻痹1. 4甲亢危象型2. 5甲亢眼病3. 6甲亢肌病4. 7护理1. 8甲亢治疗2. 9预防3. 10甲亢症状4. 11甲亢危害简介甲亢症也就是甲状腺功能亢进症,它是一种临床上十分常见的内分泌疾病。
是指由各种原因导致甲状腺功能增强,甲状腺激素分泌过多或因甲状腺激素(T3、T4)在血液中水平增高所导致的机体神经系统、循环系统、消化系统心血管系统等多系统的一系列高代谢症候群以及高兴奋症状和眼部症状。
临床上甲亢患者主要表现为:心慌、心动过速、怕热、多汗、食欲亢进、消瘦、体重下降、疲乏无力及情绪易激动、性情急躁、失眠、思想不集中、眼球突出、手舌颤抖、甲状腺肿或肿大、女性可有月经失调甚至闭经,男性可有阳痿或乳房发育等。
甲状腺肿大呈对称性,也有的患者是非对称性肿大,甲状腺肿或肿大会随着吞咽上下移动,也有一部分甲亢患者有甲状腺结节。
甲亢时引起的眼部改变,一类是良性突眼,患者眼球突出,眼睛凝视或呈现惊恐眼神;另一种是恶性突眼,可以由良性突眼转变而成,恶性突眼患者常有怕光、流泪、复视、视力减退、眼部肿痛、刺痛、有异物感等,由于眼球高度突出,使眼睛不能闭合,结膜、角膜外露而引起充血、水肿、角膜溃烂等,甚至失明。
也有的甲亢患者没有眼部症状或症状不明显。
上述均是典型甲亢的临床表现,但是并非每位甲亢患所有的临床症状都有,不同类型的甲亢,临床表现也不同。
甲亢型心脏病16~73岁都可发病,发病率占甲亢患者的13.4%~21.8%,常发生于甲亢后2~3年,除有典型甲亢临床表现外,其心电图常有窦性心动过速、心房纤颤、心房扑动、房室传导阻滞、室性期前收缩、心肌损伤与心肌肥大等。

甲状腺功能亢进危象1.甲亢危象(hyperthyroid crisis)先兆期临床表现除原有的甲亢症状加重外,还有消化道表现。
危象期是除了先兆症状加重外,主要还有神经系统症状。
2.甲亢危象常常有明显诱因,掌握诱因有助于初步诊断及后续治疗。
反之,某些诱因本身即可使患者处于危重状态,故在抢救时不应忽略继发于诱因的甲亢危象。
3.诊断主要依赖临床症状、体征及既往甲亢病史,实验室检查对甲亢危象的诊断学意义有限,不应等待实验室检查结果再予诊断治疗。
4.掌握甲亢危象诊断评分表有助于及时作出诊断的同时评估病情严重度。
5.不典型甲亢或恶病质的患者危象发生时无典型表现,可有昏迷或低体温、皮肤干燥无汗等单一表现,应高度警惕。
6.甲亢危象退热应给予物理降温,禁用氨基水杨酸类药物。
7.此病病情变化迅速,病死率高,应及时给予对症支持治疗及有效的抗甲状腺治疗,同时监测生命体征、观察病情变化。
病历摘要女性,42岁,患者入院前1周出现发热、咳嗽、心悸明显,伴恶心、呕吐。
3小时前被家属发现胡言乱语,大汗淋漓。
既往“甲亢”病史10余年,未正规治疗。
否认心脏病、糖尿病病史。
查体:BP 123/68mmHg,P 150次/分,R 20次/分,T 39.5℃。
谵妄、胡言乱语,体型消瘦,颜面潮红,大汗。
突眼,双侧瞳孔等大(直径 3.5mm),对光反射存在,颈软,甲状腺Ⅱ度肿大,可闻及血管杂音。
双肺底可闻及少许湿啰音,心率140次/分,心律绝对不齐,第一心音强弱不等。
腹部检查阴性。
【问题1】是否需要进抢救室?患者目前出现意识改变,大汗淋漓,心脏听诊示心律失常,病情危重,需立刻入抢救室监护生命体征,并予以吸氧、建静脉通路等基本处理,立即进行进一步治疗,并高度警惕病情进一步恶化。
【问题2】最可能的诊断是什么?根据患者主诉、症状、体征和既往史,应高度怀疑甲状腺功能亢进症危象。
思路1:患者中年女性,甲亢病史10余年,未予正规治疗,此次入院前1周有发热、咳嗽,家属代诉患者有“受凉、感冒”,自服酚麻美敏片,症状未好转。

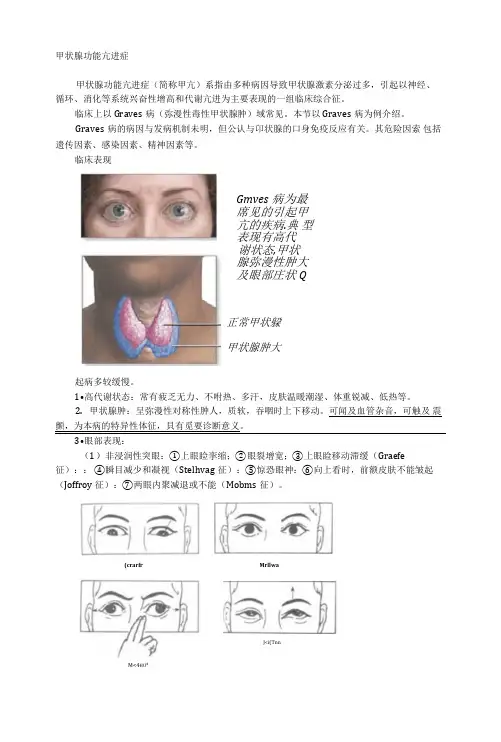
甲状腺功能亢进症甲状腺功能亢进症(简称甲亢)系指由多种病因导致甲状腺激素分泌过多,引起以神经、 循环、消化等系统兴奋性增高和代谢亢进为主要表现的一组临床综合征。
临床上以Graves 病(弥漫性毒性甲状腺肿)域常见。
本节以Graves 病为例介绍。
Graves 病的病因与发病机制未明,但公认与卬状腺的口身免疫反应有关。
其危险因索 包括遗传因素、感染因素、精神因素等。
临床表现起病多较缓慢。
1•高代谢状态:常有疲乏无力、不咐热、多汗,皮肤温暖潮湿、体重锐减、低热等。
2. 甲状腺肿:呈弥漫性对称性肿人,质软,吞咽时上下移动。
可闻及血管杂音,可触及 震颤,为本病的特异性体征,貝有觅要诊断意义。
3•眼部表现:(1)非浸润性突眼:①上眼睑挛缩;②眼裂增宽;③上眼睑移动滞缓(Graefe征):: ④瞬目减少和凝视(Stelhvag 征):⑤惊恐眼神:⑥向上看时,前额皮肤不能皱起(Joffroy 征):⑦两眼内聚减退或不能(Mobms 征)。
Gmves 病为最 席见的引起甲亢的疾病.典 型表现有高代谢状态,甲状 腺弥漫性肿大及眼部庄状Q正常甲状躱甲状腺肿大(crarfr MrllwaM<4HU *J<i(Tnn(2)浸润性突眼:患者有明显自觉症状,如畏光、流泪、视力减退、眼部肿痛等。
检查可发现眼球活动受限,明显突出。
4-蒂神神经系统:患者易激动,精神过敏,伴多言多动,思想不集中,焦龙烦躁等。
5•心血管系统:多有持续性心动过速,心尖部第一心音亢进,常有收缩期杂音。
收缩压升高,舒张压下降,脉压增大为甲亢特征性表现之一。
房性早搏较常见。
甲亢性心脏病表现为明显心律失常,心脏扩人和心力衰竭。
甲亢完全控制后心脏功能町恢复正常。
6•消化系统:多表现为食欲亢进,常伴腹泻。
此外,血液系统可表现为周闱血白细胞总数偏低。
运动系统表现为肌肉软弱无力。
生殖系统女性患者常有月经桶少甚至闭经,男性可出现阳痿。
特殊类型1•甲亢危彖:为本病严重表现,可危及生命。


临床检测指标及参考范围一、甲状腺功能甲腺原氨酸(T3, triiodothyronine)T3是甲状腺激素对各种靶器官作用的主要激素。
T3(3、5、3’-三碘酪氨酸)主要在甲状腺以外,尤其是在肝脏由T4经酶解脱碘生成。
因此,血清T3浓度反映出甲状腺对周边组织的功能甚于反映甲状腺分泌状态。
T4转变成T3的减少会导致T3浓度的下降。
见于药物的影响,如丙醇、糖皮质类固醇、胺碘酮等以及严重的非甲状腺疾病(NTI),称为“T3低下综合征”。
与T4一样,99%以上的T3与运输蛋白质结合,但T3的亲和力要低10倍左右。
T3测定可用于T3-甲亢的诊断,早期甲亢的查明和假性甲状腺毒症的诊断。
检测范围:0.300─10.00nmol/l或O.195-6.51ng/ml正常参考值:1.3-3.1nmol/l或0.8-2.0ng/ml甲状腺素(T4, thyroxine)T4是甲状腺分泌的主要产物,也是构成下丘脑-垂体前叶-甲状腺调节系统完整性不可缺少的成份。
对合成代谢有影响作用。
T4由二分子的二碘酪氨酸(DIT)在甲状腺内偶联生成。
T4与甲状腺球蛋白结合贮存在甲状腺滤泡的残腔中,在TSH的调节下分泌释放。
血清中99%以上的T4以与其它蛋白质结合的形式存在。
由于血清中运输蛋白质的浓度易受外源性和内源性作用的影响,因此,在检测血清T4浓度的过程中需考虑到结合蛋白质的状况。
如果忽略这一点,结合蛋白质浓度的变化(如怀孕期、服用雌激素或者患肾病综合征等),会导致反映甲状腺代谢状况检测的错误结果。
T4测定可用于甲亢、原发性和继发性甲状腺功能减退的诊断以及TSH抑制治疗的监测。
检测范围:5.40─320.0nmol/l或O.420-24.86μg/dl正常参考值:I. 66-181nmol/l或5.1-14.1μg/dl(标本取自德国和日本)II. 59-154nmol/l或4.6-12.0μg/dl, FT4指数57-147nmol/l或4.4-11.4ug/dl (标本取至美国) 游离T3(FT3- free triiodothyronine)三碘甲腺原氨酸(T3)是血清中的甲状腺激素之一,起调节代谢作用。

甲状腺机能亢进性心脏病病因病理、临床表现及诊断要点甲状腺机能亢进性心脏病(简称甲亢性心脏病),是因甲状腺机能亢进,过多的甲状腺激素持续对心脏作用而导致心律不齐、心房颤动、心脏增大、心绞痛、心力衰竭或显著的心电图改变等。
在甲状腺机能亢进症病人中约占10%~15%,多见于40岁以上的病人,其中最常见早搏,尤以房性早搏为多。
结合临床表现,本病多属于中医的“心悸”、“胸痹”、“瘿病”、“虚劳”等范畴。
【病因病理】一、西医本病病因是因甲状腺机能亢进所致。
甲状腺机能亢进,分泌过多的甲状腺激素(T3和T4),促使机体各组织代谢旺盛,为了补偿代谢增加的需要,心输出量及心率增高,若甲状腺激素持续性增高,心脏长期负担过重,心脏本身耗氧量增加,特别是甲状腺激素直接作用于心肌,促进蛋白合成,增加心肌中Na+-K+-ATP酶活性,增加肌浆网中的钙-ATP酶活性,增加肌球蛋白ATP酶及心肌腺苷环化酶活性,增加β受体数目和心房兴奋性,同时间接的兴奋交感神经,加强心脏对交感神经的反应,致使心脏可利用的糖原及高能磷酸物质不足,导致心肌发生器质性损害。
心肌活检可见心肌呈灶状坏死,细胞浸润,心肌纤维肥大,核变性,肌原纤维轻度稀疏,间质结缔组织增殖、水肿,心内膜也可轻度肥厚。
另外,甲状腺激素能和儿茶酚胺的作用相协同,使心肌应激性增强,并通过抑制心肌单胺氧化酶和儿茶酚-O-甲基转换酶活力,使儿茶酚胺在心肌内分解减慢,使心率增快,心肌应激性增强,从而产生异位心律。
二、中医中医认为本病的成因主要与水土因素、情志因素和先天禀赋不足有关,病机可涉及气、痰、火、瘀、虚五方面,其病理为阴虚阳亢,以心肝肾阴虚为本,三脏之中,又以肝为关键,肝火内动,上冲心肺、头目,横逆犯胃侮脾,火热灼津成痰等,使临床表现复杂多样。
1.肝郁气滞 情志失调,思虑太过,肝失条达,疏泄失常,肝气横逆而致胸闷肋痛之症。
2.肝火亢盛 肝郁化火,上扰胸膈,致使心神不安,心中悸动。
3.痰浊壅结 饮食不节,过食肥甘厚味或嗜酒无度,或饥饱不调,以致脾胃受损,运化失司,聚湿生痰,或肝火灼津成痰,痰随火升,上扰心神,则有心悸不寐等症。


临床表现在桥本病发展进程中可有甲亢症状出现,称为桥本甲亢,发生率约占桥本病的20%—25%。
其原因多数是甲状腺受炎性破坏,甲状腺激素释放入血增多所致,故甲亢表现为一过性的;如受摄碘量和甲状腺炎症与修复的影响时,可反复出现甲亢或甲亢与甲低交替出现。
少数桥本甲亢是因桥本病归并毒性弥漫性甲状腺肿所致,约占桥本病的%%;患者甲亢可较长时间持续存在,可伴有典型毒性弥漫性甲状腺肿的表现如突眼和胫前粘液性水肿、血TSI阳性。
患者可以两种疾病中的任何一种起病,临床上也可以其中一种疾病的表现为主;例如甲亢症状可持续数月至数年,但由于甲状腺组织的不断被破坏,最终仍然发展成为甲状腺功能低下。
慢性淋巴细胞性甲状腺炎又称为桥本病或桥本甲状腺炎,是由于免疫功能紊乱而产生针对自身组织的免疫性炎症。
慢性淋巴细胞性甲状腺炎的发病率仅次于毒性弥漫性甲状腺肿。
多见于35-55岁之间的女性,女性与男性之比为20:1。
患者起病隐匿,病情发展缓慢,常因偶然发现甲状腺肿大而进一步检查被诊断,或出现甲低时方被发现。
甲状腺弥漫性肿大者较多,峡部肿大常较明显,并可有锥叶肿大,这是本病的特征之一;甲状腺两叶大小可不均一,可有结节,质地硬而韧如橡皮样;甲状腺一般无疼痛,与周围组织无粘连;个别患者可有类似亚急性甲状腺炎的表现如甲状腺肿快,疼痛,压疼等。
在桥本病发展进程中可有甲亢症状出现,称为桥本甲亢,发生率约占桥本病的20%—25%。
其原因多数是甲状腺受炎性破坏,甲状腺激素释放入血增多所致,故甲亢表现为一过性的;如受摄碘量和甲状腺炎症与修复的影响时,可反复出现甲亢或甲亢与甲低交替出现。
少数桥本甲亢是因桥本病归并毒性弥漫性甲状腺肿所致,约占桥本病的%%;患者甲亢可较长时间持续存在,可伴有典型毒性弥漫性甲状腺肿的表现如突眼和胫前粘液性水肿、血TSI阳性。
患者可以两种疾病中的任何一种起病,临床上也可以其中一种疾病的表现为主;例如甲亢症状可持续数月至数年,但由于甲状腺组织的不断被破坏,最终仍然发展成为甲状腺功能低下。

甲亢危象的评分标准全文共四篇示例,供读者参考第一篇示例:甲亢(甲状腺功能亢进症)是一种甲状腺功能亢进性的疾病,常见症状包括心悸、体重减轻、焦虑不安、手颤、多汗等。
甲亢在临床上有时会出现严重的危象,加重患者症状,危及生命。
准确评估甲亢患者的危象状态至关重要。
下面将从不同方面制定甲亢危象的评分标准。
1. 临床表现评分:(1)心动过速:根据患者心率来评估,心率在100-120次/分得1分,心率在120-140次/分得2分,心率大于140次/分得3分。
(2)高热:体温超过38.5℃得1分,超过39℃得2分,超过40℃得3分。
(3)神志模糊或意识障碍:出现神志模糊得1分,意识障碍得2分。
(4)躁动不安、不可控:躁动不安得1分,不可控得2分。
(5)腹泻或呕吐:出现腹泻或呕吐各得1分。
(6)高代谢症状:包括多汗、体重减轻、手指震颤等,每个症状得1分。
2. 实验室指标评分:(1)血清甲状腺激素水平:T3、T4浓度升高,TSH浓度降低,分别得1分。
(2)甲状腺素敏感蛋白浓度:增高加1分。
(3)血糖水平:低血糖加1分。
(4)电解质紊乱:低钠、高钾、高钙等加分。
3. 医学影像评分:(1)颈部B超:显示甲亢患者甲状腺增大,得1分。
(2)甲状腺闪烁显像:显示强烈闪烁,得1分。
4. 危象程度评分:(1)可控程度:按照患者病情的发展速度、危害程度,给予1-3分。
(2)影响生活质量:根据患者日常生活活动受限程度,给予1-3分。
通过对甲亢患者的临床表现、实验室指标、医学影像及危象程度等多方面进行评分,可以更全面地评估患者的危象状态。
明确的评分标准可以帮助医生更快速地制定治疗方案,及时干预,降低患者的病情危险性,保护患者的生命安全。
希望本评分标准对于甲亢危象的临床诊断和治疗提供一定的参考价值。
第二篇示例:甲亢危象是指由于甲状腺功能亢进引起的一种急性并发症,常常发生在未被诊治或治疗不当的甲亢患者身上。
甲亢危象是一种威胁生命的病情,及时的诊断和治疗至关重要。
甲亢应该做哪些检查?1.基础代谢率(BMR)测定甲亢时增高,>15%,与甲亢病情呈平等增减。
可用仪器测定或用计算法求得。
计算公式:安静时脉搏脉压-111-BMR%。
2.血胆固醇减低 <150mg/L(3.9mmol/L)。
3.24h 肌尿酸升高 >100mg/L(760mmol/L)。
血内肌酸磷酸激酶(CRK),乳酸脱氢酶(LDH)、谷草转氨酶(SGOT)均升高。
4.外周血细胞应>4.5×109/L,中性多核白细胞应>50%,方可用抗甲状腺药物。
5.甲状腺吸131Ⅰ率增高,女性6h为9%~55%。
男性为9%~50%,24h为20%~45%。
3h为5%~25%。
本实验检查受很多药物及含碘食物的影响,故检查前2~3周,应避免这些因素。
6.血浆蛋白结合碘(PRI) 正常值为0.3~0.63pmol/L,甲亢时增高,>0.63pmol/L。
7.甲状腺激素 T3正常值950~205μg/L,T4正常值60~14.8μg/L,树脂摄取比值(RUR)为0.8~1.1。
游离T4指数(FT4Ⅰ)为9.6~16.3。
FT3Ⅰ 6.0~11.4pmol/L,FT4为32.5±6.0pmol/L。
甲亢时都增高。
rT3正常值为0.2~0.8μmol/L,甲亢时也增高,而且有时变化早于T3与T4。
8.TSH 放免法测定正常值为3~10mU/L,垂体甲亢时升高,一般甲亢TSH在正常水平或减少。
9.T3抑制试验用于鉴别甲状腺吸131Ⅰ增高的性质。
方法是先测吸131Ⅰ值,然后口服T3 60μg/d(3次/d),6天后再测吸131Ⅰ率,将结果加以对比,也可口服甲状腺素片60mg,3次/d,8天后再测吸131Ⅰ值,结果对比。
正常人及单纯甲状腺肿者其T3抑制试验的131Ⅰ抑制率>50%,甲亢时抑制<50%,或无抑制,恶性突眼不受抑制。
注意老年甲亢与冠心病病人心律失常者不宜做此试验,因可引起心律失常。
儿童甲状腺功能亢进【概述】儿童甲状腺功能亢进是小儿内分泌疾病中最常见的疾病之一,本病可发生于任何年龄的儿童,但以学龄期为多,尤以青春期女性多见。
本病是由于甲状腺激素分泌过多所致,常伴有甲状腺肿大、眼球外突及基础代谢率增高等表现。
【诊断要点】一、症状表现1.儿童甲亢的症状表现之甲状腺峡部及体部肿大,可随气管上下移动。
弥漫性肿大者腺体光滑、柔软、有震颤,可听到血管杂音。
结节性肿大者可扪及大小不一、质硬、单个或多个结节。
临床上有少数甲亢患者甲状腺肿大不明显,其原因为:甲状腺抗体中一类是兴奋(TSl)或抑制(TSll)甲状腺功能的抗体:如病人同时只有兴奋其功能的抗体和抑制其生长的抗体,就可出现甲状腺不大的甲亢。
甲状腺肿大分度标准:Ⅰ度横径小于3CM,Ⅱ度3-5CM,Ⅲ度5—7CM,Ⅳ度7—9CM,Ⅴ度大于9CM。
一般多在Ⅱ度一Ⅲ度大小。
2.交感神经兴奋性增加、基础代谢率增加表现:儿童甲亢的症状表现是患儿身高多稍高于同龄儿,但有消瘦、多汁、怕热、低热等。
食欲多亢进,大便次数增多但为稠便。
心悸、脉快、心尖部可闻收缩期杂音,脉压差大,可有高血压,心脏扩大及心律紊乱等。
心力衰竭及房颤在小儿少见。
尚有易激动、好动、兴奋感、失眠、多语、脾气急躁、手及舌出现细微且快速震颤等神经精神症状。
儿童甲亢的症状表现是肌肉乏力,但周期性麻痹少见。
骨质疏松可伴有骨痛等。
性发育缓慢,可有月经紊乱、闭经及月经过少。
3.眼部表现,50%—70%的病人有突眼,可为一侧或两侧,睑裂增宽、不常瞬目,儿童甲亢的症状表现常作凝视状,上眼睑挛缩,眼向下看时上眼睑不能随眼球立即下落,上眼睑外翻困难,闭眼时睑缘颤动,辐辏力弱,眼向上看时,儿童甲亢的症状表现是前额皮肤不能皱起,眼皮有色素沉着,可有眼肌麻痹等。
临床表现。
二、临床表现⑴年龄与性别:小儿患甲亢约占甲亢总病例5%,以学龄儿童多见。
天津儿童医院184例儿童甲亢统计,以10—12岁最多,最小为5个月男婴,其母有甲亢。
甲状功能亢进症状有哪些对于大家来说也一定知道甲亢就是一种慢性疾病,而疾病发生之后是会给患者带来很大的困扰和折磨。
长时间的不能治愈是极大的影响着患者的身体健康和生活的,与此同时就是因为患者在一开始的时候不能及早的知道生病及早的进行治疗导致耽误治疗的时间,所以下面就去了解下甲状功能亢进症状有哪些?甲亢的症状:据专家介绍,甲亢是常见的甲状腺疾病,是甲状腺功能亢进的简称,主要临床表现为多食、消瘦、畏热、多汗、心悸、激动等高代谢症候群,严重的可出现甲亢危相、昏迷甚至危及生命。
甲亢是一种常见病、多发病,按病因分为原发性甲亢(突眼性甲状腺肿),继发性甲亢,高功能腺瘤。
但是甲亢以中青年女性多见。
男女比例为:1:4~6。
目前我国女性人群患病率达2%,且有逐年增高的趋势。
那么甲亢的临床表现有哪些?①代谢增加及交感神经高度兴奋的表现。
病人常有多食、易饿、消瘦、无力、怕热、多汗、皮肤潮湿,也可有发热、腹泻、容易激动、好动、失眠、心跳增快,严重时心律不规则,心脏增大,甚至心功能衰竭。
有疑问?点击咨询在线专家②甲状腺为程度不等的弥漫性对称肿大。
肿大程度与病情不一定平行,由于腺体中血管扩张和血流加快,在肿大的甲状腺上可听到杂音,或可以摸到如猫喘一样的颤动。
③眼部改变。
由于交感神经过度兴奋,可表现眼裂变大、眼睑后缩、眨眼减少,呈现凝视状态或惊吓表情。
有的病人由于眼部肌肉受侵犯,眼球活动受限制,产生视物成双的复视现象或眼结膜、角膜水肿,也可破溃。
病人常有眼球突出。
眼部病变严重的可有视神经乳头和(或)视网膜水肿、出血,视神经受到损害可引起视力减退,甚至失明。
也有少数甲亢病人的表现与上述不完全相同。
一些年龄较大的患者,只有少数症状或体征,或者只突出表现某一系统的症状,如消瘦明显或心律不规则;有些患者衰弱、乏力、倦怠、精神淡漠;有的表现精神失常;也可见到以肢体颤抖或以反复发生的肢体力弱或瘫痪前来就诊的。
检查时有的患者并非甲状腺弥漫性肿大,而是一侧或是一侧的一部分肿大。
简化甲亢诊断指数临床观察
黄延祚
【期刊名称】《广西医学》
【年(卷),期】1989(000)004
【摘要】近年,我们把钱氏等人对 Crooks 等首创的甲状腺机能亢进(简称甲亢)诊断指数作了精简的简化甲亢诊断指数应用于68例甲亢病人,并就其诊断符合情况等与 Crooks诊断指数作对照观察。
现报告如下:一般资料和方法本组男26例,女42例。
年龄15~75岁,其中15~20岁8例,21~40岁31例,41~60岁27例,60岁以上2例。
全组病人中,67例为 Graves 病,1例为毒性甲状腺瘤。
症状询
【总页数】3页(P259-261)
【作者】黄延祚
【作者单位】南宁铁路医院内科
【正文语种】中文
【中图分类】R
【相关文献】
1.分析甲亢诊断指数与甲亢患者甲状腺功能及自身抗体水平相关性 [J], 陈心怡;易建军;肖日军;何娟
2.甲亢诊断指数与甲亢患者甲状腺功能及自身抗体水平相关探讨 [J], 黄晓玲;郑玉聪;陈欣
3.甲亢诊断指数与甲亢患者甲状腺功能及自身抗体水平相关探讨 [J], 黄晓玲;郑玉聪;陈欣
4.甲亢诊断指数与甲亢患者甲状腺功能及自身抗体水平相关探讨 [J], 廖浩峰; 李洪昌; 廖铁军
5.用“甲亢诊断指数”指导诊断并治疗甲状腺机能亢进症35例疗效观察 [J], 朱德华
因版权原因,仅展示原文概要,查看原文内容请购买。
甲亢临床表现诊断指数表
注:<11分可排除甲亢;11~19分可疑为甲亢;>19分可确诊甲亢
基础代谢率(basal metabolic rate,BMR)
在纤维机体基本的生理活动(即血液循环、呼吸及恒定的体温)时,每小时单位表面积最低耗热量减去标准耗热量,其差值与标准耗热量之百分比,称为基础代谢率。
测验前一天晚餐不宜过饱,夜间应有充分睡眠,测验日禁早餐,利用基础代谢率测定器进行测定,如无基础代谢测定器设备时,亦可测定患者的脉率、血压,并选用下列公式之一进行计算。
如取以下四种公式结果的平均值,则更为可靠;
(1) 基础代谢率℅=(脉率+脉压差)-111 (Gale)
(2) 基础代谢率℅=0.75×(脉率+脉压差×0.74)-72 (Read)
(3) 基础代谢率℅=1.28×(脉率+脉压差)-116 (Kosa)
【参考值】-10~+15%
【生理学变异】妊娠期有不同程度的增高。
禁食时可有程度不等的降低。
【病理学改变】
1.升高:甲状腺机能亢进,发热,心肺功能不全,嗜铬细胞瘤、肾上腺皮质功能亢进症、白血病、恶性肿瘤。
2.降低:甲状腺机能减退症、恶病质、神经性厌食、肾上腺皮质机能减退症。
——网上下载,资料来源待考
基础代谢率测定
可根据脉压和脉率计算,或用基础代谢率测定器测定。
后者较可靠,但前者简便。
常用计算公式为:基础代谢率=(脉率+脉压)-111。
测定基础代谢率要在完全安静、空腹时进行。
正常值为±10%;增高至20%~30%为轻度甲亢,30%~60%为中度;60%以上为重度。
注:脉率单位为:次/min;脉压单位为:mmHg。
——第5版《外科学》主编吴在德人民卫生出版社P337。