现代肺癌靶向治疗常见治疗位点
- 格式:pdf
- 大小:251.65 KB
- 文档页数:3

一文总结:肺癌17个新靶点和新靶向药物*仅供医学专业人士阅读参考“First in class”、“Fast follow”全盘点本文对肺癌的潜力靶点和靶向药物进行了全面梳理,这里面包括了近两年全球范围内首次进入临床试验的“First in class”靶点,和近两年中国开始追逐海外脚步展开临床探索的“Fast follow”靶点,并结合最新临床试验进展梳理。
1ALK靶点机制间变性淋巴瘤激酶(ALK)与众多受体酪氨酸激酶(RTKs)共享信号传导途径,异常激活后引起细胞向恶性转化并无序增殖。
2007年,日本肺癌患者中首次报道了ALK基因与棘皮动物微管相关蛋白样-4(EML4)基因融合的现象。
该融合基因编码产生的嵌合蛋白,含有EML4氨基端和ALK羧基端,后者包括ALK的整个胞内酪氨酸激酶结构域,该结构域的异常表达通过自身磷酸化活化下游RAS/MAPK、PI3K/AKT和JAK/STAT3等通路。
ALK融合基因存在不同变异,对ALK酪氨酸激酶抑制剂(ALK TKI)的敏感性可能因此存在差异。
ALK融合与数十种肿瘤的发生、发展密切相关,目前研究进展较快的是非小细胞肺癌(NSCLC)领域。
相比于EGFR经典突变,ALK阳性(多表现为ALK重排)在晚期NSCLC中的发生率相对较低,占3%~5%,属于相对罕见的靶点,但却是研究非常活跃的靶点。
随着ALK抑制剂的研究越来越成熟,ALK 阳性晚期NSCLC正在逐步实现“慢病化”。
第一、二、三代针对ALK-TKI上市,极大地延长了ALK融合晚期NSCLC患者的总生存期。
已在中国上市的该类药物有第一代克唑替尼、第二代塞瑞替尼、阿来替尼及2022年3月刚刚获批的布格替尼,适应证为ALK阳性晚期NSCLC的一线及后线治疗。
首个国产的恩沙替尼已于2020年底获批作为二线治疗药物,近期又获得了一线治疗的适应证。
美国TurningPoint Therapeuti治疗公司研发的第四代ALK抑制剂Repotretinib(TPX-0005)和TPX-0131正处于研究开发阶段。

一、引言肺癌是全球范围内最常见的恶性肿瘤之一,其发病率和死亡率居高不下。
近年来,随着分子生物学和药物研发技术的飞速发展,靶向治疗已成为肺癌治疗领域的重要突破。
本文将详细介绍肺癌症靶向药治疗方案,旨在为临床医生和患者提供参考。
二、靶向药物分类1. EGFR抑制剂EGFR(表皮生长因子受体)抑制剂是针对EGFR基因突变的肺癌患者的一线治疗方案。
目前,已批准的EGFR抑制剂包括吉非替尼、厄洛替尼、奥希替尼等。
2. ALK抑制剂ALK(间变性淋巴瘤激酶)抑制剂是针对ALK基因融合的肺癌患者的一线治疗方案。
目前,已批准的ALK抑制剂包括克唑替尼、阿来替尼、塞瑞替尼等。
3. ROS1抑制剂ROS1抑制剂是针对ROS1基因融合的肺癌患者的一线治疗方案。
目前,已批准的ROS1抑制剂包括克唑替尼、塞瑞替尼等。
4. MET抑制剂MET抑制剂是针对MET基因突变的肺癌患者的一线治疗方案。
目前,已批准的MET抑制剂包括克唑替尼、卡博替尼等。
5. BRAF抑制剂BRAF抑制剂是针对BRAF基因突变的肺癌患者的一线治疗方案。
目前,已批准的BRAF抑制剂包括达拉非尼、维莫非尼等。
6. PI3K/AKT/mTOR抑制剂PI3K/AKT/mTOR信号通路抑制剂是针对PI3K/AKT/mTOR通路异常的肺癌患者的一线治疗方案。
目前,已批准的PI3K/AKT/mTOR抑制剂包括依维莫司、贝伐珠单抗等。
三、治疗方案制定1. 确诊肺癌类型和基因突变首先,医生需要对患者进行详细的病史询问、体格检查和影像学检查,以确定肺癌的类型。
然后,通过基因检测,确定患者是否存在上述提到的基因突变。
2. 选择合适的靶向药物根据患者肺癌类型和基因突变,医生会为患者选择合适的靶向药物。
以下是一些常见的治疗方案:(1)EGFR突变阳性患者:首选吉非替尼、厄洛替尼或奥希替尼。
若对上述药物耐药,可考虑使用克唑替尼、阿来替尼或塞瑞替尼。
(2)ALK融合阳性患者:首选克唑替尼、阿来替尼或塞瑞替尼。

史上最全肺癌靶向治疗的8个靶点和15种药物我们现在都说癌症是慢性病,并不是绝症。
为什么会这么说,有什么依据呢?随着医学的研究和发展,医生专家们提出:如果有毒性很低的药物,并且对于肿瘤的治疗十分有效,我们可以长期使用,一个药管几年,之后还可以再换另一种药,再管几年,那么这就有可能使癌症变成慢性病。
靶向药给肺癌治疗带来飞跃性的进步靶向药的出现,使得肺癌迈向慢性病的脚步又近了一些。
参考美国的情况,美国人群中EGFR突变的人群,中位生存已经活到了4.3年,这个过程里面就包括了从一代靶向药易瑞沙,到三代靶向药泰瑞沙,以及后续化疗等方案的贡献。
那么,我相信我们中国的人群在靶向药这方面将获得比美国更多的收益。
为什么呢?中外专家经过临床研究发现:东方人群使用靶向药物的生存期和有效率要明显优于西方人群,它被称为“上帝送给东方人的礼物”!那么美国人群的中位数是4.3年,我们中国人群是不是会更高呢?那么当提到靶向药的时候,有许多觅友们不知道自己是否可以使用靶向药,小编在这里要给大家一些提示:在用靶向药之前一定要做基因检测!千万不要认为医生让我们做基因检测是为了让我们多花钱,不是的!只有做了基因检测,我们才知道要用哪一种靶向药。
这其实是在帮助我们做更精准的治疗,更加节省时间,少走弯路。
没有组织,用血液也可以做基因检测哦!如果要用组织做检测,组织最好是在半年内的。
但是提到用靶向药治疗,做基因检测。
有许多觅友是不是又懵逼了?不知道该做哪些靶点的检测,不知道有哪些药物可以使用?下面小编就整理了肺癌有哪些靶点,对应哪些靶向药物,这些药物在中国是否上市,供大家学习和参考。
肺癌常见靶向药汇总一、EGFR (HER1/ERBB1)1、易瑞沙:Gefitinib(吉非替尼)--已上市2、特罗凯:Erlotinib(厄洛替尼)--已上市3、凯美纳:国产药(盐酸埃克替尼)--已上市3、泰瑞沙:Osimertinib(奥希替尼AZD9291)--已上市4、BIBW2992:Afatinib (阿法替尼)--已上市5、Necitumumab(耐昔妥珠单抗)--未上市二、ALK1、赛可瑞:Crizotinib(克唑替尼)--已上市1、Ceritinib(赛立替尼)--未上市2、Alectinib(艾乐替尼)--未上市3、Brigatinib (布加替尼) --未上市三、HER21、BIBW2992:Afatinib (阿法替尼)--已上市2、赫赛汀:Trastuzumab(曲妥珠单抗)--已上市四、MET1、赛可瑞:Crizotinib(克唑替尼)--已上市五、ROS11、赛可瑞:Crizotinib(克唑替尼)--已上市六、BRAF1、Dabrafenib (达拉非尼) --未上市七、MEK1、Trametinib (曲美替尼) --未上市八、VEGFR21、Ramucirumab(雷莫芦单抗)--未上市九、VEGF1、安维汀:Bevacizumab(贝伐珠单抗)--已上市小编温馨提示对于有经济压力的家庭,可以选择已上市并且有药物的靶点进行检测。

常用靶向治疗作用靶点常用靶向治疗作用的靶点是指在肿瘤细胞中的一些分子、信号转导途径或基因表达发生异常,使其具有特异性的治疗效应。
靶向治疗是一种通过特异靶点来选择性作用于肿瘤细胞,从而发挥抗肿瘤疗效的治疗方法。
下面是一些常用靶向治疗作用的靶点:1. 表皮生长因子受体(EGFR):EGFR是一种受体酪氨酸激酶,它促进细胞增殖和生存。
针对EGFR的靶向药物例如西妥昔单抗(Cetuximab)和埃洛替尼(Erlotinib)可用于治疗不同类型的恶性肿瘤,例如非小细胞肺癌和结直肠癌。
2. 基因突变产生的靶点:许多肿瘤发生的基因突变可导致肿瘤细胞的无限增殖和生长。
例如,绝大多数慢性骨髓性白血病(CML)患者具有BCR-ABL基因突变,可以靶向治疗这一靶点。
伊马替尼(Imatinib)是一种靶向BCR-ABL的药物,用于CML患者的治疗。
3. 血管内皮生长因子受体(VEGFR):VEGFR在血管生成和维持方面起重要作用。
靶向VEGFR的药物例如索拉非尼(Sorafenib)和阿昔替尼(Axitinib)已被批准用于恶性肿瘤的治疗,例如肝细胞癌和肾细胞癌。
4. 整合素:整合素是一类跨膜蛋白,它们在肿瘤细胞和周围组织之间起到粘附作用。
靶向整合素的药物例如贝伐单抗(Bevacizumab)用于治疗一些肿瘤,包括结直肠癌和乳腺癌。
5. 肿瘤坏死因子受体(TNFR):TNFR具有抗肿瘤作用,可诱导肿瘤细胞凋亡。
TNFR靶向治疗的药物例如奥法替尼(Olaratumab)已被批准用于治疗软组织肉瘤。
6. 细胞周期调控蛋白:细胞周期是细胞生长和分裂的关键过程。
靶向细胞周期调控蛋白的药物例如帕珠单抗(Palbociclib)和里帕替尼(Ribociclib)已被批准用于治疗乳腺癌。
7. 抑癌基因:抑癌基因在正常细胞中能够抑制肿瘤发展。
缺乏或突变的抑癌基因是肿瘤发展的重要驱动因素。
一些靶向治疗药物例如帕妥珠单抗(Pertuzumab)和拉帕替尼(Lapatinib)可用于治疗HER2阳性的乳腺癌。
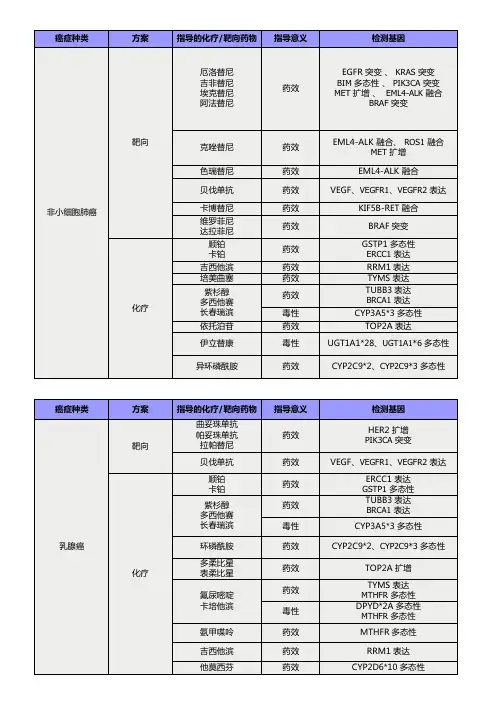
一文学会:肺癌八大热门靶点和药物(内附表格)非小细胞肺癌约占所有肺癌的80%,可以说是肺癌中最常见、最重要的一种。
其治疗方法主要包括手术、放疗、化疗、免疫和靶向。
然而,由于大部分患者发现时已处于中晚期,难治愈,生存率低。
此时若是找到突变基因且给予靶向药物,生存率可以大大提高。
肺癌患者的基因突变有很多种,大部分的基因突变(约40%)仍处于未知。
最常发生的KRAS突变虽最多,占腺癌中的25-30%,但直到今年5月才出现第一个针对其的靶向药sotorasib。
其他被我们熟知且较重要的靶点包括EGFR、ALK、ROS1。
此外,还有BRAF V600E 突变、NTRK 1/2/3基因融合、MET 14外显子跳跃突变、RET重排等。
数据来源:NCCN NSCLCEGFR抑制剂1代:厄洛替尼*、吉非替尼*2代:阿法替尼*、达可替尼*3代:奥希替尼*(* 在中国上市)EGFR基因突变是非小细胞肺癌中最常见的靶点,占腺癌中的15-20%。
而在亚洲人种中比例更高,部分亚洲地区最高可达62%。
此外,EGFR突变常发生于非吸烟者/既往轻度吸烟者。
EGFR基因最常见的突变包括:19外显子缺失和21外显子 L858R 突变,其治疗如下:一线推荐:奥希替尼为首选,因为它不会诱导生成T790M耐药性,抑制肿瘤细胞生长的时间最长。
厄洛替尼也可以与VEGF抗体合用:厄洛替尼+雷莫芦单抗(NCCN推荐级别2A);厄洛替尼+贝伐珠单抗,仅用于非鳞状细胞癌(NCCN推荐级别2B)。
1、2代EGFR抑制剂耐药:使用1、2代EGFR抑制剂的患者中,60%会产生抗药性,机制包括2种:T790M突变、非小细胞肺癌组织学改变成为小细胞肺癌。
因此,当患者使用1、2代EGFR抑制剂后肿瘤进展时,应行基因检测检查T790M是否突变。
若T790M突变阳性,换3代EGFR抑制剂奥希替尼;若基因检测时发现其他突变基因靶点,则使用对应靶向抑制剂;若无任何突变基因靶点,换成以铂类为基础的化疗方案,治疗方案与无EGFR突变的非小细胞肺癌的化疗方案相同;目前无证据证明免疫治疗对携带EGFR突变的患者有效。

常见的肺癌分子靶向治疗靶点近年来,随着分子生物学技术的提高和在细胞受体及增殖调控的分子水平对肿瘤发病机制的进一步认识,人们开始了针对细胞受体、关键基因和调控分子为靶点的治疗,并称之为“分子靶向治疗”。
分子靶向性药物不是将杀伤肿瘤细胞作为目标,而是将肿瘤细胞膜上或细胞内特异性表达或高表达的分子为作用靶点,这不仅能更加特异地作用于肿瘤细胞,阻断其生长、转移或诱导其凋亡,而且还同时降低了对正常细胞的杀伤作用。
近年来,在肺癌治疗中针对信号转导、生长因子及其受体的新型分子靶向药物,已经展现出值得期待的疗效。
一、以EGFR为靶点的肺癌靶向治疗表皮生长因子受体(EGFR)是原癌基因C-erbB-1(HER-1)的表达产物。
40%~80%的非小细胞肺癌(NSCLC)过度表达EGFR。
EGFR与配体形成二聚体能激活酪氨酸激酶(TK),使肿瘤细胞增殖分裂和永生化,因此目前针对EGFR的靶向治疗在肺癌治疗领域中运用广泛。
吉非替尼(易瑞沙,gefitinib)吉非替尼是一种可口服的EGFR TK小分子抑制剂,主要使癌细胞阻滞于G1期。
两项多中心双盲随机对照Ⅱ期临床试验:IDEAL 1和IDEAL2在2003年完成。
正是这两项Ⅱ期临床试验的结果促使美国食品与药物管理局(FDA)在Ⅲ期临床试验尚未完成的时候就迅速批准了吉非替尼作为NSCLC的三线治疗药物。
但是两项关于吉非替尼与标准一线化疗方案联用的多中心、随机、双盲对照Ⅲ期临床试验——INTACT 1及INTACT 2却带来令人失望的结果。
2项Ⅲ期研究的结果均显示,吉非替尼与化疗药物同期联用,其效果并不优于单纯化疗,有学者认为这可能是由于该药与化疗药物作用于同一周期的细胞,其作用被化疗药物所掩盖。
Thatcher等发表ISEL研究的结果显示,吉非替尼与安慰剂相比未能延长化疗失败NSCL C患者的生存期。
虽然研究显示在肿瘤缩小及缓解率方面吉非替尼具有优势,但并未能转化为有统计学差异的生存期延长。

肺癌患者必修课:核心基因靶点和靶向治疗对于肺癌患者,尤其是晚期患者,靶向药物相较于传统化疗、放疗,可以更大程度地延长患者生命,并且治疗副作用较小,已成为肺癌治疗的重要手段。
但是现在报道的肺癌突变基因很多,且有越来越多的靶向药物上市。
面对如此多的“基因靶点”和各种靶向药物,患者常常无所适从,甚至盲目用药,耽误最佳治疗时机。
肺癌患者在使用靶向药物之前一定要进行基因检测!做对基因检测才是能有的放矢,精准治疗。
基因检测怎么做?从患者最大受益的角度来看,一线检测(初诊)应选又快又准又经济的PCR方法检测核心基因靶点,从而快速指导临床用药。
那么,肺癌靶向治疗的核心基因靶点有哪些呢?下面就让我为大家梳理目前肺癌靶向治疗的核心基因靶点和对应的靶向治疗。
1、 E GF R基因突变EGFR是亚裔非小细胞肺癌(NSCLC)人群中最常见的驱动基因,其突变频率约为30%-50%。
EGFR基因是患者接受EGFR-TKI靶向药物(如易瑞沙、特罗凯、凯美纳、吉泰瑞、泰瑞莎等)治疗的重要标志物,EGFR基因突变阳性的非小细胞肺癌患者服用这些靶向药物可有效控制肿瘤发展。
2、 ALK基因融合EML4基因与ALK基因的融合是非小细胞肺癌(NSCLC)中多见的融合类型,发生率一般为3~11%,多与腺癌、非吸烟和轻度吸烟者、年轻患者相关。
已获得我国药监局批准上市的靶向药物克唑替尼(赛可瑞)对ALK阳性的NSCLC患者效果显著,客观缓解率可达50~61%。
近期刚获得我国药监局批准上市的阿来替尼(安圣莎®)也是针对ALK阳性NSCLC患者的靶向药物,其治疗客观缓解率可达82.9%,且可显著降低脑转移风险。
此外,还有多个尚处于临床阶段的靶向药物也表现出理想的疗效:如贝达开发的Ensartinib对ALK阳性患者的客观缓解率高达80%,中位无进展生存期26.2个月,且对有脑转移的患者,脑部肿瘤控制率高达92.9%。
如辉瑞开发的Lorlatinib(洛拉替尼) 对于初治的ALK阳性的非小细胞肺癌患者,客观缓解率达到90%,疾病控制率达到97%;Lorlatinib二线或三线治疗59位使用过克唑替尼或者克唑替尼+化疗的患者,客观缓解率高达69%;对于使用过2-3种ALK抑制剂外加化疗的患者,lorlatinib作为三线甚至五线药物使用,客观缓解率依然达到39%。

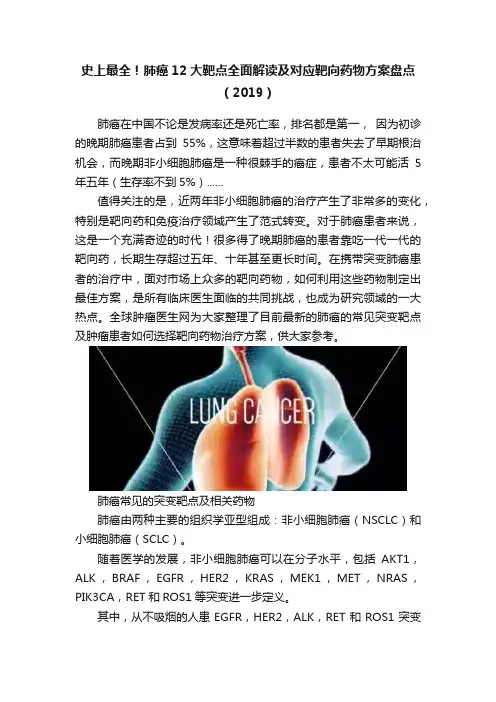
史上最全!肺癌12大靶点全面解读及对应靶向药物方案盘点(2019)肺癌在中国不论是发病率还是死亡率,排名都是第一,因为初诊的晚期肺癌患者占到55%,这意味着超过半数的患者失去了早期根治机会,而晚期非小细胞肺癌是一种很棘手的癌症,患者不太可能活5年五年(生存率不到5%)......值得关注的是,近两年非小细胞肺癌的治疗产生了非常多的变化,特别是靶向药和免疫治疗领域产生了范式转变。
对于肺癌患者来说,这是一个充满奇迹的时代!很多得了晚期肺癌的患者靠吃一代一代的靶向药,长期生存超过五年、十年甚至更长时间。
在携带突变肺癌患者的治疗中,面对市场上众多的靶向药物,如何利用这些药物制定出最佳方案,是所有临床医生面临的共同挑战,也成为研究领域的一大热点。
全球肿瘤医生网为大家整理了目前最新的肺癌的常见突变靶点及肿瘤患者如何选择靶向药物治疗方案,供大家参考。
肺癌常见的突变靶点及相关药物肺癌由两种主要的组织学亚型组成:非小细胞肺癌(NSCLC)和小细胞肺癌(SCLC)。
随着医学的发展,非小细胞肺癌可以在分子水平,包括AKT1,ALK,BRAF,EGFR,HER2,KRAS,MEK1,MET,NRAS,PIK3CA,RET和ROS1等突变进一步定义。
其中,从不吸烟的人患EGFR,HER2,ALK,RET和ROS1突变的腺癌发生率最高。
靶向药物也是最多的,而肺鳞癌(SCC)的药物较少。
较新的药物,如贝伐单抗(阿瓦斯汀)和培美曲塞(Alimta)在SCC效果差,未被批准用于此类癌症。
因此,转移性SCC患者的治疗选择比非鳞状NSCLC患者少。
肺癌突变靶点及相关靶向药物肺癌12大突变靶点解读及相应靶向治疗方案1EGFREGFR(epidermal growth factor receptor,ErbB-1或HER1)表皮生长因子受体是一种具有酪氨酸激酶活性的跨膜糖蛋白,是人类表皮生长因子受体酪氨酸激酶4个家族成员之一,通路活化后影响细胞的增殖、分化、信号的传导、血管的形成、细胞凋亡的抑制等。

靶向治疗肿瘤药物的可能靶点位置癌症的常规治疗手段包括外科手术、化学治疗和放射治疗。
化学治疗也被人们成为药物治疗,在癌症治疗中一直发挥着重要作用,但是其治疗效果却受到其剂量依赖性毒性的影响,目前药物治疗的效果已经进入平台期。
分子靶向治疗指以癌症相关分子作为靶点,将药物、抗体等有效成分靶向定位于癌细胞及相关成分,从而达到治疗癌症的目的。
分子靶向治疗具有定向、定位的优势,乐意减少用药剂量,提高治疗效果,减少毒副作用,正成为全世界癌症治疗的研究热点。
在分子靶向治疗研究过程中,靶点分子的确具有重要的意义,可以为癌症的分子靶向治疗提供理论和实践依据。
根据靶点分子和癌细胞的位置关系,可分为癌细胞本身靶点分子和癌细胞相关分子两大类:前者是指靶点分子位于癌细胞上;后者是指那些不在癌细胞上,但却与癌细胞状态有密切关系的靶点分子。
1 癌细胞本身靶点分子根据靶点分子解剖位置可将癌细胞本身靶点分为癌细胞靶点分子、癌细胞质内靶点分子、癌细胞核内靶点分子。
1.1 癌细胞膜靶点分子细胞膜是细胞同外界进行物质能量交换的门户,同时也是药物作用于细胞时首先接触到的部位,细胞膜外表面因此成为选取靶点分子的理想位置。
1.1.1 细胞膜受体靶点分子表皮生长因子受体家族(epidermal growth factor receptor EGFR)包括erbB1(EGFR),erbB2(HER-2)、erbB3(HER-3)和erbB4(HER-4)4类,由胞外区、跨膜区、胞内区3部分组成;胞外区是配体结合区,胞内区有ATP结合位点和酪氨酸激酶区。
EGFR与配体结合后的活化可激活许多下游信号转导通路,参与癌细胞的增殖、粘附、侵袭、转移、凋亡和肿瘤血管生成等。
研究发现,很多癌细胞高表达EGFR,如头颈部癌、卵巢癌、宫颈癌、膀胱癌和食管癌等[1]。
目前,针对EGFR胞外区的抗体药物研究比较深入,部分药物已经市场化,如赫赛汀、西妥昔单抗、泰欣生等。
摘要:肺癌是全球范围内发病率和死亡率最高的恶性肿瘤之一。
随着分子生物学和生物技术的不断发展,靶向治疗已成为肺癌治疗的重要组成部分。
本文旨在探讨肺癌病人的靶向治疗方案,包括靶向药物的选择、治疗方案的设计以及治疗过程中的注意事项。
一、引言肺癌是一种起源于肺组织的恶性肿瘤,根据细胞学和组织学特点可分为非小细胞肺癌(NSCLC)和小细胞肺癌(SCLC)。
近年来,随着分子生物学和生物技术的进步,靶向治疗已成为肺癌治疗的重要手段。
靶向治疗通过针对肺癌细胞特有的分子靶点,抑制肿瘤生长和扩散,从而提高治疗效果,减轻患者痛苦。
二、肺癌靶向治疗药物及靶点1. 靶向药物(1)酪氨酸激酶抑制剂(TKIs):酪氨酸激酶抑制剂是目前应用最广泛的靶向治疗药物,包括吉非替尼、厄洛替尼、奥希替尼等。
(2)抗血管生成药物:如贝伐珠单抗、安罗替尼等。
(3)免疫检查点抑制剂:如纳武单抗、派姆单抗等。
2. 靶点(1)表皮生长因子受体(EGFR):EGFR是肺癌中常见的突变靶点,吉非替尼、厄洛替尼等TKIs针对EGFR突变。
(2)间变性淋巴瘤激酶(ALK):ALK重排是肺癌中的另一个常见突变靶点,克唑替尼、奥希替尼等TKIs针对ALK重排。
(3)BRAF:BRAF突变是肺癌中的一种罕见突变,达拉非尼、曲美替尼等TKIs针对BRAF突变。
(4)ROS1:ROS1重排是肺癌中的一种罕见突变,克唑替尼、奥希替尼等TKIs针对ROS1重排。
三、靶向治疗方案设计1. 评估病情:在开始靶向治疗之前,对患者进行全面评估,包括肿瘤分期、病理类型、基因突变等。
2. 选择靶点:根据患者的基因突变情况,选择相应的靶点。
3. 选择药物:根据靶点选择相应的靶向治疗药物。
4. 治疗方案:通常采用以下治疗方案:(1)单药治疗:针对EGFR、ALK等靶点,可选择吉非替尼、厄洛替尼、克唑替尼等TKIs进行单药治疗。
(2)联合治疗:针对某些靶点,如EGFR、ALK等,可选择TKIs联合抗血管生成药物或免疫检查点抑制剂进行治疗。
肺癌靶向治疗药物肺癌是一种常见的恶性肿瘤,常常给患者带来严重的健康问题。
然而,近年来靶向治疗针对肺癌的发展取得了显著的进展。
靶向药物是指通过作用于肿瘤细胞特定的通路或靶点,抑制肿瘤细胞的生长和扩散。
根据作用机制的不同,肺癌靶向治疗药物可以分为以下几类:1.EGFR抑制剂:EGFR(表皮生长因子受体)是一种常见的肺癌靶点,其过度表达或突变可以促进肺癌的发展。
EGFR抑制剂通过作用于EGFR,抑制其信号通路的活性,从而抑制肿瘤细胞的生长和扩散。
常用的EGFR抑制剂包括厄洛替尼(Erlotinib)、吉非替尼(Gefitinib)和阿法替尼(Afatinib)等。
2.ALK抑制剂:ALK (酪氨酸激酶) 是另一个常见的肺癌靶点。
在5% ~ 10% 的非小细胞肺癌(NSCLC)中发现了 ALK 基因突变。
ALK特异性抑制剂主要作用于 ALK肿瘤融合蛋白,抑制其激酶活性,从而阻止肿瘤细胞的增殖和生存。
目前,克唑替尼(Crizotinib)、雷洛替尼(Lorlatinib)等药物已经被批准用于 ALK阳性NSCLC的治疗。
3.ROS1抑制剂:ROS1是一种酪氨酸激酶受体,在1% ~ 2% 的非小细胞肺癌中发现ROS1基因融合。
ROS1抑制剂主要作用于 ROS1融合蛋白,阻断信号通路的传导,抑制肿瘤细胞的增殖和生存。
如克唑替尼(Crizotinib)和恩布替尼(Entrectinib)等。
4.MET抑制剂:MET (肝细胞生长因子受体) 是一种重要的肿瘤促进因子,其过度表达或激活与肺癌的发展相关。
MET抑制剂能够抑制MET信号通路的激活,从而抑制肿瘤细胞的生长和扩散。
如塞格替尼(Savolitinib)和曲妥珠单抗(Tepotinib)等。
5.VEGFR抑制剂:VEGFR (血管内皮生长因子受体) 是一个重要的血液供应因子,在肺癌的发展中起着重要的作用。
VEGFR抑制剂可以通过抑制肿瘤细胞的血管内皮生长因子受体活性,阻断新血管的形成,从而抑制肿瘤生长。
肺癌靶向治疗常见靶点简析癌症的治疗不外乎手术治疗、放疗或化疗,靶向治疗是目前癌症治疗最新的突破,事实上在正常人的体内肿瘤基因是被控制的,但在癌症病人的体内,癌组织的肿瘤基因是被活化而无法控制的。
目前最主要的肿瘤基因有表皮生长因子受体(EGFR)、血管内皮生长因子(VEGF)及KRAS基因,靶向治疗就是抑制这些肿瘤基因的药物。
靶向治疗和化学治疗的作用机转截然不同,它们的差别在於,化疗药物抑制癌细胞分裂的同时,也会影响正常细胞,如骨髓细胞,所以常见的副作用有血球下降、恶心、呕吐等;而靶向治疗较为专一,只针对特定基因靶点,阻断癌细胞生长或修复,通常副作用较低,常见的症状有皮疹或腹泻。
人类的细胞生长,常需藉由细胞表面的受体接受生物讯号进行细胞功能调节。
根据研究发现,表皮生长因子受体基因突变与细胞生长及分裂机转相关,常常出现在部分肺癌细胞及正常细胞的表面,基因之突变会导致细胞不需要接收到生物讯号亦可无限制之增殖。
目前肺腺癌治疗,靶向药物是最重要的药物之一,用药前要找出对病患治疗最重要的分子肿瘤标记物。
目前肺腺癌治疗的靶向药物吉非替尼或厄洛替尼均是EGFR的酪氨酸激酶抑制剂(EGFR-TKI),而EGFR基因19号外显子及21号外显子(L858R)均是常见突变点,若病人有这些基因突变治疗效果则相当好。
2009年在新英格兰杂志发表了两篇分别以吉非替尼及厄洛替尼治疗肺腺癌的结果得知,吉非替尼在EGFR突变的肺腺癌病患治疗的反应率为71%,而化学治疗只有47%,反之在EGFR无突变的肺腺癌病患治疗的反应率只有1%,而化学治疗仍有23%。
另外厄洛替尼治疗的平均肿瘤无恶化期为14个月,平均整体存活期为27个月,根据这些大型的临床试验证实,肺腺癌的分子肿瘤标记—EGFR突变,可预测靶向治疗的效果。
若患者不清楚基因突变状况,建议先以铂类化疗药物治疗,使用化疗后再用靶向治疗。
一般来说靶向药物单独使用即可,目前不推荐联合化疗药物一起使用。
摘要:肺癌是全球范围内最常见的恶性肿瘤之一,严重威胁人类健康。
近年来,随着分子生物学研究的深入,肺癌的靶向治疗逐渐成为研究热点。
本文将介绍肺癌的常见靶点及相应的治疗方案,以期为肺癌患者提供更有效的治疗选择。
一、引言肺癌是一种高度异质性的恶性肿瘤,其发病机制复杂,涉及多个基因和信号通路。
近年来,随着分子生物学技术的不断发展,靶向治疗逐渐成为肺癌治疗的重要手段。
靶向治疗是指针对肿瘤细胞特异性分子靶点,通过抑制其功能或表达,从而抑制肿瘤生长和扩散的治疗方法。
本文将介绍肺癌的常见靶点及相应的治疗方案。
二、肺癌常见靶点1. EGFR(表皮生长因子受体)EGFR是一种跨膜受体酪氨酸激酶,其在肺癌的发生发展中起着重要作用。
约50%的非小细胞肺癌(NSCLC)患者存在EGFR基因突变。
针对EGFR的靶向药物主要有吉非替尼、厄洛替尼、奥希替尼等。
2. ALK(间变性淋巴瘤激酶)ALK是一种原癌基因,其异常表达与肺癌的发生发展密切相关。
约5%的NSCLC患者存在ALK融合基因。
针对ALK的靶向药物有克唑替尼、阿来替尼、布格替尼等。
3. ROS1(ROS原癌基因家族成员1)ROS1是一种原癌基因,其融合基因在肺癌中约占1%。
针对ROS1的靶向药物有克唑替尼、恩沙替尼等。
4. KRAS(鼠类肉瘤病毒癌基因家族成员RAS)KRAS基因突变是肺癌中最常见的突变之一,约30%的NSCLC患者存在KRAS突变。
针对KRAS的靶向药物有安罗替尼、索拉非尼等。
5. BRAF(B-raf原癌基因)BRAF基因突变在肺癌中约占2%。
针对BRAF的靶向药物有达拉非尼、曲美替尼等。
6. MET(肝细胞生长因子受体)MET基因扩增或突变在肺癌中较为常见。
针对MET的靶向药物有克唑替尼、卡博替尼等。
三、肺癌治疗方案1. 靶向治疗(1)EGFR靶向治疗:适用于EGFR突变阳性的NSCLC患者。
一线治疗药物有吉非替尼、厄洛替尼、奥希替尼等。
二线治疗药物有奥希替尼、阿法替尼等。
现代肺癌靶向治疗常见治疗位点
靶向治疗为针对已明确的致癌位点(该位点可以是肿瘤细胞内部的一个蛋白分子,也可以是一个基因片段,被称为靶点,常为引致癌症的特异性突变基因),来设计相应的治疗药物,药物进入体内会特异地选择致癌位点来相结合发生作用,使肿瘤细胞特异性死亡,而不会波及肿瘤周围的正常组织细胞。
靶向治疗中的靶点常为肺癌的驱动基因。
驱动基因,是与癌症发生发展相关的重要基因,找到驱动基因后癌症的治疗就事半功倍。
通过开发靶向癌症特异基因突变的药物,近年来非小细胞肺癌(NSCLC)的诊断和治疗发生了重大的变革。
对肺癌活检组织的体细胞突变常规基因测试正成为提供最佳患者医疗护理的标准。
确定特异的突变类型例如EGFR突变、KRAS突变或ALK突变等为使用FDA批准的靶向治疗提供指导,有可能使临床获益。
发现其他的基因突变也可以引导患者和医生往新靶向药物的临床试验做出努力。
许多目前还正在开发当中的靶向治疗方案主要是靶向激活的受体酪氨酸激酶(PTKs)或相关下游信号通路,尤其是RAS-RAF-MAPK和PI3K-AKT信号通路。
还有大量的临床试验目前正在开展,以评估包含特异性突变(包括EGFR突变、KRAS突变或ALK突变)的癌症最佳治疗方案。
NSCLC驱动基因:EGFR
活化EGFR突变位于酪氨酸激酶域,可导致组成性的EGFR信号。
EGFR突变激活的PI3K-AKT 和RAS-MEK-ERK信号对癌细胞的生长、生存和迁移起至关重要的作用。
最常见的激活突变是19号外显子的框内缺失(in-frame deletion)同突变和858密码子的一个错义突变(导致精氨酸被亮氨酸取代,L858R)。
带有EGFR突变的肺癌EGFR酪氨酸激酶抑制剂(TKIs)高度敏感。
当前,EGFR突变的基因型筛查常被用于筛选患有IV期NSCLC、一线治疗方案为接受EGFR—TKIs治疗的患者。
目前的研究重点集中在延长反应持续时间,找到有效的途径靶向在疾病进程中形成的耐药机制。
最常见的耐药机制就是EGFR T790M突变,存在约50%的耐药肿瘤中。
此外还有一些其他的例如MET扩增,PIK3CA突变以及向SCLC转化也曾得到描述。
NSCLC驱动基因:KRAS
KRAS是肺癌中一种最常见的突变基因,发生在大约25%的肺腺癌中。
肺癌KRAS突变主要定位在第12和13号密码子。
肺癌中的KRAS突变似乎与EGFR和ALK易位互不相容,而患者通常都有吸烟史。
KRAS突变通常抵抗EGFR-TKI治疗。
虽然KRAS的发现比EGFR早二十多年,但由于研发难度大,目前针对KRAS的靶向药物少之又少,在临床实验阶段的仅有Antroquinonol(安卓健)和AZD6244。
其中AZD6244主要作用于RAS基因下游调控因子MEK1/2,而Antroquinonol(安卓健)直接作用于RAS基因,为该通路中讯息传递上游因子,调控整个RAS通路。
其I期临床结果被证实有效且事直接作用于RAS的抑制剂,Antroquinonol (安卓健)有望在2017年作为非小细胞肺癌的常规治疗用药。
NSCLC驱动基因:ALK
2号染色体的倒位导致生成了EML4-ALK融合基因,其编码的融合蛋白形成非配体依赖性二聚体引起组成性的ALK激活。
ALK信号可通过激活RAS-MEK-ERK, JAK3-STAT3和PI3K-AKT 信号通路导致细胞增殖和生成。
在NSCLC中ALK易位与腺癌组织学、印戒细胞形态学、年轻患者及非吸烟史相关。
对于ALK抑制剂crizotinib的大型I期研究证实在包含ALK易位的癌症患者中整体反应率为57%,疾病控制率为90%,由此获得了FDA的批准。
更有效的ALK 抑制剂和靶向获得性耐药的策略目前还正在研发当中。
NSCLC驱动基因:ROS1
在1.5%的肺腺癌中存在有包含ROS1基因的染色体重排。
与ALK阳性癌症相似,ROS1阳性癌症患者往往都比较年轻,无吸烟史,并患有腺癌。
包含ROS1易位的癌症患者对于crizotinib的反应已经获得确定。
NSCLC驱动基因:PI3K
PIK3CA突变集中在两个热区,第9号和20号外显子,分别编码蛋白的螺旋域和激酶域。
这些突变导致了脂质激酶活性增强,以及组成性的PI3K-AKT信号通路。
目前有多个PI3K抑制剂正在研发中,其范围涵盖双PI3K/MTOR抑制,泛PI3K抑制以及亚型选择性PI3K抑制剂。
临床前数据表明包含PIK3CA激活突变的癌症对单剂PI3K信号抑制剂最敏感,目前正在肺癌中开展临床试验验证这一推测。
NSCLC驱动基因:BRAF
BRAF突变存在于1%–3%的非小细胞肺癌中。
V600E是最常见的突变,在肺癌中也有多种其他类型的BRAF突变被报道,包括G469A和D594G。
尽管特异性药物例如vemurafenib 在包含BRAF V600E突变的黑色素瘤中高度有效,但这些药物在BRAF突变肺癌中的活性还需评估。
多项评估BRAF和MEK抑制剂活性的试验正在BRAF突变的癌症中开展。
NSCLC驱动基因:PTEN
肿瘤抑制基因PTEN编码的脂质磷酸酯酶对PI3K-AKT信号起负调控作用,PTEN丧失可导致组成性PI3K-AKT信号。
PTEN在大量癌症中可通过多种机制失活。
相比于腺癌,PTEN丧失在鳞状细胞癌中更常见。
临床试验正在评估PI3K抑制剂在PTEN缺失癌症中的效应。
NSCLC驱动基因:FGFR1
FGFR1是一个潜在的肺鳞状上皮细胞癌靶标。
FGFR1是RTKs家族FGFR成员。
FGFR1激活可导致通过PI3K-AKT 和RAS-MEK-MAPK的下游信号。
在大约20%的鳞状细胞癌中发现有FGFR1扩增。
在实验室研究中,抑制包含FGFR1的癌细胞系和小鼠模型中的FGFR1可导致生长抑制和凋亡。
多种FGFR抑制剂正在临床研发阶段,其中许多抑制剂除了FGFR1还可抑制多种酪氨酸激酶。
NSCLC驱动基因:PDGFRA
在肺鳞状细胞癌中发现有PDGFRA的扩增。
通过shRNA敲除或小分子抑制PDGFRA可损害细胞存活和贴壁非依赖性的生长,表明PDGFRA可能是带有PDGFRA扩增的癌症的一种驱动癌基因。
多种PDGFR抑制剂目前在临床开发中。
与FGFR1抑制剂相似,大量的药物都能抑制多种激酶。
NSCLC驱动基因:DDR2
DDR2是一种可与胶原蛋白结合的受体酪氨酸激酶(PTK),可促进细胞迁移、增殖和存活。
DDR2突变存在于肺鳞状细胞癌和细胞系中。
在DDR2突变细胞系中,抑制DDR2活性可导致增殖抑制。
异位表达突变DDR2可导致细胞转化,而不同的突变导致的转化水平有所差异。
这些结果表明DDR2突变可能是致癌性的,带有这些突变的癌症可能会对DDR2激酶抑制剂敏感。