腺垂体激素腺垂体激素有
- 格式:ppt
- 大小:1.65 MB
- 文档页数:72
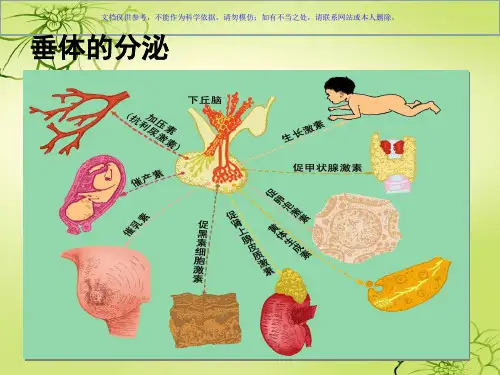
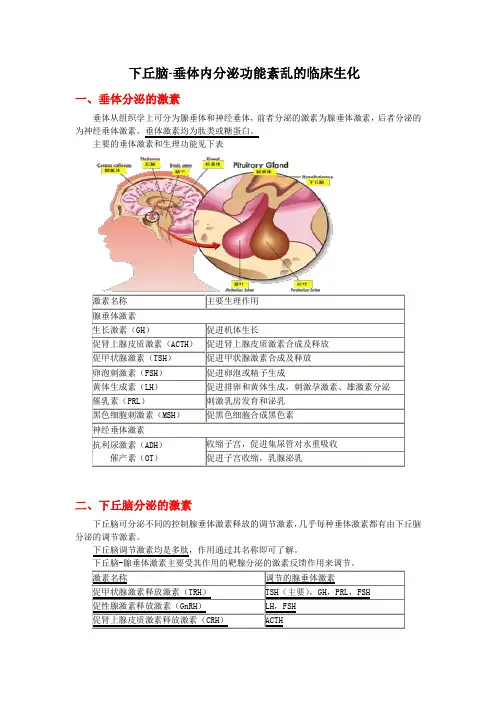
下丘脑-垂体内分泌功能紊乱的临床生化一、垂体分泌的激素垂体从组织学上可分为腺垂体和神经垂体,前者分泌的激素为腺垂体激素,后者分泌的为神经垂体激素。
垂体激素均为肽类或糖蛋白。
主要的垂体激素和生理功能见下表二、下丘脑分泌的激素下丘脑可分泌不同的控制腺垂体激素释放的调节激素,几乎每种垂体激素都有由下丘脑分泌的调节激素。
下丘脑调节激素均是多肽,作用通过其名称即可了解。
下丘脑-腺垂体激素主要受其作用的靶腺分泌的激素反馈作用来调节。
三、生长激素功能紊乱的生化诊断生长激素是由腺垂体一种特殊的分泌细胞产生的含有191个氨基酸的多肽激素。
生长激素的促生长作用必须通过生长调节素(SM)的介导作用,也有认为GH的代谢调节作用也依赖于SM。
血浆GH可用免疫化学法测定。
参考值:新生儿:15~40μg/L;2~4岁:8μg/L;4岁以上~成人:0~5μg/L。
【生理功能】刺激长骨的生长和各种软组织器官的生长。
影响糖、脂肪的代谢,具有致糖尿病的作用。
垂体释放生长激素受下丘脑两种激素的控制,即生长激素释放激素和生长激素抑制激素的控制。
分泌主要在夜间熟睡时,呈脉冲式释放且半衰期仅20分钟。
1.生长激素功能紊乱(1)生长激素缺乏症生长激素缺乏症又称垂体性侏儒症,是由于下丘脑-垂体-GH-SM中任一过程受损而产生的儿童及青少年生长发育障碍。
临床表现为发育迟缓、身材矮小、但尚匀称、智力一般正常,可区别于呆小症。
按病因可分为原因不明、遗传性生长激素缺乏症、继发性生长激素缺乏症。
(2)生长激素分泌过多导致巨人症及肢端肥大症。
若发病于生长发育期,则为巨人症。
若在成人时,则为肢端肥大症。
2.生长激素功能紊乱的生化检查(1)血浆生长激素测定若测定结果远超出正常水平,结合临床症状,有助于巨人症及肢端肥大症的诊断。
对于怀疑巨人症或肢端肥大症患者,可以作高血糖抑制GH释放试验。
(4)SM-C及SM结合蛋白测定四、催乳素瘤是功能性垂体腺瘤中最常见者,好发于女性,临床表现为泌乳、闭经、多毛等。

基本简介武汉楷伦定义激素六项(Ji shu liu xiang)是女性基础内分泌,通过激素六项可测定激素水平。
了解女性内分泌功能,诊断与内分泌失调相关的疾病。
包括常用的激素六项即1、促卵泡生成激素(FSH):是垂体前叶嗜碱性细胞分泌的一种糖蛋白激素,其主要功能是促进卵巢的卵泡发育和成熟.2、促黄体生成素(LH):也是垂体前叶嗜碱性细胞分泌的一种糖蛋白激素,主要是促使排卵( 在FSH的协同作用下),形成黄体并分泌孕激素.3、催乳素(PRL):由垂体前叶嗜酸性细胞之一的泌乳滋养细胞分泌,是一种单纯的蛋白质激素,主要功能是促进乳腺的增生,乳汁的生成和排乳.4、雌2醇(E2):由卵巢的卵泡分泌,主要功能是促使子宫内膜转变为增殖期和促进女性第2性征的发育.5、孕酮(P):由卵巢的黄体分泌,主要功能是促使子宫内膜从增殖期转变为分泌期.6、睾酮(T):女性体内睾酮,50%由外周雄烯2酮转化而来,肾上腺皮质分泌的约25%,仅25 %来自卵巢.主要功能是促进阴蒂,阴唇和阴阜的发育.对雌激素有拮抗作用,对全身代谢有一定影响.六项激素促卵泡生成激素(FSH)含义:垂体分泌卵泡刺激素(FSH)卵泡刺激素(follicle-stimulating hormone,FSH)作用:垂体前叶嗜碱性细胞分泌的一种激素,成分为糖蛋白。
主要作用为促进卵泡成熟。
人卵泡刺激素促进卵泡颗粒层细胞增生分化,促进整个卵巢长大。
作用于睾丸曲细精管可促进精子形成。
注射FSH只增加卵泡数目,对卵泡成熟并无作用。
下丘脑分泌的促卵泡激素释放激素控制卵泡刺激素的分泌。
在月经周期中,血中FSH浓度及每日由尿排泄的FSH的量随周期变化而变化。
在停经后,血和尿中FSH排出量增加。
是由垂体前叶嗜碱性细胞分泌的一种糖蛋白激素,受下丘脑促性腺释放激素控制,其功能为促进卵泡的发育,在男性则促进生精管形成和生精作用。
主要促进卵巢的卵泡发育和成熟。
血FSH的浓度在排卵前期为 1.5~10mIU/ml,排卵期为8~20mIU/ml,排卵后期为2~10mIU/ml。


下丘脑分泌哪些激素,各有什么功能?*导读:垂体又名脑下垂体,分泌的激素除直接调节某些靶器官的功能活动外,还有几种促激素作用于相应的靶腺(如甲状腺、性腺、肾上腺皮质等),调节靶腺的分泌功能,并经靶腺激素间接调节某些器官的生理功能。
……下丘脑分泌的激素主要有:(1)促甲状腺激素释放激素(TRH):是最早从下丘脑分离出来的一种三肽释放激素。
它能刺激腺垂体分泌促甲状腺激素。
(2)促性腺激素释放激素(GnRH):是第二个从下丘脑中分离与纯化的调节性多肽。
它可以持续的激活垂体-性腺轴,对腺垂体促性腺激素的释放与合成都有作用。
(3)生长激素释放抑制激素(GHIH)又称生长抑素(ss):是一种十四肽释放抑制激素,不但能抑制垂体生长激素(GH)的分泌,还能抑制促甲状腺激素(TSH)的分泌。
除下丘脑外,胰腺D细胞、胃肠道的内分泌细胞也能分泌GHIH,并通过旁分泌作用影响胰岛素和胰高血糖素的分泌。
(4)促肾上腺皮质激素释放激素(GHRH):能刺激腺垂体分泌促肾上腺皮质激素(ACTH),对促肾上腺皮质激素的释放具有促进作用。
(5)生长激素释-拔激素(CnBH):是最近几年才被发现、确定的一种新的促垂体激素,对生长激素(CH)的释放具有促进作用。
下丘脑与脑下垂体组成的一个完整的神经内分泌功能系统。
此系统可分为两部分:①下丘脑-腺垂体系统。
二者间是神经、体液性联系,即下丘脑促垂体区的肽能神经元通过所分泌的肽类神经激素(释放激素和释放抑制激素),经垂体门脉系统转运到腺垂体,调节相应的腺垂体激素的分泌。
②下丘脑-神经垂体系统。
有直接神经联系,下丘脑视上核和室旁核的神经内分泌细胞所分泌的肽类神经激素可以通过轴浆流动方式,经轴突直接到达神经垂体,并贮存于此。
下丘脑是间脑的一部分,左右对称,形成第三脑室下部的侧壁和底部。
下丘脑具有许多细胞核团和纤维束,与中枢神经系统的其他部位具有密切的相互联系。
垂体又名脑下垂体,分泌的激素除直接调节某些靶器官的功能活动外,还有几种促激素作用于相应的靶腺(如甲状腺、性腺、肾上腺皮质等),调节靶腺的分泌功能,并经靶腺激素间接调节某些器官的生理功能。




内分泌系统组成、形态、位置和结构内分泌系统是指动物体内的内分泌腺和散在的内分泌细胞的总称。
它具有调节机体的新陈代谢、生长发育和生殖等重要功能。
体内主要的内分泌腺包括垂体、甲状腺、甲状旁腺、肾上腺、松果体、胰岛、性腺和胸腺等。
散在的内分泌细胞广泛存在于体内的许多组织器官中,如胃肠道黏膜、心、肺、肾、皮肤以及胎盘等。
此外,在下丘脑则存在兼有内分泌功能的神经细胞。
内分泌腺或内分泌细胞分泌的生物活性物质称为激素,被激素作用的器官或细胞,称为靶器官或靶细胞。
内分泌系统与神经系统紧密联系,相互作用,共同调节机体的各种功能,维持内环境的相对稳态,以适应机体内外环境的各种变化。
神经系统调控内分泌活动,内分泌系统也影响神经系统的功能,特别是下丘脑激素和脑-肠肽研究的进展,使神经内分泌活动成为内分泌系统的重要组成部分,出现了神经内分泌学。
一、垂体的形态、位置和结构1.垂体的形态、位置垂体又称脑垂体,为一上下稍扁的卵圆形红褐色小体,在视神经交叉的后方,位于颅底蝶骨的垂体窝内,在脑的腹侧借助垂体柄连于丘脑下部。
垂体的构造和功能比较复杂,根据其发生和结构上的特点,可划分为腺垂体和神经垂体。
腺垂体包括结节部,远侧部和中间部;神经垂体包括神经部和漏斗。
垂体的远侧部和结节部称为前叶;其中间部和神经部则称为后叶。
2. 垂体的结构(1)远侧部远侧部由许多腺上皮细胞排列成团或索构成,其间有丰富的血窦和少量结缔组织。
根据染色反应,腺细胞可分为嗜酸性细胞、嗜碱性细胞和嫌色细胞。
嗜酸性细胞:数量较多,呈球形或卵圆形。
电镜下又可分为含颗粒不同的两种细胞:①生长激素细胞。
数量较多,胞质内含分泌颗粒,能分泌生长激素;②催乳激素细胞。
数量较少,胞质内含粗大颗粒,能分泌催乳激素。
嗜碱性细胞:数量少,体积比嗜酸性细胞稍大,胞质中含较小的嗜碱性颗粒,能分泌含糖蛋白类激素,电镜下又分为三种:①促甲状腺激素细胞。
呈多角形,胞质内含有小颗粒,能分泌促甲状腺激素。
