糖尿病视网膜病变是如何分型分期的
- 格式:doc
- 大小:12.00 KB
- 文档页数:2

分期论治非增殖型糖尿病视网膜病变摘要: 目的:观察运用中医药分期论治非增殖型糖尿病视网膜病变的疗效。
方法:根据非增殖型糖尿病视网膜病变Ⅰ、Ⅱ、Ⅲ期眼底的主要病理改变,在Ⅰ期以养阴清热、润燥化瘀为主;Ⅱ期以益气养阴、凉血化瘀为主;Ⅲ期以益气健脾、化浊散瘀为主。
结果:经治疗后,绝大多数患者的主要症状及体征明显改善,总有效率达82.8%。
关键词:非增殖型糖尿病视网膜病变中医药疗法分期论治糖尿病视网膜病变(diabetic retinopathy, DR)是糖尿病的严重并发症,以视网膜血管闭塞性循环障碍为主要病理特征的世界性主要致盲性眼病。
第三届全国眼科学会议将DR分为二型六期,即非增殖型(Ⅰ、Ⅱ、Ⅲ期)和增殖型(Ⅳ、Ⅴ、Ⅵ期)[1]。
非增殖型DR如未得到及时有效治疗可发展为增殖型,最终导致永久性失明。
目前西医对非增殖型DR主要是定期观察[2],尚无较好治疗方法。
近年来,笔者根据本病在Ⅰ、Ⅱ、Ⅲ期眼底主要病理改变结合全身症状,采用中医药进行分期论治,取得了较好效果,现报告如下。
1 一般资料本组32例中,男15例,女17例,均为双眼发病(64只眼);年龄最小51岁,最大69岁,平均57.6岁;糖尿病病程最短5.6年,最长14.5年,平均10.3年。
全部病例根据糖尿病病史和眼底检查结合眼底荧光血管造影(FFA)确诊。
2 分期论治2.1 Ⅰ期以“有糖尿病史,眼底见微血管瘤或合并点状出血”为主要表现。
全身兼见口干舌燥或口渴多饮,消谷善饥,心烦失眠,舌红苔少,脉细数。
本期多由过食辛辣炙煿或肥甘厚味,积热于胃,耗伤阴津,燥热上炎,目络受灼,故眼底见微血管瘤或点状出血;胃积燥热,故消谷善饥;燥伤阴津,故口干舌燥或口渴多饮;燥热扰心,故心烦失眠。
舌、脉象均为阴伤燥热、目络不畅之征。
治以“养阴清热、润燥化瘀”。
基本处方:石膏30g、知母15 g、天花粉15 g、生地黄20 g、玄参20 g、葛根15 g、山药15 g、山楂15 g、丹皮12 g、赤芍12 g、三七粉5 g。
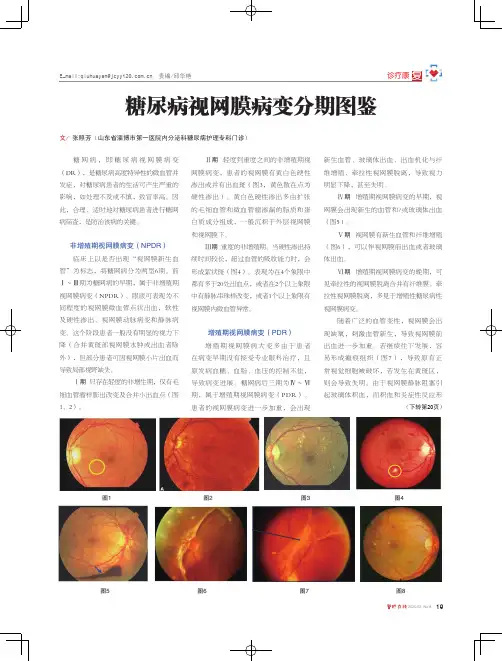
19
2020.03 No.8图1图3图4
图5图7图6新生血管、玻璃体出血、出血机化与纤维增殖、牵拉性视网膜脱离,导致视力增殖期视网膜病变的早期,视网膜会出现新生的血管和/或玻璃体出血视网膜有新生血管和纤维增殖
(图6),可以伴视网膜前出血或者玻璃增殖期视网膜病变的晚期,可图8
图2
文/ 王建华(山东省济南医院糖尿病诊疗中心主任医师)
甲状腺是人体最重要的内分泌器官之
一,可以分泌甲状腺激素,甲状腺激素对调
节人体生长发育、促进物质代谢及产能、
维护器官正常功能等具有重要作用。
左旋
甲状腺素钠(L-T
状腺原氨酸(即甲状腺素,T
体内转变成活性更强的三碘甲状腺原氨酸
(T3),维持人体的各项功能正常运行。
秉承着内分泌疾病替代治疗“缺什么。


《糖尿病性视网膜病变的分期辨证论治》《糖尿病性视网膜病变的分期辨证论治》_航波大夫_新浪博客专题论坛《糖尿病性视网膜病变的分期辨证论治》(摘要)浙江中医药大学附属宁波中医院宁波市中医院眼科眼底病专科蔡航波(315010)糖尿病性视网膜病变(diabetic retinopathy,DR)是以视网膜血管闭塞性循环障碍为主要病理改变特征的致盲性眼病。
有视网膜组织水肿、黄斑囊样水肿、视网膜出血等一系列病理变化。
眼科检查可见眼部体征有:视网膜微血管瘤、出血斑、硬性渗出、软性渗出(棉絮斑)、水肿、增殖机化变性;视网膜血管硬化、小动脉闭塞及新生血管;局限性或弥漫性黄斑水肿、缺血性黄斑病变;玻璃体出血、增殖等等。
根据糖尿病性视网膜病变复杂的特点,为单纯性和增殖性二型;糖尿病性视网膜病变程度分六期。
常并发视网膜新生血管、视网膜玻璃体的反复出血、增殖性视网膜病变、牵引性视网膜脱离、新生血管性青光眼,造成视功能严重障碍,甚至失明。
现代医学认为:早期病理为选择性毛细血管微血管瘤形成。
高血糖导致血液粘度增大、血液流动的能耗增加、红细胞能供减少,微血管中微血栓形成,反复出血、渗血、纤维化甚至于牵引性视网膜脱离,导致失明。
出现眼部视网膜病变时应在治疗原发病糖尿病,控制高血糖、血压、血脂的同时;及时应用眼科血管保护剂及血液屏障稳定剂如导升明、羟苯磺钙片、阿司匹林。
必要时辅以视网膜激光治疗,激光治疗的目的是破坏缺氧的视网膜,减少耗氧量,避免产生新生血管。
增殖性病变严重者还需进行玻璃体视网膜切割手术。
早期诊治具有积极意义。
眼底荧光血管造影(FFA)对毛细血管闭塞即无灌注区的范围、大小可做出定量估计;黄斑病变(水肿、囊样变性、缺血等)的性质、范围、程度作出诊断;对新生血管的部位,活动程度进行精密估计;对糖尿病性视网膜病变的治疗、疗效评估及预后提供了生物学信息。
眼底荧光血管造影(FFA)可见微血管瘤样高荧光、毛细血管扩张、窗样缺损、视网膜无港灌注区与色素上皮功能失代偿等有助于糖网的早期诊断,以指导治疗和判断疗程。

dr国际临床分级标准DR(糖尿病视网膜病变)是一种常见的糖尿病并发症,严重情况下可以导致失明。
为了对DR进行分类和分级,国际学术界提出了DR国际临床分级标准。
这些标准被广泛应用于糖尿病眼科医生的临床实践中,帮助医生评估DR患者的病情和制定治疗方案。
根据DR国际临床分级标准,DR可以分为无增殖性DR(Non-proliferative Diabetic Retinopathy, NPDR)和增殖性DR (Proliferative Diabetic Retinopathy, PDR)两类。
无增殖性DR根据视网膜病变的程度分为三个分级:轻度、中度和重度。
轻度NPDR特征为微血管病变,包括点状出血和黄斑区出血。
中度NPDR特征为中等程度的微血管病变,包括堆积的血池和静脉串珠。
重度NPDR则表现为更严重的微血管病变,包括多个息肉状新生血管或出血。
增殖性DR特征为新生血管和纤维化的产生。
增殖性DR可以进一步分为无高危PDR、高危PDR和新生血管性静脉闭塞症三个分级。
无高危PDR 特征为轻度的新生血管和/或少量的纤维化。
高危PDR特征为中度或重度的新生血管,但尚未出现出血或玻璃体腔出血。
新生血管性静脉闭塞症特征为广泛的新生血管和/或中等程度以上的纤维化伴有出血或玻璃体腔出血。
除了NPDR和PDR的分级外,DR国际临床分级标准还对DR的病情进行定量评估。
其中,DR的严重性分数(Severity Score)用于评估NPDR 的程度和新生血管的严重程度。
严重性分数根据视网膜病变的类型和严重程度分别给予不同的分值,从而计算出总得分。
总得分越高,DR的病情越严重。
此外,DR国际临床分级标准还提供了一些进一步的描述性特征,如硬性渗出、玻璃体出血和糖尿病黄斑水肿等,这些特征有助于更全面地评估DR患者的病情。
综上所述,DR国际临床分级标准对DR的分类和分级提供了一套规范和细致的指导。
它可以帮助眼科医生准确评估DR患者的病情、选择合适的治疗方法,并对患者的病情变化进行跟踪和监测。

糖尿病视网膜病变是如何分型分期的
糖尿病眼病是糖尿病常见的严重并发症之一,是成人致盲的首要原因。
张曼华教受指出在糖尿病的发病过程中,眼大部分组织都可受其影响而产生不同程度和不同症状的各种病变,最常见的有五种:糖尿病性视网膜病变、糖尿病性白内障、眼肌外麻痹、继发性青光眼、糖尿病性视神经病变,这五种并发症都可导致失明。
据统计,在全世界的失明患者中,约25%是由糖尿病所致,其导致失明的发生率是其他原因引起失明的28倍,严重影响到糖尿病患者的生活质量。
目前根据眼底改变,将糖尿病视网膜病变分为六期。
糖尿病视网膜病变分型及分期
Ⅰ视网膜有微动脉瘤或并有小出血点(+)极少量,易数(++)较多,不易数
Ⅱ视网膜有黄白“硬性渗出”或并有出血斑(+)极少量,易数(++) 较多,不易数
Ⅲ视网膜有白色“软性渗出”或并有出血斑(+)极少量,易数(+ +)较多,不易数增殖型
Ⅳ视网膜有新生血管和/或玻璃体出血
Ⅴ视网膜有新生血管和纤维增殖
Ⅵ视网膜有新生血管和纤维增殖并发现网膜脱离
其中Ⅰ、Ⅱ、Ⅲ期统称为单纯型视网膜病变,Ⅳ、Ⅴ、Ⅵ期统称为增殖型视网膜病变,表现为视网膜微血管瘤,视网膜出血斑,软性及硬性视网膜渗出物,视网膜动脉病变和视网膜静脉病变。
所谓增殖型视网膜病变指病变至少有部分向内延伸超过内界膜,表现为新生血管、纤维性增殖和牵引性视网膜脱离。



•临床研究-糖尿病视网膜病变不同分期视网膜神经纤维层、神经节细胞层及内丛状层厚度变化及其意义刁莉莉史雪辉张丛姚宁【摘要】目的利用频域相干光层析成像术(SD-OCT)测量不同阶段无明显糖尿病黄斑水肿的2型糖尿病患者黄斑区视网膜神经纤维层(mRNFL)、神经节细胞层(GCL)和内丛状层(IPL)的厚度变化,探讨其意义。
方法回顾性病例研究。
纳入2型糖尿病患者105例(125只眼),以42例(44只眼)正常眼作为对照组。
根据国际临床糖尿病视网膜病变(DR)分级分为无糖尿病视网膜病变(NDR)组35只眼、非增生型糖尿病视网膜病变(NPDR)组44只眼,增生型糖尿病视网膜病变(PDR)组35只眼。
使用SD-OCT测量4组受检者mRNFL、GCL及IPL的厚度,根据早期糖尿病视网膜病变治疗研究(ETDRS)对黄斑区进行分区,分析比较4组受检者mRNFL、GCL及IPL的厚度变化。
结果NDR组、NPDR组、PDR组平均GCL厚度分别为(37.52±4.25)|jim、(3624±527)|xm、(37.46±5.32)与对照组(42.07±4.43)jm相比差异均有统计学意义(P<2.45),其中上方、鼻侧、下方区域明显变薄;NDR组、NPDR组、PDR组平均IPL厚度分别为(30.44±3.72)jm、(32.70±442)jm、(31.09±369)jm,与对照组(34.29±3.46)jm相比差异均有统计学意义(P<2.45),其中上方、鼻侧区域明显变薄;NDR组.NPDR组、PDR组平均mRNFL厚度分别为(2610±3.33)jm、(2637±429)jm、(26.55±349)jm,与对照组(2722±3.47)jm相比差异均无统计学意义(P>2.25)。
NDR组、NPDR组、PDR组组间两两比较,mRNFL、GCL及IPL的厚度差异均无统计学意义(P>2.25)。

糖尿病视网膜病变:专家共识解读糖尿病视网膜病变(Diabetic Retinopathy,简称DR)是糖尿病最常见的微血管并发症之一,我国糖尿病患者已超过1亿,其中约30%~40%的患者伴有视网膜病变。
这一严峻形势促使我国眼科学界对糖尿病视网膜病变进行了深入研究,并形成了专家共识。
专家共识指出,糖尿病视网膜病变的病理机制主要包括微循环障碍、神经功能障碍和纤维组织增生。
微循环障碍导致视网膜毛细血管壁损伤,神经功能障碍使视网膜神经细胞受损,纤维组织增生则导致视网膜病变加重。
在糖尿病视网膜病变的早期阶段,患者可能没有任何自觉症状,但通过眼底检查可以发现微血管病变。
随着病情的进展,患者可出现视力模糊、视物变形等症状。
此时,糖尿病视网膜病变已进入中晚期,治疗难度较大,视力恢复效果不佳。
专家共识强调,早期筛查和干预是预防糖尿病视网膜病变的关键。
对于糖尿病患者,建议在确诊后立即进行眼底检查,以后每隔1~2年进行一次复查。
对于高风险患者,如年龄大于60岁、病程较长、血糖控制不佳等,应缩短筛查间隔。
在治疗方面,专家共识推荐了多种治疗方法,包括药物治疗、激光治疗和手术治疗。
药物治疗主要用于早期糖尿病视网膜病变,如抗血管内皮生长因子(VEGF)药物、抗血小板药物等。
激光治疗是糖尿病视网膜病变中晚期患者的首选治疗方法,通过激光凝固病变区域,减轻视网膜病变程度。
手术治疗主要用于严重糖尿病视网膜病变患者,如玻璃体切割术、视网膜移植等。
让我们通过一个实际案例来进一步了解糖尿病视网膜病变的防治。
张先生,50岁,糖尿病患者,因“视力下降”就诊。
经检查发现,张先生患有糖尿病视网膜病变,处于早期阶段。
医生建议他进行眼底检查,并定期复查。
同时,给予抗VEGF药物治疗,以减轻视网膜病变程度。
张先生遵循医嘱,定期复查并接受药物治疗,病情得到有效控制。
重点和难点解析:在上述文档中,有几个关键细节需要我们特别关注。
糖尿病视网膜病变(DR)是糖尿病最常见的微血管并发症之一。

糖尿病性视网膜病变的分期
一、糖尿病性视网膜病变的分期二、糖尿病性视网膜病变的预防三、糖尿病性视网膜病变的症状
糖尿病性视网膜病变的分期1、糖尿病视网膜病变的分期
一期:出现微动脉瘤或小出血点,但出血点较少,临床表现一般不明显,这个时候患者一般没有什么特殊的感觉。
二期:有黄白色“硬性渗出”,出血点可以看见,症状的表现还是比较轻微,患者有时可感到轻微眼部不适,或在视线中突然出现黑影、“蜘蛛网”、“飞蚊”等现象。
三期:依然可以见出血点,并且有白色“软性渗出”,开始出现轻微视力下降或视野异常。
四期:眼底有新生血管生成并发生玻璃体出血,视力下降明显。
五期:眼底有新生血管生成和纤维增生,视力和视野都有明显影响。
六期:眼底有新生血管生成和纤维增生,并发生视网膜脱离,视力受损严重,甚至失明。
进入第六期的时候如果还没能够及时治疗,患者的病情就有可能发展成为“新生血管性青光眼”,可造成剧烈疼痛。
所以患者一定要及时治疗!
2、糖尿病性视网膜病变的检查
2.1、血糖定期测定血糖水平监控糖尿病病情发展。
2.2、肾功能及时发现糖尿病肾病并发症。
2.3、胆固醇血脂保持胆固醇,血脂正常水平。
2.4、眼底荧光血管造影:不仅可以了解视网膜微循环的早期改变,而且在糖尿病性视网膜性病变的进展中也有各种特殊表现。
糖尿病视网膜病变是如何分型分期的糖尿病眼病是糖尿病常见的严重并发症之一,是成人致盲的首要原因。
张曼华教受指出在糖尿病的发病过程中,眼大部分组织都可受其影响而产生不同程度和不同症状的各种病变,最常见的有五种:糖尿病性视网膜病变、糖尿病性白内障、眼肌外麻痹、继发性青光眼、糖尿病性视神经病变,这五种并发症都可导致失明。
据统计,在全世界的失明患者中,约25%是由糖尿病所致,其导致失明的发生率是其他原因引起失明的28倍,严重影响到糖尿病患者的生活质量。
目前根据眼底改变,将糖尿病视网膜病变分为六期。
糖尿病视网膜病变分型及分期
Ⅰ 视网膜有微动脉瘤或并有小出血点(+)极少量,易数 (++)较多,不易数
Ⅱ 视网膜有黄白“硬性渗出”或并有出血斑(+)极少量,易数(++) 较多,不易数
Ⅲ 视网膜有白色“软性渗出”或并有出血斑(+)极少量,易数(+ +)较多,不易数增殖型
Ⅳ 视网膜有新生血管和/或玻璃体出血
Ⅴ 视网膜有新生血管和纤维增殖
Ⅵ 视网膜有新生血管和纤维增殖并发现网膜脱离
其中Ⅰ、Ⅱ、Ⅲ期统称为单纯型视网膜病变,Ⅳ、Ⅴ、Ⅵ期统称为增殖型视网膜病变,表现为视网膜微血管瘤,视网膜出血斑,软性及硬性视网膜渗出物,视网膜动脉病变和视网膜静脉病变。
所谓增殖型视网膜病变指病变至少有部分向内延伸超过内界膜,表现为新生血管、纤维性增殖和牵引性视网膜脱离。
(学习的目的是增长知识,提高能力,相信一分耕耘一分收获,努力就一定可以获得应有的回报)。