肺功能测定结果的判断及其临床意义
- 格式:doc
- 大小:55.00 KB
- 文档页数:3


肺功能测定及其临床意义蔡映云肺功能是建立在临床生理学基础上的呼吸功能的测定。
其实肺除了呼吸功能之外,还具有防御、代和免疫等功能,但本节仅涉及肺的呼吸功能。
在少数情况下,肺功能对疾病的病理和病因诊断可提供有力依据,如肺动静脉瘘患者作静脉血分流测定,职业性哮喘患者作特异性支气管激发试验及睡眠一呼吸暂停综合征患者作睡眠生理监测。
但在大多数情况下肺功能测定仅仅提供了呼吸功能障碍的性质和程度。
肺功能测定的主要目的如下:①探讨疾病的发病机制。
②了解胸部或胸外疾患所引起的肺功能损害的性质和程度。
③协助疾病的诊断。
④胸部或胸外疾患治疗的的疗效评估。
⑤分娩或手术的安全性评价以及术后肺功能预测。
⑥指导疾病的康复。
⑦重症抢救的监测。
⑧劳动力鉴定。
呼吸过程主要由呼吸系统、血液和循环系统密切配合而完成的。
肺循环与外环境的气体交换称为外呼吸,而体循环与组织细胞之间的气体交换则称为呼吸。
肺功能只研究外呼吸过程。
外呼吸包括通气和换气两个过程。
所谓通气是指肺泡与外环境的气体交换,而换气则是肺泡与肺循环的气体交换。
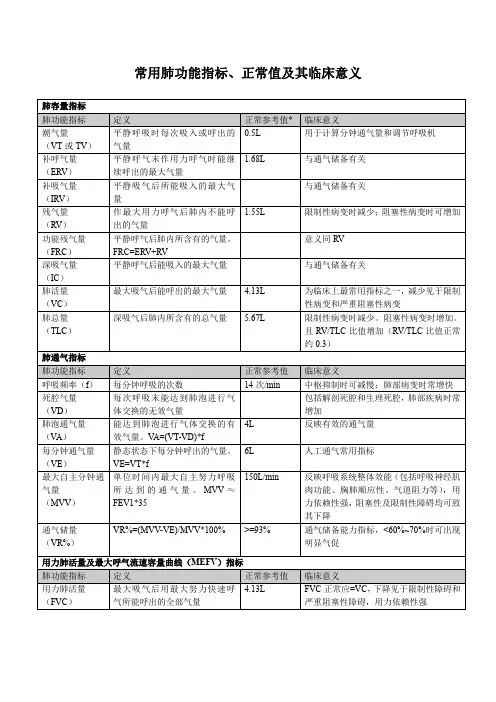
现将常规肺功能测定的项目简述于下一.肺功能测定的原理、方法和临床意义(一)肺容量1.肺容量的组成(图1)。
图1肺容量及其组成肺容量的组成有八项,其中潮气量、补呼气量和残气量是不能再分割的容量,称为基础容积(basal lung volume);另四项为深吸气量、功能残气量、肺活量和肺总量均由二项或二项以上的基础肺容积组成,称为基础肺容量(basal lung capacity)。
潮气量(tidal volume,VT):平静呼吸时,每次呼出或吸入的气量。
补吸气量(inspirator y reser ve volume,IRV):平静吸气后所能吸入最大气量。
补呼气量(expirator y reser ve volume,ERV):平静呼气后所能呼出最大气量。
残气量(residual volume ,RV):最大呼气后肺的气量。

常用肺功能测定的临床意义及判断标准一、肺容积测定的临床意义(一)、肺活量(VC)深吸气后所能呼出的最大气量称为VC。
当VC低于预计值的80%即为降低,80%-60%-40%分别为轻、中、重度降低。
VC减少是由于1、主要由限制性通气障碍引起;2、呼吸肌功能不全;3、气道阻塞对VC亦有轻度影响。
(二)、功能残气量(FRC)和残气容积(RV)FRC是平静呼气后肺内残留的气量,RV是深呼气后肺内残留的气量。
临床上常以RV占肺总量(TLC)的百分比(RV/TLC)来表示肺泡内残留气量的多少,正常人为20%-35%,此值随年龄增长而增大。
RV和RV/TLC增大表明肺组织过度膨胀,其最常见的原因为肺气肿,通常认为RV/TLC 增至35%-45%-55%分别为轻、中、重度肺气肿。
其次为气道部分阻塞。
FRC和RC减少见于各种弥漫性限制性疾病和ARDS。
(三)、肺总量(TLC)指深吸气后肺内所含的气体总量,等于肺活量加残气容积。
COPD患者由于RV增加,使TLC增大。
各种限制性肺疾病使TLC 减少。
二、肺通气功能测定的临床意义正常肺通气功能的维持主要取决于三个因素,即呼吸肌功能,胸廓与肺舒缩功能,以及呼吸道的通畅程度。
呼吸肌功能不全引起的通气功能障碍可称为通气泵功能障碍,胸廓与肺扩张受限所致通气障碍为限制性通气障碍,气道阻塞引起的通气障碍称为阻塞性通气障碍。
(一)、最大通气量(MBC或MVV) MBC是指每分钟能呼吸的最大气量。
当MBC实测值/预计值<80%为降低,80%-60%-40%分别为轻、中、重度降低。
MBC降低见于以下情况:1、气道阻力增加:为主要原因;2、呼吸肌功能不全;3、限制性肺疾病。
气速指数阻塞性通气功能障碍与限制性通气功能障碍对MBC和VC 的影响并不一致。
引起MBC下降的主要原因是气道阻塞和肺组织弹性减退,VC减少则主要由限制性肺疾病引起。
因此,测定气速指数有助于了解通气功能障碍类型。

肺功能相关指标分析及临床应用肺功能是评估肺部健康和功能的重要指标,可以通过一系列的测试和评估来获得。
本文将探讨肺功能相关指标的分析方法以及在临床中的应用。
一、肺功能测试方法1. 呼吸功能测试呼吸功能测试主要包括肺活量、用力呼气容积和最大通气量等指标。
通过呼吸功能测试可以评估肺部的容积和弹性,反映肺活力和呼吸肌力的状态。
2. 肺强度测试肺强度测试是评估肺部肌肉力量和耐力的指标,常用的测试方法包括最大负荷呼吸气流速度、咳嗽峰流速和咯痰肌力测试等。
这些指标可以帮助医生评估呼吸肌肉和咳嗽功能的正常程度。
3. 气道通畅度测试气道通畅度测试是评估气道阻力和通畅度的指标,常用的测试方法包括峰流速、一秒钟用力呼气量和气道阻力指数等。
这些指标可以帮助医生判断气道是否狭窄或堵塞,并评估气道阻力的程度。
二、肺功能相关指标的临床应用1. 诊断肺疾病肺功能测试可以帮助医生提供良好的诊断支持,例如识别慢性阻塞性肺疾病(COPD)、哮喘、间质性肺病等肺部疾病。
通过评估肺功能指标,医生可以判断肺部疾病的类型和程度,从而选择合适的治疗方案。
2. 评估治疗效果肺功能测试在治疗后的评估中起到了关键作用。
通过定期进行肺功能测试,医生可以评估患者对治疗的响应以及症状的改善情况,从而调整治疗方案并监测治疗效果。
3. 术前评估对于即将接受肺部手术的患者,肺功能测试可以帮助医生评估患者的手术风险。
通过评估肺功能指标,医生可以判断肺功能是否符合手术的要求,并提前预测手术后的肺功能恢复情况,以制定合理的手术计划。
4. 评估职业病某些职业环境中存在吸入有害气体或尘埃的风险,肺功能测试可以帮助评估工人是否患有与职业有关的肺部疾病,例如尘肺、职业性哮喘等。
通过定期进行肺功能测试,可以及早发现并采取措施预防或治疗相关的职业病。
三、结论肺功能相关指标的分析可以提供重要的临床信息,对于诊断和治疗肺部疾病具有重要价值。
通过呼吸功能测试、肺强度测试和气道通畅度测试等测试方法,可以评估肺功能的不同方面,并在临床中得到广泛应用。




肺功能测定结果的判断及其临床意义一、肺功能测定结果的分析和临床意义1 .判断肺功能测定指标是否异常肺功能指标的正常值受到年龄、性别和身高等因素的影响,此外又与人种、民族、职业、营养和生活环境有关。
不同仪器测得值也有差异因此各实验室最好使用适合于本地区人群的,使用本实验室仪器的正常值。
如本实验室无正常值,也可参考我国各大区报告的正常值。
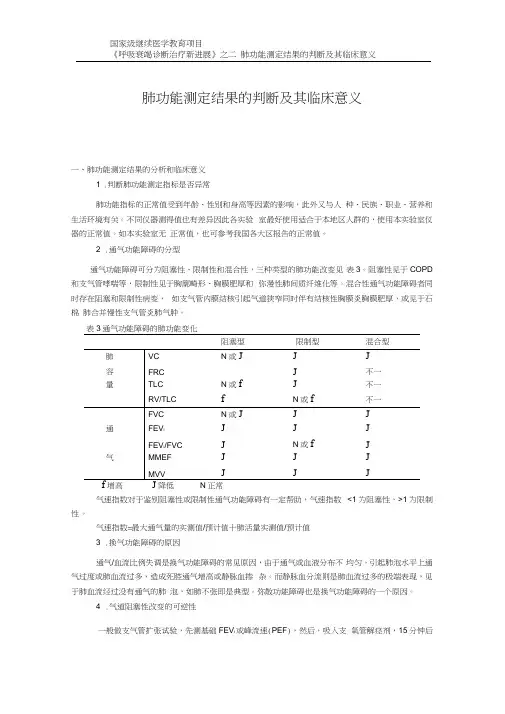
2 .通气功能障碍的分型通气功能障碍可分为阻塞性、限制性和混合性,三种类型的肺功能改变见表3。
阻塞性见于COPD 和支气管哮喘等,限制性见于胸廓畸形、胸膜肥厚和弥漫性肺间质纤维化等。
混合性通气功能障碍者同时存在阻塞和限制性病变,如支气管内膜结核引起气道狭窄同时伴有结核性胸膜炎胸膜肥厚,或见于石棉肺合并慢性支气管炎肺气肿。
表3通气功能障碍的肺功能变化阻塞型限制型混合型肺VC N或J J J容FRC J不一量TLC N或f J不一RV/TLC f N或f不一FVC N或J J J通FEV i J J JFEV i/FVC J N或f J气MMEF J J JMVV J J Jf增高J降低N正常气速指数对于鉴别阻塞性或限制性通气功能障碍有一定帮助,气速指数<1为阻塞性,>1为限制性。
气速指数=最大通气量的实测值/预计值十肺活量实测值/预计值3 .换气功能障碍的原因通气/血流比例失调是换气功能障碍的常见原因,由于通气或血液分布不均匀,引起肺泡水平上通气过度或肺血流过多,造成死腔通气增高或静脉血掺杂。
而静脉血分流则是肺血流过多的极端表现,见于肺血流经过没有通气的肺泡,如肺不张即是典型。
弥散功能障碍也是换气功能障碍的一个原因。
4 .气道阻塞性改变的可逆性一般做支气管扩张试验,先测基础FEV i或峰流速(PEF),然后,吸入支氧管解痉剂,15分钟后重复测定FEV i或PEF。
改善率=(吸药后值-吸药前值)十1/2 (吸药前值+吸药后值)X 100%改善率》15%为支气管扩张试验阳性。

肺功能检查各项指标临床意义肺功能检查是一项重要的临床工具,用于评估患者肺部功能的情况。
肺功能检查可以通过测量多个指标来评估呼吸功能,包括肺活量、呼气流量、气道阻力等。
1. 肺活量肺活量是指患者在最大吸气或最大呼气后能够吸入或呼出的最大气量。
肺活量的测量可以帮助医生评估患者的肺部容积情况。
较低的肺活量可能意味着肺部容积减少或肺功能下降,可能是由于肺炎、肺纤维化等疾病引起的。
2. 呼气流量呼气流量是指患者在呼气过程中的气流速度。
呼气流量的测量可以反映患者呼气道的通畅程度。
如果呼气流量减少,可能表明患者患有气道阻塞疾病,如慢性阻塞性肺疾病。
3. 气道阻力气道阻力是指呼吸过程中阻碍气体流经气道的程度。
气道阻力的测量可以帮助医生评估患者气道的通畅性。
气道阻力的增加可能是由于支气管狭窄、肺部疾病等引起的。
4. 肺弹性肺弹性是指肺组织的伸缩能力。
肺弹性的测量可以帮助医生评估肺组织的弹性情况。
肺弹性的下降可能意味着肺组织纤维化或弹性减弱,可能是由于肺纤维化、慢性阻塞性肺疾病等引起的。
肺功能检查各项指标的临床意义在于帮助医生评估患者的肺部功能情况和疾病状态,从而指导临床诊断和治疗决策。
通过对肺功能检查结果的综合分析,医生可以更好地了解患者的肺部状况,并制定相关治疗方案,以达到更好的临床效果。
请注意,我是一个智能助手,提供的信息供参考,不代表最终诊断和治疗建议。
建议您咨询专业医生获取准确的诊断和治疗意见。
> 以上为肺功能检查各项指标临床意义的简要介绍,希望能对您有所帮助。
肺功能测试及报告解读肺功能测试是一种评估肺部健康状况的重要手段,它可以帮助医生诊断各种肺部疾病,如哮喘、慢性阻塞性肺疾病(COPD)等。
在进行肺功能测试后,医生会根据测试结果生成一份报告,本文将解读这份报告中的主要内容。
一、肺功能测试简介肺功能测试是通过一系列呼吸运动和气体交换的测量,评估肺部健康状况的过程。
测试内容包括肺活量(VC)、第一秒用力呼气量(FEV1)、最大呼气中段流量(MMEF)等。
这些指标可以反映肺部及呼吸道的通畅程度和肺功能储备情况。
二、肺功能测试报告解读1、肺活量(VC)肺活量是指一次深吸气后,尽力呼出的气体总量。
正常人的肺活量约为3-4升。
如果肺活量降低,可能提示肺部疾病或呼吸肌肉功能障碍。
2、第一秒用力呼气量(FEV1)第一秒用力呼气量是指在最大吸气后,用最大力量呼出第一秒的气体量。
FEV1是诊断哮喘和COPD等肺部疾病的重要指标。
如果FEV1降低,可能提示这些肺部疾病的存在。
3、最大呼气中段流量(MMEF)最大呼气中段流量是指最大吸气后,用最大力量呼出中期流速的气体量。
MMEF可以反映小气道阻塞情况。
如果MMEF降低,可能提示小气道疾病或阻塞性通气功能障碍。
4、呼吸阻力(Rrs)呼吸阻力是指气体在呼吸道内流动时的阻力。
Rrs增高可能提示呼吸道狭窄或阻塞。
5、肺顺应性(Crs)肺顺应性是指肺部在呼吸周期中的弹性变化。
Crs降低可能提示肺纤维化、肺部炎症或肺泡塌陷等肺部疾病。
三、总结肺功能测试报告包含了许多重要的指标,可以反映肺部及呼吸道的通畅程度和肺功能储备情况。
医生会根据这些指标对患者的肺部健康状况进行评估,并制定相应的治疗方案。
如果大家有任何关于报告内容的疑问,建议及时与医生沟通。
肺功能检查报告解读及临床应用肺功能检查是一种评估呼吸系统健康状况的重要手段。
通过测量呼吸道的通畅程度、肺的容量和弹性等指标,可以评估患者的呼吸功能,为临床诊断和治疗提供重要依据。
然而,解读肺功能报告需要一定的专业知识和技能,下面将就如何解读肺功能检查报告及临床应用进行介绍。
常用肺功能测定的临床意义及判断标准一、肺容积测定的临床意义(一)、肺活量(VC)深吸气后所能呼出的最大气量称为VC。
当VC低于预计值的80%即为降低,80%-60%-40%分别为轻、中、重度降低。
VC减少是由于1、主要由限制性通气障碍引起;2、呼吸肌功能不全;3、气道阻塞对VC亦有轻度影响。
(二)、功能残气量(FRC)和残气容积(RV)FRC是平静呼气后肺内残留的气量,RV是深呼气后肺内残留的气量。
临床上常以RV占肺总量(TLC)的百分比(RV/TLC)来表示肺泡内残留气量的多少,正常人为20%-35%,此值随年龄增长而增大。
RV和RV/TLC增大表明肺组织过度膨胀,其最常见的原因为肺气肿,通常认为RV/TLC 增至35%-45%-55%分别为轻、中、重度肺气肿。
其次为气道部分阻塞。
FRC和RC减少见于各种弥漫性限制性疾病和ARDS。
(三)、肺总量(TLC)指深吸气后肺内所含的气体总量,等于肺活量加残气容积。
COPD患者由于RV增加,使TLC增大。
各种限制性肺疾病使TLC减少。
二、肺通气功能测定的临床意义正常肺通气功能的维持主要取决于三个因素,即呼吸肌功能,胸廓与肺舒缩功能,以及呼吸道的通畅程度。
呼吸肌功能不全引起的通气功能障碍可称为通气泵功能障碍,胸廓与肺扩张受限所致通气障碍为限制性通气障碍,气道阻塞引起的通气障碍称为阻塞性通气障碍。
(一)、最大通气量(MBC或MVV) MBC是指每分钟能呼吸的最大气量。
当MBC实测值/预计值<80%为降低,80%-60%-40%分别为轻、中、重度降低。
MBC降低见于以下情况:1、气道阻力增加:为主要原因;2、呼吸肌功能不全;3、限制性肺疾病。
气速指数阻塞性通气功能障碍与限制性通气功能障碍对MBC和VC的影响并不一致。
引起MBC下降的主要原因是气道阻塞和肺组织弹性减退,VC减少则主要由限制性肺疾病引起。
因此,测定气速指数有助于了解通气功能障碍类型。
气速指数=(MBC实测值/预计值)/ (VC 实测值/预计值)(二)、用力肺活量(FVC)深吸气后用力快速呼气时所呼出的最大气量。
肺功能检查指标与临床意义一秒用力呼气量(FEV1)正常范围:男3.18±0.12L;女2.31±0.05L。
检查介绍:一秒用力呼出量为深吸气末,以最快速度用力呼出的气量。
临床意义:正常者一秒用力呼出量=用力肺活量。
在有气道阻塞时,一秒用力呼出量<用力肺活量,阻塞性通气障碍时一秒用力呼出量下降、呼出时间延长,限制性通气障碍时则呼出时间提前。
用一秒用力呼出量和用力肺活量预计值比值可反映通气障碍的类型和程度。
呼气高峰流量(PEFR)正常范围:正常参考值约5.5L/S(升/秒)。
检查介绍:呼气高峰流量(PEFR):指在测定用力肺活量(FVC)过程中的最大呼气流速。
临床意义:需和其他肺功能检查综合判断。
最大中期呼气流速与最大中期流速时间正常范围:男:3.369L/S(升/秒)。
女:2.887L/S(升/秒)。
检查介绍:肺功能检查指将测定肺活量的气体用最快速呼出的能力,在临床上最常使用,也是敏感简便的最佳通气指标。
临床意义:将其所用时间称最大中期流速时间,正常人0.5秒左右。
MMFR意义与(FEV1.0%)相同但更敏感、准确。
"MET "优越性在于不受性别、年龄、身高等影响。
延长(超过0.5秒)程度标志阻塞性通气障碍严重程度,如肺气肿。
用力肺活量(FVC)正常范围:男:3.179+0.117L 女:2.314+0.048L。
检查介绍:用力肺活量(FVC):也称时间肺活量。
该指标是指将测定肺活量的气体用最快速呼出的能力。
临床意义:实际上常用第1秒肺活量占整个肺活量百分比表示,称1秒率。
正常人大于80%,低于80%表明气道阻塞性通气障碍的存在,如哮喘。
医学上还用低于80%及60%评判支气管哮喘发病的轻重程度。
每分钟最大通气量(MVV)正常范围:男:104+2.71L 女:82.5+2.17L。
检查介绍:每分钟最大通气量(MVV):受检查者按每秒一次,以最大最快速度呼吸12次气量再乘以5测得。
肺功能测定结果的判断及其临床意义
一、肺功能测定结果的分析和临床意义
1.判断肺功能测定指标是否异常
肺功能指标的正常值受到年龄、性别和身高等因素的影响,此外又与人种、民族、职业、营养和生活环境有关。
不同仪器测得值也有差异因此各实验室最好使用适合于本地区人群的,使用本实验室仪器的正常值。
如本实验室无正常值,也可参考我国各大区报告的正常值。
2.通气功能障碍的分型
通气功能障碍可分为阻塞性、限制性和混合性,三种类型的肺功能改变见表3。
阻塞性见于COPD和支气管哮喘等,限制性见于胸廓畸形、胸膜肥厚和弥漫性肺间质纤维化等。
混合性通气功能障碍者同时存在阻塞和限制性病变,如支气管内膜结核引起气道狭窄同时伴有结核性胸膜炎胸膜肥厚,或见于石棉肺合并慢性支气管炎肺气肿。
表3通气功能障碍的肺功能变化
阻塞型限制型混合型
↑增高↓降低N正常
气速指数对于鉴别阻塞性或限制性通气功能障碍有一定帮助,气速指数<1为阻塞性,>1为限制性。
气速指数=最大通气量的实测值/预计值÷肺活量实测值/预计值
3.换气功能障碍的原因
通气/血流比例失调是换气功能障碍的常见原因,由于通气或血液分布不均匀,引起肺泡水平上通气过度或肺血流过多,造成死腔通气增高或静脉血掺杂。
而静脉血分流则是肺血流过多的极端表现,见于肺血流经过没有通气的肺泡,如肺不张即是典型。
弥散功能障碍也是换气功能障碍的一个原因。
4.气道阻塞性改变的可逆性
一般做支气管扩张试验,先测基础FEV1或峰流速(PEF),然后,吸入支氧管解痉剂,15分钟后重复测定FEV1或PEF。
改善率=(吸药后值-吸药前值)÷1/2(吸药前值+吸药后值)×100%
改善率≥15%为支气管扩张试验阳性。
支气管暑喘患者气道阻塞的可逆性比较明显,因此改善率往往≥15%,COPD患者气疲乏阻塞的可逆性较差,支气管扩张试验阳性率较低。
5.肺功能测定的临床意义
(1)协助诊断和鉴别诊断
肺功能测定是生理功能检查,不能显示病理解剖的改变。
但有时能提供对诊断和鉴别诊断有用的资料。
如阻塞性肺气肿患者的RV、TLC和RV/TLC增高,FEV1/FVC和FEV1降低,气体分布不匀和弥散功能减退等。
支气管哮喘与阻塞性肺气肿相比。
前者在肺功能上有以下几点可供鉴别诊断之用,①气道阻塞的可逆性较大;②肺功能昼夜波动比较明显;③气道高反应性明显;④弥散功能正常。
(2)指导临床治疗和考核疗效
支气管哮喘患者吸入支气管解痉剂后FEV1的变化可有助于药物的选择。
Ⅱ期结节病患者口服肾上腺皮质激素有效者,肺活量增加,弥散功能和气体分布可改善,PaO2提高。
(3)估计预后
肺功能能状况和动脉血气改变是影响慢性呼吸系统疾病患者预后的重要因素。
以COPD为例,FEV1是影响COPD预后的最主要的独立因素,FEV1越低,或下降速度越快,生存期越短。
(4)外科手术安全性的评估
肺功能测定对于确定手术方式、范围、麻醉方式和术后监测的必要性以及预估手术后并发症和术后活动能力都有一定帮助。
如胸外科病人术前可作肺容量和通气功能测定进行筛选试验。
肺功能不全者则进一步作分侧肺功能。
必要时作运动试验或一侧肺动脉闭塞试验。
(5)危重病人的肺功能监测
对于危重抢救病人尤其是机械通气的患者进行床旁肺功能监测,可以及时发现病情变化,指导治疗方案的制定和修改并有助于机械呼吸参数的调节、如潮气量、呼吸频率和吸入气氧浓度的设置,判断能否撤离呼吸机等。
二、动脉血气分析结果的分析和临床意义
1.低氧血症
低氧血症是指PaO2低于正常。
根据PaO2的高低,将低氧血症分度,PaO260~80mmHg为轻度低氧血症,40~59mmHg为中度低氧血症,<40mmHg为重度低氧血症。
低氧血症的原因有吸入气氧分压太低,肺泡通气不足,机体耗氧量增高,弥散障碍、通气/血流比例失调和静脉血分流等。
肺泡通气不足引起低氧血症的同时伴有高碳酸血症。
2.高碳酸血症
高碳酸血症是指PaCO2高于正常。
高碳酸血症由于肺泡通气不足所引起,
可以是继发性的,即作为代谢性碱中毒的代偿。
也可以是原发性的,即呼吸性酸中毒。
在呼吸空气的情况下,高碳酸血症伴有低氧血症。
呼吸性酸中毒见于各种疾病引起的通气动力不足或通气负荷过大所造成的肺泡低通气。
3.低碳酸血症
低碳酸血症指PaCO2低于正常。
低碳酸血症由肺泡通气过度所致。
可以是代谢性酸中毒的代偿,也可以是原发性的,即呼吸性碱中毒。
后者见于发热、弥漫性肺间质纤维化、左心衰竭、癔病和中枢神经系统疾患等。
4.呼吸衰竭患者的动脉血气改变
呼吸衰竭是指由于呼吸功能严重障碍所引起的低氧血症伴有或不伴有CO2潴留。
呼吸衰竭的诊断一般以在海平面呼吸空气时PaO2<60mmHg和/或PaCO2>50mmHg为标准。
根据病理生理来看,呼吸衰竭可分为通气功能衰竭,换气功能衰竭和混合型呼吸衰竭,其动脉血气分析的变化见表4。
表4呼吸衰竭的动脉血气改变
PaO2PaCO2A-aDO2通气功能衰竭↓↑N
换气功能衰竭↓N或↓↑
混合型呼吸衰竭↓↓↑↑
5.酸碱紊乱的动脉血气改变
酸碱紊乱应根据病史、动脉血气分析、血和尿电解质等资料综合分析判断。
单纯性酸碱紊乱的动脉血气改变见表5。
表5单纯性酸碱紊乱的动脉血气改变
PH PaCO2HCO3-BE
代谢性酸中毒未代偿↓N ↓↓完全代偿N ↓↓↓
代谢性酸中毒未代偿↑N ↑↑完全代偿N ↑↑↑
呼吸性酸中毒未代偿↓↑N稍↑N 完全代偿N ↑↑↑
呼吸性酸中毒未代偿↑↓N稍↓N 完全代偿N ↓↓↓
如果在病史中存在不止一种酸碱紊乱的病因,应当考虑复合性酸碱紊乱的可能性。
可通过酸碱紊乱代偿公式判断继发性变化究竟在代偿范围还是超过了代偿范围。
此外根据血清电解质计算阴离子隙(AG)对于复合型酸碱紊乱的诊断也有帮助。