氰化物的中毒机理和解毒机制
- 格式:ppt
- 大小:427.00 KB
- 文档页数:16



氰化物中毒原理氰化物是一种极其有毒的化学物质,能够通过各种途径进入人体并导致中毒。
氰化物中毒的致命危险性极高,因此了解氰化物中毒的原理是非常关键的。
本文将对氰化物中毒的原理进行详细介绍,希望能够为相关人员提供有用的帮助。
一、氰化物中毒的来源氰化物是一种广泛存在于自然界和工业界的物质。
在自然界中,氰化物主要存在于植物和动物组织中,包括一些蔬菜、水果、种子和肉类等。
而在工业界中,氰化物被广泛应用于金属加工、电镀、制药、纸浆制造、农药制造等领域。
氰化物还被用于杀虫剂和毒气等方面,因此其具有极高的致命危险性。
二、氰化物中毒的原因当人体吸入氰化物时,氰化物将被迅速吸收并进入血液循环,然后到达各个器官和组织中。
氰化物主要通过以下几种方式导致中毒:1. 抑制细胞呼吸氰化物主要作用于细胞内的线粒体呼吸链,阻断氧气在细胞内被利用的过程,导致细胞无法正常呼吸,无法产生足够的能量来维持生理功能。
中毒者会感觉到呼吸困难、乏力、虚弱等症状,最终可能会导致昏迷和死亡。
2. 影响细胞氧合作用氰化物能够结合血红蛋白,阻碍其正常运输氧气,从而导致身体缺氧。
中毒者因此会出现头晕、胸闷、心慌、面色苍白等症状。
3. 干扰神经系统氰化物能够影响中枢神经系统的正常运作,对大脑造成损害,导致患者出现头痛、晕眩、意识丧失等症状,严重时可能导致昏迷和死亡。
三、氰化物中毒的症状氰化物中毒的症状表现得十分迅速、急剧和严重,常常在接触后几秒钟或几分钟内出现,需要及时识别并采取应急措施。
中毒者会出现以下症状:1. 头痛、头晕、眩晕等2. 心慌、胸闷、气喘等3. 恶心、呕吐、腹泻等4. 眼泪、流涎、流汗等5. 肌肉抽搐、呼吸困难等6. 意识丧失、昏迷等中毒程度越深,症状越严重。
在大量吸入氰化物后,会形成严重的代谢酸中毒,患者面部和四肢会出现红斑和发绀,呈口唇、舌根等黏膜和周围部位的青紫色,这种现象被称为“青紫色症”。
四、氰化物中毒的应急处理措施当发现有人中毒后,需要马上采取应急处理措施,以避免出现更加严重的后果。

氰化物中毒的原因及处理方法氰化物中毒的原因在电镀铜、锌、银、金、铜合金和退镀中,氰化钠、氰化钾、氰化亚铜、氰化锌、氰化银钾和氰化金钾等氰化物被广泛使用。
氰化物颗粒、粉末及含量溶液,遇酸或受潮会分解产生更易致人中毒的氰化氢气体。
若含氰镀槽的布置、含氰废水的排放和通风管路待存在缺陷,可能会产生氰化氢。
例如:含氰镀槽与酸铜槽、酸洗槽、铬槽等酸性物质的距离过近;含氰污水与酸性废水混合排入;含氰废气与酸雾共用一套通风装置;零件表面的酸性物质未清洗干净就进入含氰镀槽,以上情况均会产生剧毒的氰化氢气体,从而为事故的发生埋下隐患。
氰化钠和氰化亚铜的溶解过程属络合反应,若操作不慎,放出的热量将会使溶液温度急剧升高,甚至沸腾,分解产生氰化氢和氰气,并可能造成含氰溶液外溢。
含量镀槽的工作温度过高和电流密度过大也会导致氰化物分解和扩散。
因为氰化物使用不当、通风不良和管理不善,导致作业场所产生大量氰化氢气体,造成人员急性中毒,最终酿成伤亡事故。
如2003年10月,浙江温州某刀具公司发生了一起中毒事故,该公司在对废水处理设施进行检修时,检修人员在未采取任何防护措施的情况进入深达4.5m的还原反应池内,发生中毒,由于盲目施救,先后有5人进入池内,最终造成4人死亡,1人受伤,导致事故扩大化。
事后检测发现:池内氰化氢等气体的浓度严重超标。
氰化物中毒怎样处理?1.、接触途径氰化物可经呼吸道、皮肤和眼睛接触、食入等方式侵入人体。
所有可吸入的氰化物均可经肺吸收。
氰化物经皮肤、粘膜、眼结膜吸收后,会引起刺激,并出现中毒症状。
大部分氰化物可立即经过胃肠道吸收。
2、中毒症状氰化物中毒者初期症状表现为面部潮红、心动过速、呼吸急促、头痛和头晕,然后出现焦虑、木僵、昏迷、窒息,进而出现阵发性强直性抽搐,最后出现心动过缓、血压骤降和死亡。
急性吸入氰化氢气体,开始主要表现为眼、咽、喉粘膜等刺激症状,高浓度可立即致人死亡。
经口误服氰化物后,开始主要表现为流涎、恶心、呕吐、头昏、前额痛、乏力、胸闷、心悸等,进而出现呼吸困难、神志不清或昏迷,严重者可出现抽筋、大小便失禁,最后死于呼吸麻痹。

氰化物中毒氰化物中毒是一种严重的急性中毒病,由于体内摄入或吸入过多的氰化物而引起。
氰化物是一种剧毒的化学物质,它主要通过抑制细胞内的氧合作用来造成中毒。
氰化物中毒的症状主要包括呼吸困难、头晕、恶心、呕吐、腹痛、心悸、昏迷等。
严重的中毒病例还可能出现惊厥、抽搐、呼吸停止等危及生命的症状。
氰化物中毒是一种急性中毒病,患者需要立即就医,以避免生命的危险。
目前,氰化物中毒的主要发作形式是通过口服、吸入和皮肤接触。
其中,最常见的是口服中毒,即误食含有氰化物的食物或药物。
氰化物在体内能够迅速吸收到血液中,并通过血液循环到达各个部位,抑制细胞内的氧合作用,导致机体缺氧,从而引发中毒症状。
氰化物中毒的治疗主要包括对症处理和解毒治疗两个方面。
对症处理主要是通过给予患者吸氧、口服液体、维持水电解质平衡等措施,来缓解患者的症状。
解毒治疗主要是使用解毒剂来中和体内的氰化物,以减少其对机体的损害。
常用的解毒剂包括硝普钠、羟胺脑等,在医生的指导下使用才能够发挥最佳的解毒效果。
预防氰化物中毒的关键是避免摄入或接触含有氰化物的物质。
对于一些潜在的危险物质,需要加强监管和控制,以防止其对人体造成危害。
对于工作环境中可能存在的氰化物,需要采取有效的防护措施,如佩戴呼吸防护设备、穿戴防护服等。
此外,公众也应加强对氰化物中毒的认识,了解氰化物的危害性,避免误食或接触含有氰化物的物质。
在户外活动中,应尽量避免接触未知的植物,以免误食含有氰化物的植物部分。
在药物使用过程中,应遵循医生的指导,正确使用药物,以免因误用或滥用药物而引发氰化物中毒。
总之,氰化物中毒是一种严重的急性中毒病,需要引起公众的高度重视。
预防、监管和救治氰化物中毒的工作应该以人民的生命和健康为出发点,加强宣传教育,提高公众对氰化物中毒的认识,减少中毒事故的发生。
同时,要加强对相关危险物质的监管,确保人民的生命和财产安全。

氰化物和一氧化碳中毒的机制氰化物和一氧化碳是两种常见的有毒气体,它们都可以引起中毒。
下面将逐个解释它们的机制。
1. 氰化物中毒的机制:氰化物是一种强毒性物质,它通过干扰细胞内的呼吸过程导致中毒。
当人体接触到氰化物时,它会迅速进入血液循环并结合到红细胞中的酶系统,特别是线粒体呼吸链中的酶。
氰化物结合到这些酶后,阻碍了细胞内的氧气利用和能量产生过程。
这种中毒机制会导致细胞无法正常进行呼吸作用,最直接的影响是导致细胞内氧气的利用受阻,从而引起缺氧。
此外,氰化物结合酶的过程也会产生一种称为氰化氢的副产物,它进一步干扰细胞内的酶系统,导致细胞功能受损。
氰化物中毒的症状包括头痛、恶心、呕吐、心率加快、呼吸困难、昏迷甚至死亡。
治疗氰化物中毒的关键是迅速断绝患者与源头的接触,并使用抗毒剂如亚硝酸钠或羟甲基蓝来结合氰化物,以减少其对细胞的影响。
2. 一氧化碳中毒的机制:一氧化碳是一种无色、无味、无刺激性的气体,它通常是由不完全燃烧的燃料产生的。
一旦人体接触到一氧化碳,它会迅速进入血液循环并结合到红细胞中的血红蛋白,形成一种称为碳氧血红蛋白的复合物。
这种复合物与血红蛋白正常结合氧气的能力相比,结合氧气的亲和力更高。
这意味着一氧化碳会占据血红蛋白中的氧气结合位点,阻碍氧气的运输和释放。
这导致了细胞对氧气供应的不足,引起缺氧。
一氧化碳中毒的症状包括头痛、头晕、乏力、恶心、呕吐、意识丧失甚至死亡。
治疗一氧化碳中毒的关键是迅速断绝患者与源头的接触,并给予纯氧疗法以替代被一氧化碳占据的血红蛋白结合位点,增加氧气的供应。
请注意,氰化物和一氧化碳中毒都是紧急情况,一旦发生中毒症状,应立即寻求专业医疗救助。
以上提供的解释只是基本原理的概述,具体的治疗方法和预防措施应由专业医生或毒物学家进行指导和评估。


如对您有帮助,可购买打赏,谢谢
生活常识分享氰化物中毒有什么解毒措施
导语:氰化物中毒是常见的药物中毒之一。
那么你知道对于氰化物中毒有什么解毒措施呢?
氰化物是毒性强烈、作用迅速的毒物。
工业生产中常用的有氰化钠、氰化钾。
杏仁、枇杷的核仁中含有氰甙,食用后在肠道内水解释放出CN,中毒原理是:CN与细胞色素氧化酶中的Fe3+起反应,形成氰化细胞色素氧化酶,失去了传递氧的作用。
毒理:CN+Cyt-Fe3+ Cyt-Fe3+CN(失活)
解毒措施:
一亚硝酸盐硫代硫酸钠疗法:先用亚硝酸钠、亚硝酸异戊酯从而迅速生成高铁血红蛋白。
高铁血红蛋白就能从氰化细胞色素氧化酶中把细胞色素氧化酶置换出来,从而恢复活性。
残余的CN用硫代硫酸钠清扫,生成无毒的硫氰酸盐排出体外。
二亚甲兰(美兰):小剂量亚甲兰可用于高铁血红蛋白血症;大剂量亚兰可用于氰化物中毒的急救。
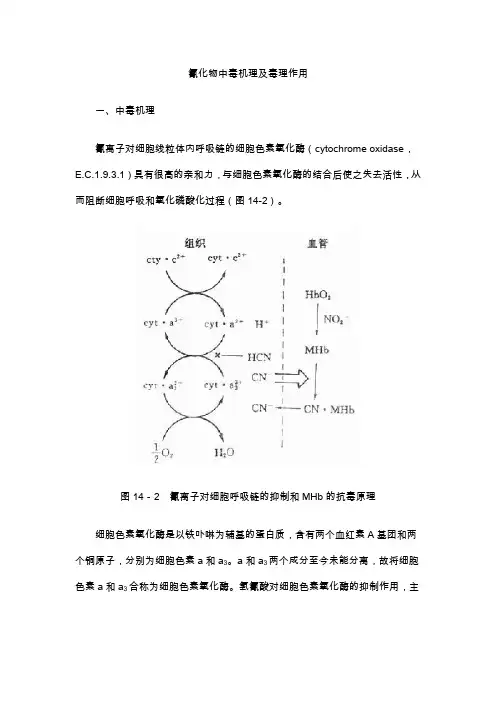
氰化物中毒机理及毒理作用一、中毒机理氰离子对细胞线粒体内呼吸链的细胞色素氧化酶(cytochrome oxidase,E.C.1.9.3.1)具有很高的亲和力,与细胞色素氧化酶的结合后使之失去活性,从而阻断细胞呼吸和氧化磷酸化过程(图14-2)。
图14-2 氰离子对细胞呼吸链的抑制和MHb的抗毒原理细胞色素氧化酶是以铁卟啉为辅基的蛋白质,含有两个血红素A基团和两个铜原子,分别为细胞色素a和a3。
a和a3两个成分至今未能分离,故将细胞色素a和a3合称为细胞色素氧化酶。
氢氰酸对细胞色素氧化酶的抑制作用,主要是CN-与细胞色素a3中的铁离子(Fe3+)配位结合所造成。
K14CN实验证明,CN-与细胞色素氧化酶呈下列方式结合:氧化型细胞色素氧化酶与CN-结合后便失去传递电子的能力。
以至氧不能被利用、氧化磷酸化受阻、ATP合成减少、细胞摄取能量严重不足而窒息。
体外实验证明,KCN1.5×10-6M可抑制小鼠肝细胞色素氧化酶50%活性;浓度4.2×10-2M时,酶活力完全被抑制。
动物实验证明,中毒症状与细胞色素氧化酶活力抑制程度是平等的,酶活力恢复后,中毒症状即随之消失。
氰化物对细胞色素氧化酶抑制速度与中毒剂量和动物种类有关。
如图14-3所示,小白鼠腹腔注射KCN3mg/kg和5mg/kg后5~15分钟酶抑制达最高值70%左右,恢复正常时间为20~30分钟。
图14-3 KCN对小鼠肝细胞色素氧化酶的抑制氰离子还能抑制其它含高铁血红素的酶,如与过氧化氢酶、过氧化物酶(peroxidaes)细胞色素C过氧化物酶等形成复合物,但浓度较抑制细胞色素氧化酶要高1~2个数量级。
一些非血红素的含金属元素的酶,如酪氨酸酶、抗坏血酸氧化酶、黄嘌呤氧化酶、氨基酸氧化酶等,也能与氰离子形成复合物。
但其浓度高至10-2~10-3M时才呈现不同程度的抑制作用。
此外,氰化物与含有席夫碱(schiff base)中间体的核糖-2-磷酸羧基酶和2-酮基-4-羟基戊二酸盐醛缩酶(2-keto-4-hydroxy glutarate aldolase)结合形成氰酸中间体而抑制这些酶活性。


6.3氰化物事故预防和处理措施氰化物的主要代谢途径是通过硫氰酸酶的作用,使氰化物析出的氰离子与硫结合转变为硫氰酸盐。
后者的毒性仅为前者的1/200,且易随尿排出;氰离子与葡萄糖可以结合成无毒的腈类,从尿和唾液中排出。
中毒机理:氰化物进入体内后,析出CN可抑制42种酶的活性,它与氧化型细胞色素氧化酶的Fe结合,阻止了氧化酶中三价铁的还原,使细胞色素失去了传递电子能力,结果使呼吸链中断,组织不能摄取和利用氧形成细胞内窒息,引起组织缺氧而致中毒。
氰化物引起的窒息有其特点。
虽然血液与氧饱和,但不能被组织利用。
静脉血仍呈动脉血的鲜红样。
动静脉血氧差由正常的4~5 % 降至1.0~1.5 % ,这是氰化物中毒时的皮肤、粘膜呈樱桃红色的原因,另外,氰化物能和约2%正常存在的高铁血红蛋白相结合,血液中高铁血红蛋白增加,对细胞色素酶可起到保护作用。
中毒症状:人在吸入高浓度气体或吞服致死剂量氰化物时,几乎可立即停止呼吸,造成猝死。
非猝死中毒患者,早期可出现乏力、头昏、头痛、胸闷及粘膜刺激症状。
随后呼吸加快加深、脉搏加快、心律不齐、瞳孔缩小、皮肤粘膜呈鲜红色。
接着出现阵发性强直性抽搐,昏迷和血压骤降,呼吸表浅而慢,以至完全停止。
随后,心脏停博而死亡。
严重中毒非瞬间死亡者,其临床表现可分前驱期、呼吸困难期、痉挛期和麻痹期,但由于病情进展快,各期往往不易区分。
急性中毒的诊断主要根据接触史和临床表现。
患者呼出气或呕吐物有杏仁气味、皮肤粘膜及静脉血呈鲜红色,为氰化物中毒的特殊体征,但注意在出现呼吸障碍后可转为紫绀。
由于发病急骤,不要等待化验检查才作诊断,以免耽误抢救。
应急措施:立即将中毒患者移离现场。
同时注意抢救人员自身防护。
误食者可用1:5000的高锰酸钾或5%的硫代硫酸钠洗胃,立刻就医,并立即将亚硝酸异戊酯1~2支(0.2~0.4mL)放在手帕或纱布中压碎,给患者吸入15~30秒钟,数分钟后可重复一次,总量不超过3支,作为应急措施。
氰化物中毒是指人体摄入过量的氰化物,导致血液中的氧合血红蛋白减少,引起缺氧、窒息、甚至死亡等严重后果的一种中毒现象。
氰化物是一种剧毒的化学物质,广泛存在于工业生产、农业生产、日常生活中,如含氰废气、氰化钠、氰化钾等。
一、氰化物中毒的原理氰化物进入人体后,会被迅速吸收并分布到全身,其中脑、心、肝等富含线粒体的组织对氰化物特别敏感。
氰化物会抑制细胞色素氧化酶的活性,导致细胞内的正常氧化代谢受阻,血液中的氧合血红蛋白迅速降低,细胞内的氧化磷酸化过程被破坏,进而导致细胞能量代谢障碍,引起器官功能衰竭。
二、氰化物中毒的症状氰化物中毒的症状出现较快,一般在接触氰化物后几分钟到几小时内出现。
中毒症状包括口腔、咽喉部苦杏仁味、恶心、呕吐、腹痛、腹泻、头痛、头晕、乏力、胸闷、心悸、心率加快、呼吸困难、口唇发绀、意识丧失等。
中毒者的瞳孔缩小,血压上升,最后出现抽搐、痉挛、呼吸衰竭等症状,甚至死亡。
三、氰化物中毒的诊断和治疗诊断氰化物中毒需要根据接触史、临床症状和实验室检查。
实验室检查可以检测血液中的氧合血红蛋白和氰化物含量。
治疗氰化物中毒需要及时、有效,包括以下措施:立即脱离接触氰化物的环境,并脱去被污染的衣物。
立即吸入高浓度氧,以提高血液中的氧合血红蛋白含量,缓解缺氧症状。
给予特效解毒剂,如亚硝酸钠或亚甲蓝等,以还原高铁血红蛋白,使其恢复携氧能力。
对症治疗,如保持呼吸道通畅、控制抽搐等。
严重中毒者需要进行血液灌流和透析等治疗方法。
四、预防氰化物中毒的措施预防氰化物中毒需要从以下几个方面采取措施:加强工业生产中的职业安全与健康管理,采取有效措施减少氰化物的释放和泄漏,如改进工艺、加强设备维护和职业防护等。
在农业生产中合理使用化肥和农药,避免过量使用含氰化肥和农药。
提高公众对氰化物的认识和防范意识,避免在日常生活中接触高浓度的氰化物。
加强环境监测和治理,减少含氰废气的排放和污染。
建立健全氰化物中毒的应急救援体系,提高应对突发事件的快速反应能力。
氰化物中毒机理及救治方法摘要:本文介绍了氛化物中毒的中毒机制、救治方法,就氛化物中毒的解毒机理着重从化学的角度进行阐述和讨论。
关键词:氰化物中毒中毒机理解毒方法1.氰化物简介氰化物具有杏仁油的气味,是一种易挥发的物质,易溶于水。
氰化物其实是含氰基一类化学物质的总称, 分子化学结构中含有氰根( CN-)的化合物均属于氰化物, 最常见的是氢氰酸、氰化钠和氰化钾。
根据与氰基连接的元素或基团把氰化物分成两大类, 即有机氰化物和无机氰化物。
一般将无机化合物归为氰类, 有机化合物归为腈类。
通常为人所了解的氰化物都是无机氰化物,俗称山奈(来自英语音译“Cyanide”),是指包含有氰根离子(CN-)的无机盐,可认为是氢氰酸(HCN)的盐,常见的有氰化钾和氰化钠。
氰化物在有机合成中是非常有用的试剂。
常用来在分子中引入一个氰基,生成有机氰化物,即腈。
例如纺织品中常见的腈纶,它的化学名称是聚丙烯腈。
腈通过水解可以生成羧酸;通过还原可以生成胺,等等。
可以衍生出其它许多的官能团来。
工业上多用于电镀和湿法冶金[1],其中湿法冶炼金、银的化学方程式如下:4Au+8NaCN+2H2O+O2=4Na[Au(CN)2]+4NaOH2Na[Au(CN)2]+Zn=2Au+Na2[Zn(CN)4]氰化物是一种剧毒物质,但其中毒不仅仅在于直接接触氰化物,误食大量含有氰化物的苦杏仁、桃仁、白果、木薯或在生产劳动中吸入含氛化物的蒸气都可引起氰化物中毒。
2.氰化物中毒机理氰化物致死剂量小、死亡速度快、抢救困难,如果口服大量氰化物,或通过静脉注射、吸入高浓度氢氰酸气体的形式中毒,1-2分钟后就会出现意识丧失、心跳骤停并导致死亡,被称为“闪电式”骤死 [2][3]。
图1 致死剂量的氰化钾2.1 氰化物的结构特点氰化物的CN-离子在结构上类似于CO、N2,即(:C=N:)-,外来的一个电荷好似分配在C原子上,即(-CN),它是等电子体(图2)。
从结构上,这个离子是个偶极离子,即有偶极又有负电荷,偶极的负端应在C原子一边。
氰化物中毒的家庭急救氰化物是一类剧毒物,种类很多,常见的有氰化氢、氢化钠、氰化钾、氯化氰、氢化钙以及溴化氢等无机类和乙睛、丙睛、丙烯睛、正丁睛等有机类。
含氰化物的食物如苦杏仁、木薯、枇杷仁、桃仁和樱桃仁等都含有氰苷,经过分解可生成氢氰酸。
误食过量含氰苷的果仁,或长时间处在生产氰化物的环境中,均可引起中毒。
也有自杀或谋杀所引起的中毒。
氰化物的中毒机理是氰化物可通过消化道、呼吸道及皮肤进入人体内,迅速与氧化型细胞色素氧化酸的三价铁结合,从而抑制了细胞色素氧化酶的活性,导致组织细胞生物氧化受阻,产生"细胞内窒息',从而使中枢神经系统及全身各脏器组织缺氧。
吸入高浓度氰化氢或吞服大量氰化物者,可在23分钟内呼吸停止,呈"电击样'死亡。
一般中毒者,依据其临床表现可分成四期:1.前驱期:口服中毒者,口咽部有麻木、灼热感,可有恶心、呕吐、头痛、头昏、乏力、耳鸣、胸闷、大便紧迫感;吸入性中毒和接触性中毒者,可有眼、咽喉和上呼吸道粘膜刺激症状,两侧瞳孔先缩小后扩大,此后神志模糊、昏迷。
2.呼吸困难期:出现胸闷、脉快、心悸、血压升高、心律失常、瞳孔先缩小后扩大、视力和听力减退、呼吸困难、神志模糊、昏迷。
3.惊厥期:此期以惊厥为特征,出现强直性和阵发性惊厥,甚至出现角弓反张、大小便失禁、出汗、血压下降、呼吸浅表和意识丧失。
4.麻痹期:感觉和反射消失,抽搐停止,全身肌肉松弛;呼吸浅慢,最后呼吸、心跳停止。
若能及时妥善抢救,可制止病情发展、病人有获救希望,半个小时未死者预后多良好。
急救处理1.口服中毒者,可用1:2000高锰酸钾溶液洗胃,并刺激咽后壁诱导催吐洗胃;2.吸入中毒者,应立即撤离现场、移至空气新鲜、通风良好的地方休息;3.用亚酸硝异戊酯12支击碎后倒入手帕,放在中毒者的口鼻前吸入,每2分钟一次,连用56次;4.对症抢救。
发生循环、呼吸衰竭者给予强心剂、升压药,呼吸兴奋剂,吸氧,人工呼吸等;皮肤烧伤者,可用高锰酸钾溶液冲洗,然后用硫化铵溶液洗涤;5.经上述现场急救之后,应立即送医院救治,切不可延误。