牙源性肿瘤
- 格式:pdf
- 大小:1.41 MB
- 文档页数:24



右边上颌骨牙源性影细胞癌1例近年来,颌骨肿瘤的发病率逐渐增加,其中牙源性影细胞癌属于颌骨肿瘤中的一类。
本文将介绍一例右边上颌骨牙源性影细胞癌的临床表现、诊断、治疗及预后状况,以援助临床医生更好地熟识和处理该疾病。
案例描述:患者是一名55岁男性,主诉右上颌部持续不适和肿胀感。
患者近两个月前开始感觉到右上颌部逐渐肿胀,伴随着隐痛感。
口腔检查发现右上颌区牙龈轻度红肿,触摸有轻度压痛。
牙周检查显示右上颌第一大臼齿四周软组织轻度肿胀,伴有出血。
CT扫描检查显示右上颌骨局部有占位病变,颅底及颈部无其他异常。
诊断:依据临床表现和影像学检查结果,初步诊断为右边上颌骨牙源性影细胞癌。
为进一步确诊,患者接受了组织活检。
活检结果显示细胞呈片状排列,具有高度异型性,胞质丰富,核浆比大,核分裂象明显,结合免疫组织化学结果,最终诊断为右边上颌骨牙源性影细胞癌。
治疗:患者被转为口腔颌面外科进行治疗。
手术方面,行局部切除术。
术后,患者接受放射治疗和化学药物治疗。
放射治疗接受3D适形放疗技术,总剂量为60Gy,每日2Gy,连续放疗30次。
化学药物治疗方案为顺铂联合表柔比星。
患者在手术后的随访中未发现局部复发或遥处转移。
预后状况:患者术后一年内恢复良好,无明显异常表现。
随访结果显示患者的生活质量得到了显著改善,未出现遥处转移和发生再发病情。
总结:右边上颌骨牙源性影细胞癌是一种少见但具有一定危害性的颌骨肿瘤。
早期诊断和综合治疗对于患者的预后至关重要。
对于牙周炎症伴随颌骨局部肿胀的患者,临床医生应当高度怀疑牙源性影细胞癌,并准时就诊。
病例中,经过手术切除、放射治疗和化学药物治疗后,患者的预后良好,未出现复发和转移。
继续加强对于颌骨肿瘤的探究,提高早期诊断和治疗水平,对于改善患者生活质量具有重要意义综上所述,右边上颌骨牙源性影细胞癌是一种罕见且具有一定危害性的颌骨肿瘤。
及早诊断和综合治疗对患者的预后至关重要。
本病例中,患者接受了局部切除术、放射治疗和化学药物治疗后,预后良好,无复发和转移。


口腔组织病理学笔记讲义--第十八章牙源性肿瘤是由成牙组织(dentalformativetissue)即牙源性上皮、牙源性间充质或牙源性上皮和间充质共同发生的一组肿瘤。
包括真性肿瘤和发育异常。
牙源性肿瘤的组织学分类:据我国六院校口腔组织病理教研室统计资料,并参考WHO关于牙源性肿瘤1992年的组织学分类一、牙源性真性和非真性肿瘤(一)良性1.牙源性上皮性肿瘤(1)成釉细胞瘤(2)牙源性鳞状细胞瘤(3)牙源性钙化上皮瘤(Pindborg瘤)(4)牙源性透明细胞瘤2.牙源性上皮和外间充质性肿瘤,伴有或不伴有牙齿硬组织形成(1)成釉细胞纤维瘤(2)成釉细胞纤维-牙本质瘤(牙本质瘤)和成釉细胞纤维牙瘤(3)牙成釉细胞瘤(4)牙源性腺样瘤(5)牙源性钙化囊肿(6)混合性牙瘤(7)组合性牙瘤3.牙源性外间充质性肿瘤,含或不含非活跃性牙源性上皮(1)牙源性纤维瘤(2)粘液瘤(牙源性粘液瘤,粘液纤维瘤)(3)良性成牙骨质细胞瘤(成牙骨质细胞瘤,真性牙骨质瘤)(二)恶性1.牙源性癌(1)恶性成釉细胞瘤(2)原发性骨内癌(3)其他牙源性上皮性肿瘤的恶性型(4)牙源性囊肿恶变2.牙源性肉瘤(1)成釉细胞纤维肉瘤(成釉细胞肉瘤)(2)成釉细胞纤维牙本质肉瘤和成釉细胞纤维-牙肉瘤3.牙源性癌肉瘤二、与骨相关的真性肿瘤和病损(一)骨源性真性肿瘤牙骨质-骨化纤维瘤(牙骨质化纤维瘤,骨化纤维瘤)(二)非肿瘤性骨病1.颌骨纤维异常增殖征2.牙骨质-骨纤维异常增殖症(1)根尖周牙骨质纤维异常增殖症(2)巨大型牙骨质瘤(家族性多发性牙骨质瘤)(3)其他牙骨质-骨异常增殖症3.家族性颌骨多囊病[小天使脸样病(cherubism)]4.中心性巨细胞肉芽肿5.动脉瘤性骨囊肿6.孤立性骨囊肿(创伤性,单纯性,出血性骨囊肿)(三)其他肿瘤婴儿黑色素神经外胚瘤(色素性突变瘤)一、成釉细胞瘤(ameloblastoma)是良性牙源性上皮性多形性肿瘤,但有局部侵袭性,是常见的牙源性肿瘤,据国内六院校口腔病理教研室的统计资料,占牙源性肿瘤的59.3%,1979年Falkson首先报道,1927年Churchill正式命名。




1、不符合牙源性肿瘤特点的是:(D)A牙源性肿瘤的发病年龄一般较小。
多见于青少年和中年患者。
B绝大多数肿瘤都是良性,因此一般生长缓慢。
C绝大多数发生于颌骨内。
偶见于颌骨外的软组织。
D上颌较下颌多见。
E磨牙区及下颌升枝多见。
2、实性或多囊型成釉细胞瘤的临床表现(D)A常见于50-69岁B只见于下颌骨C以上颌骨多见D其中以下颌磨牙区和下颌升支部常见E肿瘤区牙齿无松动、移位或脱落3、实性或多囊型成釉细胞瘤分为、、、、、。
(滤泡型、丛状型、棘皮瘤型、颗粒细胞型、基底细胞型、角化成釉细胞瘤)4、极性倒置:滤泡性成釉细胞瘤上皮岛周边一层立方状细胞,细胞核呈栅栏状排列,并远离基底膜,即极性倒置。
5、棘皮瘤型成釉细胞瘤(A)A肿瘤细胞岛内的星网状层有广泛的鳞状细胞化生B磷状上皮部分或全部代替柱状上皮。
C成釉细胞瘤的上皮细胞胞浆中出现颗粒变D鳞状上皮不会发生角化。
E以上全部都是6、单囊型成釉细胞瘤的组织病理学类型:、、。
(单纯囊性型、丛状型、壁性)7、Vickers-Gorlin标准:单囊型成釉细胞瘤囊壁内仅见上皮衬里,表现为成釉细胞瘤的特点,包括栅栏状排列的柱状基地细胞和排列松散的基底上细胞,即所谓的V-G标准。
8、有关于单囊型成釉细胞瘤描述不正确的是(C)A单纯囊性型表现为V-G标准B丛状型囊腔内瘤结节增殖C丛状型纤维囊壁内有肿瘤浸润,似丛状型成釉细胞瘤D壁性可见纤维囊壁内有肿瘤浸润岛,可伴囊腔内瘤结节增殖。
E壁性可见纤维囊壁内有肿瘤浸润岛,不伴囊腔内瘤结节增殖9、牙源性钙化上皮瘤由组成。
瘤细胞常有清楚的,在瘤细胞团块内可见物质,在淀粉样变性的细胞内或变性细胞周围发生。
(多边形细胞、细胞间桥、淀粉样物质、钙化)10、牙源性腺样瘤组织形态有(A)A实性上皮团块或结节,呈玫瑰花瓣样结构B由单层柱状细胞排成腺管样结构,细胞核位近管腔的一端。
C多边形鳞状细胞,胞浆嗜碱性强D上皮细胞条索,外层环绕柱状细胞,内含星网状层样细胞E滤泡状的上皮细胞岛11、有关成釉细胞纤维瘤描述正确的是(A)A由上皮细胞岛和幼稚的纤维结缔组织构成B有牙本质或牙本质样物质沉积C有牙本质形成之外,还有牙釉质形成D上皮岛周边为立多边形或梭形细胞E上皮岛中心为大量的星网细胞。

1、牙源性肿瘤(odontogenic tumor):是由成牙组织,即牙源性上皮、牙源性间充质或牙源性上皮和间充质共同发生的一组肿瘤。
2、成釉细胞瘤(ameloblastoma)(一)、实性或多囊型成釉细胞瘤:是指经典的骨内型成釉细胞瘤,这型肿瘤可沿松质骨的骨小梁间隙向周围浸润,其波及范围往往超越X线所示的肿瘤边缘,手术不彻底易复发。
临床表现:①好发年龄:30 ~ 49y 无明显性别差异②部位:下颌骨80% :下颌磨牙区及升支部最常见③无痛性、渐进性颌骨膨大④骨质受压导致吸收变薄,按压有乒乓球感⑤受累的牙齿移位、松动或脱落⑥X线可表现为单房或多房性透射影,边界清楚,可见硬化带。
⑦肿瘤生长可导致牙移位,牙根吸收,伴有埋伏牙可表现类似于含牙囊肿的X线特点。
病理变化:①肉眼见肿瘤大小不一,剖面有囊性和实性两种成分,通常在实性肿瘤的背景下,可有多处囊性区域,故也称多囊型。
②囊腔内含黄色或褐色液体。
实性区呈白色或灰白色。
③组织学上,成釉细胞瘤的上皮岛或上皮条索由两类细胞成分构成。
一种为瘤巢周边的立方或柱状细胞,呈栅栏状排列并远离基底膜,类似于成釉细胞或前成釉细胞,另一种位于瘤巢中央,排列疏松,呈多角形或星形,类似于星网状层细胞。
成釉细胞瘤的组织结构和细胞形态变异较大,分述如后:①滤泡型:肿瘤上皮排列成不规则团块上皮团块外围为柱状或立方状细胞细胞核栅栏状排列,远离基底膜(极性倒置)中央为多边或多角形细胞疏松连接(类似于成釉器星网状层)星网状区可发生囊性变,形成囊腔滤泡之间为纤维组织间质所分隔②丛状型:肿瘤上皮增殖成网状联结的上皮条索周边部为一层立方状或柱状细胞中心部类似星网状层间质区变性可导致囊腔形成③棘皮瘤型:是指肿瘤上皮岛内呈现广泛的鳞状化生,有时见角化珠形成。
常出现在滤泡型成釉细胞肿瘤内。
④颗粒细胞型:肿瘤上皮细胞有时还可以发生颗粒样变性,颗粒细胞可部分或全部取代肿瘤的星网状细胞。
颗粒细胞大,呈立方状、柱状或圆形。
第十八章牙源性肿瘤和瘤样病变牙源性肿瘤(odontogenic tumor)是由成牙组织(tooth-forming tissue),即牙源性上皮、牙源性间充质或牙源性上皮和间充质共同发生的一组肿瘤。
主要发生于颁骨内,少数情况下也可发生于牙龈组织内(外周性肿瘤)。
与机体其他部位发生的肿瘤一样,牙源性肿瘤无论在细胞形态和组织结构上,都与其来源的正常细胞或组织有不同程度的相似,因此牙源性肿瘤中可含类似于成釉器或牙髓的软组织,也可含釉质、牙本质、牙骨质,或它们的混合结构或沉积物等硬组织。
这组病损中包括发育异常、良性肿瘤和恶性肿瘤,生物学行为各异。
以往根据肿瘤的组织来源、上皮-间叶组织诱导特征以及生物学行为等,对牙源性肿瘤这组复杂的病损有过多种分类意见。
1971年,WHO对牙源性肿瘤及其相关病损的组织学分类正式出版,从此对牙源性肿瘤的命名和诊断才有了国际统一的标准。
1992年的第二版分类对前一版进行了修改和补充,并得到了更为广泛地应用。
2005年WHO在前两版分类的基础上,根据近年来的研究成果又对牙源性肿瘤进行了新分类,本章对各类牙源性肿瘤和瘤样病变的描述将主要依据这一新分类。
WHO牙源性肿瘤的组织学分类(2005)一、恶性肿瘤(一)牙源性癌l.转移性(恶性)成釉细胞瘤2.成釉细胞癌-原发型3.成釉细胞癌-继发型(去分化),骨内型4.成釉细胞癌-继发型(去分化), 外周型5.原发性骨内鳞状细胞癌-实性型6.发生于牙源性角化囊性瘤的原发性骨内鳞状细胞癌7.发生于牙源性囊肿的原发性骨内鳞状细胞瘤8.牙源性透明细胞癌9.牙源性影细胞癌(二)牙源性肉瘤l.成釉细胞纤维肉瘤2.成釉细胞纤维-牙本质肉瘤和成釉细胞纤维-牙肉瘤二、良性肿瘤(一)牙源性上皮性肿瘤,具有成熟的纤维性间质,不含牙源性外胚间充质成分l.成釉细胞瘤,实性/多囊型2.成釉细胞瘤,骨外/外周型3.成釉细胞瘤,促结缔组织增生型4.成釉细胞瘤,单囊型5.牙源性鳞状细胞瘤6.牙源性钙化上皮瘤7.牙源性腺样瘤8.牙源性角化囊性瘤(二)含牙源性上皮和牙源性外胚间充质成分的肿瘤,伴或不伴硬组织形成l.成釉细胞纤维瘤2.成釉细胞纤维牙本质瘤3.成釉细胞纤维-牙瘤4.牙瘤牙瘤,混合型牙瘤,组合型5.牙成釉细胞瘤6.牙源性钙化囊性瘤7.牙本质生成性影细胞瘤(三)间叶性和/或牙源性外胚间充质来源的肿瘤,含或不舍牙源性上皮1.牙源性纤维瘤2.牙源性黏液瘤/黏液纤维瘤3.成牙骨质细胞瘤(四)与骨相关的病变l.骨化纤维瘤2.纤维结构不良3.骨结构不良4.中心性巨细胞病变(肉芽肿)5.巨颌症6.动脉瘤样骨囊肿7.单纯性骨囊肿三、其他肿瘤婴儿黑色索神经外胚瘤第一节上皮性牙源性肿瘤一、成釉细胞瘤成釉细胞瘤(ameloblastoma)是一种较常见的牙源性上皮性肿瘤,约占牙源性肿瘤的60%以上。
牙源性腺样瘤知识总结牙源性腺样瘤临床较少见。
Abrams等认为它主要是颌骨内的一种独立肿瘤,并命名为牙源性腺样瘤,女性多于男性,年轻人多发。
上下颌骨均可发生,但以上颌骨前部多见。
肿瘤生长缓慢,颌骨膨大,可引起面部变形、病变处牙齿移位或松动。
右上颌X线摄片示颌骨为单房和多房边界清晰的透明区,常伴有埋没牙,囊腔内有钙化点;肿物有完整包膜,直径多在3.0cm左右,剖面为囊性,且多为单囊,囊内有黄色胶胨样物或血性液体。
本病为良性肿瘤,术后不复发。
牙源性腺样瘤与含牙囊肿鉴别要点如下:①前者少见,多发生在上颌骨前部,X线颌片示囊腔内可见钙化灶;后者多见,多数发生在下颌骨后部,X线颌片示囊腔内无钙化灶。
②组织起源不同:前者起源于牙板或牙板残余;后者起源于成釉器缩余釉上皮,在釉质发育完成之后,釉上皮细胞继续异常发育所致,与牙冠关系密切。
③组织形态不同:前者呈膨胀性生长,囊壁有实性肿瘤组织,可有钙化灶,囊腔衬里为立方或柱状上皮;后者为非膨胀性生长,囊壁为胶原纤维组织,无实性肿瘤组织,囊腔衬里为复层非角化鳞状上皮。
通常误诊原因分析:(1)本病少见,临床医师对本病认识不足;(2)较大的牙源性腺样瘤与含牙囊肿在临床上均可引起颌骨膨隆,X 线影像均为单房阴影,界限清晰,但前者无囊壁边缘局部硬化现象,后者边缘有白色骨质反应线,而该病例X线影像示:边缘有白色骨质反应线,易误诊为含牙囊肿。
(3)牙源性腺样瘤有67 0%左右病变区有埋伏牙,而含牙囊肿所含牙齿则为牙冠朝向囊肿、囊壁连于牙颈部。
该病例X线影像示:整个牙齿均位于阴影中;术后明确该牙齿位于囊性肿物中,因此临床不易区别。
(4)牙源性腺样瘤的发病年龄多在10岁~19岁,女性比男性多见,好发于上颌尖牙及第一前磨牙,而含牙囊肿的发病年龄10岁~39岁多见,且男性多于女性,部位以下颌第三磨牙最多见,临床上会对此点有忽略。
(4)含牙囊肿囊液中常含有胆固醇结晶,肿物穿刺液未行实验室检查,使诊断缺少依据。
牙源性肿瘤概述
朱桂全
电子科技大学医学院附属肿瘤医院
上皮成分:成釉器、牙板间质成分:牙乳头
牙源性肿瘤的分类
•2017年版WHO牙源性肿瘤分类
牙源性良性肿瘤
成釉细胞瘤
•流行病学
最常见的牙源性肿瘤,占所有牙源性肿瘤的80%
•组织病理学特征
组织来源:成釉器上皮源性
病理分型:滤泡型、丛状型、棘皮瘤型、颗粒细胞型、基底细胞型
镜下表现:两类细胞成分构成,一种为瘤巢周边的立方或柱状细胞,核呈栅栏状排列并远离基底膜;另一种位于瘤巢中央,排列疏松,呈多角形或星形,类似于星网状层细胞。
成釉细胞瘤成釉器
临床特征
•病史:生长缓慢,年龄在30~60 岁均可发病
•症状:早期无特殊症状,肿瘤巨大时可致颌骨彭隆、受累牙松动甚至脱落,一般无神经受累症状,相当比例患者因牙科治疗摄片时偶然发现
•体征:颌骨彭隆,受累牙松动
特征性X线片表现:80%发生在下颌骨好发于下颌角和下颌升支,单囊或多囊的透射影,弧形锐利的切迹、蜂窝状结构、受累牙根截根样吸收及根尖浸润和牙槽突受到破坏
WHO2017版分类,非依病理而是X线片表现(CT/MRI有相对颌骨曲面断层片未显示出优势)
•预后特征:“交界瘤”局部侵袭性、高术后复发率、偶见的远处转移
治疗原则
•手术为主,
•实性型或多囊型成釉细胞瘤: 单纯摘除术或刮治术复发率达60%~80%,推荐使用颌骨方块切除或
部分切除术。
切缘0.5 CM以上,骨缺损建议同期血管化髂骨或腓骨修复,腓骨时WORKHORSE
•单囊型成釉细胞瘤:单纯囊型及伴囊腔内瘤结节增殖型行刮除术或减压术,复发率较低,且损伤小,是常用的治疗手段。
巨大单囊型成釉细胞瘤,负压吸引联合二期刮治术是科学且疗效显著的治疗方法,值得推广。
伴囊壁内肿瘤浸润型,因其纤维囊壁内存在肿瘤浸润,有局部侵袭性,治疗与实
性型相同,应行颌骨方块切除或部分切除术。
病例
术后术前
新的趋势
•重建的目的从恢复外形和突度,向恢复咬合功能转变
•分子机制研究进展:成釉细胞瘤具有较高的BRAF 突变率(42%~82%)V600E是最常见的突变类型。
•“达拉非尼”及“曲美替尼”可潜在应用与治疗肺转移的成釉细胞瘤患者
NAT GENET,2014, 46(7): 722⁃725.
J PATHOL, 2014, 232(5):492⁃498.
CLIN CANCER RES, 2014, 20 (21): 5517⁃5526.
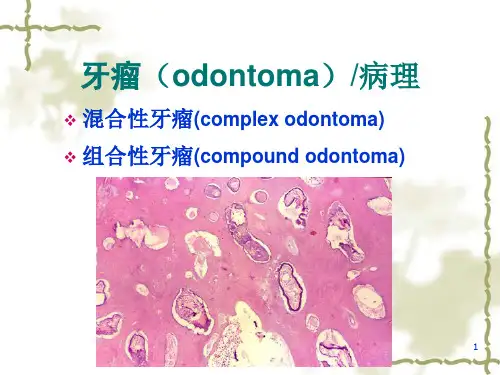
牙瘤
•流行病学:牙源性肿瘤发病率居第二位
•病史: 较长
•症状:无特殊,牙科治疗摄片时偶然发现•体征:常规体检无特殊,X线片表现:
•分型:混合型牙瘤与组合型
•治疗:刮除
•流行病学:发病率仅次于成釉细胞瘤和牙瘤,位居第3 位,占牙源性肿瘤的3%~20%
•病史及症状:与成釉细胞瘤类似,早期无症状。
局部侵袭但不发生远处转移。
肿瘤增大可引起颌骨膨胀,受累牙松动、移位、脱落。
穿破骨皮质后,侵及颌骨周围的软组织,侵及下颌神经管可出现下唇麻木,而上颌窦受累可出现鼻塞、鼻出血甚至眼球突出等症状。
•X 线影像: 界限清楚的透光阴影,呈单个或蜂窝状和泡状,大小不等,边缘不齐,有白色条纹穿越密度减低区。
典型的颔骨黏液瘤房间分隔似“火焰状”,骨密质消失,个别牙根可吸收,还可见到阻生牙存在。
•治疗及预后:局部浸润性生长,单纯刮除复发率高,可恶性变,(恶变为颌骨黏液肉瘤或黏液纤维肉瘤),应按低度恶性肿瘤处理,要求切除缘距肿瘤外正常骨质0.5~1.0CM 处作截骨术,骨缺损区可以同期植骨。
牙源性囊肿
牙源性角化囊肿
•2005版WHO分类列为牙源性角化囊性瘤,2017版重回牙源性角化囊肿
•2005版列为良性肿瘤的原因在于:病变中检测到抑癌基因PTCH的突变,体现了肿瘤“基因病变”特性。
•2017版改回牙源性角化囊肿的原因:十年研究发现,(1)85%的痣样基底细胞癌综合症患者中检测到PTCH突变,而散发的牙源性角化囊肿仅为30%;(2)其他牙源性囊肿亦存在PTCH 突变;(3)组织学提示绝大多数病变表现为囊性变,仅有5%标本见到实性肿瘤成分。
牙源性角化囊肿
•X线表现:圆形或类圆形的低密度骨质破坏区,边界清,边缘光整锐利,周围有致密骨反应线围绕
牙源性角化囊肿
•鉴别诊断
与单囊性成釉细胞瘤不好鉴别,主要依靠病理。
鉴别亦无意义,治疗方法相同。
与多囊性成釉细胞瘤鉴别:颌骨膨胀与否,牙根有无吸收•治疗:开窗减压/刮除
痣样基底细胞癌综合症
临床特征
•1.皮肤改变:多发性痣样基底细胞癌或皮肤多发性良性囊肿和肿瘤,如上皮囊肿、脂肪瘤、纤维瘤等。
•2.足跖和手掌皮肤角化不良
•3.多发性颌骨囊肿:以下颌骨多见。
•4.骨骼系统异常:包括肋骨分叉,掌和拇指骨末节缩短、脊柱后凸、侧凸或骨性结合等。
•5.其他:可有先天性脑积水、脑膜钙化、隐睾、先天性失明等。
病因
常染色体显性遗传,PTCH 1基因突变
牙源性恶性肿瘤
成釉细胞癌
•既具有成釉细胞瘤的组织学特点、又表现出细胞学异形性的肿瘤,可为原发,也可由先期存在的成釉细胞瘤恶变而来。
•与2005版恶性成釉细胞瘤概念不同,旧版中将转移性成釉细胞瘤称为恶性成釉细胞瘤,而实际上原发和转移灶的病理学改变均为典型的成釉细胞瘤,属于良性牙源性肿瘤范畴,因此2017版摒除了“恶性成釉细胞瘤”概念
•治疗:按照恶性肿瘤原则,扩大切除,淋巴结清扫,同期或二期硬组织修复重建
总结
•牙源性肿瘤并非一种独特来源的肿瘤,而是由形成牙齿的上皮/间充质细胞发生肿瘤性病变而来
•诊断主要依赖于颌骨曲面断层X线和病理,病理分类对临床意义不大
•部分交界性肿瘤具有侵袭性和远处转移,切缘需扩大
•一期硬组织修复首选腓骨,其次髂骨。