生命体征测量考核标准
- 格式:docx
- 大小:36.97 KB
- 文档页数:2

危重病人的评估标准引言概述:危重病人的评估是医疗团队在抢救和治疗过程中的重要环节。
通过对危重病人的评估,医生可以了解病情的严重程度,制定合理的治疗方案,提供及时有效的护理。
本文将介绍危重病人的评估标准,以帮助医护人员更好地处理危重病人的情况。
一、生命体征评估1.1 体温:体温是评估病人生命体征的重要指标之一。
正常体温范围为36.5℃-37.5℃,高于或低于该范围可能表示病情的变化。
1.2 呼吸:呼吸频率和呼吸深度是评估病人呼吸功能的关键指标。
正常成人呼吸频率为每分钟12-20次,异常的呼吸频率可能暗示呼吸系统的问题。
1.3 心率:心率是评估病人心脏功能的重要指标。
正常成人心率为每分钟60-100次,过快或过慢的心率可能表示心血管系统的异常。
二、神经系统评估2.1 意识状态:评估病人的意识状态是判断神经系统功能的重要指标。
常用的评估工具包括格拉斯哥昏迷评分法(GCS)和意识水平评估量表(AVPU)等。
2.2 瞳孔反射:瞳孔反射是评估病人神经系统功能的重要指标之一。
通过观察瞳孔的大小、对光的反应以及瞳孔是否对称,可以判断病人的神经系统状况。
2.3 运动功能:评估病人的运动功能可以了解神经系统的功能状态。
常用的评估方法包括观察病人的肢体活动、肌力测试等。
三、循环系统评估3.1 血压:血压是评估病人循环系统功能的重要指标之一。
正常成人血压范围为收缩压90-140mmHg,舒张压60-90mmHg。
异常的血压可能暗示循环系统的问题。
3.2 心律:评估病人的心律可以了解心脏功能的状况。
通过观察心脏的心率、节律以及心音是否异常,可以判断病人的循环系统状况。
3.3 血氧饱和度:血氧饱和度是评估病人氧合状态的重要指标之一。
正常成人血氧饱和度应在95%以上,低于该范围可能表示病人存在氧合问题。
四、呼吸系统评估4.1 呼吸音:评估病人的呼吸音可以了解呼吸系统的状况。
通过听诊病人的呼吸音,观察是否有异常的呼吸音,可以判断病人是否存在呼吸系统问题。

生命体征测量考核标准生命体征是人体内部运行状态的重要指标,包括心率、血压、体温等。
生命体征的准确测量对于评估个体健康状态、诊断疾病以及监测治疗效果至关重要。
因此,制定科学规范的生命体征测量考核标准对于医疗行业具有重要意义。
一、心率测量考核标准。
心率是人体心脏跳动的频率,通常以每分钟跳动次数来表示。
正常成年人的心率范围为60-100次/分钟,但在不同年龄、性别、体质和活动状态下会有所不同。
在进行心率测量时,应当采用适当的测量仪器,保持测量环境安静,要求被测者放松身心,避免影响测量结果的因素干扰。
测量结果应当准确无误,且符合被测者的实际情况。
二、血压测量考核标准。
血压是血液在血管内对血管壁的压力,通常分为收缩压和舒张压两个数值。
正常成年人的血压范围为收缩压120-140mmHg,舒张压80-90mmHg。
在进行血压测量时,应当选择合适的袖带尺寸,保持被测者坐姿放松,避免交谈和活动。
测量结果应当准确无误,且符合被测者的实际情况。
三、体温测量考核标准。
体温是人体内部的温度,正常成年人的体温范围在36.5-37.2摄氏度之间。
在进行体温测量时,应当选择适当的测量部位和方法,保持测量仪器的准确性,避免外界温度和活动的影响。
测量结果应当准确无误,且符合被测者的实际情况。
四、其他生命体征测量考核标准。
除了心率、血压和体温外,还有许多其他生命体征的测量,如呼吸频率、血氧饱和度等。
在进行这些生命体征的测量时,同样需要遵循科学规范,选择合适的测量仪器和方法,保证测量结果的准确性和可靠性。
综上所述,生命体征测量考核标准是医疗行业中不可或缺的一部分,它直接关系到医疗质量和患者健康。
只有严格遵循科学规范,准确测量生命体征,才能为医疗工作提供可靠的数据支持,保障患者的健康和安全。
因此,各级医疗机构和医护人员应当高度重视生命体征测量考核标准的制定和执行,不断提高测量技术水平,提升医疗服务质量,为人民群众的健康保驾护航。

2023年基础护理操作流程与考核标准基础护理操作流程与考核标准的内容包括但不限于:1. 生命体征测量操作流程及考核标准:素质要求:操作人员需服装整洁、仪表端庄,洗手、戴口罩。
评估患者:包括病情、意识、合作程度、测量部位、发热状况、判断热型。
询问患者30分钟内有无剧烈运动、进食、面部冷热敷。
将体温表水银端斜放于患者舌下,操作中3~5分钟后取出体温表。
取出的体温表用浸有2000mg/L有效氯溶液的纱布擦净,读取数值并记录。
将体温表浸泡在2000mg/L有效氯溶液中。
整理床单位,安置患者。
清理用物,物归原处。
操作后正确绘制体温单。
注意婴幼儿及精神异常、昏迷、不合作、口鼻手术或呼吸困难患者,禁忌测量口温。
如患者不慎咬破汞体温表,应当立即清除口腔内玻璃碎片,再口服蛋清或牛奶延缓汞的吸收。
若病情允许,可以食用富含纤维食物以促进汞的排泄。
2. 口腔护理操作流程及考核标准:素质要求:操作人员需服装整洁、仪表端庄,洗手、戴口罩。
评估患者:包括病情、意识、合作程度、口腔卫生状况等。
准备用物:治疗盘内备治疗碗(内盛温开水)、一次性口腔护理包、弯盘、吸水管等。
协助患者取舒适卧位,头偏向一侧,面向护士。
将弯盘放置于患者口角旁,用压舌板轻轻撑开颊部,嘱患者张口。
用蘸有温开水的棉球清洗牙齿的各面、颊部、舌面及硬腭等口腔黏膜。
擦干口角处的水渍,协助患者漱口,嘱患者将水吐入弯盘内。
清洗并消毒弯盘。
询问患者有无不适感。
3. 静脉输液操作流程及考核标准:素质要求:操作人员需服装整洁、仪表端庄,洗手、戴口罩。
评估患者:包括病情、年龄、血管状况等。
准备用物:一次性输液器、治疗盘(内装止血带、垫巾)、药液等。
选择血管:选择粗直、弹性好的血管,避开关节及静脉瓣。
扎止血带:在穿刺点上方约6cm处扎止血带。
消毒皮肤:用碘伏消毒穿刺部位皮肤两次,直径大于5cm。
再次核对药液,排气至茂菲氏滴管处。
嘱咐患者握拳,常规消毒皮肤后进行穿刺,见回血后松止血带,固定针头。
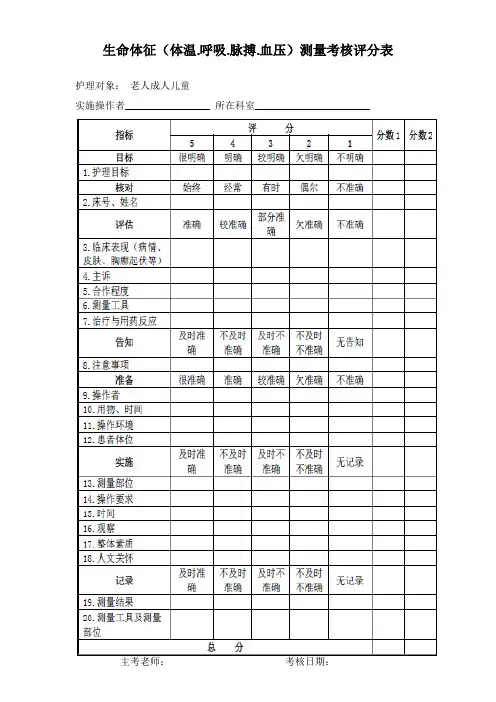
生命体征(体温.呼吸.脉搏.血压)测量考核评分表护理对象:老人成人儿童实施操作者_________________ 所在科室_______________________主考老师:考核日期:生命体征(呼吸、脉搏、体温、血压)测量技术的相关理论知识体温的测量:1.患者在测量前有进食、冷热饮,冷热敷、洗澡、运动、灌肠、坐浴等治疗和活动时,需等待30min 后测量。
2.腋下有创伤、手术、炎症、出汗较多、极度消瘦者不宜测口温。
3.婴幼儿、精神异常、昏迷、不合作、口鼻疾患或或呼吸困难者不宜测口温。
腹泻、直肠肛门疾患、心肌梗死患者不宜测肛温。
4、入院后24 小时,手术前一天、手术(分娩)后3 天,每天测量体温4 次,危重患者、早产儿、高热或体温不升患者、需密切观察体温变化,采取降温措施后半小时测体温。
5、测量方法有口腔、腋窝、肛门、外耳道测量法。
6、婴幼儿测量部位可采取颈部或腹股沟。
7、测腋温时擦拭腋窝勿太用力,避免使用冷或热的湿毛巾,以免影响体温值。
夹紧腋窝,以形成人工体腔,否则,测量到的只是腋下皮肤温度。
8、测口温时嘱患者勿说话、勿用牙咬体温计,防止体温计滑落或咬碎。
9、测肛温插入肛表时动作要轻柔,避免引起患者不适或损伤肛门、直肠黏膜。
10、测耳温时1 岁以内的小儿外耳应向后提,有外耳炎避免测量耳温。
11、体温与病情不相符时,重新测量,必要时肛温、腋温、口温对照复查。
12、3 种消毒方法:(1)浓度为50mg/L 的含氯消毒剂漫泡30min;(2) 75%酒精浸泡30min;(3)浓度为1000mg/L 的过氧乙酸浸泡10- 30min.13、存放:(1)体温计晾干,放进清洁储物盒备用,储物盒每周消毒一次。
脉搏的测量:1、避免在偏瘫侧、形成动、静脉瘘侧肢体、术肢、脉管炎、伤口部位等测量脉搏。
2、避免用拥指诊脉,因拇指小动脉搏动较强,用拇指诊脉,易与患者脉搏相混淆。
3.测量脉搏的同时,还应注意脉搏的节律、强弱、紧张度。
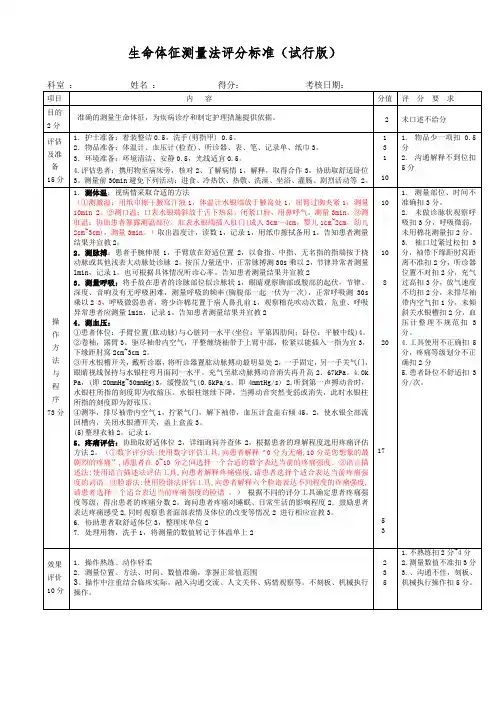
生命体征测量法评分标准(试行版)生命体征测量法操作相关要点体温测量【评估要点】1评估患者意识、配合程度、测量部位皮肤情况。
2评估患者发热状况,判断热型。
【操作要点】1查看体温计,确认水银柱刻度在35℃以下。
2向患者解释测量体温的方法及注意事项,取得患者配合。
3根据患者病情选择合适的体温测量方式(腋下口腔、直肠)(1)腋下测温:擦干腋窝,将体温计水银端放于腋窝深处并协助患者屈臂夹紧,使其紧贴皮肤,测量时间为10分钟。
(2)口腔测温:将口表水银端斜放于患者舌下,嘱患者紧闭口唇,勿用牙咬,用鼻呼吸,测量时间为3分钟。
(3)直肠测温:患者取侧卧或屈膝仰卧位露出臀部,润滑肛表水银端,轻轻插入肛门3~4cm,手持体温计,测量时间为3分钟。
4取出体温计,读数。
5体温计用纱布擦拭后放入络合碘溶液中浸泡30分钟,清水冲净、擦干,置于干燥容器内保存备用。
6选用耳温计测量时,先打开耳温计开关,将患者耳郭轻轻向后直拉,耳温计探头插入耳内,打开测量开关,直至温度值出现为止。
【指导要点】1告知患者测量体温前30分钟避免进食冷热饮,避免进行冷热敷、沐浴、运动、灌肠等。
2指导患者正确使用体温计,告知患者体温计意外损坏后防止汞中毒的处理方法。
3指导患者切忌将体温计放于热水中清洗或煮沸消毒,以免引起爆炸。
4告知患者正常温度值口温36.3℃~37.2℃C,腋温36.0℃~37.0℃,肛温36.5℃~37.7℃℃。
【注意事项】1婴幼儿、意识不清或不合作患者在测体温时,需专人守护2婴幼儿、精神异常、昏迷、不合作、口鼻手术或呼吸困难患者,禁忌测量口温。
3进食、吸烟、面颊部行冷热敷患者应推迟30分钟后测口腔温度。
4腋下有伤口、感染、出汗较多、极度消瘦的患者,禁忌腋下测温;沐浴后需待30分钟后再测腋下温度。
5腹泻、直肠或肛门手术患者禁忌直肠测温,心肌分者开梗死患者不宜直肠测温6体温和病情不相符时须重复测温,必要时可同时采取两种不同的测量方式进行对比。



危重病人评估标准一、前言危重病人评估标准是用于快速、科学、准确地评估危重病人病情,以便为临床治疗和护理提供有力依据的评估工具。
本标准涵盖了危重病人的生命体征、意识状态、器官功能等方面,适用于各类危重病人的评估。
二、评估内容1. 生命体征- 心率(HR):成人正常范围为60-100次/分,儿童正常范围为180-220次/分。
- 血压(BP):成人正常范围为收缩压90-140mmHg,舒张压60-90mmHg,儿童正常范围根据年龄和体重计算。
- 呼吸频率(RR):成人正常范围为16-20次/分,儿童正常范围为20-30次/分。
- 体温(T):成人正常范围为36.1-37.2℃,儿童正常范围根据年龄有所不同。
2. 意识状态- 采用Glasgow昏迷评分法(GCS)对病人的意识状态进行评估,包括睁眼反应、言语反应和运动反应,总分范围为3-15分。
3. 器官功能- 肺功能:通过观察呼吸形态、听诊肺部音、测量氧饱和度等方法评估。
- 心脏功能:通过听诊心音、测量心电图、超声心动图等方法评估。
- 肾功能:通过观察尿量、尿比重、血肌酐、尿素氮等指标评估。
- 肝功能:通过观察胆红素、白蛋白、转氨酶等指标评估。
- 凝血功能:通过检测PT、APTT、TT、Fg等指标评估。
三、评估流程1. 收集病人基本信息,包括年龄、性别、病史等。
2. 逐项检查生命体征,记录测量结果。
3. 采用GCS对意识状态进行评估,记录评分。
4. 按照器官系统逐一评估,记录相关指标。
5. 综合分析评估结果,提出初步诊断和治疗建议。
四、评估结果解读1. 生命体征异常:根据具体指标及范围,判断是否存在休克、心衰、呼衰等危重病情。
2. 意识状态异常:根据GCS评分,判断昏迷程度,可分为轻度、中度和重度。
3. 器官功能异常:根据相关指标及范围,判断是否存在器官功能衰竭。
五、注意事项1. 评估过程中,要密切观察病人病情变化,确保评估结果的准确性。
2. 评估结果应及时记录,并为临床治疗和护理提供参考。
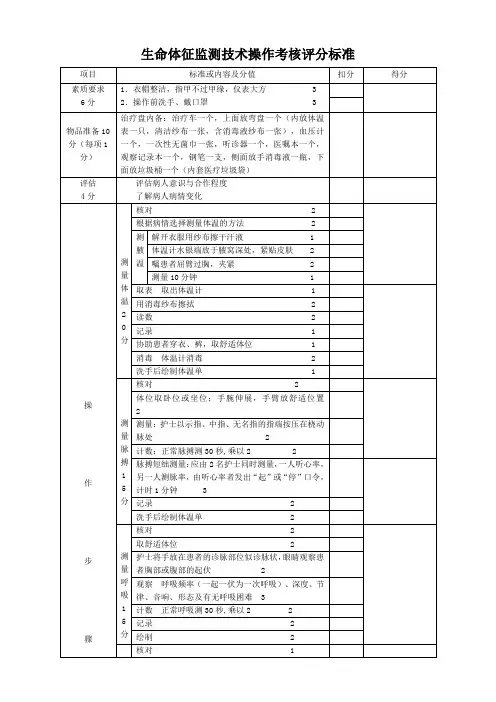
生命体征测量技术(一)目的1、了解患者的体温、脉搏、呼吸、血压有无异常。
2、动态测量体温、脉搏、呼吸、血压的变化,协助诊断,为预防、治疗、康复、护理提供依据。
(二)指导要点1、测量前做好解释沟通工作,了解有无影响生命体征测量的因素。
2、指导患者切忌把体温计放在热水中清洗或放在沸水中煮,以免引起爆破。
3、告知患者测量体温前30min应避免进食冷热饮、冷热敷、洗澡、运动、灌肠。
4、指导患者处理体温表意外损坏后防止汞中毒的方法。
5、告知患者测量前如有剧烈活动或情绪激动,应先休息15~30min后再测量。
(三)注意事项1、婴幼儿、意识不清、口腔疾患、张口呼吸或不合作的病人禁止测量口温,腹泻、直肠肛门手术者禁止测肛温;心肌梗死者慎测直肠温,极度消瘦者不宜测腋温。
必要时,护理人员应守候在病人旁边。
2、若病人有紧张、剧烈活动、哭闹等情况,需稳定后再测量。
如有影响测量生命体征的因素时,应当推迟20~30分钟。
3、发现与病情不相符时,应当重新测量。
如偏瘫病人测健侧。
4、不可用拇指诊脉。
诊脉压力适中,测量脉搏的同时,应注意脉率、强弱、动脉壁的弹性。
5、脉搏短绌的病人,由2名护士同时测量,即一名护士测脉搏,另一名护士测心率,由听心率的护士发出开始、停止的口令,同时测量一分钟。
6、呼吸的频率会受到意识的影响,测量时勿告诉病人,呼吸不规律的病人及婴儿应测量一分钟。
7、测量血压前,需检查血压计的性能,定期检测、校对。
测量肢体的肱动脉与心脏处于同一水平位置,卧位时平腋中线,坐位时平第四肋。
8、衣袖勿过紧或太厚,以免影响测量结果,听诊器的胸件勿整个塞入袖带内,宜放在肘上肱动脉搏动明显处。
9、打气不可过快过猛,放气不可太快太慢,以免影响血压值。
如发现血压听不清或异常时,应重测;先驱净袖带内空气,使汞柱降至“0”,稍休息片刻再行测量,必要时作对照复查。
10、长期观察血压的病人,做到“四定”,即定时间、定体位、定部位、定血压计。

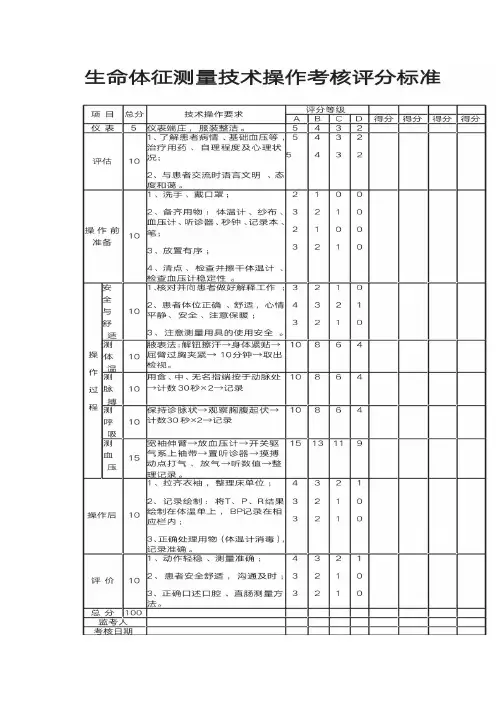
生命体征测量考核标准生命体征测量是医学领域中非常重要的一项工作,它可以帮助医生了解患者的身体状况,为诊断和治疗提供重要参考。
因此,对于医护人员来说,掌握正确的生命体征测量方法和标准非常重要。
本文将就生命体征测量的考核标准进行详细介绍。
首先,我们需要了解生命体征测量的内容。
生命体征包括体温、脉搏、呼吸、血压等指标。
在进行生命体征测量时,需要注意使用专业的仪器和工具,并严格按照标准操作步骤进行测量。
在测量体温时,应选择合适的体温计,将其放置在患者的口腔、腋窝或直肠位置,保持3分钟以上。
测量脉搏时,应将手指放在患者的动脉位置,计算出每分钟的脉搏次数。
测量呼吸时,应观察患者胸部的起伏情况,计算出每分钟的呼吸次数。
测量血压时,应选择合适的袖带和血压计,按照标准程序进行测量。
其次,我们需要了解生命体征测量的考核标准。
对于医护人员而言,正确测量生命体征是必不可少的基本技能。
因此,医院和医疗机构通常会对医护人员进行生命体征测量的考核。
考核的内容包括测量方法的正确性、操作步骤的规范性、仪器和工具的选择使用、数据记录的准确性等方面。
医护人员需要通过考核,才能获得相关的资质和执业证书。
在进行生命体征测量考核时,医护人员需要严格按照标准程序进行操作,确保测量结果的准确性和可靠性。
同时,他们还需要具备分析和判断测量结果的能力,及时发现异常情况并采取相应的措施。
只有在日常工作中不断积累经验,不断提高自身的技能水平,才能够更好地完成生命体征测量工作。
总之,生命体征测量是医护工作中不可或缺的一部分,正确的测量方法和标准对于提高医疗质量和保障患者安全至关重要。
医护人员需要严格遵守相关的操作规程和考核标准,不断提高自身的专业水平,为患者提供更好的医疗服务。
希望本文能够对大家有所帮助,谢谢阅读。
生命体征测量考核标准
生命体征测量是医疗工作中常见的一项技能,可以通过测量血压、心率、呼吸频率、体温和血氧饱和度等指标,评估人体的生理状况。
以下是一些常见的生命体征测量考核标准。
1. 测量血压:
-正确佩戴血压计:将袖带包裹在被测者裸露的上臂上,调整袖带位置使得袖带底部与肘关节下缘相齐。
-鼓起袖带:鼓气,直到听到第一次心音出现的时候,记录此时的压力值为收缩压。
-慢慢放气:缓慢调节放气速度,直到听不到心音,记录此时的压力值为舒张压。
2. 测量心率:
-使用心电图仪:将导联电极贴在被测者胸部、手臂和腿部等位置,确保电极与皮肤充分接触。
-检查仪器设置:确认心电图仪的设定参数是否正确,并校准仪器。
-记录心电图:打印或记录心电图,并根据心电图上显示的数据计算心率。
3. 测量呼吸频率:
-观察被测者呼吸:在安静的环境中,观察被测者的胸部或腹部的起伏,记录呼吸的次数。
-注意测量时间:呼吸频率通常是每分钟的呼吸次数,所以应该记录持续一分钟的呼吸次数。
4. 测量体温:
-选择合适的体温计:可以使用电子体温计或者水银体温计,
确保体温计在正确范围内。
-测量方法:根据使用的体温计,将体温计放置在被测者的口腔、腋下或直肠位置,按照体温计的使用说明进行操作。
5. 测量血氧饱和度:
-安装脉搏血氧饱和度仪:将脉搏血氧饱和度仪夹在被测者的
手指上,确保传感器与皮肤充分接触。
-等待测量完成:脉搏血氧饱和度仪会自动测量血氧饱和度和
心率,并显示结果。
在进行生命体征测量之前,需要准备好所需的工具和设备,并确保使用的仪器和设备的准确性和可靠性。
在操作过程中要注意操作规范,保持仪器的清洁和消毒,以确保测量结果的准确性。
此外,考核标准还包括对测量步骤和操作方法的熟练掌握,以及测量结果的正确解读和记录。