第二章体外循环灌注方法
- 格式:docx
- 大小:47.36 KB
- 文档页数:30




第二章体外循环的设备和原理要点:●体外循环是由滚压泵(人工心脏)、氧合器(人工肺)、储血装置和管道组成,尽管传统的储血装置在逐渐消失。
●附加的装置还有热交换器、心肌保护装置、气体和微栓滤器。
还有用于回收术野血液以及用于心脏排气作用的左右心吸引。
●目前使用的膜式氧合器是集储血和热交换为一体的,使用安全简单有效。
●与滚压泵相比,离心泵的血液破坏小而且安装简便,但其费用高一些。
它可以缩短病人ICU的带管时间以及总的住院时间。
●大量的经验表明在体外循环期间使用肝素涂层的耗材可增加生物相容性,减少病人的全身炎性反应。
●灌注师可以通过持续的流量监测,灌注压监测,酸碱平衡,氧合功能,肾功能,凝血功能监测来确保机体各个脏器都能得到充分的灌注。
一、体外循环的历史最初的人工循环是1812年Le Gallois从兔颈动脉灌注兔脑。
自1848年到1853年Brown Sequard 发现将黑的静脉血暴露于空气中并震荡可以变成红色的动脉血,于是进一步用它来灌注独立的大脑标本。
最早的鼓泡式氧合器就是Shroder在1882年同样利用空气与血液混合的原理来制作的。
而两年以后V on Frey和Gruber 则发明了膜式氧合器,它避免了空气和血液在气泡的表面相接触。
1900年,Howell和他的同事们发现了肝素可以抗凝的特性,于是体外循环过程中就没有了凝血的风险。
最早在临床上应用体外循环是在1953年由Massachusetts医院的John Gibbon医生进行的,他们成功的修补了一例房间隔缺损的女性病人。
1955年明尼苏达大学的C Walton Lillehei医生和其他人在经历了多次失败后仍然坚持发展这项技术和设备。
鼓泡式氧合器最早是在1956年被Rygg引入商业化生产。
经过这些年的改进和发展早已不像最早的设备了,他们可以用完就扔掉了。
整个氧合器的发展简史见表2.1。
表2.1 氧合器的历史非膜式氧合器1937 Gibbon 肺滤过氧合1951 Dennis/Bjork 旋转屏或碟式氧合器1955 Lillehei/Dewall 最早的鼓泡式氧合器1956 Kay/Cross 将屏式氧合器的预冲降低到4000ml1956 Pygg/Kyvsgaard 最早塑料的氧合器1962 Cooley/Beall 最早商业化的鼓泡1966 Dewall/Najafe/Roden 最早带热交换的鼓泡氧合器膜式氧合器1955 Kolff/Balzfer 采用动物膜的膜式氧合器1956 Kolff 卷筒膜式氧合器1958 Clowes 最早使用特富龙1968 Lande 甲基聚酯折叠式氧合器1969 Pierce 碳聚合体作为主要材料1969 Pierce Pierce-GE1971 Kolobow 硅树脂聚合物的氧合器1972 Eiseman/Spencer 延展了特富龙的氧合器1975 Travenol Labs 以聚丙烯为材料1985 J&J Cardiopulmonary 最早的中空纤维氧合器二、鼓泡式氧合器鼓泡式氧合器是最早被应用于商业的,使用时间超过了46年。

体外循环的概况及方法北京安贞医院一、体外循环的历史二、体外循环灌注人员的组成及要求三、体外循环的基本原理四、体外循环的设备五、体外循环的病理生理改变六、体外循环的实施方法体外循环的历史1812年LaGallois 提出用泵灌动脉血维持器官生命的设想,用血灌注斩下的兔头,但血凝固了。
1821年Prevost 和Dumas 制出去纤维蛋白的不凝固血1828年Kay 用静脉血人工循环使死亡的动物肌肉恢复活动性1848-1858 年Brown-Sequard 认识到用氧合的血灌注离体动物之头,使之能保护某些神经反射1868年Luduig 和Schmidt 制成可以维持恒压的灌注装置1882年Von Schroder 制成第一套鼓泡式氧合器,用空气吹入静脉血使之氧合1885年Von Frey 和Max Gruber 制成第一套人工心肺机,用倾斜旋转圆筒使血成薄膜状,氧合血液并制成螺旋形的储血槽和变温器,泵如注射器。
1809年Sacobi 用手间歇挤压放在动脉端的橡皮束,以产生搏动血液。
1900年Landstiner ABO 血型1914年Jay Mc Clean 发现了肝素1915年Richands 和Drinker 制成微孔过滤器,使静脉血通过微孔丝网,并用活塞驱动玻璃圆筒泵1915年Hooper 研制鼓泡式氧合器,灌注离体肾,研究搏动压与肾功能的关系,并发明了螺旋式氧合器(硬橡皮蝶片),灌注动物的头。
1926 年Bronstein 制成一种氧合器,血通过二个平行的圆筒,内有许多玻璃珠,使血氧合,用活塞泵泵血1929年Brukhonenko 用生物肺氧合血,灌注截下的狗头,可以保持几小时有反应。
1934年DeBakey 发明了180度转动泵1935 年Alexis Garrel 和Ghales Lindberg 用硼硅酸玻璃泵灌注离体器官,存活一个月,搏动灌注。
1936年两件重要事情发生(1)肝素纯化;(2)发现了ABO 血型1937年John Gibbon 心脏直视手术的创始人,他在短暂阻断肺动脉期间用螺旋式氧合器进行体外循环维持了狗的生命1938年鱼精蛋白的应用,对凝血机制的控制有了主动权。

体外循环技术体外循环技术可以分为非灌注式体外循环和灌注式体外循环两种。
非灌注式体外循环技术是指将病人的血液引流出体外,通过一个氧合器和一个泵将血液泵入病人体内,以维持病人的生命活动。
这种技术主要用于治疗一些轻度的呼吸系统疾病和心脏疾病。
灌注式体外循环技术是指将病人的血液引流出体外,通过一个氧合器和灌注泵将血液注入病人体内,以维持病人的生命活动。
这种技术主要用于治疗一些严重的呼吸系统疾病、心脏疾病和其他紧急情况。
在体外循环技术的过程中,医生需要严格控制病人的血压、心率、体温等生命体征,以确保病人的生命安全。
同时,医生还需要注意病人的出血量、凝血功能等指标,以防止出现并发症。
体外循环技术是一种非常有效的医疗技术,它可以帮助医生治疗一些严重的疾病和紧急情况。
虽然这种技术有一定的风险,但只要医生严格掌握适应症和禁忌症,并认真监测病人的生命体征,就可以最大限度地减少并发症的发生。
随着医疗技术的不断发展,心脏外科手术和体外循环技术已成为治疗心脏疾病的重要手段。
为了更好地了解中国心外科手术和体外循环的实际情况,本文将对中国心外科手术和体外循环数据进行分析,以期为临床实践提供参考。
体外循环数据是指在进行心外科手术时,通过对患者进行体外循环,收集到的相关数据。
这些数据包括患者的生理参数、手术过程中的操作细节等。
为了确保数据的准确性和可靠性,医院需要建立严格的体外循环数据收集和管理制度。
在数据分析方面,需要运用先进的统计方法和人工智能技术对数据进行处理和挖掘。
通过这些分析,医生可以了解患者的身体状况、手术效果以及预测术后并发症等情况。
心外科手术数据包括手术类型、手术成功率、术后并发症等方面的信息。
为了获得这些数据,医院需要建立完善的手术记录和随访制度。
心外科医生需要严格遵守数据收集和记录的标准,以确保数据的真实性和完整性。
收集到的数据经过整理和分析后,可以用来评估手术效果、制定更加合理的手术方案、提高医院的医疗水平等。
体外循环心血管外科手术包括心腔内手术、大血管手术及心脏表面的手术。
可以想象,在搏动并充满血液的心脏或血管内是无法进行手术的,必须提供安静无血清晰的手术野,以便于认清解剖畸形并实施手术操作。
体外循环的应用即为外科医生提供了这种条件。
体外循环是指用一种特殊装置暂时代替人的心脏和肺脏工作,进行血液循环及气体交换的技术。
这一装置分称为人工心和人工肺,亦统称人工心肺、人工心肺装置或体外循环装置。
主要应用于心脏、大血管手术。
体外循环时,静脉血经上、下腔静脉引入人工肺进行氧合并排出二氧化碳,氧合后的血液又经人工心保持一定压力泵入体内动脉系统,从而既保证了手术时安静,清晰的手术野,又保证了心脏以外其他重要脏器的供血,是心脏大血管外科发展的重要保证措施,1953年Gibbon首例应用于临床。
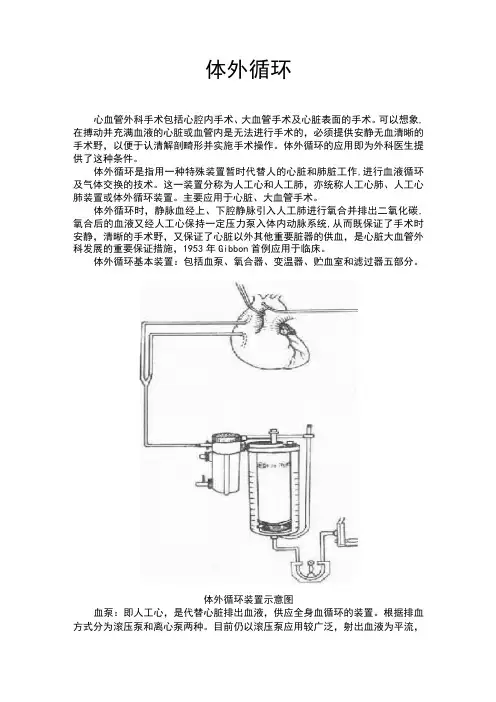
体外循环基本装置:包括血泵、氧合器、变温器、贮血室和滤过器五部分。
体外循环装置示意图血泵:即人工心,是代替心脏排出血液,供应全身血循环的装置。
根据排血方式分为滚压泵和离心泵两种。
目前仍以滚压泵应用较广泛,射出血液为平流,以滚压式泵为主,靠调节泵头转动挤压泵管排出血液。
氧合器:即人工肺。
代替肺脏使静脉血氧合并排出二氧化碳。
目前使用的有两种类型:①鼓泡式氧合器:血液被氧气(或氧与二氧合碳混合气)吹散过程中进行气体交换,血液中形成的气泡用硅类除泡剂消除,根据形态有筒式和袋式;②膜式氧合器(膜肺):用高分子渗透膜制成,血液和气体通过半透膜进行气体交换,血、气互相不直接接触,血液有形成分破坏少,其外形有平膜式和中空纤维式。
(人工心肺机就是由氧合器和血泵及辅助设备组成的,能进行体外循环的机械装置.)变温器:是调节体外循环中血液温度的装置,可作单独部件存在,但多与氧合器组成一体。
变温器的水温与血温差应小于10—15°c,水温最高不得超过42°c,用于体外循环中患者的体温降升和心脏停搏液的变温。
贮血室:是一容器,内含滤过网和去泡装置,用作贮存预充液,心内回血等。

第二章体外循环的设备和原理要点:●体外循环是由滚压泵(人工心脏)、氧合器(人工肺)、储血装置和管道组成,尽管传统的储血装置在逐渐消失。
●附加的装置还有热交换器、心肌保护装置、气体和微栓滤器。
还有用于回收术野血液以及用于心脏排气作用的左右心吸引。
●目前使用的膜式氧合器是集储血和热交换为一体的,使用安全简单有效。
●与滚压泵相比,离心泵的血液破坏小而且安装简便,但其费用高一些。
它可以缩短病人ICU的带管时间以及总的住院时间。
●大量的经验表明在体外循环期间使用肝素涂层的耗材可增加生物相容性,减少病人的全身炎性反应。
●灌注师可以通过持续的流量监测,灌注压监测,酸碱平衡,氧合功能,肾功能,凝血功能监测来确保机体各个脏器都能得到充分的灌注。
一、体外循环的历史最初的人工循环是1812年Le Gallois从兔颈动脉灌注兔脑。
自1848年到1853年Brown Sequard 发现将黑的静脉血暴露于空气中并震荡可以变成红色的动脉血,于是进一步用它来灌注独立的大脑标本。
最早的鼓泡式氧合器就是Shroder在1882年同样利用空气与血液混合的原理来制作的。
而两年以后V on Frey和Gruber 则发明了膜式氧合器,它避免了空气和血液在气泡的表面相接触。
1900年,Howell和他的同事们发现了肝素可以抗凝的特性,于是体外循环过程中就没有了凝血的风险。
最早在临床上应用体外循环是在1953年由Massachusetts医院的John Gibbon医生进行的,他们成功的修补了一例房间隔缺损的女性病人。
1955年明尼苏达大学的C Walton Lillehei医生和其他人在经历了多次失败后仍然坚持发展这项技术和设备。
鼓泡式氧合器最早是在1956年被Rygg引入商业化生产。
经过这些年的改进和发展早已不像最早的设备了,他们可以用完就扔掉了。
整个氧合器的发展简史见表2.1。
表2.1 氧合器的历史鼓泡式氧合器是最早被应用于商业的,使用时间超过了46年。


体外循环灌注方法体外循环灌注(Extracorporeal Circulation Perfusion, ECP)是一种在体外进行的心血管灌注方法,用于维持机体生命功能,主要应用于心脏手术等需要停止心脏功能的情况。
本文将详细介绍体外循环灌注的原理、设备和应用。
体外循环灌注设备主要包括循环泵、氧合器、过滤器、温度调节器等。
循环泵是体外循环灌注的核心装置,它能够提供持续稳定的流量,保证全身循环的灌注需要。
氧合器则负责将氧气与循环液体接触,实现氧合功能。
过滤器则能够去除血液中的杂质、血栓等,保证循环液的纯净。
温度调节器则能够调节循环液的温度,使其与体温相近。
体外循环灌注的应用范围非常广泛。
最常见的是心脏手术,如冠脉搭桥术、心脏瓣膜手术等。
由于需要停止心脏的功能,体外循环灌注能够维持患者全身血液循环,保证组织器官对氧气和营养物质的需求。
此外,体外循环还可用于治疗部分心脏功能不全或心脏骤停的患者,通过提供机体必需的氧合和循环支持,促进心肌功能的恢复。
此外,体外循环灌注还应用于肝脏移植、肾脏移植等器官移植手术,为移植器官提供保护、灌注和输注环境。
体外循环灌注不仅能够维持患者的生命功能,还具有较高的治疗效果和较低的并发症率。
但是,由于体外循环会导致血液的接触与机械装置,可能引起一系列的炎症反应、凝血异常、血栓形成等并发症。
因此,在使用体外循环灌注时,应尽量减少循环时间,掌握合适的流量和压力,以及严密监测患者的生命体征。
体外循环灌注技术的不断发展使其应用范围越来越广泛。
目前,一些新技术正在研究和应用,如体外膜肺氧合(Extracorporeal Membrane Oxygenation, ECMO),它可以通过静脉或动脉插管,将患者的全身血液引入到体外膜肺氧合器中进行氧合和二氧化碳排出,从而实现心肺支持和肺部功能的辅助。
此外,体外循环灌注在其他领域也有较多应用,如生物医学研究、器官保护、疾病治疗和病理研究等。
总之,在医学领域,体外循环灌注是一种非常重要的技术。

024.体外循环方法《心血管麻醉及体外循环》胡小琴主编发表日期:2006-11-6 16:43:27 浏览数: 5第二十四章体外循环方法胡小琴体外循环方法有多种,根据病情,手术方式,手术目的以及具备的体外循环物品和技术条件来选择。
第一节完全体外循环患者心脏及肺脏停止工作,生命完全由人工心及人工肺支持。
归纳有以下方法:一、常温体外循环体外循环中患者体温接近正常,要求人工心及人工肺能保证动、静脉血气及酸硷度维持正常水平,动脉血氧分压200-250mmHg左右,静脉血氧饱和度65%-75%左右,一般灌注流量2.4L/m2左右,灌注压50-80mmHg。
心肌保护可有多种方法如用温血停跳液或心脏局部低温,用冷血或冷晶体停跳液,灌注方法有主动脉正行灌注或冠状静脉窦逆行灌注,有间断灌注也有持续灌注,还有报告不阻断升主动脉,在心脏保持跳动下行心内手术。
常温体外循环仅适用于病情轻,心内畸形较简单的患者,人工心及肺性能好,能满足较高流量的要求。
关于常温体外循环目前尚有不同看法,在实践中发现它可带来中枢神经系统较大危害。
Martin报导观察1001例患者分为两组,术前病情,搭桥数,利用乳内动脉数,CPB时间,术后应用IABP及应用正性肌力药等方面情况均相似,常温组体温维持37℃左右,采用温血停跳液持续逆行灌注,阻断升主动脉46’,低温组体温维持25-28℃采用冷晶体充氧停跳液进行正行、桥及逆行灌注,阻断升主动脉40’,两组灌注流量2.2-2.5L/m2,灌注压50-70mmHg,手术后住院期间常温CPB温血停跳液组神经并发症为4.5%,而低温CPB冷晶体停跳液组为1.4%有明显差别。
常温体外循环下对机体各脏器,尤其对中枢神经的保护尚待改进和提高。
二、中度低温体外循环体外循环中鼻咽温维持在26-28℃左右。
本法适用于病情中等,心内畸形不复杂的手术。
一般情况下成人灌注流量50-80ml/kg/min,灌注压力50-80mmHg,低温时血红蛋白浓度6-8g%。
体外循环全身热灌注治疗恶性肿瘤的疗效及安全性评估恶性肿瘤是目前世界范围内最为严重的健康问题之一,给患者和家庭带来了巨大的痛苦和负担。
近年来,体外循环全身热灌注治疗作为一种新型的肿瘤治疗方法逐渐引起人们的关注。
本文将对体外循环全身热灌注治疗的疗效及安全性进行评估。
体外循环全身热灌注治疗是一种通过将患者的全身循环置换成离体循环,再将患者体内的血液进行灌注加热处理后再注回体内的治疗方法。
这种治疗方法可以有效地提高患者体内的药物浓度,增强药物对肿瘤细胞的杀伤作用,并在一定程度上减轻患者的身体副作用。
从目前的研究和临床实践来看,体外循环全身热灌注治疗在恶性肿瘤的治疗中取得了显著的疗效。
首先,其治疗效果明显优于传统的放疗和化疗方法。
体外循环全身热灌注治疗可以将药物直接输送到肿瘤组织,减少对正常组织的伤害,从而提高治疗的精确性和效果。
其次,在治疗难度较大的晚期恶性肿瘤中,体外循环全身热灌注治疗也显示出了一定的疗效。
一些病例研究显示,在接受体外循环全身热灌注治疗后,患者肿瘤组织的体积得到了明显的缩小,甚至完全消失。
然而,体外循环全身热灌注治疗也存在一定的安全性问题。
由于该治疗方法需要将患者的全身循环置换成离体循环,因此患者的身体需要承受一定的负荷。
在治疗过程中,患者可能会出现低血压、心律不齐等不良反应。
此外,体外循环全身热灌注治疗还存在着感染、溶血等并发症的风险。
因此,在选择该治疗方法时需要仔细评估患者的身体状况和治疗风险,确保治疗过程的安全性。
总的来说,体外循环全身热灌注治疗在恶性肿瘤的治疗中显示出了良好的疗效。
它通过提高药物浓度,增强药物对肿瘤细胞的杀伤作用,为恶性肿瘤的治疗提供了新的选择。
然而,该治疗方法仍然存在一定的安全性问题,需要患者和医生共同努力,评估风险并确保治疗过程的安全性。
希望通过进一步的研究和实践,能够进一步完善该治疗方法,为恶性肿瘤患者带来更好的治疗效果。
继续写相关内容,1500字体外循环全身热灌注治疗是一项相对较新的肿瘤治疗方法,其独特的原理和优势使其逐渐受到临床医生和患者的关注。
上海儿童医学中心小儿心脏手术体外循环常规(草案)一、术前准备工作每周五例会和外科医师就病例的手术方法和步骤,体外循环要求,体外循环模式进行商榷,制订手术方案。
1、认真随访病人,查看病例,包括年龄、体重、身高及核对各项化验指标。
2、如有手术禁忌(新近有外伤史、肝肾功能和凝血异常等)应及时与手术组医师联系。
3、申请血球、血浆等血制品并开具申请单。
4、根据病儿病情特点及家庭经济情况,选择合适的灌注泵、氧合器、插管管道、回收过滤装置等消耗品以及所需的特殊用品。
5、制定合理的预充和用药计划。
6、选择适当的灌注方式、温度及流量方式。
二、常用公式和配方1、体表面积(s)= 身高(cm)×体重(kg)36002、血容量体重(kg)血容量(ml/kg)≤10 85≤20 80≤30 75≤40 70>40 653、预充液公式(1)晶体总量=预充晶体量+碳酸氢钠量+甘露醇量+回收停搏液中的晶体量。
(2)预充胶体量=预充的人工和天然胶体总量+血浆量+库血量×(1-库血HCT)。
(3)胶体总量=预充胶体量+患者血容量×(1-HCT)。
(4)预充总量=晶体总量+预充胶体量+库血。
(5)转中预计HCT=(转前HCT×血容量+库血HCT×库血量)/(血容量+预充总量)(6)转中晶胶化=晶体总量/胶体总量。
预计HCT×(预充总量+病人血容量)—病人血容量×HCT 库血用量(ml)=0.6(库血压积)胶体量(ml )=4、插管、管道、氧合器、动脉微栓滤器的选择 (1)、主动脉插管 体重(kg ) 管经(Fr ) <4 8(弹簧) 5-10 10-12 10-15 12-14 15-20 14-16 >20 1618(2)、腔静脉插管 体重(kg ) 上腔静脉(Fr ) 下腔静脉(Fr ) <4 12 14 <5 14 16 5-10 16 18 10-15 18 20 15-20 20 22 >20 22 24 20-30 24 26 >302628(3)、体外配套管备件A 型: 台上管道:3/8 3.2m 一端红、一头兰×11/4 2.5m 二端红、黄兰各×1台下管道: 3/8 泵管 2.2m ×13/8 1m ×2 1/4 0.6m ×1B 型: 台上管道: 3/8 2.2m 兰1/4 1m 红×11/4 2.5m 二端红、黄、兰各×1台下管道: 1/4 泵管 2.2m ×1病人血容量×(1—HCT )2—预充量×0.71/4 1m ×1 1/4 0.6m ×1 3/8 1m ×1C 型: 台上管道: 1/4 3.2m 一端红、一端兰×11/4 2m ×1 1/4 1m ×1 1/4 0.6m ×1(4)、 体重(kg )氧合器 动脉微栓滤器 配套管道型号静脉管路内径动脉管路内径原管内径3-10Polystan MicroDideco 901 Bax 小,Med 宁波婴儿 型NAF1流量<1500ml A3/8″3/8″3/8″10-20Polystan MiniDideco 902 Bax 小,Med 宁波婴儿型NAF2流量<2500ml B3/8″1/4″1/4″20-30Dideco902,705 708,Bax 大宁波儿童型NAF3流量<6000mlC1/4″1/4″1/4″(5)、其它①左心引流管和减压阀②对一些需切开主动脉的手术,如switch 、Ross 等大血管手术,需备冠状动脉直视灌注管。
体外循环手册第二章体外循环灌注方法第一节基本灌注技术一、常温体外循环(一)适应症用于少数简单心脏畸形矫正或冠状动脉搭桥手术,手术可在短时间内完成。
(二)方法1、体外循环中保持体温正常(因预充液的温度较低,体外循环转机后体温会下降,若要保持正常体温,需有复温装置)。
2、高流量灌注(成人流量>2.4L/min/m 2,儿童流量>3.2L/min/m 2)。
3、轻度血液稀释,血色素土10g%(三)注意事项1、全身常温心肌保护采用心表及心腔内局部深低温,阻断升主动脉后应特别注意心脏的低温保护,或常温持续停搏液灌注(具体见心肌保护)。
2、保证平均动脉压(MAP在正常范围~ (60~80mmHg内,保证脑等重要脏器的足够灌注。
3、不足之处高流量灌注使手术视野不清淅,高温炎性介质活动活跃,神经并发症较多。
二、浅低温体外循环(一)适应症用于病情不重、心内畸形不太复杂、心功能较好者,手术可在较短时间内完成,如轻症房室间隔缺损修补术、单瓣置换术、冠状动脉搭桥术等。
(二)方法1、体外循环中鼻咽温降至28〜30C。
2、较高流量灌注(成人流量〜2.4L/min/m 2,儿童流量〜3.2L/min/m 2)。
3、中度血液稀释,血色素8〜9g%4、心肌保护方法从升主动脉根部灌注含血或晶体含钾停跳液,每间隔30分钟灌注一次;心表及心腔内冰盐水浸泡。
阻断升主动脉期间要求心电图始终呈直线,心脏无电活动。
(三)注意事项1、注意控制降温速度,以免在停止降温后温度继续下降过多,给复温造成困难。
2、提前将变温水箱升温,心内操作近完成时开始复温,保证心脏复苏时复温至鼻咽温>32C, 使心脏易于复跳。
3、保证较高水平的平均动脉压(成人MAP>(50mmHg)儿童MAP>(40mmH®三、中低温体外循环(一)适应症用于病情严重、心内畸形复杂、心功能差者,如重症单瓣置换术、双瓣置换术、二次瓣膜置换术、冠状动脉搭桥术、部分大血管手术等。
(二)方法1、体外循环中鼻咽温降至25E,肛温降至28C。
2、中等灌注流量(成人流量〜2.0L/min/m 2,儿童流量〜2.8L/min/m 2)。
3、中度血液稀释,血色素土8g%4、心肌保护方法同上。
(三)注意事项1、对心功能差的病人采用冷的含血高钾停跳液灌注(钾离子浓度为土20mmol/L),首次灌注量15ml/kg或酌情加量,有良好的心肌保护作用,可以显著地提高心脏的自动复跳率。
2、冠状动脉搭桥术中除了单纯的顺行灌注停跳液的心肌保护方法,可以结合使用冠状静脉窦逆行灌注、血管桥灌注等多种心肌保护方法。
3、对某些需要维持较高平均动脉压的病人,如冠状动脉搭桥术的病人,可适当地增加灌注流量,保证并行循环时心肌的足够灌注,亦有助于升主动脉阻断期间脑、肾脏等的灌注。
四、深低温低流量体外循环(一)适应症用于病情严重、心内畸形复杂、侧枝循环丰富、心内手术时有大量回血者,如紫绀型先天性心脏病矫治术、大的动脉导管未闭直视缝合术、部分大血管手术等。
目的是减少心内回血,减少血液有形成分的破坏,防止气栓的发生,同时避免重要脏器的缺血。
(二)方法1、为使体表和内脏降温均匀,麻醉诱导后可用变温毯进行体表降温(体温不宜过低,以免引起室颤),体外循环中鼻咽温降至土20C,肛温降至土25C。
\2、低流量灌注(流量<30ml/kg ),必要时可进行微流量灌注(流量5〜10ml/kg ),此时目的不是进行脏器灌注,而是防止气栓进入动脉系统。
3、中度或中深度血液稀释,血色素土7g%心脏复苏阶段采用加库血、滤水、利尿等方法,将血色素提高至8〜10g% '\4、心肌保护方法同上。
(三)注意事项1、复温中注意水温与血温差小于10°C,预防由于大的温差而形成气栓;水温最高不能超过42C,防止血液蛋白变性;复温速度不宜过快,避免氧债急剧上升造成严重的缺氧、酸中毒。
2、深低温体外循环时机体的氧债大,复温中流量要充分,尽量使静脉氧饱和度(SvO)在60%以上,以还氧债。
3、心内手术期间,如处理动脉导管、动脉瘤时,为减少心内回血、使手术野清晰,必要时可采用深低温微流量灌注(流量5~10ml/kg ),让少量血液自心脏缺损或血管开口处缓缓溢出,既创造良好的手术条件,又避免空气进入动脉系统造成栓塞。
五、深低温停循环体外循环(一)适应症用于婴幼儿心脏直视手术,使术中心内无血无插管,便于手术操作,缩短体外循环时间;用于成人部分大血管手术和少数操作非常困难的手术,可以保证无血的手术视野。
(二)方法1、麻醉诱导后尽早头部放置冰袋,全身变温毯体表降温,但温度控制在32C以上。
2、一般是升主动脉、右房单根静脉插管。
3、体外循环鼻咽温降至土15C,肛温降至土20C。
4、停止循环时,先停止主动脉灌注,术者挤压患者腹部,静脉放血至氧合器内,阻断腔静脉,拔除右房插管,进行心内手术;开放氧合器自体循环,避免血栓形成;恢复循环时,先开放升主动脉,缓慢灌注血流,再开放静脉引流,逐渐提高灌注流量。
5、中深度血液稀释,血色素6〜7g%复温后应用利尿、加库血、滤水等方法提高血色素至8〜10g% / \6、心肌保护方法基本同上,对婴幼儿可采用一次灌注冷停跳液的方法。
(三)注意事项1、保证预充液的晶胶比(〜),婴幼儿患者更应保证胶体的补充。
2、体外循环前从静脉给甲基强的松龙15mg/kg;恢复循环时给甲基强的松龙15mg/kg,甘露醇0.5g/kg ;应用氟美松注意ACT时间缩短现象。
3、停循环时间不超过45分钟,可减少神经系统并发症。
4、主动脉瘤手术停循环时,必要时可采用头低位,防止气栓从开放的动脉系统进入脑部。
5、恢复循环时用高流量灌注,SvO上升60%以后,进入复温状态,方法同深低温低流量。
六、上下半身分别灌注体外循环(一)适应症用于主动脉弓降部瘤、主动脉弓中断、主动脉缩窄、极重症法乐式四联症患者。
(二)方法1、上半身灌注可在升主动脉插管,头部灌注可在无名动脉、颈总动脉插管,下半身灌注可在股动脉、髂动脉、降主动脉插管。
2、上下半身灌注流量分配为1: 2,但主要根据静脉血氧饱和度、上下肢血压来调整灌注流量,应分别有两个泵灌注来保证流量。
3、心内手术完成后,逐渐减少下半身灌注,过渡到完全升主动脉灌注。
4、一般采用中度低温、中度血液稀释的方法。
(三)注意事项1、若采用泵后型膜肺氧合,存在主分泵的问题,要求分泵流量始终小于主泵流量,否则将形成负压,造成气栓;若采用鼓泡肺氧合,两个泵分别独立灌注,则不存在该问题。
2、经无名动脉、颈总动脉脑灌注时流量控制在10〜15ml/kg,既保证脑的供血,又不会造成脑的奢侈灌注,引起脑的并发症。
七、部分体外循环(一)适应症用于部分动脉导管未闭、主动脉瘤手术等,保持病人的心跳及体外循环并行;也用于各种与心跳并行的心室辅助过程。
该方法可保证在出现大出血时或心功能差时维持和辅助循环;部分手术需要中断下半身循环,如降主动脉瘤、腹主动脉瘤手术,可采用部分体外循环方法,经股动脉灌注下半身,而上半身仍由心脏供血。
(二)方法1、可选择升主动脉、降主动脉、股动脉插管灌注,静脉引流部位可选择腔静脉、股静脉、左房(即左心辅助)等。
2、体温不宜低,保持土35C,以免引起心室纤颤。
3、灌注量可根据平均动脉压(上下肢血压)、心排出量、静脉血氧饱和度等来调节。
4、轻度血液稀释,血色素土10g%(三)注意事项1、并行循环时平均动脉压维持在〜(60〜80mmHg,避免血压过低。
2、从并行循环到心脏独立作功要缓慢过渡,以免心脏负担突然加重引起心力衰竭。
3、控制静脉回流,维持一定前负荷,保证心脏收缩力和血流动力学的稳定。
八、各种体外循环方法的综合应用(一)适应症根据病情和手术的要求、可能的设备条件以及体外循环技术来综合应用,用于较复杂的心脏手术。
(二)方法1、术前制定周密的灌注计划,准备相应的设备。
2、术中灵活运用不同的灌注方法,选择适当的体外循环方法是手术成功的重要保证之一,例如:采用并行循环、深低温停循环、头部灌注、上下半身分别灌注等多种体外循环方法,完成复杂的主动脉瘤手术。
(三)注意事项1、运用各种不同的灌注方法时,应遵守灌注原则,以免乱中出错。
2、不同的体外循环方法的综合利用,目的是更好地维持循环、保证重要脏器的灌注,应避免弃简就繁。
第二节急症体外循环/ '\急症体外循环即在紧急情况下实施体外循环,替代患者的心肺功能,维持生命,为外科手术和内科抢救创造条件,提供挽救生命的机会。
一、急症体外循环的主要作用(一)减轻心脏负担或代替心肺的功能并行体外循环、心室辅助可减轻心脏的作功并进行有效气体交换。
完全体外循环可代替心肺的功能,维持机体的循环。
如对心脏术前或术后病情突然恶化、心功能衰竭者,可紧急建立体外循环,手术解除病因或行辅助循环,恢复心脏功能。
(二)维持循环、保证脏器的有效灌注在大出血、严重缺氧、心跳骤停等情况下,采用体外循环灌注全身、半身或某个脏器,维持机体的有效循环。
例如在主动脉瘤破裂、主动脉食管痿致大出血时,经股动脉插管体外循环灌注,可以降低脏器的缺血程度,为手术修补提供充足的时间。
(三)控制出血、回收失血、避免大量血液丢失对难以控制的大出血,采用体外循环手术,必要时可阻断主要血管控制出血。
经肝素化的失血可回收至储血室重新参予循环,避免大量血液丢失和输注大量异体血。
体外循环为在一般手术条件下难以存活的病人创造了新生的条件。
如对主动脉瘤破裂大出血的患者,在体外循环支持下,阻断主动脉进行止血,修复破裂处,大量失血也可吸引至回流室内,直接或经超滤、洗血球机处理后回输给病人。
(四)迅速供氧、缓解机体的缺氧利用体外循环体外氧合血液、排出CO的功能,缓解因气道梗阻或急性呼吸衰竭所致的缺氧及CO潴留。
例如对气管或纵隔肿物压迫气道、气管外伤者,可先行体外循环缓解缺氧,再行气道修复、建立气道插管、恢复呼吸;对急性呼吸衰竭者可采用体外膜肺氧合(ECM D,等待呼吸功能恢复。
(五)血液稀释、纠正水盐电解质紊乱、恢复正常代谢体外循环的血液稀释可改善微循环的灌注,随时调节血液的酸碱平衡、电解质平衡,排出体内的有害物质,减轻肾脏负担,恢复内环境的稳态。
例如对中毒的病人,通过体外循环进行呼吸循环支持的同时,适宜的血液稀释可有效地降低体内毒物的浓度,并利用换血、利尿等方法可尽快排出体内毒物,提高抢救的成功率。
(六)根据需要控制体温根据不同的病情,通过体外循环降温、保温、复温的作用,起到降低组织代谢或恢复机体功能的作用。
例如对于被冰冻、水淹而体温骤降的病人,体外循环的特殊功效是可以恢复病人的体温。
二、急症体外循环的适应症和禁忌症(一)急症体外循环的适应症1、心脏术前或术后病情恶化、心功能衰竭。
1)、急性心肌梗塞、巨大室壁瘤合并心源性休克。