神经病学 周围神经损伤(最终)
- 格式:ppt
- 大小:20.13 MB
- 文档页数:45

周围神经损伤周围神经(peripheral nerve )由神经节、神经丛、神经干、神经末梢组成,分为脊神经、脑神经、内脏神经。
周围神经多为混合性神经,含有感觉纤维、运动纤维及自主神经纤维。
周围神经病损周围神经病损一般可分为周围神经损伤和神经病两大类。
周围神经损伤是由于周围神经丛、神经干或其分支受外力作用而发生的损伤,如挤压伤、牵拉伤、挫伤、切割伤、火器伤、医源性损伤等,主要病理变化是损伤远端神经纤维发生瓦勒变性;神经病是指周围神经的某些部位由于炎症、重度、缺血、营养缺乏、代谢障碍等引起的病变,旧称神经炎,轴突变性时期常见的一种病理改变,与瓦勒变性基本相似。
周围神经损伤按Seddon方法可分为:1)神经失用(neurapraxia):神经轴突和神经膜均完整,传导功能暂时丧失;2)神经轴突断裂(axonotmesis):神经外膜、神经束膜、神经内膜和施万细胞完整,神经轴突部分或完全断裂,出现瓦勒变性,运动和感觉功能部分或完全丧失;3)神经断裂(neurotmesis):指神经的连续性中断,导致运动和感觉功能完全丧失。
神经失用多由挤压或药物损害引起,一般可在6个月内完全恢复。
神经轴突断裂多为挤压或牵拉伤所致,可自行恢复,但轴突需自损伤部位向远端再生,再生速度约为1-2mm/d,故需时较久。
神经断裂多为严重拉伤或切割伤所致,必须手术修复,术后神经功能可恢复或恢复不完全。
在Seddon分类的基础上,Sunderland又将神经断裂再分为III、IV、V度。
III度指神经内膜撕裂,而外层包绕的神经束膜仍完整,IV 度指神经束膜撕裂,束膜撕裂会导致神经再生时运动及感觉纤维错位连接。
V度则神经外膜也断裂。
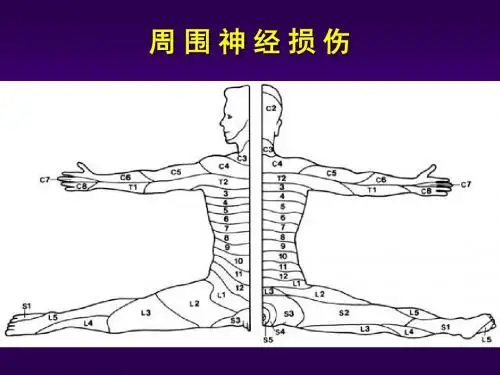
常见的周围神经病损有臂丛神经损伤、桡神经损伤、正中神经损伤、尺神经损伤、坐骨神经损伤、腓总神经损伤、胫神经损伤等。
诊断要点1、临床表现(1)运动功能障碍:主要表现为受损神经支配区肌肉主动运动消失,呈弛缓性瘫痪、肌张力降低或消失,肌肉萎缩,关节功能活动障碍及某些特有的临床表现,如桡神经损伤的垂腕、尺神经损伤的爪形手。

周围神经损伤指周围神经干及其分支受到外界直接或间接力量而发生得损伤,损伤后得典型表现运动障碍、感觉障碍与自主神经功能障碍。
ﻫ病因周围神经损伤就是常见得外伤,可以单独发生,也可与其她组织损伤合并发生。
周围神经损伤后,受该神经支配区得运动,感觉与营养均将发生障碍。
临床上表现为肌肉瘫痪,皮肤萎缩,感觉减退或消失。
包括牵拉损伤,如产伤等引起得臂丛损伤;切割伤,如刀割伤,电锯伤,玻璃割伤等;压迫性损伤,如骨折脱位等造成得神经受压;火器伤,如枪弹伤与弹片伤;缺血性损伤,肢体缺血挛缩,神经亦受损;电烧伤及放射性烧伤;药物注射性损伤及其她医源性损伤。
ﻫ病理生理1943年Seddon提出将神经损伤分为三种类型。
1、神经断裂ﻫ神经完全断裂,临床表现为完全损伤,处理上需手术吻合。
ﻫ2、神经轴突断裂ﻫ神经轴突完全断裂,但鞘膜完整,有变性改变,临床表现为神经完全损伤。
多因神经受轻度牵拉伤所致,多不需手术处理,再生轴突可长向损伤得远侧段。
但临床上常见得牵拉伤往往为神经完全或部分拉断,如产伤或外伤,恢复较差。
3、神经失用神经轴突与鞘膜完整,显微镜下改变不明显,电反应正常,神经功能传导障碍,有感觉减退,肌肉瘫痪,但营养正常。
多因神经受压或挫伤引起,大多可以恢复;但如压迫不解除则不能恢复。
如骨折压迫神经,需复位或手术解除神经压迫.临床表现1、指神经损伤:(1)多为切割伤;(2)手指一侧或双侧感觉缺失。
2、桡神经损伤:(1)腕下垂,腕关节不能背伸;(2)拇指不能外展,拇指间关节不能伸直或过伸;(3)掌指关节不能伸直;(4)手背桡侧皮肤感觉减退或缺失;(5)高位损伤时肘关节不能伸直;(6)前臂外侧及上臂后侧得伸肌群及肱桡肌萎缩。
ﻫ3、正中神经损伤:(1)手握力减弱,拇指不能对指对掌;(2)拇、食指处于伸直位,不能屈曲,中指屈曲受限;(3)大鱼际肌及前臂屈肌萎缩,呈猿手畸形;(4)手掌桡侧半皮肤感觉缺失。
4、尺神经损伤:(1)拇指处于外展位,不能内收;(2)呈爪状畸形,环、小指最明显;(3)手尺侧半皮肤感觉缺失;(4)骨间肌,小鱼际肌萎缩;(5)手指内收、外展受限,夹纸试验阳性;(6)Forment试验阳性,拇内收肌麻痹。

周围神经损伤第一节概述(一)周围神经结构1、运动神经元位于脊髓前角内.感觉神经元位于脊髓旁的脊神经节内。
交感神经元位于脊髓侧角内。
2、神经纤维由神经轴突组成,其内含有许多线粒体及流动的胶状轴浆流。
以磷脂为主的髓鞘包在轴索外面,其外裹以由神经膜细胞(Schwann cell)组成有细胞鞘,在每两个细胞鞘间的中断部分称朗飞结。
3、神经末梢包括:(1)运动末梢:即神经肌肉接头—运动终板.(2)感觉末梢:即各种感觉小体.(二)周围神经损伤后变性与再生1、神经元(1)变性:尼氏小体消失,核外移,神经元死亡。
变性程度与损伤性质、损伤程度及损伤部位有关,越近神经元的损伤,其变性程度越重.(2)再生:于3周后开始时,神经元代谢活跃,供应充足轴浆流,以满足神经再生的需要.此代谢活跃现象在3个月内处于高峰,6个月后渐减弱.因此神经断伤后3-6个月内是进行修复的最佳时机。
2、神经损伤近端(1)变性:轴索断裂,溶解及消失。
髓鞘破裂、溶解并吸收.神经膜细胞增生.变性范围局限到上行1-2个朗飞结处.(2)再生:修复术后,通过轴浆流的“阿米巴”运动,其生长锥可长入远侧神经的神经膜细胞管内.3、神经损伤远段远段神经干因失去与神经细胞联系,中断了轴浆流的营养和酶供应,因此发生变性。
(1)变性:轴索和髓鞘溶解并消失。
神经膜细胞(靠神经外血管系统营养)活跃增生形成神经膜细胞管。
上述三种变化合称华勒(Waller)变性.(2)再生:由神经近端轴索生长出的轴浆流呈“阿米巴”运动,其生长锥长入远段神经细胞管内,此管获得了轴浆流的营养供应后,在新生的轴突外,形成髓鞘,并呈螺旋样自身包绕筑成板层结构,进而恢复神经的膜电位,传递神经冲动,此即为神经纤维的再生过程.4、神经末梢的变性与再生(1)运动终板:是运动神经纤维的终末装置,其变性及再生情况与远端神经干相同,运动终板发生纤维化后,神经不能再生.但运动终板纤维化时间目前没有定论.(2)感觉末梢:感觉末梢一般变程度较轻,因其在神经断伤后仍不断接受周围刺激,只是这些刺激不能传到中枢产生感觉而已,因此感觉神经损伤后修复时间不限.(三)周围神经损伤的分类1、神经失用神经失用即神经轴突和鞘膜完整,但功能丧失,表现为运动瘫痪和感觉减退而电生理反应正常,常为神经短暂缺血、震荡或冲击所引起,大多在3周内可以恢复.2、轴突断裂轴突断裂,但鞘膜完整,表现为神经完全性损伤。