化疗致骨髓抑制的分级和处理
- 格式:doc
- 大小:48.50 KB
- 文档页数:7


(完整版)化疗诱发骨髓抑制的分级和处理简介化疗是一种常见的治疗癌症的方法。
然而,一些化疗药物可能导致骨髓抑制,这是一种破坏骨髓造血功能的副作用。
由于药物的不同和患者的个体差异,骨髓抑制的严重程度也会有所差异。
因此,对化疗诱发的骨髓抑制进行分级和适当处理非常重要。
分级1. 无骨髓抑制当患者在化疗过程中没有出现骨髓抑制的症状时,可被分级为无骨髓抑制。
2. 轻度骨髓抑制轻度骨髓抑制是指患者可能会出现一些轻微的造血功能损害,但没有明显症状的情况。
一般来说,血细胞计数在正常参考范围的下限附近。
3. 中度骨髓抑制中度骨髓抑制是指患者出现较为明显的造血功能损害,可能会导致贫血、血小板减少以及白细胞减少。
需要密切观察患者的症状并进行相应的处理。
4. 重度骨髓抑制重度骨髓抑制是最严重的分级,患者的造血功能受到严重破坏,可能会出现严重的贫血、出血倾向以及免疫功能低下。
这种情况需要及时采取紧急措施进行处理。
处理化疗诱发的骨髓抑制的处理应根据不同分级采取不同的策略。
1. 无骨髓抑制对于无骨髓抑制的患者,需密切监测血细胞计数,并定期进行化疗进展评估。
如果患者保持稳定状态,可继续进行正常的化疗计划。
2. 轻度骨髓抑制对于轻度骨髓抑制的患者,需要密切监测血细胞计数,并酌情调整化疗剂量或延长化疗间隔时间。
如果患者的骨髓功能恢复良好,可继续化疗。
3. 中度骨髓抑制对于中度骨髓抑制的患者,应及时采取措施进行治疗。
这包括鼓励患者适当休息、提供生活上的支持,以及应用支持性治疗如输血、使用生长因子等。
此外,可能需要调整化疗计划或暂停化疗,直到骨髓功能恢复。
4. 重度骨髓抑制对于重度骨髓抑制的患者,需要立即采取紧急措施进行处理。
这可能包括立即停止化疗、输血、使用生长因子、抗感染治疗等。
骨髓移植可能是一个选择性治疗方法。
总结化疗诱发的骨髓抑制需要进行分级和适当处理。
通过对患者的骨髓抑制程度进行分级,可以帮助医生确定相应的处理策略。
及时监测血细胞计数,并根据不同分级调整化疗剂量和计划,可以最大程度地减少骨髓抑制给患者带来的负面影响。



完整版)化疗致骨髓抑制的分级和处理
化疗是治疗恶性肿瘤的主要方法之一,但骨髓抑制是其主要的副作用。
骨髓抑制不仅会影响治疗效果,还可能导致并发症危及患者生命。
因此,及时发现骨髓抑制并给予相应处理是化疗的重要环节。
目前化疗后骨髓抑制的分度采用的是世界卫生组织抗癌药物急性及亚急性毒性反应分度标准(表1)。
对粒系抑制而言,中性粒细胞绝对值比白细胞总数更为重要。
注意两个关键节点:一是中性粒细胞绝对值低于1×109/L,二是血小板计数低于
50×109/L。
它们分别是3度粒细胞减少和3度血小板减少的临
界点,是容易出现并发症的信号,也是需要给予干预的指征。
化疗后骨髓抑制的规律具有以下意义:(1)它限定化疗
疗程的间隔时间。
化疗应该在最短时间内施以最强剂量,以迅速抑制或杀灭肿瘤细胞。
但化疗后骨髓抑制的恢复需要时间,故很多化疗是3~4周进行一次;(2)涉及对2度骨髓抑制的
处理。
对于3度和4度骨髓抑制必须给予干预,但对于2度骨
髓抑制,何时必须干预,何时可以短暂观察则较为困惑。
利用
上述规律,有助于决策(后述);(3)有助于及早发现骨髓
抑制。
根据化疗后骨髓抑制的规律后,能及早发现这一问题并行相应处理。
化疗后每两天检查一次血常规即可达到这一目的。


(详细版)化疗导致骨髓抑制的分级和处理
引言
该文档旨在介绍化疗导致骨髓抑制的分级和处理方法。
骨髓抑制是化疗中常见的不良反应之一,对患者的健康状况和治疗结果有重要影响。
因此,正确地分级和处理骨髓抑制是至关重要的。
分级骨髓抑制
根据血液学检查结果,骨髓抑制可分为三个等级:轻度、中度和重度。
以下是每个等级的定义和特征:
1. 轻度骨髓抑制:血小板计数稍低但仍在正常范围,中性粒细胞计数正常。
2. 中度骨髓抑制:血小板计数明显降低,中性粒细胞计数较低但仍在正常范围。
3. 重度骨髓抑制:血小板计数极低,中性粒细胞计数明显降低或完全缺失。
处理骨髓抑制
处理骨髓抑制的方法取决于其严重程度:
1. 轻度骨髓抑制:通常不需要特殊处理,但需要密切监测患者的血液学指标。
2. 中度骨髓抑制:可能需要采取以下措施:
- 减少化疗剂量或延长化疗周期,以给骨髓更多时间恢复。
- 给予增加血小板计数的药物,如血小板生成素。
- 接受输血以增加血小板计数。
- 减少感染风险,避免接触感染源。
3. 重度骨髓抑制:需要紧急处理,可能需要以下措施:
- 停止或暂停化疗,直到骨髓指标得到恢复。
- 接受输血或血小板输注,以增加血液元素。
- 接受抗生素治疗以预防或治疗感染。
结论
化疗导致的骨髓抑制严重程度的准确分级和及时处理对患者的健康至关重要。
医护人员应密切监测患者的血液学指标,并根据不同等级的骨髓抑制采取适当的处理措施。
早期介入和合理处理可以最大限度地减少并发症和提高治疗效果。
![化疗导致的骨髓抑制及其处理]](https://uimg.taocdn.com/b1e7dc015f0e7cd185253609.webp)
骨髓抑制就是指骨髓中的血细胞前体的活性下降,主要就是表现为血象中的白细胞和血小板数量下降,大多数的化疗药物都会出现不同程度的骨髓抑制,比如卡铂、异环磷酰胺、长春碱类、阿霉素等。
骨髓抑制往往是影响化疗的一个关键因素,一方面骨髓抑制会影响化疗的效果,另一方面会使病人出现致命性的感染和出血。
因此,化疗期间的检查,每2-3天的血常规是必不可少的。
出现骨髓一直,情况严重的可能会中途停止化疗,这样治疗的效果大大降低,如何配合服用人参皂苷rh2,在一定程度上能够降低骨髓抑制的发生率。
骨髓抑制的程度
其中白细胞是支撑机体免疫力,如果白细胞下降,人体免疫力就下降,而且会引起粒细胞减少症,而粒细胞减少的结果就是感染,包括消化道、呼吸道和皮肤黏膜都会出现感染。
血红蛋白减少,会使血液的运氧能力下降,患者会出现贫血的症状。
血小板则主要起着凝血的作用,如果数量减少,就可能出现出血的情况,包括鼻出血、牙龈出血、消化道出血,最严重的就是脑出血。
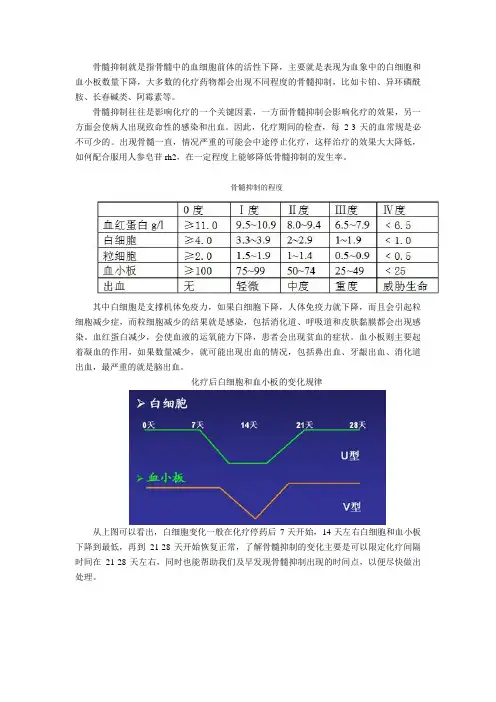
化疗后白细胞和血小板的变化规律
从上图可以看出,白细胞变化一般在化疗停药后7天开始,14天左右白细胞和血小板下降到最低,再到21-28天开始恢复正常,了解骨髓抑制的变化主要是可以限定化疗间隔时间在21-28天左右,同时也能帮助我们及早发现骨髓抑制出现的时间点,以便尽快做出处理。

(完整版)化学治疗致骨髓抑制的分级和处理化学治疗致骨髓抑制的分级和处理 (完整版)引言化学治疗是治疗癌症的常用方法之一,但它也可能引发骨髓抑制的副作用。
骨髓抑制是指化疗药物抑制骨髓功能,导致白细胞、红细胞和血小板数量减少。
由于骨髓抑制可能给患者带来严重的并发症,因此对其进行分级和处理至关重要。
分级骨髓抑制可分为轻度、中度和重度三个级别,根据血象检查结果和临床症状进行评估。
轻度骨髓抑制轻度骨髓抑制通常表现为白细胞计数、血红蛋白和血小板计数轻度下降,但仍处于正常范围内。
患者可能出现轻度疲劳和贫血症状。
处理轻度骨髓抑制时,建议监测患者的血象变化,并鼓励适当的休息和饮食调节,以维持营养平衡。
中度骨髓抑制中度骨髓抑制表现为白细胞计数、血红蛋白和血小板计数明显下降,可能导致感染和出血风险增加。
处理中度骨髓抑制时,除了监测血象变化外,还需要采取积极的治疗措施。
这可能包括给予相应的药物支持治疗,如白细胞生长因子、红细胞生成素和血小板输注等。
重度骨髓抑制重度骨髓抑制表现为严重的白细胞、血红蛋白和血小板计数下降,患者极易发生感染和出血。
处理重度骨髓抑制时,除了监测血象变化外,还需立即采取紧急措施。
这可能包括住院治疗、抗生素治疗、输血和其他支持性治疗。
结论化学治疗致骨髓抑制对患者的生命质量和治疗效果有重要影响。
对骨髓抑制进行准确分级并根据不同级别采取相应处理措施,可以有效减少并发症的发生,并提高患者的治疗效果。
在处理过程中,建议密切监测患者的血象变化,并与医疗团队合作,采取适当的药物治疗和支持性疗法。

化疗是恶性肿瘤的主要治疗方法之一,骨髓抑制是其主要的副作用。
骨髓抑制不仅延缓化疗的进行而影响治疗效果,而且可能导致并发症而危及患者生命。
一些恶性肿瘤患者或许不会很快死于疾病本身,却可能由于骨髓抑制致命。
因此,及时发现骨髓抑制并给予相应处理是化疗的重要环节。
一、化疗后骨髓抑制的分度、一般规律及其意义:目前化疗后骨髓抑制的分度采用的是世界卫生组织抗癌药物急性及亚急性毒性反应分度标准(表1)。
以前对红系抑制的关注较少,原因在于贫血的处理相对简单而且见效迅速,输血或输入浓缩红细胞均可。
但实际上贫血不仅使患者的组织乏氧导致一般状况差,而且还可能降低放疗或化疗的效果。
对粒系抑制而言,中性粒细胞绝对值比白细胞总数更为重要。
注意两个关键节点:一是中性粒细胞绝对值低于1×109/L,二是血小板计数低于50×109/L 。
它们分别是3度粒细胞减少和3度血小板减少的临界点,是容易出现并发症的信号,也是需要给予干预的指征。
表1 化疗后骨髓抑制的分度1234血红蛋白(g/L)≥110109-9594-8079-65<65白细胞(109/L)≥ 4.03.9-3.02.9-2.01.9-1.0<1.0粒细胞(109/L)≥ 2.01.9-1.51.4-1.00.9-0.5<0.5血小板(109/L)≥ 10099-7574-5049-25<25一般认为,粒细胞的减少通常开始于化疗停药后一周,至停药10-14日达到最低点,在低水平维持2~3天后缓慢回升,至第21~28天恢复正常,呈U型。
血小板降低比粒细胞降低出现稍晚,也在两周左右下降到最低值,其下降迅速,在谷底停留时间较短即迅速回升,呈V型。
红细胞下降出现的时间更晚。
化疗后骨髓抑制的规律具有以下意义:(1)它限定化疗疗程的间隔时间。
理论上,化疗应该在最短时间内施以最强剂量,以迅速抑制或杀灭肿瘤细胞。
但化疗后骨髓抑制的恢复需要时间,故很多化疗是3~4周进行一次;(2)涉及对2度骨髓抑制的处理。
化疗后骨髓抑制分类标准
化疗后骨髓抑制是指由于化疗药物对骨髓造血功能的抑制而导致的血液系统并发症。
骨髓抑制通常根据患者血液检查结果来进行分类,常见的分类标准包括以下几种:
1. 根据白细胞计数分类:
轻度骨髓抑制,白细胞计数低于正常范围,但高于3.0 × 10^9/L。
中度骨髓抑制,白细胞计数低于3.0 × 10^9/L,但高于1.0 × 10^9/L。
重度骨髓抑制,白细胞计数低于1.0 × 10^9/L。
2. 根据血小板计数分类:
轻度骨髓抑制,血小板计数低于正常范围,但高于50 × 10^9/L。
中度骨髓抑制,血小板计数低于50 × 10^9/L,但高于20 × 10^9/L。
重度骨髓抑制,血小板计数低于20 × 10^9/L。
3. 根据红细胞计数分类:
低红细胞计数,可能出现贫血症状,需要根据血红蛋白和红细胞计数来进一步评估。
此外,还可以根据患者的临床症状和需要进行的治疗来综合评估骨髓抑制的严重程度。
需要注意的是,不同的医疗机构和医生可能会有略微不同的分类标准,因此在实际应用中应当结合具体情况进行综合评估。
如果出现化疗后骨髓抑制的症状,患者应立即就医并接受专业治疗。
化疗致骨髓抑制的分级和处理之五兆芳芳创作一、定义骨髓抑制是指骨髓中的血细胞前体的活性下降.血流里的红细胞和白细胞都源于骨髓中的干细胞.血流里的血细胞寿命短,经常需要不竭弥补.为了达到实时弥补的目的,作为血细胞前体的干细胞必须快速割裂.化学治疗(Chemotherapy)和放射治疗(radiation)、以及许多其它抗肿瘤治疗办法,都是针对快速割裂的细胞,因而经常导致正常骨髓细胞受抑.骨髓抑制是多数化疗药的罕有毒性反响.化疗是恶性肿瘤的主要治疗办法之一,骨髓抑制是其主要的反作用.骨髓抑制不但延缓化疗的进行而影响治疗效果,并且可能导致并发症而危及患者生命.一些恶性肿瘤患者也许不会很快死于疾病自己,却可能由于骨髓抑制致命.因此,实时发明骨髓抑制并赐与相应处理是化疗的重要环节.二、诊断与辨别诊断骨髓抑制通常产生在化疗后.因粒细胞平均生存时间最短,约为6-8小时,因此骨髓抑制常最先表示为白细胞下降;血小板平均生存时间约为5-7天,其下降出现较晚较轻;而红细胞平均生存时间为120天,受化疗影响较小,下降通常不明显.多数化疗药物所致的骨髓抑制,通罕有于化疗后1-3周,约持续2-4周逐渐恢复,并以白细胞下降为主,可有伴血小板下降,少数药如健择、卡铂、丝裂霉素等则以血小板下降为主.所以在化疗后可检测白细胞和血小板的数量来判断是否产生了骨髓抑制.三、骨髓抑制的分度目前化疗后骨髓抑制的分度采取的是世界卫生组织抗癌药物急性及亚急性毒性反响分度尺度(表1).以前对红系抑制的存眷较少,原因在于贫血的处理相对复杂并且生效迅速,输血或输入浓缩红细胞均可.但实际上贫血不但使患者的组织乏氧导致一般状况差,并且还可能下降放疗或化疗的效果.对粒系抑制而言,中性粒细胞绝对值比白细胞总数更加重要.注意两个关头节点:一是中性粒细胞绝对值低于1×109/L,二是血小板计数低于50×109/L .它们辨别是3度粒细胞削减和3度血小板削减的临界点,是容易出现并发症的信号,也是需要赐与干涉的指征.表1 化疗后骨髓抑制的分度一般认为,粒细胞的削减通常开始于化疗停药后一周,至停药10-14日达到最低点,在低水平维持2~3天后迟缓上升,至第21~28天恢复正常,呈U型.血小板下降比粒细胞下降出现稍晚,也在两周左右下降到最低值,其下降迅速,在谷底停留时间较短即迅速上升,呈V型.红细胞下降出现的时间更晚.化疗后骨髓抑制的纪律具有以下意义:(1)它限定化疗疗程的距离时间.理论上,化疗应该在最短时间内施以最强剂量,以迅速抑制或杀灭肿瘤细胞.但化疗后骨髓抑制的恢复需要时间,故良多化疗是3~4周进行一次;(2)涉及对2度骨髓抑制的处理.对于3度和4度骨髓抑制必须赐与干涉已经成为共鸣,但对于2度骨髓抑制,什么时候必须干涉,什么时候可以短暂不雅察则较为困惑.利用上述纪律,有助于决策(后述);(3)有助于尽早发明骨髓抑制.按照化疗后骨髓抑制的纪律后,能尽早发明这一问题并行相应处理.化疗后每两天查抄一次血常规便可达到这一目的.二、骨髓抑制作用突出的经常使用化疗药物、病理生理及一般处理原则化疗药物针对的是生长活泼的细胞.除恶性肿瘤细胞外,骨髓造血干细胞、消化道粘膜、皮肤及其从属器、子宫内膜和卵巢等器官或组织的细胞更新亦较快,这是化疗药物导致相应不良反响的组织学根本.可以认为,几近所有化疗药物都具有骨髓抑制作用,不同仅在于程度罢了.在经常使用化疗药物中,烷化剂(环磷酰胺、氮芥等)和鬼臼毒素(VP16)的骨髓抑制作用较强.在铂类药物中,卡铂的肾脏毒性小于顺铂,但其骨髓抑制的作用强于后者.紫杉醇类药物的主要反作用是过敏反响和周围神经炎,骨髓抑制作用尚不及烷化剂,但多烯紫杉醇(泰索蒂)的骨髓抑制作用较强.拓泊替康的骨髓抑制作用很强,曾与卡铂联适用于大剂量化疗加外周血造血干细胞移植时骨髓动员前的抑制药物.下列“顺口溜”也许有助记忆:顺铂稍弱卡铂强,鬼臼毒素不谦让,紫杉不若烷剂狠,托泊替康堪称王.三、化疗后贫血的处理关于输入浓缩红细胞[4]:输入浓缩红细胞的优点是能迅速提高贫血患者的携氧能力,缺点是存在输血相关的风险.当血红蛋白达到70~80g/L时,绝大多数患者的携氧能力正常.对于化疗患者,如果有明显乏力、气短、心动过速等,有输血指征.如果患者血红蛋白为70g/L,每单位浓缩红细胞可增加10g/L的血红蛋白.关于重组人促红细胞生成素(促红素,EPO)的应用:EPO 是由肝脏和肾脏分解的激素,能调节红细胞的生成.良多化疗药物都不合程度地影响肾功效(尤其是铂类药物),从而引起促红素排泄削减.因此,促红素尤其适用肾功效有损害的患者,或对输血相关风险顾忌过量的患者.用法为促红素150u/kg 皮下注射,每周三次.使用的同时应该弥补铁剂和维生素B12 、叶酸等.当血红蛋白高于80g/L或红细胞压积大于40%后应停药.反作用少见.四、化疗后传染的预防及粒细胞削减的处理关于抗生素的使用:(1)什么时候用?一般认为,对于粒细胞削减伴随发烧的患者,均使用抗生素;对于4度骨髓抑制的患者,无论有无发烧,均必须预防性使用抗生素.(2)用什么?理论上抗生素的使用应该以药敏为依据,但实际任务中很难实现,故多为经验性用药.通经常使用广谱抗生素,特别是需要涵盖革兰氏阴性菌和厌氧菌,如三代或四代头孢菌素.(3)什么时候停?如果患者有发烧,应在发烧消退至少48小时后停;如果患者为4度粒细胞削减但无发烧,待粒细胞上升至正常后可停用.关于重组人粒细胞集落刺激因子(G-CSF) 的应用:G-CSF的人工分解被认为是恶性肿瘤化疗的重要里程碑,如何使用好这一类药物对于包管化疗的进行很是重要.(1)什么时候用?对于3和4度粒细胞削减,必须使用.对于I度粒细胞削减,原则上不必;对于2度粒细胞削减,是否应用基于两点:查历史,即查抄患者是否有3度以上骨髓抑制的历史.如果有,则需要使用;不雅现状,即明确患者目前处于化疗后的时间.如果化疗后很快出现2度骨髓抑制(两周以内),尤其是患者有3度以上粒细胞削减历史,最好使用.如果患者是在化疗两周以后出现2度粒细胞削减,而此前又没有3度以上骨髓抑制的历史,则可以密切不雅察,暂时不必.(2)如何用? A. 治疗性:5~7ug/kg/d,如果按体重平均50kg计较,一般用300ug/d;主要用于3~4度粒细胞削减;B. 预防性:3-5ug/kg/d,一般用150ug/d,主要用于此前有过4度骨髓抑制历史的患者,或为了包管短疗程高密度化疗(如周疗)的进行.通常自化疗结束后48小时开始使用.C “对付性”:如前所述,对于I度粒细胞削减,原则上不必.但如果患者行将化疗而又顾忌很大,为了安抚患者和躲避风险,有时也使用G-CSF 150ug 1~2天.一般不提倡这种用法.(3)什么时候停?对于治疗性使用,应在中性粒细胞绝对值连续两次大于10*109/L后停药.然而,临床上良多患者由于频频化疗,两次中性粒细胞绝对值大于上述尺度比较困难,故当白细胞总数两次超出10×109/L亦可考虑停药.对于预防性使用,应在下次化疗前48小时停用.五、化疗后血小板削减的处理关于血小板削减患者的护理:对于血小板削减而言,护理与药物同等重要.应注意以下问题:(1)削减勾当,避免受伤,需要时绝对卧床;(2)避免增加腹压的动作,注意通便和镇咳;(3)削减粘膜损伤的机遇:进软食,禁止掏鼻挖耳等行动,禁止刷牙,用口腔护理代替.(4)鼻出血的处理:如果是前鼻腔,可采纳压迫止血.如果是后鼻腔,则需要请耳鼻喉科会诊,进行填塞;(5)颅内出血的不雅察:注意患者神志、感到和运动的变更及呼吸节律的改动.关于单采血小板的使用:输注单采血小板能迅速提升血小板数量,从而避免在血小板最低阶段出血的产生.如果患者有3度血小板削减并且有出血倾向,则应输注单采血小板;如果患者为4度血小板削减,无论有无出血倾向,均应使用.一般而言,一单位单采血小板可提高血小板计数1~2万左右.然而,外源性血小板的寿命通常仅能维持72小时左右,并且频频输入后患者体内会产生抗体.因此,近年出现了一些新型药物,如重组人促血小板生成素.关于重组人促血小板生成素(TPO)的应用:TPO为特异性的巨核细胞生长因子,作用于血小板生成阶段的多个环节,能削减单采血小板的输入量和够缩短血小板下降持续的时间.用法为300 Iu/kg/d,(15000u/d)皮下注射,7天为一疗程.当血小板计数超出50×109/L可停用.其缺乏之处是起效较慢,通常需要连续使用5天以后才有效果,故在有4度血小板削减历史的患者中预防性使用,其效果可能更好,有关的临床试验正在进行之中. 最后,用如下一段话作为骨髓抑制处理的小结:一度不雅察二考量,三度四度措施上;纠正贫血抗传染,避免出血心不慌;提升粒系有讲求,抗菌药物谱要广;单采救急一根草,创新药物接力棒.化疗药物对血液系统抑制主要有以下及各方面理论.1.损伤肿瘤细胞DNA,影响细胞割裂导致细胞凋亡.2.抑制细胞RNA分解.3.影响蛋白质分解的抗肿瘤.这三个方面.骨髓中各类细胞对化疗药的敏理性决定于它们半率期长短,白细胞半衰期最短仅6小时,因此最容易引起白细胞削减;血小板的半衰期为5-7天,较易引起削减;红细胞的半衰期长达120天,因此红细胞系干细胞数削减,不容易从外周红细胞计数中反响出来.有一类化疗药如:亚硝脲类、丝裂霉素类、、放线菌素D等对增殖及不增值的造血细胞均有影响,因此可以出现全血细胞削减,骨髓抑制(PANCYTOPENIA).还有少数药对骨髓无毒性作用,如:博来霉素、长春新硷、强的松及L-门冬酰胺酶等少数抗肿瘤药.故在用药时要考虑到化疗药药物作用特点.目前治疗肺癌的药物主要有:1.烷化剂类:环磷酰胺、异环磷酰胺;2.长春硷类:长春花硷酰胺、异长春花硷、长春新硷.3. 抗生素类:丝裂霉素.4.鬼臼类:鬼臼乙叉甙、鬼臼晒分甙.5.阿霉素类:阿霉素、表阿霉素.铂类:顺氯氨铂、卡铂.下面辨别对以上临床经常使用药进行分述:1.烷化剂的细胞毒作用主要是DNA受到烷化,影响细胞割裂,DNA 结构受到破坏的结果.双功效基团烷化剂比单功效基团烷化剂为强.烷化剂还可导致异常核硷基配对,导致细胞变异.还可脱票林导致DAN份子断裂.以上作用机制大多可使细胞死亡,有些可修复形成耐药细胞株.烷化剂属于周期非特异性药物,对G1、S、G2、M及G0期细胞均有作用,以G1、G2、S为主.药理特点:○1抗肿瘤作用为广谱抗肿瘤药物○2免疫调节作用在不合条件下对体液及细胞免疫反响可产生抑制或增强○3药物相互作用与P-450、强的松龙、氯霉素都有相互作用.2.其作用机制是是肿瘤细胞的有丝割裂停止于中期,可引起核崩裂.代谢特点:患者使用本药后5~10天白细胞可下降至最低值,1~2周后不克不及完全恢复正常,两次给药时间不得短于一周.3.丝裂霉素中含有三个活性基团,他们是苯醌、氨甲酰基团、乙烯亚胺.可抑制哺乳动物及肿瘤细胞的DNA分解,高浓度时可使已形成的DNA崩解.作用特点:此药毒反作用较大,骨髓抑制是罕有的剂量-限制性毒性,一般于停药后2~4周恢复.4.与长春硷类一样为植物来源,它不引起肿瘤细胞的割裂中期停止,而是作用于细胞周期的较早阶段,可使S及G2期延缓,阻止细胞周期于G2期.其作用特点:对小细胞肺癌有明显作用常与顺铂适用治;胞后几近所有药物结合于核蛋白部分.通过损伤DNA及抑制重要生化酶而导致细胞死亡.对S期的细胞有最大杀伤作用.巴比妥可增加期药物毒性.治疗肺癌的化疗药物及其作用特点,现已明确.在实际临床任务中,化疗药对骨髓的抑制作用目前尚无有效的预防或治疗办法,在化疗进程当中,每周至少查抄1次白细胞和血小板,若白细胞低于3×10/L,或血小板低于50×10/L,应暂时停止治疗.若有发烧等传染症状的患者,还应帮助赐与抗传染药物治疗.结合以上理论,自己通过与实际任务相结合,提出了几条关于肺癌化疗药物对骨髓的抑制防治的办法.1.从给药途径削减药物毒反作用;通过介入局部化疗既可以提高局部药物浓度,又可削减肿瘤耐药概率.特别是肺癌癌患者的介入化疗,临床取得了良好的疗效.如小细胞肺癌患者采纳口服鬼臼乙叉甙,较静脉注射明显提高患者生活质量,削减毒反作用.2.设计最公道的给药计划;间歇给药(除少数如:6-巯基嘌呤、连黑霉素)大多数采纳间歇给药.因肿瘤中有大量细胞处于DNA分解期,而正常骨髓中少量细胞处于改期.联适用药物时尽量采取相互协同药物,削减单剂量用药毒性.3.给药的时间; 如顺铂于清晨给药时的毒性最大,而阿霉素则晚间给药毒性最大,采取阿霉素、顺铂计划治疗肺癌时先给阿霉素再给顺铂.4.对于老年患者进行大剂量化疗之前,还可配合自身骨髓移植,即在化疗前先抽出病人骨髓,待大剂量化疗岑岭当时,再将骨髓输回患者体内,以助病人度过白细胞下降期.5.对证处理;目前临床常采取重组人粒细胞-巨噬细胞集落刺激因子等,治疗血细胞削减症.6.开发新一代化疗药物,其针对性强,反作用小.7.采取多学科综合治疗计划,如中医、生物治疗等使治疗效果最大化.等等。
化疗致骨髓抑制的分级和处理一、定义骨髓抑制是指骨髓中的血细胞前体的活性下降。
血流里的红细胞和白细胞都源于骨髓中的干细胞。
血流里的血细胞寿命短,常常需要不断补充。
为了到达及时补充的目的,作为血细胞前体的干细胞必须快速分裂。
化学治疗〔Chemotherapy〕和放射治疗〔radiation〕、以及许多其它抗肿瘤治疗方法,都是针对快速分裂的细胞,因而常常导致正常骨髓细胞受抑。
骨髓抑制是多数化疗药的常见毒性反响。
化疗是恶性肿瘤的主要治疗方法之一,骨髓抑制是其主要的副作用。
骨髓抑制不仅延缓化疗的进行而影响治疗效果,而且可能导致并发症而危及患者生命。
一些恶性肿瘤患者或许不会很快死于疾病本身,却可能由于骨髓抑制致命。
因此,及时发现骨髓抑制并给予相应处理是化疗的重要环节。
二、诊断与鉴别诊断骨髓抑制通常发生在化疗后。
因粒细胞平均生存时间最短,约为6-8小时,因此骨髓抑制常最先表现为白细胞下降;血小板平均生存时间约为5-7天,其下降出现较晚较轻;而红细胞平均生存时间为120天,受化疗影响较小,下降通常不明显。
多数化疗药物所致的骨髓抑制,通常见于化疗后1-3周,约持续2-4周逐渐恢复,并以白细胞下降为主,可有伴血小板下降,少数药如健择、卡铂、丝裂霉素等那么以血小板下降为主。
所以在化疗后可检测白细胞和血小板的数量来判断是否发生了骨髓抑制。
三、骨髓抑制的分度目前化疗后骨髓抑制的分度采用的是世界卫生组织抗癌药物急性及亚急性毒性反响分度标准〔表1〕。
以前对红系抑制的关注较少,原因在于贫血的处理相对简单而且见效迅速,输血或输入浓缩红细胞均可。
但实际上贫血不仅使患者的组织乏氧导致一般状况差,而且还可能降低放疗或化疗的效果。
对粒系抑制而言,中性粒细胞绝对值比白细胞总数更为重要。
注意两个关键节点:一是中性粒细胞绝对值低于1×109/L,二是血小板计数低于50×109/L 。
它们分别是3度粒细胞减少和3度血小板减少的临界点,是容易出现并发症的信号,也是需要给予干预的指征。
化疗致骨髓抑制的分级和处理一、定义骨髓抑制是指骨髓中的血细胞前体的活性下降。
血流里的红细胞和白细胞都源于骨髓中的干细胞。
血流里的血细胞寿命短,常常需要不断补充。
为了达到及时补充的目的,作为血细胞前体的干细胞必须快速分裂。
化学治疗(Chemotherapy)和放射治疗(radiation)、以及许多其它抗肿瘤治疗方法,都是针对快速分裂的细胞,因而常常导致正常骨髓细胞受抑。
骨髓抑制是多数化疗药的常见毒性反应。
化疗是恶性肿瘤的主要治疗方法之一,骨髓抑制是其主要的副作用。
骨髓抑制不仅延缓化疗的进行而影响治疗效果,而且可能导致并发症而危及患者生命。
一些恶性肿瘤患者或许不会很快死于疾病本身,却可能由于骨髓抑制致命。
因此,及时发现骨髓抑制并给予相应处理是化疗的重要环节。
二、诊断与鉴别诊断骨髓抑制通常发生在化疗后。
因粒细胞平均生存时间最短,约为6-8小时,因此骨髓抑制常最先表现为白细胞下降;血小板平均生存时间约为5-7天,其下降出现较晚较轻;而红细胞平均生存时间为120天,受化疗影响较小,下降通常不明显。
多数化疗药物所致的骨髓抑制,通常见于化疗后1-3周,约持续2-4周逐渐恢复,并以白细胞下降为主,可有伴血小板下降,少数药如健择、卡铂、丝裂霉素等则以血小板下降为主。
所以在化疗后可检测白细胞和血小板的数量来判断是否发生了骨髓抑制。
三、骨髓抑制的分度目前化疗后骨髓抑制的分度采用的是世界卫生组织抗癌药物急性及亚急性毒性反应分度标准(表1)。
以前对红系抑制的关注较少,原因在于贫血的处理相对简单而且见效迅速,输血或输入浓缩红细胞均可。
但实际上贫血不仅使患者的组织乏氧导致一般状况差,而且还可能降低放疗或化疗的效果。
对粒系抑制而言,中性粒细胞绝对值比白细胞总数更为重要。
注意两个关键节点:一是中性粒细胞绝对值低于1×109/L,二是血小板计数低于50×109/L 。
它们分别是3度粒细胞减少和3度血小板减少的临界点,是容易出现并发症的信号,也是需要给予干预的指征。
表1化疗后骨髓抑制的分度一般认为,粒细胞的减少通常开始于化疗停药后一周,至停药10-14日达到最低点,在低水平维持2~3天后缓慢回升,至第21~28天恢复正常,呈U型。
血小板降低比粒细胞降低出现稍晚,也在两周左右下降到最低值,其下降迅速,在谷底停留时间较短即迅速回升,呈V型。
红细胞下降出现的时间更晚。
化疗后骨髓抑制的规律具有以下意义:(1)它限定化疗疗程的间隔时间。
理论上,化疗应该在最短时间内施以最强剂量,以迅速抑制或杀灭肿瘤细胞。
但化疗后骨髓抑制的恢复需要时间,故很多化疗是3~4周进行一次;(2)涉及对2度骨髓抑制的处理。
对于3度和4度骨髓抑制必须给予干预已经成为共识,但对于2度骨髓抑制,何时必须干预,何时可以短暂观察则较为困惑。
利用上述规律,有助于决策(后述);(3)有助于及早发现骨髓抑制。
根据化疗后骨髓抑制的规律后,能及早发现这一问题并行相应处理。
化疗后每两天检查一次血常规即可达到这一目的。
二、骨髓抑制作用突出的常用化疗药物、病理生理及一般处理原则化疗药物针对的是生长活跃的细胞。
除恶性肿瘤细胞外,骨髓造血干细胞、消化道粘膜、皮肤及其附属器、子宫内膜和卵巢等器官或组织的细胞更新亦较快,这是化疗药物导致相应不良反应的组织学基础。
可以认为,几乎所有化疗药物都具有骨髓抑制作用,差别仅在于程度而已。
在常用化疗药物中,烷化剂(环磷酰胺、氮芥等)和鬼臼毒素(VP16)的骨髓抑制作用较强。
在铂类药物中,卡铂的肾脏毒性小于顺铂,但其骨髓抑制的作用强于后者。
紫杉醇类药物的主要副作用是过敏反应和周围神经炎,骨髓抑制作用尚不及烷化剂,但多烯紫杉醇(泰索蒂)的骨髓抑制作用较强。
拓泊替康的骨髓抑制作用很强,曾与卡铂联合用于大剂量化疗加外周血造血干细胞移植时骨髓动员前的抑制药物。
下列“顺口溜”或许有助记忆:顺铂稍弱卡铂强,鬼臼毒素不谦让,紫杉不若烷剂狠,托泊替康堪称王。
三、化疗后贫血的处理关于输入浓缩红细胞[4]:输入浓缩红细胞的优点是能迅速提高贫血患者的携氧能力,缺点是存在输血相关的风险。
当血红蛋白达到70~80g/L时,绝大多数患者的携氧能力正常。
对于化疗患者,如果有明显乏力、气短、心动过速等,有输血指征。
如果患者血红蛋白为70g/L,每单位浓缩红细胞可增加10g/L的血红蛋白。
关于重组人促红细胞生成素(促红素,EPO)的应用:EPO是由肝脏和肾脏合成的激素,能调节红细胞的生成。
很多化疗药物都不同程度地影响肾功能(尤其是铂类药物),从而引起促红素分泌减少。
因此,促红素尤其适用肾功能有损害的患者,或对输血相关风险顾虑过多的患者。
用法为促红素150u/kg 皮下注射,每周三次。
使用的同时应该补充铁剂和维生素B12 、叶酸等。
当血红蛋白高于80g/L或红细胞压积大于40%后应停药。
副作用少见。
四、化疗后感染的预防及粒细胞减少的处理关于抗生素的使用:(1)何时用?一般认为,对于粒细胞减少伴有发热的患者,均使用抗生素;对于4度骨髓抑制的患者,无论有无发热,均必须预防性使用抗生素。
(2)用什么?理论上抗生素的使用应该以药敏为依据,但实际工作中很难实现,故多为经验性用药。
通常用广谱抗生素,特别是需要涵盖革兰氏阴性菌和厌氧菌,如三代或四代头孢菌素。
(3)何时停?如果患者有发热,应在发热消退至少48小时后停;如果患者为4度粒细胞减少但无发热,待粒细胞上升至正常后可停用。
关于重组人粒细胞集落刺激因子(G-CSF) 的应用:G-CSF的人工合成被认为是恶性肿瘤化疗的重要里程碑,如何使用好这一类药物对于保障化疗的进行非常重要。
(1)何时用?对于3和4度粒细胞减少,必须使用。
对于I度粒细胞减少,原则上不用;对于2度粒细胞减少,是否应用基于两点:查历史,即检查患者是否有3度以上骨髓抑制的历史。
如果有,则需要使用;观现状,即明确患者目前处于化疗后的时间。
如果化疗后很快出现2度骨髓抑制(两周以内),尤其是患者有3度以上粒细胞减少历史,最好使用。
如果患者是在化疗两周以后出现2度粒细胞减少,而此前又没有3度以上骨髓抑制的历史,则可以密切观察,暂时不用。
(2)如何用?A. 治疗性:5~7ug/kg/d,如果按体重平均50kg计算,一般用300ug/d;主要用于3~4度粒细胞减少;B. 预防性:3-5ug/kg/d,一般用150ug/d,主要用于此前有过4度骨髓抑制历史的患者,或者为了保障短疗程高密度化疗(如周疗)的进行。
通常自化疗结束后48小时开始使用。
C “对付性”:如前所述,对于I度粒细胞减少,原则上不用。
但如果患者即将化疗而又顾虑很大,为了安慰患者和规避风险,有时也使用G-CSF 150ug 1~2天。
一般不提倡这种用法。
(3)何时停?对于治疗性使用,应在中性粒细胞绝对值连续两次大于10*109/L后停药。
然而,临床上很多患者由于反复化疗,两次中性粒细胞绝对值大于上述标准比较困难,故当白细胞总数两次超过10×109/L亦可考虑停药。
对于预防性使用,应在下次化疗前48小时停用。
五、化疗后血小板减少的处理关于血小板减少患者的护理:对于血小板减少而言,护理与药物同等重要。
应注意以下问题:(1)减少活动,防止受伤,必要时绝对卧床;(2)避免增加腹压的动作,注意通便和镇咳;(3)减少粘膜损伤的机会:进软食,禁止掏鼻挖耳等行为,禁止刷牙,用口腔护理代替。
(4)鼻出血的处理:如果是前鼻腔,可采取压迫止血。
如果是后鼻腔,则需要请耳鼻喉科会诊,进行填塞;(5)颅内出血的观察:注意患者神志、感觉和运动的变化及呼吸节律的改变。
关于单采血小板的使用:输注单采血小板能迅速提升血小板数量,从而防止在血小板最低阶段出血的发生。
如果患者有3度血小板减少而且有出血倾向,则应输注单采血小板;如果患者为4度血小板减少,无论有无出血倾向,均应使用。
一般而言,一单位单采血小板可提高血小板计数1~2万左右。
然而,外源性血小板的寿命通常仅能维持72小时左右,而且反复输入后患者体内会产生抗体。
因此,近年出现了一些新型药物,如重组人促血小板生成素。
关于重组人促血小板生成素(TPO)的应用:TPO为特异性的巨核细胞生长因子,作用于血小板生成阶段的多个环节,能减少单采血小板的输入量和够缩短血小板降低持续的时间。
用法为300 Iu/kg/d,(15000u/d)皮下注射,7天为一疗程。
当血小板计数超过50×109/L 可停用。
其不足之处是起效较慢,通常需要连续使用5天以后才有效果,故在有4度血小板减少历史的患者中预防性使用,其效果可能更好,有关的临床试验正在进行之中。
最后,用如下一段话作为骨髓抑制处理的小结:一度观察二考量,三度四度措施上;纠正贫血抗感染,防止出血心不慌;提升粒系有讲究,抗菌药物谱要广;单采救急一根草,创新药物接力棒。
化疗药物对血液系统抑制主要有以下及各方面理论。
1.损伤肿瘤细胞DNA,影响细胞分裂导致细胞凋亡。
2.抑制细胞RNA合成。
3.影响蛋白质合成的抗肿瘤。
这三个方面。
骨髓中各种细胞对化疗药的敏感性决定于它们半率期长短,白细胞半衰期最短仅6小时,因此最容易引起白细胞减少;血小板的半衰期为5-7天,较易引起减少;红细胞的半衰期长达120天,因此红细胞系干细胞数减少,不易从外周红细胞计数中反应出来。
有一类化疗药如:亚硝脲类、丝裂霉素类、、放线菌素D等对增殖及不增值的造血细胞均有影响,因此可以出现全血细胞减少,骨髓抑制(PANCYTOPENIA)。
还有少数药对骨髓无毒性作用,如:博来霉素、XX 新硷、强的松及L-门冬酰胺酶等少数抗肿瘤药。
故在用药时要考虑到化疗药药物作用特点。
目前治疗肺癌的药物主要有:1.烷化剂类:环磷酰胺、异环磷酰胺;2.XX硷类:XX花硷酰胺、异XX花硷、XX新硷。
3. 抗生素类:丝裂霉素。
4.鬼臼类:鬼臼乙叉甙、鬼臼晒分甙。
5.阿霉素类:阿霉素、表阿霉素。
铂类:顺氯氨铂、卡铂。
下面分别对以上临床常用药进行分述:1.烷化剂的细胞毒作用主要是DNA受到烷化,影响细胞分裂,DNA 结构受到破坏的结果。
双功能基团烷化剂比单功能基团烷化剂为强。
烷化剂还可导致异常核硷基配对,导致细胞变异。
还可脱票林导致DAN分子断裂。
以上作用机制大多可使细胞死亡,有些可修复形成耐药细胞株。
烷化剂属于周期非特异性药物,对G1、S、G2、M及G0期细胞均有作用,以G1、G2、S为主。
药理特点:○1抗肿瘤作用为广谱抗肿瘤药物○2免疫调节作用在不同条件下对体液及细胞免疫反应可产生抑制或增强○3药物相互作用与P-450、强的松龙、氯霉素都有相互作用。
2.其作用机制是是肿瘤细胞的有丝分裂停止于中期,可引起核崩裂。
代谢特点:患者使用本药后5~10天白细胞可降低至最低值,1~2周后不能完全恢复正常,两次给药时间不得短于一周。