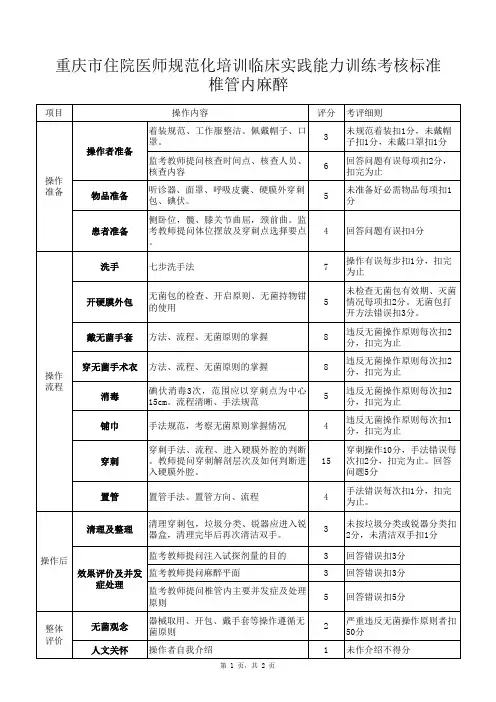
椎管内麻醉操作规范
- 格式:doc
- 大小:56.00 KB
- 文档页数:4


椎管内麻醉操作技术规范椎管内麻醉操作技术规范由于儿科病人合作程度差,一般情况下,小儿的椎管内麻醉应在完善的静脉复合麻醉(监测下镇静、镇痛)下施行,操作过程中,需有护士或麻醉助手协助患儿保持适当体位,需妥善连接监护仪器,密切注意生命体征变化,随时注意上呼吸道畅通情况,时刻警惕胃内容物返流、误吸发生。
【硬膜外阻滞】1.1 适应证:中下腹部、下肢、肛门会阴部位手术,上腹部手术推荐采用气管插管全身麻醉,必要时可性硬膜外阻滞联合全身麻醉。
1.2 禁忌证:1.2.1 绝对禁忌证:患儿及家属强烈拒绝、穿刺部位皮肤感染、严重脊柱解剖异常或外伤、中枢神经系统感染性疾病、明显凝血功能异常、低血容量未纠正。
1.2.2 相对禁忌证:急腹症腹胀明显者、饱胃患儿、接受抗凝治疗者、其他体位摆放苦难者。
1.3 实施过程1.3.1 静脉复合麻醉诱导:推荐咪达唑仑0.05~0.1 mg/kg(以总量不超过2mg为宜)、长托宁0.1~0.2 mg/kg、舒芬太尼0.1~0.2 μg/kg(或芬太尼1~2μg/kg)、丙泊酚2~3 mg/kg依次静脉缓慢推注。
患儿入睡后摆放体位,注意保持呼吸道通畅,给予面罩吸入氧气。
1.3.2 打开无菌穿刺包,戴手套,用5%含碘消毒剂消毒皮肤3次,铺无菌巾。
1.3.3 用0.5~1%浓度的利多卡因溶液对皮肤至黄韧带全层局部麻醉。
1.3.4 行硬膜外穿刺,至针尖进入椎间隙,拔出针芯,接玻璃注射器进行压力试验。
1.3.5 针尖进入硬膜外隙,阻力消失,回吸无血液、脑脊液后置入硬膜外导管,置入深度以2~3cm为宜。
行负压试验。
1.3.6 妥善固定硬膜外导管,患儿取平卧位,依次给予试验剂量和首剂局部麻醉药。
1.3.7 术中严密监护患儿生命体征变化,根据手术进行状态按时追加跟踪剂量。
手术结束后拔出硬膜外导管,仔细观察局部有无出血,导管尖端是否完整。
【骶管阻滞】2.1 适应证:下肢、肛门、会阴手术,部分3岁以内患儿的下腹部手术。






椎管内麻醉操作规范将局麻药注入椎管内的不同腔隙,使脊神经根或脊神经产生传导阻滞,到达相应区域的麻醉效应称之。
蛛网膜下腔阻滞硬膜外腔阻滞骶管阻滞一、禁忌症绝对禁忌症①患者拒绝或不合作者②穿刺部位感染③未纠正的低血容量④凝血功能异常⑤脊柱外或解剖结构异常⑥中枢神经系统疾病相对禁忌症:①菌血症②神经系统疾病(多发性硬化症)③应用小剂量肝素二、术前访视⑴术前评估与全麻病人相似,并根据病情确定适宜的区域麻醉方法。
⑵查体时应特别注意患者的背部,观察是否有畸形、外伤、感染等。
⑶追问患者是否有脊柱病病史,了解可能遇到的困难或疾病,还应记录既往的神经病变。
⑷追问异常出血史、用药史、过敏史。
⑸向患者讲解麻醉操作过程,说明麻醉的优、缺点;还应讲明术中可能需要另外加用镇静药和麻醉药,若阻滞失败或手术时间延长、手术超出预想范围,可能改用全身麻醉。
⑹术前用药:适量的镇静药、镇痛药,以减轻患者的焦虑与疼痛。
三、穿刺体位:穿刺有侧卧位及坐位,临床上主要采用侧卧位。
侧卧位:取左侧或右侧卧,双手抱膝,大腿贴近腹壁,头尽量向胸部屈曲,使腰背部向后形成弧形,棘突间隙张开,便于操作。
坐位:臀部与手术台边缘相齐,两足踏与凳上,双手置膝,头下垂,使腰背部向后弓出。
四、穿刺部位:穿刺点应根据手术部位选定,一般支配范围中央的相应棘突间隙:上肢:T3-4 下腹部:T12至L2 下肢:L3-4 会阴:L4-5五、穿刺方法:直入法:用左手拇指、食两指固定穿刺点皮肤,将穿刺针在棘突间隙中点与病人背部垂直进针针尖稍向头侧作缓慢刺入。
旁入法:于棘突间隙中点旁开1.5cm处做好局部浸润。
穿刺针于皮肤成75°角,进针方向对准棘突间孔刺入。
六、棘突间隙的体表解剖标志:颈部明显突出的棘突为颈下棘突两侧肩胛岗联线交于T3棘突两侧肩胛下角联线交于T7棘突两侧髂嵴最高点联线交于L4棘突或L3-4棘突间隙六、麻醉前准备1.按照手术麻醉见准备工作常规准备吸引器、麻醉机、呼吸回路、全套气管插管工具以及抢救的应急药物,打开并检查穿刺包内的穿刺用品是否齐全。


椎管内麻醉操作规程一、椎管内麻醉前准备1.收集患者的相关资料,包括病史、体格检查结果和实验室检查报告等,以便评估患者的适用性和确定麻醉方法。
2.与患者进行沟通,解释椎管内麻醉的目的、步骤和可能的风险、并得到患者的知情同意。
3.预先安排椎管内麻醉所需的设备和药物,确保其完整、有效并处于良好工作状态。
4.安排资深的麻醉医生和专业的麻醉护士组成团队,并做好相应的互相配合和沟通的准备。
5.检查患者的血压、心率、呼吸和血氧饱和度等,并记录在麻醉记录单上。
6.准备患者,包括洗净手术部位、消毒麻醉部位并遮盖好。
二、椎管内麻醉操作1.寻找合适的穿刺点,常见的有L3-4、L4-5和L5-S1等,根据手术部位和患者的情况选择。
2.用无菌皮针和消毒剂进行麻醉部位消毒,以减少感染风险。
3.使用无菌手套和巴氏穿刺针,进行椎管穿刺。
4. 当穿刺针经过椎间孔时,要感到一阻力突然消失,这时骨样感觉消失,抽回穿刺针1mm并换成有刻度的导管。
5.在确认穿刺针和导管的位置后,从导管中抽取稍许脑脊液,以确保导管位置正确。
6.在导管内注入局麻药,注意药物的剂量和流速,避免发生过度麻醉。
7.监测患者的血压、心率、呼吸和血氧饱和度等,随时调整麻醉药剂和流速。
8.根据手术的特点和病情的变化,调整麻醉的水平和深度,以确保手术顺利进行。
三、椎管内麻醉后处理1.术后监护,观察患者的意识、呼吸、血压和心率等指标。
2.记录患者术后的相关情况,包括手术过程、用药情况和术后观察结果。
3.处理并记录椎管内麻醉可能出现的并发症,如头痛、感染和神经损伤等。
4.根据患者的病情和麻醉效果,制定相应的术后镇痛计划,并按时给予镇痛药物。
5.定期复查患者的麻醉部位,观察是否有血肿、红肿和渗液等异常情况。
6.定期随访患者,了解患者的术后恢复情况和可能出现的并发症。
以上是关于椎管内麻醉操作规程的简要介绍,操作过程中需严格遵循相关规范和安全措施。
同时,椎管内麻醉是一项高风险的操作,需要在专业人员的指导下进行。
临床麻醉学椎管内麻醉椎管内麻醉(Intrathecal Anesthesia),简称椎管内麻,是一种通过将药物注射到脊髓腔内来实现全身麻醉的方法。
它是临床麻醉学中重要的麻醉技术之一,广泛应用于手术过程中的疼痛控制和术后镇痛。
本文将介绍椎管内麻醉的原理、步骤、适应症、禁忌症以及可能出现的并发症。
一、原理椎管内麻醉的原理是通过将麻醉药物直接注射到脊髓腔内,使药物通过脊髓液的循环迅速扩散到脑和脊髓的相关神经结构,达到全身麻醉的效果。
其中,用于椎管内麻醉的主要药物是局麻药。
二、步骤椎管内麻醉的步骤如下:1. 患者准备:患者保持躺卧位,放松身体,暴露腰椎部位。
2. 局麻药物准备:将一定剂量的局麻药物装入注射器,并确保无气泡。
3. 皮肤消毒:使用适当的消毒液对腰椎部位进行彻底消毒,以降低感染的风险。
4. 局麻药物注射:医生穿刺腰椎间隙,将注射器插入脊髓腔内,然后将局麻药物缓慢注射,使药物充分扩散。
5. 观察效果:注射局麻药物后,医生会观察患者的感觉和运动变化,以确保麻醉效果的达到。
三、适应症椎管内麻醉适用于以下情况:1. 体表浅麻醉效果欠佳的手术。
椎管内麻醉能够提供更深的麻醉效果,适用于一些对疼痛敏感或麻醉要求较高的手术。
2. 长时间手术。
由于椎管内麻醉的持续时间较长,因此适用于需要长时间手术的患者。
3. 术后疼痛控制。
椎管内麻醉可以提供术后较长时间的镇痛效果,减轻患者的术后疼痛。
四、禁忌症椎管内麻醉有一些禁忌症,主要包括以下几种情况:1. 反对或无法接受椎管内穿刺的患者,如凝血功能障碍、感染性疾病等。
2. 严重的脊椎畸形或腰椎间隙狭窄,无法安全穿刺。
3. 过敏史或过敏反应高风险。
4. 存在神经系统疾病或感染性脑脊髓炎等疾病。
五、并发症椎管内麻醉在应用中可能会出现一些并发症,包括以下情况:1. 低血压和心率下降。
由于药物的扩散作用,可能会引起患者的血压和心率下降,需要及时处理。
2. 脊髓神经损伤。
极少数情况下,椎管内麻醉可能会导致脊髓神经损伤,引起感觉和运动障碍。
椎管内麻醉操作指示1. 操作准备在进行椎管内麻醉操作之前,请确保完成以下准备工作:- 确定患者的手术需求和适合的麻醉方案;- 准备好需要使用的设备和药物,包括椎管内麻醉针、局麻药物等;- 检查和记录患者的临床情况,包括血压、心率等生命体征;- 与患者进行沟通,解释并取得其同意进行椎管内麻醉操作。
2. 椎管内麻醉操作步骤按照以下步骤进行椎管内麻醉操作:1. 准备工作:- 延长带和杂物车放置在合适的位置;- 根据需要选择合适的体位;- 为患者准备好手术所需的监测设备。
2. 麻醉前处理:- 通过静注给予镇静药物,使患者处于镇静状态;- 进行皮肤消毒,确保操作区域清洁无菌;- 示意患者弯曲腰部和颈部,缩小椎管的弓突间隙。
3. 穿刺和进针:- 操作者穿戴好无菌手套,使用无菌操作方式;- 确定椎管穿刺点,进行局部麻醉;- 使用合适的椎管内麻醉针进行椎管穿刺;- 注入局麻药物,注意剂量和速度;- 监测患者的生命体征,防止并发症的发生。
4. 麻醉后处理:- 确定麻醉效果是否良好,监测患者的疼痛程度;- 注意观察并处理可能的并发症,如头痛、恶心等;- 根据需要进行相应的后续处理,如特殊位移或持续输注药物。
3. 注意事项在进行椎管内麻醉操作时,需要注意以下事项:- 椎管内麻醉操作需要经过充分的培训和专业知识;- 操作者应该熟悉麻醉设备和药物的使用方法;- 在操作过程中,要注意患者的疼痛和不适感,并及时处理;- 严格遵守无菌操作规范,预防感染的发生;- 每次操作后都要对设备和药物进行清理和消毒。
以上为椎管内麻醉操作指示,希望能对您有所帮助。
如有任何疑问或需要进一步的指导,请及时与麻醉科医生进行沟通。
椎管内麻醉操作规程一、蛛网膜下腔阻滞局麻药液注入蛛网膜下腔,产生相应脊神经根阻滞,其支配区域感觉运动功能暂时消失,又称脊椎麻醉,简称腰麻。
1.适应证与禁忌证⑴适应证:下腹部、盆腔、肛门会阴部及下肢手术。
⑵禁忌证:休克、血容量不足、严重水电解质酸碱平衡失调、恶液质、严重高血压、高颅压、脑膜炎、脊柱畸型、穿刺部位感染、凝血机制障碍和不合作者应视为绝对禁忌症。
老年及高龄、高血压、心脏病应视为相对禁忌症。
2.麻醉前准备⑴术前禁食、禁水6小时。
⑵入室前肌注苯巴比妥钠0.1克或安定10毫克。
⑶准备好急救器具及药品。
3.操作方法⑴体位:取侧卧位,头前屈垫枕、背部贴近手术台边缘并与手术台平面垂直,双手抱膝,膝部贴腹和胸壁。
若患肢不能屈曲,可取被动体位,健肢屈曲。
肛门会阴部手术亦可取坐位,如“鞍麻”。
⑵穿刺点:一般选择腰3-4或腰2-3,最高不得超过腰2-3,以免损伤脊髓。
两侧髂嵴最高点的连线与脊柱相交处相当于腰3-4棘突间隙或腰4棘突。
⑶穿刺方法:先行皮肤消毒,范围上至肩胛下角,下至尾椎,两侧至腋后线,然后检查腰穿针与针芯是否匹配。
在所选择的穿刺点棘突间隙中点做局麻,左手拇指或拇、食指固定皮肤,右手持腰穿针垂直皮肤进针,依次经皮肤、皮下组织、棘上和棘间韧带。
待穿刺针固定,改双手进针,第一次阻力消失表示针入硬脊膜外腔,第二次阻力消失表示针入蛛网膜下腔,抽去针芯见清澈脑脊液流出,此为直入穿刺法。
也可使用侧入穿刺法,在棘突间隙中点旁开1.5cm处穿刺,穿刺针向中线倾斜,与皮肤成75度角对准棘突间孔方向进针,经黄韧带、硬脊膜及蛛网膜进入蛛网膜下腔。
此法适用于韧带钙化的老年人,棘突间隙不清的肥胖者或直入法穿刺失败的病人。
然后将配制好的局麻药液缓慢注入,一般10-30秒注完后退针,用创可贴或敷料覆盖穿刺点,患者缓慢的改平卧位。
⑷调节平面:影响麻醉平面的因素很多,如体位、用药剂量、浓度、容积、比重、注药速度、局麻药性能、穿刺针粗细、斜面方向、脊柱弯曲以及病人的病理生理如腹内压增高等。
椎管内麻醉操作规范
将局麻药注入椎管内的不同腔隙,使脊神经根或脊神经产生传导阻滞,到达相应区域的麻醉效应称之。
蛛网膜下腔阻滞硬膜外腔阻滞骶管阻滞
一、禁忌症绝对禁忌症
①患者拒绝或不合作者②穿刺部位感染③未纠正的低血容量④凝血功能异常⑤脊柱
外或解剖结构异常⑥中枢神经系统疾病
相对禁忌症:①菌血症②神经系统疾病(多发性硬化症)③应用小剂量肝素
二、术前访视
⑴术前评估与全麻病人相似,并根据病情确定适宜的区域麻醉方法。
⑵查体时应特别注意患者的背部,观察是否有畸形、外伤、感染等。
⑶追问患者是否有脊柱病病史,了解可能遇到的困难或疾病,还应记录既往的神经病变。
⑷追问异常出血史、用药史、过敏史。
⑸向患者讲解麻醉操作过程,说明麻醉的优、缺点;还应讲明术中可能需要另外加用镇静药和麻醉药,若阻滞失败或手术时间延长、手术超出预想范围,可能改用全身麻醉。
⑹术前用药:适量的镇静药、镇痛药,以减轻患者的焦虑与疼痛。
三、穿刺体位:
穿刺有侧卧位及坐位,临床上主要采用侧卧位。
侧卧位:取左侧或右侧卧,双手抱膝,大腿贴近腹壁,头尽量向胸部屈曲,使腰背部向后形成弧形,棘突间隙张开,便于操作。
坐位:臀部与手术台边缘相齐,两足踏与凳上,双手置膝,头下垂,使腰背部向后弓出。
四、穿刺部位:
穿刺点应根据手术部位选定,一般支配范围中央的相应棘突间隙:
上肢:T3-4 下腹部:T12至L2 下肢:L3-4 会阴:L4-5
五、穿刺方法:
直入法:用左手拇指、食两指固定穿刺点皮肤,将穿刺针在棘突间隙中点与病人背部垂直进针针尖稍向头侧作缓慢刺入。
旁入法:于棘突间隙中点旁开1.5cm处做好局部浸润。
穿刺针于皮肤成75°角,进针方向对准棘突间孔刺入。
六、棘突间隙的体表解剖标志:
颈部明显突出的棘突为颈下棘突
两侧肩胛岗联线交于T3棘突
两侧肩胛下角联线交于T7棘突
两侧髂嵴最高点联线交于L4棘突或L3-4棘突间隙
六、麻醉前准备
1.按照手术麻醉见准备工作常规准备吸引器、麻醉机、呼吸回路、全套气管插管工具以及
抢救的应急药物,打开并检查穿刺包内的穿刺用品是否齐全。
2.患者入室后与患者亲切交谈,了解医嘱执行情况、睡眠质量,消除其顾虑和紧张。
3.进行生命体征监测,包括心电图、无创血压和脉搏血氧饱和度等,开始麻醉记录。
4.建立静脉通路后进行椎管内穿刺。
七、硬膜外阻滞
(一)穿刺步骤:
1.麻醉医生和手术室护士共同协助患者摆好穿刺体位。
2.根据手术部位确定穿刺点,摸好间隙于穿刺点用指甲轻轻压个痕迹。
3.穿戴无菌手套(注意无菌原则),抽取穿刺所需要的药品和生理盐水等,将穿刺用品摆放整齐。
4.选用恰当的消毒液进行大面积皮肤消毒,谨防消毒液沾染穿刺用具,以避免潜在神经毒性作用。
5.抽取5ml1%利多卡因,于穿刺点做皮内、皮下和脊间韧带逐层浸润。
6.破皮针破皮。
7.用左手拇指、示指固定穿刺点皮肤将硬膜外针在棘突间隙中点与病人背部垂直进针。
依次进入脊上韧带、脊间韧带、黄韧带。
穿刺时仔细体会针尖阻力变化。
8.确定进入硬膜外腔后,测量硬膜腔指皮肤的距离,导管进入硬膜外腔3-5cm。
然后边拔针边固定导管,直至将针退出皮肤。
9.拔针过程中不要随意改变针尖的斜口方向,以防割断导管。
10. 拔出针后,调整导管的长度,接上连接器和注射器回抽无血或脑脊液,注入少许生理盐水无阻力后固定导管。
(二)椎管内穿刺途径:
皮肤→皮下→脊上韧带→脊间韧带→黄韧带→硬膜外腔→蛛网膜下腔
(三)穿刺成功的指征:
(1)突破感和阻力检测(阻力消失法)
(2)负压现象
(3)其他辅助实验
1、气泡外溢
2、回抽试验
3、正压气囊试验
4、毛细血管波动
5、插管试验
6、试验用药
(四)注如试验量:
穿刺成功后经穿刺针(单次硬膜外阻滞)或导管(连续硬膜外阻滞)注入3-4ml局麻药(含肾上腺素1:2000000)。
若意外进入血管,由于肾上腺素作用,会出现心率增快、血压升高;此时应选择其他间隙重新置管。
若意外进入蛛网膜下腔,则很快出现脊神经阻滞征象,应停止给药,控制阻滞平面,严密观察生命体征,确保病人安全。
(五)测试麻醉平面:
5分钟后,一针刺法或凉的酒精棉签测定皮肤感觉平面(单次硬膜外阻滞可在给完用药量后再测试平面),以确定麻醉平面。
(六)注入局麻药
根据患者的病理状态及手术部位决定用药总量。
注药时速度要慢,每隔3-4分注入3-5ml,也可一次性注入预定量。
(七)注意事项
1、麻醉穿刺过程中严格遵守无菌操作。
2、每次操作或给药前均应回抽,确保硬膜外导管(穿刺针)位于硬膜外间隙。
3、手术完毕后除术后硬膜外镇痛外均应拔除硬膜外导管,切记暴力拔出,遇到拔出困难时,应重新摆回穿刺体位轻柔拔出。
九、蛛网膜下腔阻滞麻醉常规
适应症
下腹部、盆腔、会阴及下肢手术。
禁忌症
1、败血症或穿刺部位局部有感染
2、脊柱畸形或脊柱局部肿瘤
3、严重出血或休克
4、严重呼吸功能不全
5、严重高血压合并冠心病
6、重度贫血
7、病人不能配合或拒绝者
8、出血倾向或抗凝治疗中
9、有中枢神经系统疾病患者
10、腹内巨大肿瘤及腹水者
麻醉准备:
(1)麻醉前用药:苯巴比妥钠0.1g肌肉注射(或口服安定10mg),阿托品0.5mg肌肉注射。
(2)麻醉用品:准备腰椎穿成针,5ml注射器及针头,2ml注射器及针头,手套一副。
洞巾一块,以及皮肤消毒用品和麻醉药等,上述用品均应灭菌处理。
(1)患者体位:一般侧卧位或坐位(鞍区麻醉)。
头后部垫枕,后背部需与床面垂直、与床沿靠齐,以便操作。
尽量把腰部向后弯曲,以利于穿刺。
(2)穿刺部位与消毒范围:选择L2-3或L3-4间隙进行穿刺,穿刺前需严格消毒皮肤,消毒范围自肩胛下角至第2骶椎,两侧至腋后线,消毒后铺洞巾。
(3)穿刺技术:
①直入法:在欲穿刺的两棘突之间以0.5%-1%普鲁卡因或利多卡因溶液注入皮丘及皮下
浸润麻醉,腰椎穿刺刺入方向应保持水品,针尖稍向头侧,缓缓刺入并从阻力变化体会层次,当突破黄韧带时阻力突然消失,即所谓“落空感”。
继续进针可将硬脊膜及蛛网膜一并穿破,并进入蛛网膜下腔。
②侧入法:在棘突间隙中点外1.5cm处注入局麻皮丘,层次针经皮丘向中线倾斜,约与
匍匐成75°角,对准脊间孔方向刺入,突破黄韧带及硬脊膜而到达蛛网膜下腔。
见脑脊液流出将腰麻液在10-30内注入,把穿刺针同注射器一起拔出。
(4)麻醉平面的调节:麻醉平面的调节是将麻醉药注入蛛网膜下腔后,在极短时间
内,使麻醉平面局限在手术所需要的范围内,从而避免患者过多的生理紊乱。
麻醉平面的调节必须综合考虑麻醉用药剂量、比重、穿刺部位、穿刺时体位、
注药时针尖斜口的方向、注药时间以及注药后体位的变化和保持体位的时间等
因素间相互制约关系。
麻醉结束时应记录上因素,以便不断总结提高。
十、腰-硬联合阻滞
1、穿刺准备和穿刺步骤同硬膜外阻滞。
2、穿刺点应在L2以下,常选用L2-
3、L3-4或L4-5间隙。
3、当硬膜外穿刺针进入硬膜外腔后,取脊麻针经硬膜外穿刺针内向前推进,至出现穿破硬膜的落空感。
拔出脊麻针芯,见脑脊液顺畅流出,即可证实。
4、将脊麻药注入蛛网膜下腔,然后拔出脊麻针,按标准方法经硬膜外穿刺针置入导管。
5、给药后,10-15min内每60-90s测量一次血压,注意观察脉搏和呼吸。
确定麻醉平面。
6、随手术时间延长可经硬膜外导管继续给药。
给药注意事项同硬膜外阻滞。
十一、骶管阻滞
1、骶管阻滞是经骶裂孔穿刺,将局麻药于骶管腔以阻滞骶脊神经。
2、穿刺体位:侧卧位:腰背部尽量向后弓曲,双膝曲向腹部
俯卧位:髋部需垫厚枕以抬高骨盆,暴露骶部
3、骶裂孔和骶角时骶管穿刺点的重要解剖标志,其定位方法:,摸清尾骨尖,延中线
向头方向摸至4cm处(成人),可触及一个有弹性的凹陷,即为骶裂孔,在孔旁的两侧可触及到蚕豆的骨性隆起,为骶角。
量骶角联线的中点,即为穿刺点。
4、准备工作同硬膜外阻滞。
5、穿刺方法:于骶裂孔中心做皮内小丘,将穿刺针垂直刺进皮肤,当刺到骶尾韧带时
有哦弹韧感觉,稍做进针有阻力消失感觉。
此时将针干向尾侧方向倒倾,与皮肤呈30-45°角顺势推进2cm,即可到达骶管腔。
接上注射器回抽五脑脊液,注射生理盐水和空气无阻力,注射试验计量,观察血压、心率、氧饱和度。
待测量麻醉平面后分次或一次注入有效计量。