青光眼基本知识
- 格式:doc
- 大小:153.50 KB
- 文档页数:52


青光眼青光眼是一组以病理性眼压增高而导致视神经萎缩和视野缺损为共同特征的疾病。
眼压是眼球内容物作用于眼球内壁的压力,正常眼压是10—21mmHg。
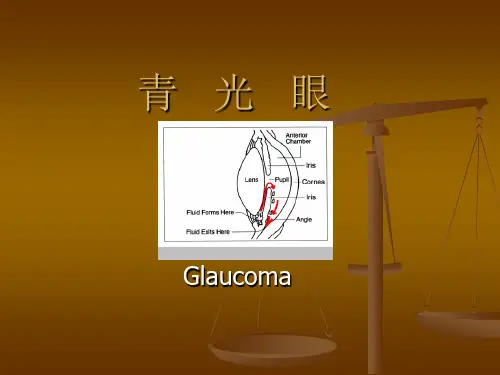
眼球的解剖:眼球近似球形,由眼球壁和眼球内容物组成。
眼球壁外面有六条肌肉附着。
由外向内分为3层,外层为纤维膜,中层为葡萄膜,内层为视网膜。
眼球的内容物由玻璃体、晶状体、和房水组成。
房水的量虽然少,只有0.15—0.3ml,但对维持眼球结构的完整性十分重要,与青光眼的发作有直接的关系。
房水的循环途径是:由睫状体的睫状突产生→进入后房→再从前房角的小梁网进入Schlemm管→然后通过集液管和房水静脉→汇入巩膜表面的睫状前静脉→回到血液循环。
房水循环途径中任何一个环节发生障碍,即可引起眼压增高。
病因:青光眼的发病原因尚不明确,目前公认为与精神刺激和遗传解剖因素有关。
急性闭角型青光眼一般双眼发病,间隔时间不等。
发病机制:青光眼根据病因机制以及发病年龄3个主要因素,分为原发性、继发性和先天性3大类。
原发性青光眼根据房角的形态分为闭角型青光眼和开角型青光眼。
闭角型青光眼根据起病时间又分为急性闭角型青光眼和慢性闭角型青光眼。
眼压的高低主要取决于房水循环中的3个因素:睫状突生成房水的速率、房水通过小梁网流出的阻力和上巩膜静脉压。
如果房水生成量不变,则房水循环途径中任一环节发生阻碍,房水不能顺利排出,眼压即可升高。
急性闭角型青光眼多发生于50岁以上老年人,女性发病率高于男性常见,男女之比为1:2。
99%以上为双侧发病,可同时发病或间隔发病,间隔时间不等。
临床上将此病分为6期非别为临床前期、先兆期、急性发作期、间歇期、慢性期和绝对期。
临床前期:当一眼急性发作被确诊或有青光眼家族史另一眼即使没有任何临床症状也可以诊断为急性闭角型青光眼临床前期先兆期:表现为一过性或反复多次的小发作,发作多出现在傍晚十分,突感雾视、虹视、可能有患侧额部疼痛,或伴同侧鼻根部算账。
急性发作期:表现为剧烈头痛、眼痛、流泪、视力炎症减退,常降低指数或手动,可伴有恶心、呕吐等全身症状间歇期:指小发作后自行缓解,房角重新或大部分开放,使用少量缩瞳剂,眼压不再升高。



青光眼护理基础知识试卷姓名成绩一、名词解释(每题3分,共9分)1、瞳孔:2、瞳孔对光反应:3、眼的调节作用:二、填空题(每空2分,共32分)1、眼为视觉器官,包括、和。
2、眼球近似球形,由和构成,前后径约mm。
3、眼球壁的外层由致密的纤维构成,其前1/6为透明的,后5/6为不透明的,二者移行处为。
4、角膜的特点为、、。
5、眼的感光部分为,其基本结构由三级神经元组成,第一级神经元是,第二级神经元是,第三级神经元是细胞。
三、单项选择题(每题3分,共42分)1、角膜横径为:()A 11mmB 11.5-12mmC 12-12.5mmD 13mmE 13.5mm2、角膜代谢所需的营养主要来源于:()A 空气B 角膜缘血管网C 房水D 泪液E 与之接触的睑结膜3、生理情况下哪一年龄期瞳孔最小?()A 老年B 中年 C青年 D 儿童 E 1岁以内婴儿4、视神经视盘为视野上生理盲点所对应的部位,主要原因为该处()A 无脉络膜结构B 无色素上皮C 视细胞被视网膜中央动静脉遮盖D 仅有神经纤维而无视细胞E 无视网膜5、通过眶上裂的结构是:()A 第Ⅲ、第Ⅳ、第Ⅴ、第Ⅵ脑神经B 第Ⅲ、第Ⅳ脑神经,眼上静脉、眼下静脉C 第Ⅱ、第Ⅲ、第Ⅴ、第Ⅵ脑神经D 第Ⅲ、第Ⅳ、第Ⅵ脑神经、眼动脉E 第Ⅲ、第Ⅳ、第Ⅵ脑神经,眼上静脉6、冲洗泪道时,水从上泪点流出,其阻塞部位可能在()A 下泪小点B 下泪小管C 鼻泪管D 以上均是E 以上均不是7、患者、女性,45岁,右眼流泪2年,泪囊区稍肿起,压迫囊有脓液自下泪点流出,诊断为:()A 急性泪囊炎B 慢性泪囊炎C 泪囊囊肿D 泪囊肿瘤 E泪道狭窄8、视力丧失最快的眼底病变是:()A 视网膜中央动脉阻塞B 视网膜中央静脉阻塞C 球后视神经炎D 视乳头炎E 视网膜脱离9、房水是由以下哪一部位产生的()A 虹膜B 睫状体扁平部分C 睫状突D 睫状肌E 睫状冠10、青光眼的最主要特征为:()A 视力下降B 眼痛C 眼球充血D 眼压升高E 虹视11、我国青光眼的主要类型是()A 继发性青光眼B 原发开角型青光眼C 原发闭角型青光眼D 先天性青光眼E 青少年性青光眼12、调节眼压的主要因素是()A 房水B 晶状体C 玻璃体D 眼内血容量E 眼球内容物13、玻璃体中含量最多的是:(E)A 维生素 CB 胶原纤维C 透明质酸D 蛋白质E 水分14、玻璃体后脱离的主要症状是:(B)A 视力下降B 飞蚊与闪光C 疼痛D 眼前固定暗影E 视物变形五、简答题(每题9分共18分)1、试述正常眼压及测量方法的种类2、试述急性闭角性青光眼的临床特点答案一、名词解释1、瞳孔:虹膜表面有放射状纹理和隐窝,中央有一2.5-4mm的圆孔。

青光眼什么是青光眼青光眼是以房水排出障碍->眼压升高->视神经损伤->视野缺损为共性的一组疾病群,眼内压升高通常是由于眼的泵系统异常引起,排出管道堵塞或被覆盖,而睫状体不断的产生房水。
积聚在眼内多余的房水压迫眼睛的最薄弱点眼后部的视神经,长时间过高的眼内压损害了部分视神经,表现为视力逐渐减退,以至失明。
青光眼通常是双眼发病,但是首先在一侧眼睛表现出来。
最常见的青光眼房水积聚非常缓慢,一般无任何不适或疼痛的症状,一些少见的青光眼类型的症状很严重。
如视力模糊、头疼或眼疼、恶心或呕吐、灯光周围的彩虹光晕及突然失去视力。
所有年龄均可发生青光眼。
从儿童到老人,但超过35岁的人,高度近视,糖尿病人更易产生青光眼。
眼科学家建议青光眼检查应作为儿童、少年及成人的眼科检查的常规项目,大多数人在35岁左右应该进行青光眼的特定的全面检查,建议40岁时进行另一次检查,40岁以后每隔2—3年检查一次。
青光眼概述青光眼是一种表现为眼内压增高、视神经和视功能损害的眼病。
眼球的前房和后房充满着一种稀薄的液体,即房水。
正常情况下,房水在后房产生,通过瞳孔进入前房,然后经过外引流通道出眼。
如果这种循环途径受阻(通常受阻部位位于前房外引流通道),眼压即可增加。
病因青光眼的病因尚不清楚,但部分青光眼有家族性。
如果外引流通道是开放的,称为开角型青光眼;如果外引阻塞,则称为闭角型青光眼。
诊断与检查眼科医生或验光师采用一种简单的无痛性方法测定眼内压。
一般压力大于22mmHg表示眼内压增高。
也有少数病例眼压在正常范围也发生了青光眼。
有时需多次检查眼内压或长期观察才能确诊育光眼。
检眼镜(一种检查眼底的仪器)检查可能发现青光眼引起的视神经改变。
有时医生采用一种特制的透镜观察前房和外引流通道、即前房角镜检查。
青光眼可引起周边视野缺失或在视野中出现暗点。
为了发现有无暗点、医生让受检者注视正前方的一个点,以检查受检者能否看见视野其他部位出现的光点(视野检查),视野可采用视野屏和视标进行检查,也可采用自动闪现光点的计算机视野计检查。



聊一聊青光眼科普小知识青光眼是一种危害性很大、可导致不可逆盲的常见眼病。
发病隐蔽,不容易被发现,一旦查出就已经是晚期,这样就会给患者的身体,生活者带来极大的影响。
所以要全面的了解病情,做好预防。
一、什么是青光眼?青光眼是一组以视乳头萎缩及凹陷、视野缺损及视力下降为共同特征的疾病,病理性眼压增高、视神经供血不足是其发病因素,视神经对压力损害耐受性也与青光眼的发生和发展有关。
青光眼是导致人类失明的三大致盲眼病之一,总人群发病率为1%,45岁以后为2%。
临床上根据病因、房角、眼压描记等情况将青光眼分为原发性、继发性和先天性三大类。
原发性青光眼是视神经受损的结果,而视神经损伤又与眼内压升高密切相关。
临床上绝大部分原发性青光眼都是由于房水外流阻力增加所致;继发性青光眼是由于某些眼病或全身疾病干扰了正常的房水循环而引起的,如眼外伤所致的青光眼、新生血管性青光眼、虹膜睫状体炎继发性青光眼、糖皮质激素性青光眼等;先天性青光眼是由于胚胎发育异常、房角结构先天变异所致。
二、青光眼的症状和表现有哪些?1、恶心呕吐大多数青光眼患者会出现恶心呕吐症状。
眼压增高导致视神经被压迫,从而引起迷走神经、呕吐神经中枢兴奋。
眼压的升高还会对颅内压产生直接影响,而颅内压升高也是引发恶心呕吐的重要原因之一。
2、视力下降视力逐渐呈下降趋势,验光配镜视力矫正不到1.0,特别是对于高度近视者,在配戴适度的眼镜后仍常感觉到疼痛和眼睛酸胀感。
由于高度近视者的巩膜变长,弹性会明显下降,一旦出现高眼压,患者常感觉不到症状,所以轻易忽视,但是视力却在患者未察觉的情况下逐步下降。
原发性开角型青光眼患者初期会有轻度视物模糊,晚期会有视野缩小,原发性闭角型青光眼急性发作时视力可高度减退,有时只有光感。
3、虹视现象由于青光眼患者眼部存在房水动态循环障碍,从而易引起眼角膜水肿,视野会出现异常折光反应。
青光眼患者在白天看日光或是在夜间看灯光时,视野内可见五彩光圈,并且有一定的规律性,一般中间为绿色,外圈为蓝紫色,最外圈则为红橙色,医学上将这种异常折光称之为虹视。
青光眼基本知识 1.什么是青光眼? 青光眼(Glaucoma)是一组以特征性视神经萎缩和视野缺损为共同特征的疾病,病理性眼压增高是其主要危险因素之一。眼压升高的水平和视神经对压力损害的耐受性,与青光眼视神经萎缩和视野缺损的发生、发展有关。青光眼是主要致盲眼科疾病之一,有一定遗传趋向。在患者的直系亲属中,10%~15%的个体可能发生青光眼。
2.眼压与青光眼的关系? 眼压是眼球内容物作用于眼球内壁的压力。从临床角度,正常眼压的定义应该是不引起视神经损害的眼压水平。但由于视神经对眼压的耐受性有很大的个体差异,因此,正常眼压不能以某一准确数值来定义。正常人眼压平均值为16mmHg(1mmHg=0.133kPa),标准差3mmHg。从统计学概念出发,通常将正常眼压定义在10~21mmHg范围。实际上,正常人眼压并非呈正态分布,而是略偏右侧。因此,不能机械地把眼压>21mmHg认为是病理值。临床上,一些人的眼压虽已超越统计学正常上限,但长期随访并不出现视神经和视野损害,称为高眼压症;而有些人的眼压在正常范围,却发生了典型的青光眼视神经萎缩和视野缺损,称为正常眼压青光眼。这说明高眼压并非都是青光眼,而正常眼压也不能排除青光眼。此外,也有部分患者在眼压得到控制后,视神经萎缩和视野缺损仍然进行性发展,这提示除眼压外,还有其他因素参与青光眼的发病。糖尿病、心血管疾病、近视眼也是青光眼常见的危险因素。
正常人和青光眼患者的眼压分布有一定的重叠。眼压升高不是青光眼发病的惟一危险因素,但这并不意味着眼压测量不重要。实验性青光眼和继发性青光眼的病理过程都证实,眼压升高是引起视神经、视野损害的重要因素。眼压越高,导致视神经损害的危险性越大。因此,认识正常眼压及病理性眼压,对青光眼的诊断和治疗都有很大意义。
3.青光眼是如何分类的? 青光眼分为原发性、继发性、混合性、先天性,原发性又分为闭角“型和开角型。闭角型有急性和慢性以及恶性青光眼之分。开角型有慢性、单纯性、低眼压性和房水分泌过多性之分。我们将介绍其中几种与老年人密切相关又危害视功能的青光眼。
4.什么叫急性闭角型青光眼? 急性闭角型青光眼发病的主要原因是虹膜周边部的房角被堵塞,房水不能排出而使眼压升高。患者多为浅前房或房角窄者,当晶状体相对增大时,使晶状体隔膜向前移,它与虹膜紧贴,致房水从后房流经晶状体与虹膜间隙时受到的阻力增加,形成生理性瞳孔闭锁,导致后房的压力升高,将周边部虹膜向前推而膨隆使房角变窄或堵塞。
5.哪些诱因影响可致眼压升高? (1)瞳孔散大。如药物性散大、在黑暗处时间久或精神因素等引起瞳孔散大后,虹膜阻塞房角,房水不能排出导致眼压升高。 (2)瞳孔缩小。如使用强缩瞳剂后,瞳孔缩小致虹膜与晶状体紧贴,产生瞳孔阻滞而使眼压升高。
(3)血管神经因素。当血管神经调节中枢功能紊乱,引起血管舒缩失调,一方面使毛细血管扩张,血管渗透性增加,造成睫状体水肿,向前移位而堵塞房角;另一方面可使房水生成过多,后房压力增高,使周边虹膜前移阻塞房角。闭角型青光眼发作多在精神紧张、过度疲劳、情绪波动的情况下,可能与血管舒缩功能失调有关。
6.急性闭角型青光眼有哪些临床表现? 急性闭角型青光眼临床分为六期。 (1)临床前期。当一眼急性发作确诊后,另一眼即使没有任何症状也可以诊断为临床前期;或指一眼曾有发作病史,另眼检查有前房浅、房角窄者;或无发作病史但做激发试验呈阳性。同时存在前房浅、房角窄者均为临床前期。应行预防性虹膜周边切除手术。
(2)先兆期。患者多因疲劳后出现鼻根及眼眶部发酸、眼胀、头痛、视力轻度减退,有时发生虹视现象,如彩虹一样病人多能说出其形状、大小和色泽,它的产生是由于眼压升高造成眼内液循环障碍,引起角膜上皮水肿,角膜屈光发生改变所致。此时如经睡觉休息,症状多能自行缓解;如反复发作,则发作时间由短到长,间隔时间由长变短,症状由轻到重,进入急性发作期。此期眼部检查可见球结膜轻度睫状充血,角膜透明度稍有减退,前房略变浅,瞳孔变化不明显,眼压小有增高或正常,房角开放,房水排出不受阻。 (3)急性发作期。患眼突然起病发作,出现剧烈疼痛,同时伴有同侧偏头痛,恶心,呕吐,全身体温升高,脉搏加快,血压升高,视力急骤下降。检查患眼视力为眼前手动或光感,眼压明显增高多在50 mmHg以上,眼球坚硬如石,球结膜睫状体或混合充血、水肿、角膜水肿呈毛玻璃状,角膜后壁有棕色沉着物,前房极浅,房角大部关闭或出现粘连,前房有闪光或浮游物,虹膜水肿,隐窝消失,长时间高眼压可以使虹膜萎缩,在角膜后壁和虹膜表面有色素颗粒沉着。由于高眼压使瞳孔呈竖卵圆形中度散大,对光反应消失,虹膜发生后粘连,晶状体前囊下出现各种形状的混浊,称为青光眼斑。眼底出现视神经乳头充血、水肿,有动脉搏动,静脉扩张或小片状视网膜出血。此期抢救不及时则可导致失明。
(4)间歇期。急性闭角型青光眼经过急性发作后可自行缓解,或经药物治疗后使眼压得以控制,房角重新开放,症状减轻或暂时消退而进入间歇期。间歇期的主要诊断标准是:①有明确的小发作史。②房角开放或大部分开放。③在不用药或单用少量缩瞳剂时,眼压即能稳定在正常水平;但由于瞳孔阻滞等情况仍存在,随时可以复发。眼部检查仅见前房浅,房角窄。
(5)慢性期。大多数患者经急性发作后症状缓解而进人慢性期。但终因房角关闭时间过长,造成周边部虹膜与房角部小梁组织发生永久性粘连,房水排出受阻或不畅,眼压仍偏高,还存在较轻微的症状并逐渐消退。检查时可见虹膜萎缩,瞳孔仍中度散大,形状不规则,晶状体有青光眼斑。眼底视神经乳头发生萎缩变苍白并有病理性陷凹,视野呈管状,最后失明进入绝对期青光眼。 (6)绝对期。患者视力完全消失,有头痛、眼胀或明显眼痛等刺激症状。检查可见球结膜轻度睫状充血,角膜上皮轻度水肿,有时出现大泡或上皮剥脱,或发生带状混浊,前房极浅,虹膜萎缩并有大量新生血管,瞳孔缘色素层外翻,晶状体混浊,巩膜出现葡萄肿,严重者眼球破裂,晚期整个眼球变性,睫状体功能减退,眼压低于正常,最后眼球萎缩,常常发生角膜溃疡或全眼球炎,形成眼球痨。
7.急性闭角型青光眼应做哪些检查? (1)病史。可有家族史。一般有环境、情绪等影响的因素。了解视网膜有无病变,近期是否做过激光或手术治疗,用过何种药物等。 (2)症状。突然发作的半侧头痛,同侧眼痛,视物不清或视力急剧下降,伴恶心、呕吐。
(3)裂隙灯检查。急性发作时可看到角膜水肿、浅前房、棕色KP、虹膜后粘连、虹膜扇形萎缩、瞳孔中等度散大、前房见细胞,房水闪辉阳性,有时可见青光眼斑。 (4)眼压。多在50mmHg以上。
(5)房角镜检查。如角膜水肿,可局部用高渗剂使角膜透明(如甘油)。压迫房角镜观察小梁网阻滞是否可恢复。眼压下降后,患眼房角检查确定房角是否开放和新生血管是否存在。 (6)眼底检查。观察是否有中央静脉阻塞,出血或视杯出现。如视杯明显有病理性改变,治疗刻不容缓。
8.可疑青光眼患者的诊断步骤有哪些? (1)病史。50岁以上女性多发,晚间情绪激动时易发作虹视。一般经休息后可自然好转。
(2)测量眼压及暗室俯卧试验。 (3)裂隙灯及房角镜检查。 (4)A超测量前房深度及眼轴。 (5)立体眼底照相。 (6)自动视野检查。 9.急性闭角型青光眼应与哪些病做鉴别诊断? (1)其他原因引起的急性眼压升高,但房角为开角: ①青光眼睫状体炎综合征。单眼眼压升高,反复发作,前房见细胞,房闪轻微,羊脂状KP少而大,患眼一般无充血及疼痛。
②炎症性开角型青光眼。中重度前房炎症反应。 ③球后出血或炎症。眼球突出及运动受限。
④外伤性(溶血性)青光眼。有外伤史,前房可见红细胞。 ⑤色素性青光眼。深前房,运动或散瞳后前房中见浮游细胞。辐射状虹膜透照缺损。 (2)其他原因引起的急性眼压升高,房角为闭角: 新生血管或炎症反应机化膜牵拉房角关闭,瞳孔缘或小梁网可见异常走行的新生血管。
晶状体虹膜隔前移导致房角机械性关闭,如晶状体诱导的(如晶状体膨胀引起瞳孔阻滞);脉络膜脱离(浆液性或出血性)一般见于手术后眼底镜或B超可辅助诊断;视网膜激光术后脉络膜水肿或视网膜手术放置环扎带;眼后段肿瘤(如脉络膜或睫状体黑色素瘤);虹膜周边前粘连,眼压不是急性升高,常由于葡萄膜炎、激光小梁成形术或虹膜角膜内皮综合征等引起。
10.急性闭角型青光眼应如何治疗? 急性闭角型青光眼的临床前期、先兆期、间歇期,可以首选YAG激光虹膜打孔术或周边虹膜切除术。
(1)急性发作时应进行如下治疗: 发作时联合用药:①局部用2%毛果芸香碱滴眼液,每10min滴1次,共滴1h;②球后注射2%普鲁卡因2ml;③口服50%甘油盐水。60~120ml/次;④口服乙酰唑胺,首次500mg;⑤用药的同时按摩眼球。 以上用药后2h,若眼压下降,必须检查视力及测量眼压,以判断视功能的损害程度及制定下一步的治疗。
若眼压不能控制,应即刻静脉滴注20%甘露醇250~500ml。 若眼压再不能控制,应即刻作青光眼滤过手术(高眼压下手术,必须由有经验的青光眼专业医师进行)。
若眼压下降至正常,可逐渐减少毛果芸香碱和乙酰唑胺用量和次数,至停药或仅用低浓度药物眼压仍能维持正常,再根据前房角开放情况选择药物、激光或手术治疗。如减药不能维持眼压则需尽早手术。
(2)慢性期的治疗:在用以上药物控制不理想时,应尽早做青光眼滤过手术。 (3)绝对期的治疗:此期用药物治疗一般是无效的,绝对不可以长期口服降眼压药物,以免损害肾脏功能。对于疼痛难忍者,主要采取睫状体破坏性手术治疗,如二极管睫状体光凝或睫状体冷冻术。
(4)若为白内障膨胀性青光眼,应先用降眼压药物将眼压控制在近于正常水平,尽早摘除自内障。必要时联合青光眼滤过手术。
(5)闭角型青光眼为双眼科疾病,对于已发作眼的对侧眼(临床前期眼)的情况,必须告知病人,尽快做预防性手术,如激光治疗或周边虹膜切除术,否则随时都可以在一定的诱因影响下引起急性发作,甚至在2~3年内视力完全丧失。 11.药物治疗和手术治疗的患者应注意哪些事项?
(1)对药物治疗的患者,每月测量眼压,并根据眼压的情况更换眼药,调节眼药