2016年最新乙型肝炎肝硬化代偿期诊断及治疗标准流程
- 格式:docx
- 大小:28.18 KB
- 文档页数:7

'()*)12-C8/+,DE孙亚朦,尤 红(首都医科大学附属北京友谊医院肝病中心,国家消化系统疾病临床医学研究中心,北京100050)摘要:肝硬化是慢性乙型肝炎疾病进展的重要阶段,明确肝硬化严重程度对评估预后至关重要,目前以肝硬化并发症为基础的临床分期应用广泛,而病理分期仍有待细化。
治疗方面,2015年各肝病学会相继更新了慢性乙型肝炎诊疗指南,乙型肝炎肝硬化的抗病毒治疗较前更加积极。
预后方面,有效的抗病毒治疗实现了早期肝硬化的逆转,降低了肝病相关终点事件的发生,但逆转的机制仍有待进一步探讨。
关键词:肝炎,乙型,慢性;肝硬化;治疗;预后;述评中图分类号:R575.2 文献标志码:A 文章编号:1001-5256(2016)06-1036-04AdvancesinstagingandtreatmentofhepatitisBcirrhosisSUNYameng,YOUHong.(LiverResearchCenter,BeijingFriendshipHospital,CapitalMedicalUniversity,NationalClinicalResearchCenterforDigestiveDiseases,Beijing100050,China)Abstract:LivercirrhosisisanimportantstageoftheprogressionofchronichepatitisB,anditisofgreatsignificancetoclarifytheseverityoflivercirrhosisinevaluatingprognosis.Atpresent,theclinicalstagingbasedonthecomplicationsoflivercirrhosisiswidelyused,butpathologicalstagingstillneedstoberefined.Intheaspectoftreatment,liverdiseaseassociationsupdatedtheguidelinesforthediagnosisandtreatmentofchronichepatitisBin2015,andtheantiviraltherapyforhepatitisBcirrhosishasbecomemoreactive.Asfortheprognosis,effectiveantiviraltreatmentrealizesthereversionofearlycirrhosisandreducestheincidenceofliver-relatedcomplications,butthemechanismofreversionawaitsfurtherinvestigation.Keywords:hepatitisB,chronic;livercirrhosis;therapy;prognosis;editorialdoi:10.3969/j.issn.1001-5256.2016.06.003收稿日期:2016-02-05;修回日期:2016-02-05。

肝硬化的诊断、分期及治疗原则肝硬化是医院肝胆外科较为常见的一种疾病,其往往是通过各种慢性肝病发展起来的,会对患者的肝脏功能造成极大的伤害。
在我国及南亚地区,肝硬化的发病率约为3.68:1,患者群体中,多数患者会在45~75岁时因病死亡。
研究表明,我国大多数肝脏疾病患者的肝硬化是由病毒性肝炎病毒引起的,今天就给大家科普一下肝硬化诊断、分期和治疗原则的那些事。
1、肝硬化基本情况作为一种慢性肝病,肝硬化是在一种或多种病因反复作用下,患者肝脏逐渐变形、硬化而形成的一种肝损伤疾病。
患有肝硬化疾病后,患者在代偿期的表现并不明显,疾病发展到失代偿期后,患者的症状表现逐渐清晰,其中多数患者有食欲退减、恶心、消瘦的表现,有的患者还会出现黄疸、面部黑黄、皮肤色素沉着等问题。
当疾病未能得到有效治疗或治疗效果不理想时,部分患者还会并发差社会功能消化道出血、胆石症、感染和肝性脑病等并发症状,严重地影响了患者的身心健康和生命安全。
临床研究表明,肝硬化患者的临床特征较为明显,其中除肝脏慢性炎症、弥漫性纤维化、假小叶外,多少肝硬化患者还有再生结节和肝内外血管增殖特征表现。
从致病因素来看,造成肝硬化的病因类型众多,其中肝炎病毒、脂肪性肝病、免疫疾病是造成肝硬化的重要原因,部分患者发病还和药物或化学毒物、胆汁淤积、循环障碍有关,此外遗传、寄生虫感染、代谢疾病等都是引起肝硬化的重要因素。
2、肝硬化的临床诊断病理组织学上诊断肝硬化的标准是“弥漫性肝纤维化伴假小叶形成”。
从诊断过程来看,肝穿刺检查具有一定的创伤,这使得其难以在临床上大范围使用。
近年来,无创的肝纤维化检查手段得到了应用,其在早期肝硬化诊断中具有积极作用,从诊断方法来看,除APRI、FIB-4、肝脏瞬时弹性测定等都是较为常用的诊断方式,其中,APRI和FIB-4需要测定血液的相关指标,而肝脏瞬时弹性对于影像学技术方法的依赖较大。
通过这些无常无创检查手段的应用,能实现肝纤维化、肝硬化问题的准确判断。

入院诊断:1.乙肝后肝硬化失代偿期;
2.腹水;
3.自发性腹膜炎;
4.低蛋白血症。
诊治经过:根据病史资料及入院诊断,给予脱氧核苷酸钠护肝、头孢唑肟钠抗感染、补液、利尿等对症治疗,并补充
1.呋塞米40mg,口服,每日1次;
3.头孢唑肟钠2g+生理盐水100ml,静
肝硬化失代偿期的主要表现为肝细胞功能减退以及门静脉高压。
在肝细胞功能减退方面,患者大多伴随不同程度的乏力、体重减轻、蜘蛛痣、肝掌、面色晦暗以及毛细血管扩张等症状,部分患者还会出现厌食、腹胀,对脂肪以及蛋白质类食物的整体耐受性较差。
轻微反应表现为腹泻,随着疾病的持续进展,会逐渐表现出中毒性肠麻痹等问题。
此外,乙肝后肝硬化失代偿期会影响机体凝血酶原和其他凝血因子合成,在脾功能亢进的情况下,血小板可能减少,表现为鼻出血、牙龈出血或者呕血等。
部分男性患者可出现性欲减退、乳房增大,女。

了解代偿期与失代偿期肝硬化肝硬化是一种由于长期的肝脏损伤和炎症引起的慢性肝病,其特征是肝脏组织的结构和功能的进行性破坏,最终导致肝功能丧失。
在肝硬化的发展过程中,代偿期和失代偿期是两个重要的阶段。
了解这两个阶段对于患者的诊断、治疗和预后评估都具有重要意义。
1. 代偿期代偿期是指在肝硬化早期,肝脏仍然能够通过一系列代偿机制来维持其基本功能。
在这个阶段,肝脏受损但仍能正常工作,患者可能没有明显的症状或体征。
然而,这并不意味着疾病没有进展,而是肝脏通过增加肝细胞数量、改变肝脏内血液循环和代谢等方式来弥补功能损失。
在代偿期,肝硬化的诊断主要依靠临床症状、体征和实验室检查。
常见的症状包括乏力、食欲不振、腹胀、消化不良等,体征可能包括肝大、脾大、腹水等。
实验室检查可以发现肝功能异常,如血清谷丙转氨酶(ALT)、谷草转氨酶(AST)升高,血清白蛋白降低等。
治疗方面,代偿期的肝硬化主要通过控制病因、改善生活方式和药物治疗来延缓疾病进展。
例如,对于病毒性肝炎引起的肝硬化,抗病毒治疗可以减少炎症和肝损伤,从而延缓疾病进展。
此外,患者需要遵循健康饮食、戒酒戒烟、定期复查等建议,以保持肝脏功能的稳定。
2. 失代偿期失代偿期是肝硬化进展到晚期的阶段,此时肝脏的功能已经丧失到无法维持正常生理代谢的程度。
患者的症状和体征明显加重,疾病对身体的影响也更为严重。
常见的症状包括黄疸、肝性脑病、肝肾综合征等,体征可能包括腹水、肝脾明显肿大等。
在失代偿期,肝功能的丧失使得患者需要接受更积极的治疗。
这可能包括肝移植、药物治疗、减轻症状的措施等。
肝移植是最有效的治疗方法,可以恢复患者的肝功能,但由于供体的限制和手术风险,只有部分患者可以进行此项手术。
药物治疗主要是通过控制病因、减轻症状和预防并发症来改善患者的生活质量。
总结起来,了解代偿期与失代偿期对于肝硬化患者的诊断、治疗和预后评估具有重要意义。
代偿期是肝硬化早期,肝脏通过代偿机制来维持其基本功能;而失代偿期是肝硬化晚期,肝脏功能丧失到无法维持正常生理代谢的程度。

肝硬化失代偿期临床路径(一)适用对象:第一诊断为肝硬化失代偿期(二)诊断依据:根据《实用内科学》(复旦大学医学院编著,人民卫生出版社,2005年9月第12版)、《肝硬化门静脉高压食管胃静脉曲张出血的防治共识(2008杭州)》(中华医学会消化病学分会、中华医学会肝病学分会、中华医学会消化内镜学分会)、《临床诊疗指南-消化系统疾病分册》(中华医学会编著,人民卫生出版社),《2004年美国肝病学会肝硬化腹水的治疗指南》等国内、外临床诊疗指南。
1.符合肝硬化失代偿期诊断标准:包括肝功能损害、门脉高压的临床表现、实验室检查及影像学检查。
2.有腹水的体征和影像学结果:腹胀、腹部移动性浊音阳性等;腹部超声或CT检查证实存在腹腔积液。
3.有肝性脑病神经精神症状及体征,或虽无神经精神症状及体征,但神经心理智能测试至少有两项异常,有引起肝性脑病的诱因,排除其他引起神经精神症状的原因。
4.有肝硬化门脉高压食管胃静脉曲张破裂出血。
(三)治疗方案选择:若患者为肝硬化腹水转肝硬化腹水路径;若患者为肝硬化肝性脑病转肝硬化肝性脑病路径;若患者为肝硬化合并食管胃底静脉曲张破裂出血转肝硬化合并食管胃底静脉曲张破裂出血路径。
肝硬化并发肝性脑病临床路径一、肝硬化并发肝性脑病临床路径标准住院流程(一)适用对象。
第一诊断为肝硬化并发肝性脑病(ICD-10:K72.903伴K74.1-K74.6/K70.301/K71.701/K76.102/P78.8/A52.7↑K77.0 *)。
(二)诊断依据。
根据《实用内科学》(陈灏珠主编,人民卫生出版社,2005年,第十二版)。
1.肝硬化病史。
2.有神经精神症状及体征,或虽无神经精神症状及体征,但神经心理智能测试至少有两项异常。
3.有引起肝性脑病的诱因。
4.排除其他引起神经精神症状的原因。
(三)治疗方案的选择。
根据《实用内科学》(陈灏珠主编,人民卫生出版社,2005年,第十二版)。
1.去除诱因。
2.对症及支持治疗。

肝硬化的诊断与治疗肝硬化(hepatic cirrhosis)是一种常见的由不同病因引起的慢性、进行性、弥漫性肝病。
是在肝细胞广泛变性和坏死基础上产生肝纤维组织弥漫性增生,并形成再生结节和假小叶,导致正常肝小叶结构和血管解剖的破坏。
病变逐渐进展,晚期出现肝衰竭、门脉高压和多种并发症,是严重和不可逆的肝疾病。
在我国肝硬化是消化系统常见病,并发症的病死率高,主要由感染乙型肝炎病毒引起,近年来酒精性肝病比例有上升趋势。
【临床表现】起病常隐匿,早期可无特异性症状、体征,根据是否出现黄疸、腹水等临床表现和食管静脉出血、肝性脑病等并发症,可将肝硬化分为代偿期和失代偿期。
1.代偿期肝硬化代偿期肝硬化病人无特异性症状。
常在体检或手术中发现。
可有食欲缺乏、乏力、消化不良、腹泻等非特异性症状。
临床表现同慢性肝炎,鉴别常需依赖肝病理。
2.失代偿期肝硬化(1)症状:食欲缺乏,有时伴恶心,呕吐,乏力,腹胀,腹痛,常为肝区隐痛,腹泻,体重减轻,可出现牙龈、鼻腔出血、皮肤黏膜紫斑或出血点,女性常有月经过多等出血倾向。
内分泌系统失调:男性有性功能减退,男性乳房发育,女性常有闭经及不孕;糖尿病发病率增加,表现为高血糖、糖耐量试验异常、高胰岛素血症和外周性胰岛素抵抗。
进展性肝硬化伴严重肝细胞功能衰竭病人常发生低血糖。
出现昼夜颠倒、嗜睡、兴奋等神经精神症状。
(2)体征:常呈慢性病容,面色黝黑,面部有毛细血管扩张、口角炎等。
皮肤表现常见血管蛛、肝掌,可出现男性乳房发育,胸、腹壁皮下静脉可显露或曲张,甚至脐周静脉突起形成水母头状,静脉可听到静脉杂音。
黄疸常提示病程已达到中期,随着病变进展而加重。
1/3病人常有不规则发热,与病情活动及感染有关。
腹水、肝性胸腔积液、下肢水肿常发生在晚期病人。
肝在早期肿大,晚期坚硬缩小、肋下常不易触及。
35%~50 %病人有脾大,常为中度,少数重度。
【诊断和鉴别诊断】1.诊断主要依据为:①有病毒性肝炎、长期饮酒等有关病史;②有肝功能减退和门静脉高压征的临床表现;③肝质地坚硬有结节感;④肝功能试验常有阳性发现;⑤肝活组织检查见假小节形成。

肝硬化国家补助流程肝硬化(Hepatic Cirrhosis),指以多种病因及其他原因造成肝细胞死亡,活性组织萎缩和重塑,以及增生分化结构改变,在肝脏中形成脂肪及纤维组织,导致肝脏生理功能损伤及罕见病症,形成明显的肝损害性改变,并将会导致肝衰竭的一类慢性肝脏疾病,多与肝病患者的饮酒和家系继发性肝病有关。
1. 了解国家肝硬化补助的支持标准根据国家肝硬化补助章程,肝硬化补助申请支持标准包括但不局限于以下条件:1)肝硬化病因的明确性;2)重度的肝衰竭;3)达到国家肝硬化补助标准;4)有可持续的治疗及护理;5)有活动能力,如果没有活动能力,则有足够支持手段;6)有足够的家庭社会支持;7)达到国家肝硬化补助方案的支持要求。
申请肝硬化补助的患者必须符合以下条件:1)拥有统一的身份证;2)确诊肝硬化;3)住院病案首页及门诊病历;4)住院及门诊费用清单;5)治疗、药物及护理情况;6)其他经费支持要求。
3. 肝硬化补助申请程序(1)首先申请人需携带发病前180天内居住在本市的统一身份证、医疗凭证及其他相关申请材料前往医疗机构开具肝硬化诊断证明,确定病情符合国家肝硬化补助的标准。
(2)随后将上述材料准备齐全后前往社区卫生服务中心或医疗机构登记,进行肝硬化补助登记。
(3)拟登记人必须填写申请表,并准备申请材料,如:国家肝硬化确诊证明、病案首页、血常规、肝脏功能(肝功能SMA-20)报告等,由医疗机构审核后提交申请机构提交申请。
(4)在提交肝硬化补助申请后,由当地社会保障行政部门审核,认可的申请将会通过就医发放,具体金额及支付时间将根据病情程度和经济水平发放。
4. 常见问题(1)家属不能领取肝硬化补助吗?家属不能直接领取肝硬化补助,需要患者本人持身份证正确及其他凭证前往医院领取。
(2)肝硬化补助的支付标准是什么?支付标准是根据病情程度及家庭收入情况而定,标准时间以一个月为单位,补助金额最高6000元/月。
在患者被诊断有肝硬化后,仅能在三个月内提出补助申请,超过时间将无法申请补助。
失代偿期肝硬化诊疗规范诊断失代偿期肝硬化诊断依据:①有病毒性肝炎、长期大量饮酒等可导致肝硬化的有关病史;②有肝功能减退和门静脉高压的临床表现;③肝功能试验有血清白蛋白下降、血清胆红素升高及凝血酶原时间延长等指标提示肝功能失代偿;④B 超或CT提示肝硬化以及内镜发现食管胃底静脉曲张。
肝活组织检查见假小叶形成是诊断本病的金标准。
代偿期肝硬化的临床诊断常有困难,对慢性病毒性肝炎、长期大量饮酒者应长期密切随访,注意肝脾情况及肝功能试验的变化,如发现肝硬度增加,或有脾大,或肝功能异常变化,B超检查显示肝实质回声不均等变化,应注意早期肝硬化,必要时肝穿刺活检可获确诊。
完整的诊断应包括病因、病期、病理和并发症,如“乙型病毒性肝炎肝硬化(失代偿期),大结节性,合并食管静脉曲张破裂出血”的诊断。
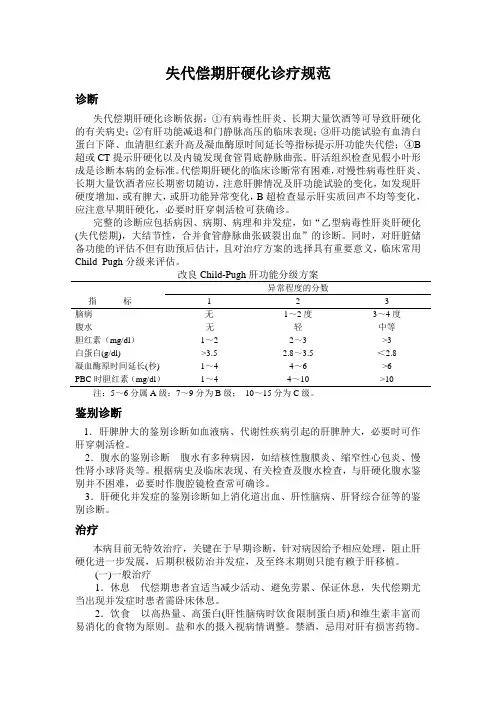
同时,对肝脏储备功能的评估不但有助预后估计,且对治疗方案的选择具有重要意义,临床常用Child_Pugh分级来评估。
改良Child-Pugh肝功能分级方案指标异常程度的分数1 2 3脑病无1~2度3~4度腹水无轻中等胆红素(mg/dl)1~2 2~3 >3白蛋白(g/dl) >3.5 2.8~3.5 <2.8凝血酶原时间延长(秒) 1~4 4~6 >6PBC时胆红素(mg/dl)1~4 4~10 >10 注:5~6分属A级;7~9分为B级;10~15分为C级。
鉴别诊断1.肝脾肿大的鉴别诊断如血液病、代谢性疾病引起的肝脾肿大,必要时可作肝穿刺活检。
2.腹水的鉴别诊断腹水有多种病因,如结核性腹膜炎、缩窄性心包炎、慢性肾小球肾炎等。
根据病史及临床表现、有关检查及腹水检查,与肝硬化腹水鉴别并不困难,必要时作腹腔镜检查常可确诊。
3.肝硬化并发症的鉴别诊断如上消化道出血、肝性脑病、肝肾综合征等的鉴别诊断。
治疗本病目前无特效治疗,关键在于早期诊断,针对病因给予相应处理,阻止肝硬化进一步发展,后期积极防治并发症,及至终末期则只能有赖于肝移植。

失代偿期肝硬化诊疗规范诊断失代偿期肝硬化诊断依据:①有病毒性肝炎、长期大量饮酒等可导致肝硬化的有关病史;②有肝功能减退和门静脉高压的临床表现;③肝功能试验有血清白蛋白下降、血清胆红素升高及凝血酶原时间延长等指标提示肝功能失代偿;④B 超或CT提示肝硬化以及内镜发现食管胃底静脉曲张。
肝活组织检查见假小叶形成是诊断本病的金标准。
代偿期肝硬化的临床诊断常有困难,对慢性病毒性肝炎、长期大量饮酒者应长期密切随访,注意肝脾情况及肝功能试验的变化,如发现肝硬度增加,或有脾大,或肝功能异常变化,B超检查显示肝实质回声不均等变化,应注意早期肝硬化,必要时肝穿刺活检可获确诊。
完整的诊断应包括病因、病期、病理和并发症,如“乙型病毒性肝炎肝硬化(失代偿期),大结节性,合并食管静脉曲张破裂出血”的诊断。
同时,对肝脏储备功能的评估不但有助预后估计,且对治疗方案的选择具有重要意义,临床常用Child_Pugh分级来评估。
改良Child-Pugh肝功能分级方案指标异常程度的分数1 2 3脑病无1~2度3~4度腹水无轻中等胆红素(mg/dl)1~2 2~3 >3白蛋白(g/dl) >3.5 2.8~3.5 <2.8凝血酶原时间延长(秒) 1~4 4~6 >6PBC时胆红素(mg/dl)1~4 4~10 >10 注:5~6分属A级;7~9分为B级;10~15分为C级。
鉴别诊断1.肝脾肿大的鉴别诊断如血液病、代谢性疾病引起的肝脾肿大,必要时可作肝穿刺活检。
2.腹水的鉴别诊断腹水有多种病因,如结核性腹膜炎、缩窄性心包炎、慢性肾小球肾炎等。
根据病史及临床表现、有关检查及腹水检查,与肝硬化腹水鉴别并不困难,必要时作腹腔镜检查常可确诊。
3.肝硬化并发症的鉴别诊断如上消化道出血、肝性脑病、肝肾综合征等的鉴别诊断。
治疗本病目前无特效治疗,关键在于早期诊断,针对病因给予相应处理,阻止肝硬化进一步发展,后期积极防治并发症,及至终末期则只能有赖于肝移植。


积聚(肝硬化)中医临床路径路径说明:本路径适合于西医诊断为肝硬化的代偿期患者。
一、积聚(肝硬化)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为积聚(TCD 编码:BNG040)。
西医诊断:第一诊断为肝硬化(ICD-10 编码:K74.601)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参照全国高等中医药院校教材《中医内科学》第七版(田德禄主编,人民卫生出版社,2002 年)。
(2)西医诊断标准:参照中华医学会传染病与寄生虫病学分会、肝病学分会联合(2000 年)及中华医学会肝病学分会、中华医学会感染病修订的《病毒性肝炎防治方案》学分会联合制定的《慢性乙型肝炎防治指南》中关于肝硬化代偿期的部分进行诊断。
(2005 年)2.疾病分期(1)代偿期(2)失代偿期3.证候诊断参照“国家中医药管理局‘十一五’重点专科协作组积聚(肝硬化)诊疗方案”。
积聚(肝硬化)代偿期临床常见证候:湿热内阻证肝脾血瘀证肝郁脾虚证脾虚湿盛证肝肾阴虚证脾肾阳虚型(三)治疗方案的选择参照“国家中医药管理局‘十一五’重点专科协作组积聚(肝硬化代偿期)诊疗方。
(中华中医药学会发布,ZYYXH/T88-2008)案”及《中医内科常见病诊疗指南》1.诊断明确,第一诊断为积聚(肝硬化)代偿期。
2.患者适合并接受中医治疗。
(四)标准住院日为≤28 天。
(五)进入路径标准1.第一诊断必须符合积聚(TCD 编码:BNG040)和肝硬化(ICD-10 编码:K74.601)的患者。
2.疾病分期属于代偿期(活动性),肝功能(ALT、AST、TB)异常者。
3.患者同时具有其他疾病,但在住院期间不需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)血常规、尿常规、便常规(2)肝功能、肾功能、血糖、血脂、电解质(3)凝血功能(4)甲胎蛋白(5)腹部超声(6)病原学筛查(乙肝、丙肝等)2.可选择的检查项目:根据病情需要而定,如自身免疫抗体、遗传学检查、肝纤维化指标、电子胃镜、肝组织病理检查等。
肝硬化失代偿期临床路径一、肝硬化失代偿期临床路径标准住院流程(一)适用对象。
第一诊断为肝硬化失代偿期(ICD-10: K74.607)(二)诊断依据。
根据《内科学》(人民卫生出版社,第9版),《肝硬化诊治指南》(中华医学会肝病学分会)1.具备肝硬化的诊断依据:存在肝功能减退和/或门静脉高压两大证据群,肝脏影像学提示肝硬化征象有助于诊断。
肝组织病理学见假小叶形成可明确诊断。
2.出现门静脉高压相关并发症如腹水、食管胃底静脉曲张破裂出血、脓毒症、肝性脑病、肝肾综合征等,或Child-Pugh 评分≥7分。
(三)治疗方案的选择。
根据《内科学》(人民卫生出版社,第9版),《肝硬化诊治指南》(中华医学会肝病学分会),《肝硬化腹水及相关并发症的诊疗指南》(中华医学会肝病学分会),《肝硬化门静脉血栓管理专家共识》(中华医学会消化病学分会肝胆疾病协作组)1.消除病因及诱因(如抗乙肝/丙肝病毒、戒酒、停用有损肝功的药物、限制过量钠盐摄入、营养状况欠佳等)。
2. 一般治疗:休息、营养支持,控制水和钠盐的摄入。
3.药物治疗:原发病的治疗、抗炎抗纤维化治疗,利尿剂、人血白蛋白、降低门脉压力等。
4.并发症防治:如腹腔积液治疗,预防自发性腹膜炎,预防消化道大出血,预防肝肾综合征及肝性脑病等。
5.其他对症治疗。
(四)标准住院日为14-21天。
(五)进入路径标准。
L第一诊断必须符合肝硬化失代偿期(ICD-10:K74.607) 疾病编码。
6.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院期间检查项目1.必需的检查项目:(1)血常规、尿常规、大便常规+潜血;(2)临床生化检验、凝血功能、甲胎蛋白(AFP);(3)心电图。
2.根据患者病情选择的项目:(1)腹部彩超、腹部MRl平扫+增强、腹部CT平扫+ 增强、超声造影、门静脉CTV、MRCP,肝脏瞬时弹性成像、胸部CT.胃肠镜检查、青I味菁绿试验、数字连接试验、脑电图、脑诱发电位检查、头颅CT、头颅MRI、心脏彩超、下肢血管彩超、胸/腹水彩超定位、骨密度、肝组织活检(经皮肝穿刺活检、经颈静脉肝穿刺活检)、门静脉测压/肝静脉压力梯度检测;(2)乙肝两对半定量、HBSAg500倍稀释、HBV DNA. 乙肝病毒基因型及耐药测定、丙肝抗体、HCV RNA、HCV 基因分型测定、甲肝抗体、戊肝抗体、铜蓝蛋白、24小时尿铜、血清铜、血清铁蛋白、肝病自身抗体、ANA谱、IgA、IgG. IgM. C3、C4、dsDNA.自身免疫性肝病IgG 谱、IgG4、ANCA、ACA.免疫固定电泳、甲状腺功能、糖化血红蛋白、微量血糖监测、血气分析、血乳酸、血氨、D-二聚体、血栓弹力图、蛋白C、蛋白S、C-反应蛋白、降钙素原、心肌酶学、肌钙蛋白I、BNPZpro-BNP.其他肿瘤标志物(如CEA. CAl99、CA125)、血型、腹水常规、腹水生化、腹水病原学检查、腹水白蛋白、腹水ADA、腹水找瘤细胞、24小时尿钠排出量、尿钠/钾比值、尿白蛋白/尿肌酎比值、24h尿蛋白定量。
乙型肝炎肝硬化失代偿期临床路径一、乙型肝炎肝硬化失代偿期临床路径标准住院流程(一)适用对象第一诊断为乙型肝炎肝硬化失代偿期K74. 602o(二)诊断依据根据《临床诊疗指南•消化系统疾病分册》(中华医学会编著,人民卫生出版社,2017年,第2版),《实用内科学》(复旦大学上海医学院编著,人民卫生出版社,2017年,第15版),《2012年AASLI)成人肝硬化腹水处理指南(修订版)》[Hepatology, 2013, 57(4):1651-1653],《2017 年肝硬化腹水及相关并发症的诊疗指南》[临床肝胆病杂志,2017,33(10): 158-174], <2018年欧洲肝病学会失代偿期肝硬化患者的管理临床实践指南》[J Hepatol, 2018, 69 (2): 406-460] 等国内外临床诊疗指南。
1.符合肝硬化失代偿期诊断标准:包括肝功能损害、Child 评分B、C级、门脉高压的临床表现、实验室检查及影像学检查。
乙肝病毒标志物阳性。
2.有腹水的症状和体征,有肝功能减退的症状,乏力、食欲减退等或原有症状加重,或新近出现腹胀、双下肢水肿、少尿等表现;腹部移动性浊音阳性、腹壁静脉曲张、腹部膨隆等。
3.有腹水的影像学结果:腹部超声、CT或MR检查证实存在腹腔积液。
(三)治疗方案的选择根据《临床诊疗指南•消化系统疾病分册》(中华医学会编著,人民卫生出版社,2017年,第2版),《实用内科学》(复旦大学上海医学院编著,人民卫生出版社,2017年,第15版), 《2012年AASLD成人肝硬化腹水处理指南(修订版)》(Hepatology, 2013, 57(4):1651-1653),《2017 年肝硬化腹水及相关并发症的诊疗指南》(临床肝胆病杂志,2017, 33(10):158-174),,《2018年欧洲肝病学会失代偿期肝硬化患者的管理临床实践指南》[JHepatol, 2018, 69 (2): 406-460] 等国内外临床诊疗指南。
编辑/杨丽伟****************感光细胞逐渐变性,最终丧失功能,就会出现失明。
视网膜色素变性患者起初多表现天黑或进入黑暗处视物不清,行动困难,至天明或光亮处视力复常;日久病情加重,视野日渐缩窄,甚至缩窄如管状,仅见眼前事物,不能看到周围空间,因而行动极为困难,最终可失明。
视网膜色素变性多与遗传(基因)有关。
在有的家族中,只有男性才患有视网膜色素变性,女性只是携带者,并没有明显的视网膜色素变性症状。
视网膜色素变性仍是临床治疗的难点,目前在国际上还没有治疗上的突破。
部分药物能在某种程度上延缓病程,如可以用一些扩血管药(如丹参),若眼压高可加用降压眼的药物。
第三军医大学附属大坪医院眼科医院院长、教授 叶剑多发性肌炎复发怎么治我发病于2012年2月初,主要表现为全身无力,蹲坐不起,说话舌头不灵活,吞咽有时挨呛,起床困难。
在广西柳州市人民医院诊断为多发性肌炎,住院治疗。
经过三个半月的治疗,肌酶基本正常。
免疫球蛋白用了55支,甲泼尼龙48毫克/天用了一1个月,后改口服32毫克,每周减4毫克;甲氨蝶呤20毫克每周推注1次。
后激素药量减到8毫克每天,甲氨蝶呤6毫克每周。
此后虽然指标正常,但症状只是稍有缓解。
我原来还有腔隙性脑梗和高血压,这两种病都控制得蛮好,就是服用甲泼尼龙后心率和血压都有些不稳定。
5月11号出院检查肝肾功能正常,但血脂和胆固醇高,尿酸也有点高。
出院后,总感觉肌力没有恢复,全身无力,容易咬舌头,感觉很困。
医生加了甲泼尼龙4毫克,甲氨蝶呤口服4颗。
请问,还有什么好的治疗和控制方案?广西 宋读者宋读者:多发性肌炎是一种以肌无力、肌痛为主要表现的自身免疫性疾病,病情容易反复,需要坚持治疗。
治疗时,对病情反复及重症患者应及时加用免疫抑制剂。
激素与免疫抑制剂联合应用可提高疗效、减少激素用量,及时避免不良反应。
你目前免疫抑制剂主要选用的是甲氨蝶呤。
甲氨蝶呤不良反应主要有肝酶增高、骨髓抑制、血细胞减少、口腔炎等。
乙型肝炎肝硬化代偿期(2016年版)
一、乙型肝炎肝硬化代偿期标准住院流程
(一)适用对象。
第一诊断为肝硬化(ICD-10:K74.100)伴慢性乙型活动性肝炎疾病编码。
(二)诊断依据。
根据《实用内科学》(陈灏珠主编,人民卫生出版社,2005年,第十二版)、《内科学》(王吉耀主编,人民卫生出版社,2013年,第二版)和中华医学会肝病分会,中华医学会感染病学分会2015年版《慢性乙型肝炎防治指南》(中华肝脏病杂志,2015,23(12):888-905)。
《欧洲营养指南》(临床营养2006,25(2)285-294)。
1.根据影像学诊断或肝组织病理学诊断,肝脏弹性扫描检查、肝功能生化学、凝血功能以及Child-Turcotte-Pugh评分等检查评估肝脏功能。
影像学、生物化学或血液学检查有肝细胞合成功能障碍或门静脉高压症证据,或肝组织学符合肝硬化诊断,不伴有食管胃底静脉曲张破裂出血、腹水或肝性脑病等并发症。
2.乙肝病毒标志物阳性,可伴或不伴HBV DNA阳性和肝功能异常。
3.排除其他原因引起的肝硬化。
(三)治疗方案的选择。
根据《实用内科学》(陈灏珠主编,人民卫生出版社,2005年,第十二版)、《内科学》(王吉耀主编,人民卫生出版社,2013年,第二版)和中华医学会肝病分会,中华医学会感染病学分会2015年版《慢性乙型肝炎防治指南》(中华肝脏病杂志,2015,23(12):888-905)。
《欧洲营养指南》(临床营养2006,25(2)285-294)。
1.隔离:血液与体液消毒隔离。
2.评估肝硬化为代偿期(Child-Pugh分级为A级);或按五期分类法评估肝硬化并发症情况,1期:无静脉曲张,无腹水;2期:有静脉曲张,无出血及腹水。
3.评估乙型肝炎病毒复制状态。
4.若HBVDNA阳性,应用核苷(酸)类药物抗病毒治疗。
5.中医中药。
(四)标准住院日为9–10日。
(五)进入路径标准。
1.第一诊断必须符合肝硬化(ICD-10:K74)伴慢性乙型活动性肝炎疾病编码。
2.符合需要住院的指征:乙肝肝硬化出现炎症活动(ATL 显著升高伴或不伴胆红素异常)。
3.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理,也不影响第一诊断的临床路径流程实施时,可以
进入路径。
(六)住院期间检查项目。
1.必需的检查项目:
(1)血常规、尿常规、大便常规+潜血;
(2)肝肾功能、胆碱酯酶、电解质、血糖、血脂、凝血功能、血氨;
(3)AFP、CEA、CA199、肝纤维化指标(PⅢP、Ⅳ型胶原、层连蛋白、透明质酸);
(4)HBsAg、HBsAb、HBeAg、HBeAb、HbcAb;HBV DNA;
(5)抗HCV;
(6)胸片、心电图、腹部B超。
(7)食管钡餐检查或胃镜检查。
2.根据患者情况可选择:
(1)铜蓝蛋白、抗HIV、RPR、甲状腺功能、自身免疫性肝病检查。
腹部增强CT或MRI;
(2)肝脏瞬时弹性成像;
(3)怀疑肝性脑病者可查血氨等;
(4)发现腹水者,需行腹水诊断性穿刺检查,包括腹水常规、生化、需氧和厌氧血培养瓶腹水细菌培养;
(5)肝硬化诊断有怀疑者,在血小板和凝血功能合格条件下,可行超声引导下肝穿刺活检术。
(七)治疗方案与药物选择。
1.一般治疗:
(1)休息,注意血液与体液隔离;
(2)热量供应:30-40kcal/Kg/d,蛋白质0.8-1.2g/kg.d,高维生素、易消化食物。
2.针对病因治疗:
存在肝硬化的客观依据时,无论ALT和HBeAg情况,若HBVDNA阳性,需要长期抗病毒治疗,初治治疗推荐选用恩替卡韦或替诺福韦酯。
酌情应用干扰素抗病毒治疗。
3. 其他对症支持治疗:
包括静脉输注护肝药物、维持水、电解质、酸碱平衡;酌情应用血浆、白蛋白支持治疗等。
避免肾损伤药物使用。
4.中医中药。
(八)出院标准。
病情稳定,治疗方案确定。
(九)变异及原因分析。
1.经治疗后,乙肝肝硬化患者肝功能严重障碍或进行性恶化,伴失代偿期并发症,如不能控制的自发性腹膜炎、肝肾综合征、食管胃底静脉曲张合并出血、肝性脑病等,则退出该路径,进入相应的临床路径。
2.经检查发现原发性肝癌,则退出该路径,进入相应的
临床路径。
二、乙型肝炎肝硬化代偿期临床表单
适用对象:第一诊断为肝硬化(ICD-10:K74)伴慢性乙型活动性肝炎
患者姓名:性别:年龄:门诊号:住院号:
住院日期:年月日出院日期:年月日标准住院日:9–10日。