糖尿病微血管病变危险因素
- 格式:pdf
- 大小:86.80 KB
- 文档页数:2



通讯作者:许宾,Email:xubin@。
收稿日期: 2012-08-11短篇论著・ ・老年糖尿病患者血管并发症相关危险因素分析刘继红,许 宾(复旦大学附属上海市第五人民医院 老年科,上海 200240)摘要:目的 探讨影响老年糖尿病患者血管并发症发生情况的危险因素。
方法 选择2010年4月-2011年10月间,我院收治的糖尿病患者320名,分别按彩色多普勒超声和眼底血管检查分为大血管病变组(MA)和微血管病变组(MV)及MA+MV组,比较它们与无血管并发症的老年糖尿病患者在以下指标上的异同:性别、空腹血糖水平(FPG)、糖化血红蛋白(HbA1C)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、总胆固醇(TC)、血清甘油三脂(TG)、病程、血压、体质量指数、吸烟与否。
结果 MA组、MV组、MA+MV组的FPG、HbA1C、LDL、TC、TG、病程、血压、吸烟人数显著高于无血管并发症组,HDL则显著低于无血管并发症组(P<0.05);而3组间的差异则并无显著性(P>0.05)。
相关性分析发现,MA 与MV存在相关性(χ2=6.3,P<0.05)。
结论 临床医生应了解以上血管并发症的危险因素,积极防治血管并发症的发生;当患者出现MA或MV其中之一时,应积极全面检查预防其它血管并发症的发生。
关键词:糖尿病;血管并发症;老年;大血管;微血管中图分类号:R 587.1 文献标识码:BStudy on risk factors of vascular complication in elderly patients with diabetesLIU Ji-hong, XU Bin(Department of Geratology, The Fifth People's Hospital of Shanghai, Fudan University, Shanghai 200240,P.R.China) Abstract:【Objective】To explore the risk factors of vascular complication in elderly patients with diabetes. 【Methods】320 diabetics were divided into three groups as MA,MV, and MA+MV by COFI and retinal vascular check. Compared some indexes with elderly diabetics without vascular complication.【Resluts】 Indexes of diabetics in these three groups ,such as FPG、HbA1C、LDL、TC、TG, course of disease, blood pressure and smoker were significantly higher than control group .On the contrary, HDL was significantly lower (P<0.05).And differences between three groups have no significant(P>0.05). There is correlation between MA and MV (χ2=6.3,P<0.05).【Conclusion】The risk factors this study referred should be taken seriously to prevent vascular complication in elderly patients with diabetes.Key words:diabetes; vascular complication; agedness; great vessels; capillaries糖尿病是一种终身性的慢性疾病,我国20岁以上人群中男性和女性糖尿病的患病率分别达10.6% 和8.8%,总体患病率已达9.7%。





・438・ 医学综述2008年2月第l4卷第3期Medical Recapitulate,Feb 2OO8,Vo1.14,No.3 脂联素与糖尿病微血管病变的关系 左黎昀(综述),李 兴(审校) (山西医科大学第二医院内分泌科,太原030001) 中图分类号:R587.2 文献标识码:A 文章编号:1006—2084(2008)03-0438-03
摘要:脂联素是脂肪细胞特异性的一种血浆激素蛋白,具有减轻胰岛素抵抗及抗炎、抗动脉粥样 硬化的特性。循环脂联素水平降低是2型糖尿病发病的独立危险因素,但在1型糖尿病循环脂联素 水平是升高的,这可能与其病程及残留胰岛8细胞的功能有关。脂联素在糖尿病微血管病变的发 生、发展中起一定作用,无论在1型还是2型糖尿病肾病,临床肾病期循环脂联素水平是显著升高 的;循环脂联素水平在重度视网膜病变组显著高于轻度或无视网膜病变组。循环脂联素水平、糖尿 病病程与重度视网膜病变独立相关。糖尿病合并微血管病变时,循环脂联素水平升高,这种变化趋 势可以为糖尿病微血管病变的早期诊断提供依据。 关键词:脂联素;糖尿病;糖尿病微血管病变
RelationshipBetwee ̄Adiponectin and Microvascular Complications of Diabetes ZUO Ⅵ仉, Xing. (Department ofE ̄twlogy,Second HospitalAffiliated to Shanx Med/ca/Un/vers/ty,Ta/yuan 030001,c ina) Abstract:Adiponectin was all adipocyte-specifie plasma hormone.It had properties of reducing insulin resis— tance,anti—inflanmmtory and anti—atheroselemsis.Reduced adipon ̄tin level was all independent risk factor iI1山e
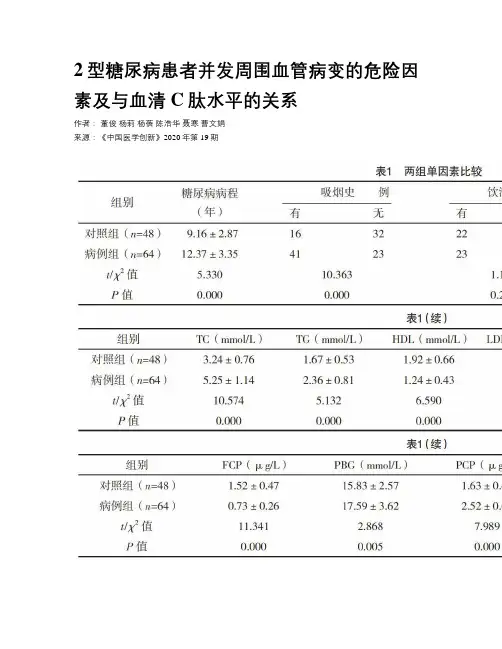
2型糖尿病患者并发周围血管病变的危险因素及与血清C肽水平的关系作者:董俊杨莉杨蓓陈浩华聂寒曹文娟来源:《中国医学创新》2020年第19期【摘要】目的:探讨2型糖尿病患者并发周围血管病变(DPVD)的危险因素及与血清C 肽水平的关系。
方法:收集2018年1月-2019年9月在本院住院的112例2型糖尿病患者的临床资料。
按照血管彩超结果,将其分为病例组(合并DPVD)64例和对照组(未合并DPVD)48例。
比较两组患者的临床资料,分析2型糖尿病患者并发DPVD的独立危险因素。
结果:两组饮酒史、DBP、BUN、Cr比较,差异均无统计学意义(P>0.05);两组的糖尿病病程、吸烟史、SBP、TC、TG、HDL、LDL-C、FBG、HbA1c、FCP、PBG、PCP比较,差异均有统计学意义(P<0.05)。
多因素logistic回归分析结果显示:糖尿病病程、TC、FBG、HbA1c是2型糖尿病患者并发DPVD的危险因素(P<0.05);FCP是2型糖尿病患者并发DPVD的保护因素(P<0.05)。
结论:糖尿病病程长、胆固醇升高、血糖升高、HbA1c升高是2型糖尿病患者并发周围血管病变的独立危险因素;FCP对糖尿病患者周围血管病变具有保护作用。
【关键词】 2型糖尿病周围血管病变危险因素[Abstract] Objective: To explore the risk factors of peripheral vascular disease (DPVD) in type 2 diabetic patients and the relationship with serum C-peptide level. Method: The clinical data of 112 patients with type 2 diabetes who were hospitalized in our hospital from January 2018 to September 2019 were collected. According to the results of color Doppler ultrasound, they were divided into case group (with DPVD) of 64 cases and control group (without DPVD) of 48 cases. The clinical data of the two groups were compared, the independent risk factors of DPVD in patients with type 2 diabetes were analyzed. Result: Compared the drinking history, DBP, BUN and Cr of the two groups, the differences were not statistically significant (P>0.05). Compared the diabetes course, smoking history, SBP, TC, TG, HDL, LDL-C, FBG, HbA1c,FCP, PBG and PCP of the two groups, the differences were statistically significant (P<0.05).Multivariate logistic regression analysis showed that diabetes course, TC, FBG and HbA1c were risk factors for DPVD in patients with type 2 diabetes (P<0.05). FCP was a protective factor for DPVD in patients with type 2 diabetes (P<0.05). Conclusion: Long duration of diabetes mellitus, elevated cholesterol, elevated blood glucose, and elevated HbA1c were independent risk factors for peripheral vascular lesions in type 2 diabetes mellitus. FCP has a protective effect on peripheral vascular lesions in diabetic patients.[Key words] Type 2 diabetes Diabetic peripheral vascular disease Risk factorsFirst-author’s address: Affiliated Hospital of Jiujiang University, Jiujiang 332000, China doi:10.3969/j.issn.1674-4985.2020.19.031糖尿病是最常見的内分泌慢性病,发病率达8%~10%。


糖尿病大血管病变关键不在血糖*导读:根据英国一项糖尿病前瞻性研究证明,血糖的严格控制可以减少糖尿病微血管并发症的发生,但是不能减少糖尿病大血管并发症的发生。
因此,糖尿病病人,尤其是伴有肥胖、高血压、血脂紊乱、高黏血症、抽烟的病人,除了控制好血糖以外,还要同时控制好导致动脉硬化的其他因素,才能有效地控制冠心病等糖尿病大血管并发症的发生。
……*70%—80%的糖尿病患者最终死于*心梗*严控血压比控制血糖对大血管病变更有针对性根据国际上的研究,单纯患糖尿病的人发生心梗的几率和单纯患冠心病发生心梗的几率是一样的。
事实证明,70%—80%的糖尿病患者最终死于心梗等终点事件。
事实上,糖尿病和冠心病不仅有着相同的遗传背景,两者之间往往还有着共同的危险因素,包括高血糖、高血压、高血脂、肥胖等。
众所周知,糖尿病患者的高血糖状态会使血液黏稠度增加,导致血管内皮损伤,促进斑块的形成,引起心梗、中风等严重后果。
然而,根据英国一项糖尿病前瞻性研究证明,强力血糖控制较传统治疗能够明显降低糖化血红蛋白水平,可是,与糖尿病相关的死亡风险,包括心肌梗死、猝死、脑卒中等并无显著降低,而严格控制血压、降低体重则可使糖尿病相关性死亡率明显降低32%,其中心肌梗死降低21%,脑卒中减少44%。
这一研究结果证明了血糖的严格控制可以减少糖尿病微血管并发症的发生,但是不能减少糖尿病大血管并发症的发生。
因此,糖尿病病人,尤其是伴有肥胖、高血压、血脂紊乱、高黏血症、抽烟的病人,除了控制好血糖以外,还要同时控制好导致动脉硬化的其他因素,才能有效地控制冠心病等糖尿病大血管并发症的发生。
*糖尿病患者血压的正常值不再是140/90mmHg*而要控制在130/80mmHg以内由于糖尿病患者在高血糖、高血脂的同时常常还会伴有高血压,而高血压同样是引起冠心病等心血管疾病的重要危险因素。
因此,除了实现血糖、血脂达标,还需积极控制心血管疾病危险因素如血压,从而有效地减少2型糖尿病心血管并发症的发生。
表1住院2型糖尿病患者一般情况分析例数Mean±SD年龄17254.54±12.9病程(年)1726.18±5.24BMI16823.84±3.59腰臀比1640.91±0.06空腹血糖16611.45±5.91餐后血糖14714.78±5.09糖化血红蛋白1589.51±2.30C空腹1441.82±1.71C餐后1444.4±3.49
表2社区住院2型糖尿病患者用药情况分析入院时应用未用出院时应用未用二甲双胍58(33.7)114(66.3)20(11.6)152(88.4)胰岛素增敏剂10(5.8)162(94.2)1(0.6)171(99.4)阿卡波糖12(7.0)160(93.0)24(14.0)148(86.0)磺脲类91(52.9)81(47.1)21(12.2)151(87.8)非磺脲类促泌剂17(9.9)155(90.1)17(9.9)155(90.1)胰岛素26(15.1)146(84.9)一针6(3.5)166(96.5)两针115(66.9)57(33.1)三针1(0.6)171(99.4)四针12(7)160(93)
3讨论近年来社区糖尿病的防治以成为工作的重点。
本组病例,糖化血红蛋白平均水平为9.51%,提示控制不佳。在用药方面入院时磺脲类用药占52.9%,其次为双胍类占33.7,而出院时胰岛素使用率占88.6%,其中使用两针患者占66.9%。结合患者的体质指数,增敏剂用量极少,考虑与增敏剂费用贵有关,另一方面,二甲双胍用量也不多,但从平均年龄54.54岁来看,并不是双胍的禁忌,而相对于体质数23.84kg/m2而言,根据2000年WHO西太地区肥胖症特别工作组建议BMI超过23kg/m2为超重[1],
故二甲双胍使用应属于合理范围。住院患者平均病程为6.18年,空腹及餐后2小时C肽并不是太差,而胰岛素使
用率较高。需关注社区医院胰岛功能的评价方法,己利于为患者的用药方案提供可靠的依据。综上所述,根据本调查结果来看,社区住院糖尿病患者的治疗药物选择,从医务人员的专业水平上进一步提高,且社区提高相应指标的检测水平,从而为糖尿病社区防治提供良好的条件。
参考文献1.AnuuradE,ShiwakuK,NogiA,etal.ThenewBMIcriteriaforAsciansbytheregionalofficeforthewesternpacificregionofWHOaresuitableforscreeningofoverweighttopreventmetabolicsyndromeinelderJapaneseworkers.JOccupHealth2003;45:335-343.(2011—06—16收稿)
糖尿病微血管病变危险因素分析江苏省大丰市第二人民医院(224100)夏云摘要将77例T2DM患者分为3组:正常白蛋白尿组(尿白蛋白排泄率≤30mg/d)、微量白蛋白尿组(为30~300mg/
d)及临床白蛋白尿组(≥300mg/d)。结果:不同蛋白尿组之间在病程、血压、肌酐、TG、HDL、脂蛋白(α)、UACR及DR变发
生率上均有显著性差异(P<0.05),而DR患者中DN发病率亦明显升高。结论:DN与病程、血压、血脂、UACR等因素有关,病程、UACR增加是DN、DR的重要危险因素。关键词糖尿病肾病(DN);糖尿病视网膜病变(DR);危险因素
本文通过2型糖尿病(T2DM)患者临床资料分析比较,初步探讨糖尿病微血管病变的危险因素。1对象与方法选自2006年3月-2008年2月我院T2DM患者共77例,其中男性42例,女性35例,病程1周~25年,年龄28~82岁。排除疾病引起的尿白蛋白排泄率增高。按尿白蛋白排泄率分为3组:正常蛋白尿组(A组,尿白蛋白排泄率≤30mg/d),微量白蛋白尿组(B组,尿白蛋白排泄率为30~300mg/d)及临床蛋白尿组(C组,尿白蛋白排泄率≥300mg/d)。所有患者均于清晨空腹抽血测定空腹血糖(FBG)、糖化血红蛋白(HbA1c)、肌酐、尿酸、TG、TCH、LDL、HDL、脂蛋白(α),并留尿测定尿微量白蛋白及尿肌酐浓度,计算尿微量白蛋白/肌酐比(UACR)。由眼科专家作眼底镜检查,并根据《糖尿病性视网膜病变临床指南》中推荐使用的美国眼科协会和国际眼科协会2003年通过的分期标准,将上述患者分为NDR及DR。统计学处理使用SPSS17.0统计软件进行数据处理,数据采用均数±标准差(珋x±s)表示,组间比较行t检验,率
的比较用卡方检验。2结果正常蛋白尿45例,占58.44%,DN32例,发病率
为41.56%,其中微量白蛋白尿组20例,占25.97%,临床白蛋白尿12例15.59%。不同蛋白尿组之间在病程、血压、Cr、TG、HDL、脂蛋白(α)、UACR上均有显著性差异(P<0.05)。DR22例,其中有15例合并有DN,且随着DN的进
展,DR率显著增加,而糖尿病视网膜病变患者中糖尿病肾病发病率亦明显升高。见表1,2。3讨论美国Savage等对2型糖尿病患者调查表明,蛋白
尿是增加DR、神经病变和心血管病变患病率的独立相关因素〔2〕。DN病已成为欧美等西方国家人群中终末期肾衰的
主要原因,也是糖尿病致命的主要原因,主要见于病程较长、病情较重、长期高血糖症以及伴有高血压或有吸烟嗜好
·23·实用糖尿病杂志第7卷第4期JOURNALOFPRACTICALDIABETOLOGYVol.7No.4的男性病人。Mogensen将糖尿病肾病分为五期〔3〕:Ⅰ期(高功能期),肾小球滤率(GFR)增加,尿白蛋白排泄率表1不同蛋白尿组临床及生化指标比较(x±s)A组B组C组例数(男/女)45(26/19)20(11/9)12(5/7)年龄(岁)57.22±11.8857.31±12.1757.00±11.49病程(年)6.09±5.919.2±5.8111.4±3.84*BMI(kg/m2)24.99±3.2225.96±3.3524.63±2.09收缩压(mmHg)121.78±10.98139.38±18.05157.09±27.76*舒张压(mmHg)75.84±7.9279.95±10.0887.76±11.27*糖化血红蛋白(%)9.15±2.229.11±2.459.48±1.46肌酐(umol/L)60.01±25.7780.27±51.79106.7±90.30*尿酸(umol/L)310.29±84.5328.5±89.53364.0±84.74TG(mmol/L)1.79±1.242.38±2.23*2.40±1.96*TCH(mmol/L)4.74±0.884.76±0.954.92±1.88LDL(mmol/L)2.11±1.372.61±0.68*2.78±1.14*HDL(mmol/L)1.28±0.861.25±0.201.07±0.29**脂蛋白(α)(mg/L)130.67±30.45245.16±27.20*453.50±89.33**UACR(mg/g)19.98±29.5777.07±99.41*437.00±209.39**DR例数(人)778DR发生率(%)15.5635.00*66.67**注:与A组比较,*P<0.05;与B组比较,**P<0.05。(UAER)正常,肾脏体积增大;Ⅱ期(静止期),GFR正常,运动后UAER增加,肾小球基底膜增厚;Ⅲ期(早期DN)出现持续微量白蛋白尿;Ⅳ期(临床DN),出现大量白蛋白尿,GFR正常或减低;Ⅴ期(终末期肾病),GFR明显下降,出现
肾衰竭,大量蛋白尿。微量白蛋白尿是糖尿病肾病的最早证据〔4〕,临床蛋白尿期,此期干预治疗能延缓但不能肾功逆转能衰竭的进展。糖尿病视网膜病变是成人后天致盲的首位原因,影响因素众多,防治难度大。在失明的糖尿病患者中有85%左右是有糖尿病视网膜病变引起的。Wirta等观察了125例2型糖尿病患者尿蛋白与视网膜病变的关系发现尿微量白蛋白、胰岛素治疗、空腹血清HDL-胆固醇、糖尿病病期OGTT2h血糖值是糖尿病视网膜病变的重要影响因素,其中尿微量白蛋白与2型糖尿病的早期视网膜病变独立相关,而年龄、BMI、收缩压,空腹血清总胆固醇、甘油三酯、血糖、糖化血红蛋白等均不是预测视网膜病变的独立变量。〔5〕国内外许多研究提示糖尿病肾病及糖尿病视网膜病变的发生、发展具有相关性〔6〕,本研究中正常蛋白尿组视网膜病变发生率为15.56%,糖尿病肾病组视网膜病变发生率为为46.88%,且随着糖尿病肾病的进展,糖尿病视网膜病变发病率显著增加。
表2NDR及DR组临床及生化指标比较(x±s)年龄(岁)病程(年)糖化血红蛋白(%)收缩压(mmHg)舒张压(mmHg)肌酐(μmol/L)TG(mmol/L)NDR54.65±12.184.88±1.279.33±1.95128.73±12.2877.86±11.1265.26±22.301.87±1.61DR60.93±10.2510.87±6.28*8.92±1.49131.96±11.7979.75±10.4579.18±52.98*2.03±1.48表1例数(人)TCH(mmol/L)LDL(mmol/L)HDL(mmol/L)脂蛋白(α)(mg/L)UACR(mg/g)DN例数(人)DN发生率(%)NDR554.77±0.872.66±0.711.18±0.34181.41±16.4228.41±63.841730.91DR224.71±1.222.42±0.871.16±0.44329.69±64.26*133.88±28.41*1568.18
*
注:与NDR组比较,*P<0.05
参考文献1.叶任高,陆再英.内科学.第六版2004:797.2.周从容.糖尿病视网膜病变的危险因素.糖尿病药品评价
2011;8(7):40.3.宁光.内分泌学高级教程.北京:人民军医出版社,第1版
2011:351.
4.廖二元,超楚生.内分泌学.第1版.北京:人民军医出版社
2001:1548.5.廖二元,超楚生.内分泌学.第1版.北京:人民军医出版社
2001:1560.6.樊萌,刘罡.初探糖尿病视网膜病变与糖尿病肾病的相关
性.四川生理学杂志2002;28(2):88.(2011—05—27收稿)
低血糖症10例分析贵州省遵义医学院附属医院内分泌科(563003)王雪梅摘要回顾我院10例低血糖症病人临床资料。结果10例低血糖症病人引发低血糖的病因与降糖药物选择、未及时根据具体情况调整降糖药物剂量有关,老年人发病症状多以神经系统症状为主。结论选择合适降糖药物,及时调整药物剂量,避免低血糖症的发生。关键词低血糖症;及时调整将血糖药物剂量