2型糖尿病患者牙周炎认识的调查分析
- 格式:doc
- 大小:24.50 KB
- 文档页数:3

伴有2型糖尿病牙周炎患者牙周基础治疗后血糖水平和疗效观察目的研究伴有2型糖尿病的牙周炎患者在牙周基础治疗后的血糖水平变化和临床疗效。
方法选取泰安市口腔医院伴有2型糖尿病的牙周炎患者51例作为研究组,另选取无糖尿病史牙周炎患者50例作为对照组,两组均行牙周基础治疗,研究组同时行良好糖尿病治疗。
对比观察两组在治疗前和治疗后1、8、12周的斑菌指数(PLI)、探针深度(PD)、附着丧失(CAL)、龈沟出血指数(SBI)变化,以及研究组的糖化血红蛋白(HbA1c)和空腹静脉血糖(FPG)变化。
结果两组患者的各牙周临床指标(PLI、PD、CAL、SBI)在牙周基础治疗后均得到明显改善(P 0.05);研究组在治疗后1周的HbA1c和FPG无显著改善(P > 0.05),治疗后8周显著降低(P 0.05)。
结论伴有2型糖尿病的牙周炎患者在良好糖尿病治疗基础上应用牙周基础治疗,短期疗效与无糖尿病史患者疗效相当,确切而稳定,并能显著改善血糖,可在临床推广应用及进一步研究。
标签:牙周炎;2型糖尿病;牙周基础治疗;临床疗效;血糖水平牙周炎与糖尿病均为临床常见的慢性疾病,据统计,我国成人的牙周炎患病率已超过80%,是导致成人牙齿脱落、牙槽骨丧失重要原因,而糖尿病则是危害人类健康的第三大疾病,预后不良[1-2]。
自1986年由Knuuttila M和Tervone T 初次提出牙周健康状况与糖尿病控制情况有关以后,牙周炎与糖尿病的相关性研究已成为临床研究焦点之一。
大量研究表明,牙周炎与糖尿病互为高危因素,存在着双向关系:一方面,糖尿病的发生和发展将加重牙周炎症状,甚至有可能影响牙周炎的治疗效果;另一方面,牙周炎也对糖尿病的代谢产生负面影响[2-4]。
可见,对伴有2型糖尿病的牙周炎患者的治疗过程中,同时考虑两方面的因素是非常重要的。
牙周基础治疗用于治疗无系统疾病牙周炎病患的疗效已得到临床广泛认可[5]。
本次试验旨在研究伴有2型糖尿病的牙周炎患者在牙周基础治疗后的血糖水平变化和临床疗效。

牙周炎与Ⅱ型糖尿病相互影响的临床探讨摘要】目的研究分析牙周炎与II型糖尿病患者的相互影响。
方法以2009年7月~2012年1月糖尿病并牙周炎患者88例为研究对象,随机将患者分为两组,对照组仅治疗糖尿病,不给予牙周炎治疗;实验组同时治疗牙周炎和糖尿病。
观察对比两组患者治疗前后龈沟液量、龈沟出血指数、糖化血红蛋白及总胆固醇。
结果对照组与实验组患者在治疗后龈沟液量、龈沟出血指数、糖化血红蛋白及总胆固醇指标均有所好转,与治疗前比较有显著差异,p<0.05;实验组患者治疗后各指标均优于对照组患者,p<0.05,差异有统计学意义。
结论牙周炎与糖尿病有彼此促进的作用,对糖尿病合并牙周炎的患者,需要两种疾病同时治疗,可以提高治疗效果。
【关键词】牙周炎糖尿病 II型糖尿病【中图分类号】R587.1 【文献标识码】A 【文章编号】2095-1752(2013)19-0237-02糖尿病是一种由多因素引起的慢性代谢性疾病。
流行病学调查研究发现,糖尿病的患病率正呈逐年上升趋势,成为仅次于肿瘤和心血管疾病的第三大疾病[1]。
牙周病是发生在牙齿支持组织的一种疾病,主要为牙周炎,在人群发病率可以高达70%以上[2]。
关于牙周炎与糖尿病的相关性已经受到临床重视。
本次实验旨在研究分析牙周炎与II型糖尿病患者的相互影响,报告如下:1 资料与方法1.1一般资料以2009年7月~2012年1月糖尿病并牙周炎患者88例为研究对象。
入选标准:患者符合WHO1999年指定的糖尿病诊断标准,近1年内未进行牙周治疗,近3个月内未服用抗生素,牙齿数在15个以上,无其他全身疾病,无妊娠和哺乳期女性。
使用随机数字表将患者分为两组。
对照组44例,男27例,女17例,年龄最大为71岁、最小37岁,平均为(55.85±7.84)岁;糖尿病病程在2~12年,平均为(7.85±1.26)年。
实验组44例,男26例,女18例,年龄最大为72岁、最小36岁,平均为(55.17±7.92)岁;糖尿病病程在2~13年,平均为(7.66±1.28)年。



某社区老年2型糖尿病慢性牙周炎患者牙周状况的调查郑晓栋【期刊名称】《中国医药指南》【年(卷),期】2016(14)16【摘要】目的了解真如社区老年2型糖尿病慢性牙周炎患者牙周状况,为重视老年糖尿病患者的口腔治疗,加强其口腔卫生知识宣教提供理论依据。
方法选择在真如镇社区卫生服务中心糖尿病门诊就诊的老年2型糖尿病慢性牙周炎患者54例糖尿病组,同期在本中心口腔科就诊的60岁以上无全身疾病但患有慢性牙周炎患者50例为对照组。
两组对象均接受了牙周炎与糖尿病相互关系认知问卷调查及牙周指数检查。
结果在糖尿病和牙周炎互为影响的知晓率方面均存在95%以上的不知率。
糖尿病组和对照组的牙周探诊深度(PD)和附着丧失(AL)之间差异具有统计学意义(P<0.05),两组之间的龈沟出血指数(SBI)和菌斑指数(PLI)两组虽有不同,但无统计学差异(P>0.05)。
结论社区居民对糖尿病与牙周炎之间互为风险因素、互为影响认知缺乏,老年糖尿病慢性牙周炎患者的附着丧失、牙槽骨吸收程度均要严重于非糖尿病慢性牙周炎患者,社区医师应当加强糖尿病老年患者口腔卫生知识的宣传教育,在社区糖尿病管理中加入口腔护理工作是十分必要的。
【总页数】2页(P11-12)【关键词】2型糖尿病;牙周炎;老年人【作者】郑晓栋【作者单位】上海市普陀区真如镇社区卫生服务中心口腔科【正文语种】中文【中图分类】R587.1【相关文献】1.社区老年糖尿病患者牙周健康状况调查 [J], 刘文静;李刚;闫娜;胡轶;杨再永;王舒妍2.社区慢性病管理的2型糖尿病患者牙周状况与口腔保健知识调查 [J], 王丹3.社区慢性病管理的2型糖尿病患者牙周状况与口腔保健知识调查 [J], 王丹4.血糖控制对老年2型糖尿病伴慢性牙周炎患者牙周状况的影响 [J], 苏哲君;王鹏;霍峰;李毅萍;陈雪;赵维川5.社区慢性病管理的2型糖尿病患者牙周状况与口腔保健知识调查 [J], 王丹因版权原因,仅展示原文概要,查看原文内容请购买。



系统化护理对2型糖尿病伴牙周炎患者牙周治疗中的效果分析目的探讨对2型糖尿病伴慢性牙周病患者实施系统化护理的效果,为此类患者护理方案的制定提供依据。
方法将该院2014年6月—2016年12月收治的60例2型糖尿病伴慢性牙周病患者随机分为对照组和观察组,每组30例,对照组给予口腔科常规护理,而观察组在此基础上加用系统化护理,分析两组干预前后的牙龈指数(GI)及牙龈出血指数(GBI),同时采用护理满意度调查表,调查患者对护理的满意情况。
结果两组干预前GI和GBI的差异无统计学意义(P>0.05),但观察组干预后的GI和GBI均低于对照组,且相对于干预前的降低幅度高于对照组,差异有统计学意义(P<0.05);观察组的护理总满意度高于对照组,差异有统计学意义(96.67% vs 83.33%,P<0.05)。
结论在2型糖尿病伴慢性牙周炎患者牙周治疗中实施系统化护理的效果较好,不仅促进了牙周炎康复,同时提高了护理满意度。
标签:2型糖尿病;牙周病;系统化护理牙周病合并糖尿病是口腔科常见病,2型糖尿病伴慢性牙周病患者的生活质量较低,常伴有牙龈出血及牙齿松动脱落症状[1]。
牙周治疗是牙周病的标准治疗方案,但鉴于此类患者情况特殊,应在牙周治疗的基础上,给予对应的护理方案,对患者进行糖尿病和牙周病健康宣教,促进患者康复。
系统化护理是一种常见护理模式,在多种慢性病及合并症中均有较好效果,现将该院2014年6月—2016年12月收治的60例患者为研究对象,分析其护理效果,现报道如下。
1 资料与方法1.1 一般资料病例为该院门诊接诊的60例2型糖尿病伴慢性牙周病患者,其中男性38例,女性22例,年龄范围为44~65岁,平均年龄为(51.8±12.7)岁;轻度34例,重度26例。
纳入标准:①2型糖尿病且确诊时间在1年以上;②血糖控制正常未出现糖尿病严重并发症;③全口存留牙齿16颗以上;④6个月内未接受过牙周治疗。


2型糖尿病伴慢性牙周炎病人的血糖和炎性因子水平与牙周病变程度的相关性分析胡杉林【期刊名称】《安徽医药》【年(卷),期】2017(021)002【摘要】目的探讨血糖水平、肿瘤坏死因子-α(TNF-α)、白细胞介素-1(IL-1)、白细胞介素-6(IL-6)和前列腺素-2(PGE-2)炎性因子水平与糖尿病伴慢性牙周炎病人牙周病变程度的相关性.方法选择2型糖尿病伴慢性牙周炎病人102例.检测血清TNF-α、IL-1、IL-6和PGE-2.检测血浆糖化血红蛋白(HbA1C)水平,以HbA1C和胰岛素抵抗指数评估糖尿病病变程度,以牙龈指数评估牙周炎病变程度.分析血糖水平、TNF-α、IL-1、IL-6和PGE-2炎性因子水平与糖尿病伴慢性牙周炎病人疾病严重程度的相关性.结果轻、中、重度HbA1C组牙龈指数等级分布差异有统计学意义(P<0.05),Person相关性检验结果显示血糖水平与牙龈指数等级存在显著正相关(P<0.05).任意两组牙龈指数等级比较,胰岛素抵抗指数均差异有统计学意义,两者呈显著正相关(r=0.468,P=0.009).任意两组牙龈指数等级比较,血清TNF-α、IL-1、IL-6和PGE-2水平均差异有统计意义(P<0.05),血清各炎性因子与牙龈指数等级差异有统计学意义(r=0.211,P=0.044;r=0.354,P=0.023;r=0.396,P=0.017;r=0.538,P=0.011).结论2型糖尿病伴慢性牙周炎病人的血糖水平和血清TNF-α、IL-1、IL-6和PGE-2炎性因子水平与牙周病变程度呈显著正相关,治疗此类病人应该兼顾控制血糖和消除炎症.【总页数】4页(P297-300)【作者】胡杉林【作者单位】仙桃市第一人民医院口腔科,湖北仙桃 433000【正文语种】中文【相关文献】1.2型糖尿病伴慢性牙周炎患者牙周基础治疗前后血清炎性因子水平的改变 [J], 余文萍;吴楠2.牙周基础治疗对2型糖尿病伴慢性牙周炎患者血糖代谢指标及血清生化指标的影响探讨 [J], 黄桂卿3.牙周炎非手术治疗对2型糖尿病伴慢性牙周炎患者血糖控制等效果分析 [J], 林晓悦;曾今诚;蔡树玉4.2型糖尿病伴慢性牙周炎患者牙周炎症程度与血糖水平的关系 [J], 林晓琼; 陈露5.牙周基础治疗对2型糖尿病伴慢性牙周炎患者血清生化指标及血糖代谢水平的影响 [J], 段松海因版权原因,仅展示原文概要,查看原文内容请购买。
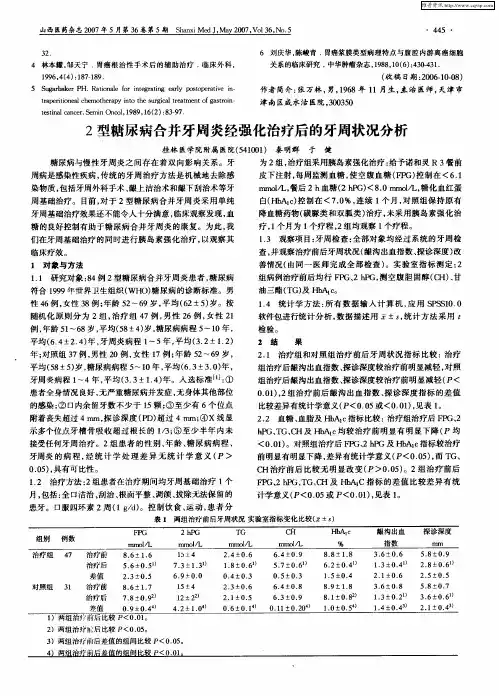
2型糖尿病患者牙周炎认识的调查分析
目的:了解2型糖尿病患者对牙周炎的认知程度。
方法:对160例确诊为2型糖尿病的患者进行问卷调查,分析其对牙周炎的认知情况。
结果:不同文化程度的糖尿病患者对牙周炎认知程度不同,但是对牙周炎相关知识普遍缺乏认知。
结论:口腔科医务工作者应加强健康教育宣传,提高糖尿病患者对牙周炎认知程度,从而提高糖尿病患者的生活质量。
标签:2型糖尿病;牙周炎;调查分析;认知情况
牙周病(periodontal disease)主要分为牙周炎和牙龈炎两类,是发生在牙齿周围组织的疾病。
牙周炎的病变同时侵犯牙龈、牙槽骨、牙周膜和牙骨质,而牙龈炎的病变主要发生在牙龈组织[1]。
糖尿病患者伴发牙周炎的风险是常人的2~3 倍。
糖尿病可增加牙周炎的易感性,牙周炎的良好治疗利于糖尿病血糖的控制。
为了解本院2007年7月~2010年12月诊治的160例2型糖尿病患者对牙周炎的认知情况,笔者进行问卷调查,现报道如下:
1 资料与方法
1.1 一般资料
本院2007年7月~2010年12月共诊治160例2型糖尿病患者,所有患者的诊断均符合1999年WHO糖尿病诊断标准[2]。
根据文化认知程度将患者分成3组:大学本科及以上组43例,其中,男20例,女23例,平均年龄(54.9±5.8)岁,平均血糖(9.83±1.47)mmol/L;大專、高中组55例,其中,男28例,女27例,平均年龄(54.5±5.6)岁,平均血糖(9.57±1.45)mmol/L;初中以下组62例,其中,男30例,女32例,平均年龄(55.7±6.4)岁,平均血糖(10.17±1.63)mmol/L。
3组患者在性别、年龄和平均空腹血糖方面差异无统计学意义(P>
0.05),具有可比性。
1.2 调查方法
参照1995 年第二次全国口腔健康流行病学抽样调查表[3],按第 3 版卞金有主编《口腔预防医学》中问卷调查项目的基本要求,编制牙周疾病认知水平问卷调查表。
内容包括患者的一般情况、患者对牙周炎症状的认识、对糖尿病与牙周炎关系的认识、牙周炎局部因素认知方面。
1.3 统计学处理
采用SPSS 16.0统计软件进行统计分析,两组间率的比较采用卡方检验,P <0.05为差异具有统计学意义。
2 结果
2.1 2型糖尿病患者关于糖尿病与牙周炎关系的认知情况
见表1。
2.2 2型糖尿病患者对牙周炎的认知
见表2。
2.3 2型糖尿病患者对牙周炎局部因素的认知
见表3。
3 讨论
牙周炎是慢性局部炎症的感染性疾病[4]。
异常的糖代谢对糖尿病牙周炎患者炎症介质的产生,有重要的作用。
糖尿病患者牙周病加重的重要发病机制是AGEs与其细胞受体(RAGE)结合增多。
AGEs是单核巨噬细胞的趋化物质,能刺激吞噬细胞释放炎症细胞因子TNF-α、IL-1、IL-2、IL-3和IL-6。
AGEs的积累,使单核细胞和中性粒细胞不能有效地杀死细菌,致使龈下菌群逐渐成熟转化,这些细菌作为慢性感染源,激惹全身系统。
糖尿病患者伴发牙周炎的风险是常人的2~3 倍。
糖尿病可增加牙周炎的易感性,牙周炎的良好治疗利于糖尿病血糖的控制[5]。
本次调查发现高学历患者对2型糖尿病患者关于糖尿病与牙周炎关系的认知的掌握程度较学历低者好,这可能与高学历患者患病后接受相关知识较多、较快有关。
大部分糖尿病患者在确诊为糖尿病后都从各方面了解糖尿病有关知识,对糖尿病的各种并发症有较为全面的认识和重视。
各组糖尿病患者对牙周炎的认知程度较接近,差异无统计学意义,各组对与牙周炎有关的局部因素都普遍缺乏认识。
口腔卫生不良造成菌斑、牙石和软垢的堆积,是影响牙周病流行和决定破坏严重程度的重要因素,人们对牙结石、食物嵌塞和吸烟是牙周炎的局部因素认知程度需要进一步提高。
当前我国经济快速发展、生活方式急剧变化,饮食结构也有很大改变。
我国糖尿病的检出率、认知程度和治疗满意度都非常低,而与糖尿病相比,牙周炎患者的检出率、认知程度和治疗满意度则更低,这说明,在我国没有对相关的科学知识及医疗知识进行广泛普及。
综上所述,牙周炎不单纯是一种局限性疾病过程,包括内分泌代谢的变化和全身炎症免疫反应的牙周炎外周反应。
认识到这一点,对于理解牙周炎和糖尿病疾病的发生、发展及两者之间的相互影响,以及牙周炎和糖尿病的预防和治疗,都有非常重要的意义。
[参考文献]
[1]杜鹃,王勤涛,朱浩,等.牙周炎和高脂血症动物模型的建立及其相关性初步分析[J].牙体牙髓牙周病学杂志,2006,16(5):246-249.
[2]叶任高,陆再英.内科学[M].5版.北京:人民卫生出版社,2001:798-819.
[3]孟焕新.牙周炎与糖尿病的关系[J].北京大学学报,2007,39:18-20.
[4]于娜,孟文忠.牙周炎与糖尿病[J].山西医药杂志,2010,39(3):242-244.
[5]李文彦.2 型糖尿病患者牙周炎认知情况调查分析[J].中国医药导报,2010,7(25):103-106.
注:“本文中所涉及到的图表、公式、注解等请以PDF格式阅读”。