ASAAHA卒中预防新指南简介
- 格式:docx
- 大小:14.53 KB
- 文档页数:2


【指南解读】2022AHAASA指南:自发性脑出血患者的管理(一、前言)专家解读团队协作,方法科学,聚焦难点,紧扣前沿2022年5月17日,美国心脏协会/美国卒中协会发布了新版自发性脑出血/出血脑卒中治疗指南,引起中国和全世界神经外科医生极大关注。
中国医师协会创伤外科医师分会、中华医学会神经外科分会颅脑创伤学组和中华医学会创伤分会颅脑创伤学组将结合最新版指南,进行中文版专家解读和视频巡讲,并在脑医汇-神外资讯平台进行连载,欢迎感兴趣的同道加入我们的队伍,与全国广大同道一起,学习指南,指导临床救治,使患者获得更好的预后。
多学科的团队合作,是自发性脑出血成功救治的关键;一份科学的指南,也是基于此。
在第一部分“前言”中,指南详细阐述了编写团队的组成与工作方式,首先对相关领域内的最新文献进行广泛检索与解析,随后由每个最熟悉该领域的专家执笔,并由其他专家进行审校与投票,提出推荐意见,再将初稿提交给多个专业委员会和独立审稿人进行审阅,最大程度的保证了指南的科学性和独立性。
指南紧扣临床治疗中的难点和细节问题进行了详细阐述。
针对“如何对自发性脑出血进行一级预防”这一重点难点,本指南介绍了影像医学方面对微小出血性疾病的最新研究进展,为未来广泛的筛查高危人群,提供了重要的依据,符合中西方共有的“上医治未病、预防胜过治疗”的哲学。
总体而言,这份指南基于高质量的临床证据基础,撰写过程体现了团队协作的精神和科学的组织方法,又紧扣前沿,具有十分重要的临床参考价值。
值得注意的是:无论是在中国、美国还是全世界,自发性脑出血都是棘手的难题,目前的任何治疗建议,都必须建立在高质量的临床研究基础上。
今年,长征医院神经外科将牵头完成一项有关自发性脑出血的多中心随机对照临床研究,我们欢迎各位同道积极参与,也期待这一领域有更多来自中国的研究结论,被国际性治疗指南所采纳。
侯立军上海市神经外科研究所所长上海长征医院神经外科主任中华医学会神经外科分会颅脑创伤学组组长中华医学会创伤分会副主任委员兼颅脑创伤学组组长中国医师协会创伤外科医师分会候任会长第一部分前言在美国每年约79.5万的脑卒中患者中,约有10%是脑内出血(ICH)。

2014AHA/ASA卒中二级预防指南关于房颤抗凝治疗的建议AHA/ASA刚刚更新并颁布了卒中二级预防指南。
该指南对于伴有房颤的卒中患者的抗凝治疗策略进行了重新论述。
本文对新指南的要点进行介绍并简要解读如下:1.对于无其他明确病因的急性缺血性卒中或TIA患者,建议在发病6个月之内对其进行为期1个月左右的心律监测,已明确是否存在房颤。
解析:房颤(无论阵发性、持续性还是永久性)是缺血性卒中的重要原因之一。
对于房颤患者一定要采用CHADS2或CHA2DS2-V ASc方案进行卒中风险评估,以确定是否需要抗凝药物治疗。
对于卒中患者,若无其他明确病因可循,应积极筛查房颤。
多次进行动态心电图监测是筛查阵发性房颤的有效方法。
2.对于伴有阵发性或永久性非瓣膜性房颤的卒中患者,华法林、阿哌沙班与达比加群均可用于预防卒中复发。
应根据患者所存在的危险因素、药品价格、耐受性、患者意愿、可能存在的药物相互作用以及其他临床特征(肾功能、既往INR控制情况)选择适宜的抗凝药物。
解析:华法林是传统的抗凝药物,在房颤患者卒中预防方面具有确凿的临床证据。
新型口服抗凝剂中的阿哌沙班(主要证据是ARISTOTLE研究)与达比加群(主要证据是RE-LY试验)均被证实具有良好的疗效与安全性。
新型口服抗凝剂治疗剂量固定且无需常规监测凝血功能,代表着房颤抗凝的新趋势。
但目前推广应用此类药物的主要阻力是价格因素。
因此选择抗凝药物时需根据患者具体情况(包括经济承受能力)综合考虑。
3.非瓣膜性房颤患者选用利伐沙班预防卒中复发是合理的。
解析:ROCKET AF研究证实利伐沙班可以安全有效的用于非瓣膜性房颤患者患者的卒中预防。
4.伴有阵发性、持续性或永久性房颤的缺血性卒中或TIA患者,启动华法林治疗后应将其INR控制在2.0-3.0。
解析:接受华法林治疗者,将INR控制在2.0-3.0(平均2.5)范围内,有助于以最小的出血风险为代价获取最为有效的预防血栓栓塞事件的效果。

AHAASA缺血性卒中二级预防指南新旧版本(2021版vs2014版)对比解读——抗血小...丁红1、窦鑫2、David Wang3、刘慧慧41. 南京医科大学第二附属医院2. 中国卒中学会SVN编辑部3. 美国圣约瑟夫医学中心Barrow神经病学研究所4. 苏州大学附属第二医院2021美国新版卒中与短暂性脑缺血发作(TIA)二级预防指南在抗血小板药物的应用方面做了不少改动,在前言中就特别提出抗血小板药物几乎适用于所有缺血性卒中或TIA患者,但双联抗血小板药物治疗应短期且仅适用于具有一定指征的患者。
2014年发布的卒中二级预防指南在14个方面就抗血小板药物的应用做了推荐,那么2021年发布的最新版指南,相较于2014版,在抗血小板药物治疗方面,有哪些变化呢?首先,2021版的推荐级别与证据水平相较于2014版有所不同,2021版推荐级别改用“数字+字母”,证据水平增加了进一步解释。
2021新版指南与2014版指南在抗血小板药物治疗方面的对比(涉及14个方面):一、颅内大动脉粥样硬化其中第3、4项为新增推荐,基于THALES试验的发表,替格瑞洛首次做了有限度的推荐。
此外,西洛他唑联合阿司匹林或氯吡格雷双联抗血小板治疗对颅内大动脉狭窄引起的卒中或TIA有预防作用,尽管证据水平是C。
二、主动脉弓疾病抗血小板药物应用的证据水平从A 降到C 。
抗血小板药物应用的证据水平从A 降到C,需要注意的是脑小血管病引起的卒中不一定是小卒中。
四、动脉夹层2021版指南对抗栓药物在夹层中的应用3个月以后没有规定期限。
五、高凝血症指南认为,在无其它病因的情况下,单一高凝血症抗血小板治疗即可。
六、抗磷脂综合症(APS )APS 患者特别推荐单用抗血小板药。
七、颈动脉蹼指南“首次”提出对该疾病引起的卒中首先应用抗血小板治疗,失败后可考虑CAS 或CEA 。
八、纤维肌发育不良(FMD )预防FMD 相关卒中首选抗血小板药物治疗。

中国重症卒中管理指南2024卒中主要包括脑梗死、脑出血、蛛网膜下腔出血等类型。
重症卒中是导致残疾和死亡的主要原因,减少其发生率、致残率和病死率是降低卒中疾病负担的关键任务。
中华医学会神经病学分会及其脑血管病学组组织专家在《中国重症脑血管病管理共识2015》的基础上,结合该领域最新研究进展、相关指南和共识,参考国际标准并结合我国国情和临床实践,制订了《中国重症卒中管理指南2024》。
该指南针对重症脑梗死、重症脑出血、动脉瘤破裂性蛛网膜下腔出血的定义、重症监护与管理、神经专科管理进行了系统总结和阐述,为重症卒中临床规范化诊治和研究提供指导。
卒中主要包括脑梗死、脑出血、蛛网膜下腔出血等,我国现有卒中患者超过1 700万例,高居全球首位。
重症卒中是导致死亡和残疾负担的主要原因,减少其发生率、致残率和病死率是降低疾病负担的关键。
中华医学会神经病学分会及其脑血管病学组于2015年组织编写并发布了我国首部《中国重症脑血管病管理共识2015》,中华医学会神经病学分会神经重症协作组及中国医师协会神经内科医师分会神经重症专委会也发布了相关专家共识。
此版更新拟结合最新研究进展、相关指南和共识,参考国际标准并结合我国国情和临床实践,为重症卒中临床规范化诊治和研究提供指导。
由于篇幅所限,本次更新主要以缺血性卒中(即脑梗死)和出血性卒中(脑出血和SAH)为代表,未涵盖脑静脉血栓形成等脑血管病,相关内容可参考相应指南。
本版指南基于不同类型卒中重症管理共性,提出重症卒中全程管理的理念,关注重症管理与卒中专科诊治相结合,强调早期识别和干预,为患者提供合理诊治,转重症为轻症,防止发展为危重症,从而改善患者预后。
我们通过系统文献检索进行证据更新和评价,由神经内科医师和神经重症医师执笔撰写,经过神经内科、神经重症、神经外科和护理等专家多次讨论形成共识,为参与重症卒中诊疗的医务人员提供专业化指导。
本指南已注册(PREPARE⁃2023CN092)。
AHAASA急性缺血性卒中早期管理指南解读【背景】近年来,卒中急性期治疗的循证医学证据越来越多,而医生在临床实践中仍存在诸多困惑。
2022新年伊始,美国心脏学会(AHA)/美国卒中学会(ASA)联合颁布了急性缺血性卒中治疗新指南。
这一最新指南支持建立全方位卒中护理体系的观念,并讨论了从患者认知度、紧急医疗服务的启动、患者转运和分类,到患者到达急诊室后最初几个小时应如何治疗的具体细节。
该指南既给出了卒中早期评估和一般治疗的原则,也讨论了缺血性卒中、特定的治疗策略(如再灌注治疗)以及为脑复苏所应进行的生理机能方面的优化。
【关键词】缺血性卒中;管理;指南医疗质量控制被纳入指南以往的临床指南多关注临床技术规范,新指南用大量篇幅对卒中医疗体系进行了描述,包括卒中中心认证、远程卒中系统、远程放射和卒中医疗质量控制。
其中对于卒中医疗质量控制,美国指南是首次涉及,意义重大。
新指南建议,医疗部门应组织一个多学科质量改进委员会,回顾和监测卒中医疗质量指标、循证实践和结局(Ⅰ/B)。
临床过程改进团队的形成和卒中医疗数据库的建立有助于确保医疗质量。
数据库可用于找出卒中医疗质量的差距或不足,一旦找出差距,要启动干预措施解决这些问题。
美国指南中纳入医疗质量控制的内容是基于“跟着指南走(GWTG)”项目的成功经验。
GWTG-troke建立了登记、反馈、改进医疗质量控制的模式,并应用于全国200万卒中患者中,取得了极大成功。
质量控制取得的成效远大于某一项新技术应用的效果,遵循循证医学指南开展临床工作有助于挽救患者生命。
指南指出,医疗质量控制的关键是建设质量控制委员会,建立卒中登记上的数据库,找出指南与实践间的差距,并制定相应干预措施。
这对全球卒中治疗领域都具有极大的借鉴价值。
更有针对性的急诊影像策略与以往指南不同,新指南把缺血性脑血管病患者分成两类,即症状未缓解的患者和症状已缓解的患者。
症状未缓解者对于症状未缓解的患者,临床干预的重点是血管开通,恢复灌注。
2014AHA/ASA卒中二级预防指南关于血压管理的建议2014年5月1日AHA/ASA更新并颁布了卒中二级预防指南。
该指南对于卒中后患者的血压管理进行了重新论述。
本文对新指南的要点进行介绍并简要解读如下:1、既往未接受降压治疗的缺血性卒中或TIA患者,若发病后数日血压持续140/90mmHg,应启动降压药物治疗,若发病前患者已接受降压药物治疗,应在数日后恢复治疗。
解析:此建议明确了卒中后患者启动或恢复降压治疗的时机。
与既往指南相比,新指南对于卒中后患者的降压治疗做了更为积极的推荐。
积极合理的降压治疗对于降低卒中复发风险至关重要。
我国是卒中大国,我国高血压患者中卒中的发生率显著高于欧美国家,因此加强血压管理对于降低我国患者的卒中复发风险具有更为重要的意义。
2、卒中或TIA患者的降压治疗目标值尚不明确,应根据患者具体情况确定。
一般认为应将其血压控制在140/90mmHg。
近期发生腔隙性脑梗死的患者,将收缩压控制在130mmHg可能是合理的。
解析:新指南明确建议将卒中后患者血压控制在140/90mmHg,其意义同前。
新指南认为可以考虑将近期发生腔隙性脑梗死者的收缩压控制在130mmHg,其主要依据是不久前结束的SPS3研究。
该研究共纳入3020例腔隙性脑梗患者,分为两组进行降压治疗,收缩压目标值分别为130 mmHg或130-149mmHg。
随访3.7年后两组卒中发生率分别为2.3%年、2.8%年(p=0.08)。
两组对降压治疗均耐受良好。
强化降压组卒中复发率虽有降低趋势但无统计学显著性。
从复合终点来看该研究中严格降压组获益并不明确。
为了不明确的获益去为患者进行激进的降压治疗,我认为此做法值得商榷。
既往包括PROFESS、ACCORD、INVEST、SCAST在内的众多研究业已证实血压水平与卒中复发之间存在J型曲线,血压过高和过低均使卒中发生风险增高,适度降压更有利于预防缺血性卒中复发。
在未获得更多证据之前,对于腔隙性脑梗死患者,将血压目标值控制在140mmHg以下更为合理。
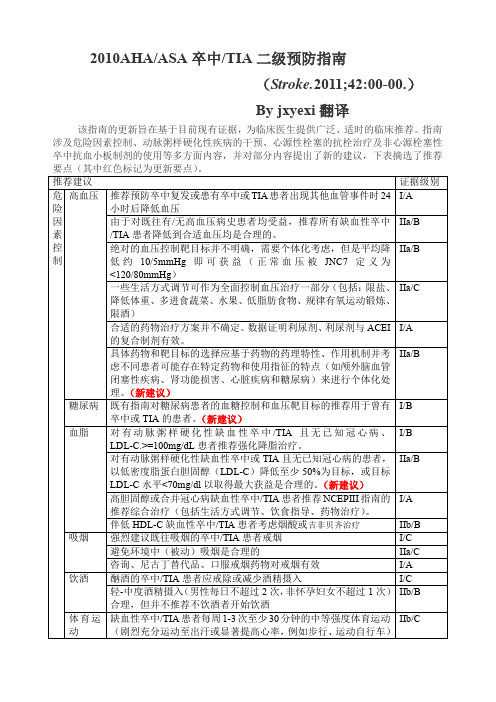
AHA/ASA卒中和短暂性脑缺血发作TIA二级预防指南中文版高血压1. 既往未接受降压治疗的缺血性卒中或TIA患者,若发病后数日血压持续≥140/90 mmHg,应启动降压治疗(Ⅰ类,B级证据);对于血压<140/90 mmHg的患者,其降压获益并不明确(Ⅱb类,C级证据)。
2. 既往存在高血压并接受降压治疗的缺血性卒中和TIA患者,为预防卒中复发和其他血管事件,应在数日后恢复降压治疗(Ⅰ类,A级证据)。
3. 卒中或TIA患者的降压目标值尚不明确,应根据患者具体情况确定。
一般认为应将血压控制在140/90 mmHg(Ⅱa类,B级证据)。
近期发生腔隙性卒中的患者,收缩压控制在130 mmHg可能是合理的(Ⅱb类,B 级证据)。
血脂异常1. 在动脉粥样硬化源性缺血性卒中或TIA患者中,若LDL-C≥100 mg/dL、有或无其他临床ASCVD证据,推荐接受高强度他汀治疗减少卒中和心血管事件(Ⅰ类;B级证据)。
2. 在动脉粥样硬化源性缺血性卒中或TIA患者中,若LDL-C<100 mg/dL、无其他临床ASCVD证据,推荐接受高强度他汀治疗减少卒中和心血管事件(Ⅰ类;C级证据)。
3. 缺血性卒中或TIA伴有其他ASCVD患者,需根据2013年ACC/AHA血脂指南,采用其他方式干预,包括生活方式改变、饮食指南和用药建议(Ⅰ类;A级证据)。
糖代谢紊乱TIA或缺血性卒中后,所有患者可能应通过快速血糖检测、糖化血红蛋白(HbA1c)或口服葡萄糖耐量试验进行糖尿病筛查。
由于急性疾病可能暂时扰乱血糖检测,因此,应根据临床判断和认知选择检测方法和时机。
一般来说,在临床事件发生后立即检测HbA1c可能比其他筛选测试更准确(Ⅱa类,C级证据)。
肥胖1. 所有TIA或卒中患者均应使用BMI进行肥胖的筛查(Ⅰ类;C级证据)。
2. 尽管减重对心血管危险因素有确切的获益,然而,减重对近期发生TIA 或缺血性卒中的肥胖患者的益处并不明确(Ⅱb类,C级证据)。
根据美国心脏病学会(AHA)和美国卒中学会(ASA)的最新推荐意见,改用地中海饮食、在家中监测(升高的)血压、加大在公共场所禁烟的努力是减少卒中风险的最重要工作。
修订后的卒中预防指南还扩展了无瓣膜病变房颤患者选择口服抗凝药物的范围,不仅仅局限于华法林,还包含达比加群(dabigatran)、阿哌沙班(apixaban)和利伐沙班(rivaroxaban)。
该修订版指南近期在线发表在Stroke杂志上。
一项2010年的研究纳入了22个国家的6000名患者,找出了10种潜在的可逆的风险因素,这些风险因素可解释90%的卒中事件。
本次AHA和ASA的新指南即根据此研究以及2011年以来的新发现进行了更新,包含了超过30条新的推荐意见,范围包括饮食、高血压、房颤、其它心血管疾病、偏头痛、抗血小板治疗和阿司匹林的应用等。
新指南将地中海饮食纳入了DASH饮食(即抗高血压饮食)的范畴,并将其作为降低卒中风险的策略之一;指南还推荐在原有DASH饮食基础上添加坚果类食物(证据等级B)。
地中海饮食一般包括食用蔬菜、水果、豆类、鱼类和禽类,极少食用红肉和全脂牛奶。
新指南推荐加大在公共场所禁烟的努力,认为可减低卒中和心血管事件的风险(证据等级B)。
新指南注意到,高血压仍然是最重要的可逆性卒中风险因素;因此,自行监测血压作为规律医师监测血压的补充,第一次作为指南推荐意见存在(证据等级A)。
去年发表的一项mata分析发现规律自行监测血压可导致更好的血压控制效果。
新指南以很大的篇幅阐述了房颤患者预防卒中事件的策略,要点包括:
1、对于有瓣膜病的房颤患者,长期应用华法林时INR目标为2.0-3.0;
2、对于无瓣膜病的房颤患者,若CHA2DS2-VASc评分≥2,推荐的抗凝治疗包括华法林(INR2.0-3.0,证据等级A)、达比加群(证据等级B)、阿哌沙班(证据等级B)和利伐沙班(证据等级B);
3、对于无瓣膜病的房颤患者,若CHA2DS2-VAS评分=0,则不应进行抗凝治疗(证据等级B);
4、对于无瓣膜病的房颤患者,若CHA2DS2-VASc评分=1,并且患者可接受出血性并发症的低风险,可考虑进行抗凝治疗或阿司匹林治疗(证据等级C)。
新指南还对患有其它心血管疾病患者的治疗提出了新的建议:
1、即使先前有过血栓事件的二尖瓣狭窄患者仍然是窦性心律,也应当使用抗凝治疗(证据等级B);
2、对合并左房血栓的二尖瓣狭窄患者应进行抗凝治疗(证据等级B);
3、非机械瓣膜主动脉瓣换瓣术后患者如无危险因素,应用华法林的INR目标应为2.0-3.0(证据等级B);如患者使用的是机械瓣膜,或者有危险因素,应用华法林的INR目标应为2.5-3.5(证据等级B);对于二尖瓣换瓣术的患者,无论如何应用华法林的INR目标均应为2.5-3.5(证据等级B);
4、对于有症状纤维粘液瘤和>1cm大小或游走性的无症状纤维粘液瘤均推荐手术治疗(证据等级C);
5、使用生物假体进行主动脉瓣和二尖瓣换瓣术后应使用阿司匹林(证据等级C);
6、使用生物假体进行主动脉瓣和二尖瓣换瓣术后3月内应用华法林的INR目标应为2.0-3.0(证据等级C);
7、对于无房颤或血栓事件史的心衰患者,也可使用抗凝治疗或抗血小板治疗(证据等级A)。