生理-循环系统.
- 格式:docx
- 大小:93.88 KB
- 文档页数:5


循环系统生理学循环系统是人体中最重要的系统之一,其主要功能是将氧气和营养物质输送到全身各个组织和器官,并同时将代谢废物排出体外。
本文将详细探讨循环系统的结构和功能,以及它在人体内的重要作用。
一、循环系统的结构循环系统由心脏、血管和血液组成。
心脏是循环系统的核心,它是一个肌肉组织构成的中空器官,位于胸腔中。
心脏由四个腔室组成,分别是左心房、左心室、右心房和右心室。
血液通过心脏的左心房和左心室被泵入主动脉,然后通过动脉分支输送到全身各个组织和器官,再经过静脉回流到心脏的右心房和右心室,形成血液循环的闭合回路。
二、循环系统的功能1. 输送氧气和营养物质心脏通过收缩和舒张的运动,将氧气和营养物质从肺部和消化系统输送到全身各个组织和器官。
氧气被吸入肺部后与血液中的红细胞结合,形成氧合血,然后被泵入体循环,供应给身体各个组织细胞进行呼吸作用。
同时,消化系统将食物中的营养物质吸收后,通过血液运输到各个组织和器官,为身体提供能量和营养。
2. 代谢废物的排泄循环系统不仅输送氧气和营养物质,还将产生的代谢废物运送到排泄器官进行处理和排出。
代谢废物主要包括二氧化碳和其他废物,它们通过静脉回流到心脏,经肺部排出体外。
在肺部,二氧化碳被换取氧气,形成的无氧血再次被泵入心脏,进行下一轮的循环。
3. 维持体温和水盐平衡循环系统还对体温和水盐平衡起着重要的调节作用。
当体温过高时,心血管扩张,促进体内热量的散发;而当体温过低时,心血管收缩,减少散热,保持体温稳定。
此外,循环系统通过调节血液中的水分和电解质浓度,维持体内水盐平衡,保证细胞正常的生理功能。
三、循环系统的重要作用循环系统在人体内起着至关重要的作用,以下是其主要作用:1. 维持供氧和营养物质供应:循环系统通过输送氧气和营养物质,确保各个组织和器官正常运作,维持身体代谢的需要。
2. 协调免疫功能:循环系统通过输送白细胞和抗体,加强免疫反应,帮助身体抵抗病原体的侵袭。
3. 保护体内环境稳定:循环系统通过调节体温、水分和电解质浓度,维持体内的稳定环境,保证各个系统正常运转。




生理学与循环系统在人体中,生理学与循环系统是密不可分的。
循环系统负责运输氧气、营养物质和代谢废物,从而保持人体的正常运转。
而生理学则研究这一过程中发生的各种生理变化及其机制。
本文将围绕生理学与循环系统展开讨论,以揭示二者之间的关系。
一、循环系统的结构与功能循环系统由心脏、血管和血液组成。
心脏是循环系统的核心,起到泵血的作用。
血管包括动脉、静脉和毛细血管,它们分布在全身各个组织和器官中,形成一个庞大的血管网络。
血液则是循环系统的媒介,负责将氧气、营养物质和代谢废物输送到各个组织和器官。
循环系统的主要功能包括气体交换、营养输送、废物清除和调节体温。
在肺部,血液与外界的氧气进行交换,将氧气吸入体内,并将二氧化碳排出体外。
同时,循环系统通过血液将营养物质输送到各个细胞,满足身体各种生命活动的需要。
同时,废物经过循环系统的运输进入到相应的排泄器官,被排出体外。
此外,循环系统还通过调节血流分布和调节出汗等方式来维持稳定的体温。
二、生理学研究与循环系统的关系生理学主要研究人体各个系统的功能和相互关系,其中循环系统作为一个重要的研究对象,与生理学有着密切的关系。
在心脏方面,生理学研究心脏的收缩与舒张过程,以及心脏的节律调控。
通过揭示心脏的生理机制,可以更好地理解心脏病的发生和治疗。
此外,生理学还研究血管的收缩与舒张机制,以及血管壁的弹性和通透性等特性,有助于了解高血压、动脉硬化等心血管疾病的发展过程。
在血液方面,生理学研究血液的成分、凝固机制和免疫功能等。
通过了解血液的生理特性,可以更好地理解贫血、血栓形成等疾病的产生和发展。
在血流调节方面,生理学研究血流对于不同组织和器官的调节作用。
通过调节血管的扩张和收缩,可以使血流在各个部位之间保持平衡,维持身体的内稳态。
生理学还研究血压的调节机制,了解高血压和低血压等疾病的发生机制。
在心血管适应方面,生理学研究人体在运动、环境变化等不同条件下,循环系统的适应能力。
通过了解适应机制,可以推测人体在极端环境下的循环系统表现,为运动员的训练和高海拔地区的适应提供理论依据。

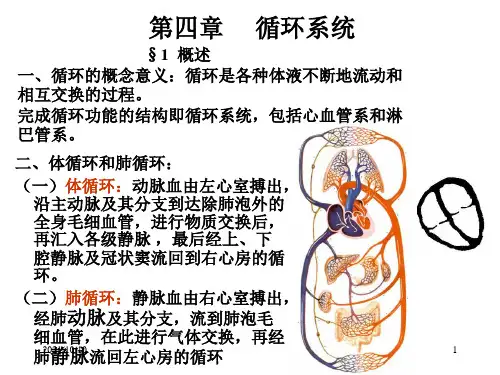
循环系统的解剖和生理一、循环系统的解剖循环系统是人体最重要的生理系统之一,由心脏、血管和血液组成。
它起到了将氧气、营养物质和激素输送到全身各个组织和器官,以及排出二氧化碳和代谢废物的重要作用。
1. 心脏解剖心脏是一个位于胸腔中的肌肉器官,呈锥形。
它被位于胸骨后方的纵隔所包裹。
心脏分为四个腔室:两个心房和两个心室。
右心房通过三尖瓣与右心室相连,左心房通过二尖瓣与左心室相连。
每个腔室之间有一道被称为瓣膜的结构来控制血流方向。
2. 血管解剖血管是将血液从心脏输送到全身各处,并回流回心脏的管道系统。
主动脉是体内最大的动脉,由左心室发出。
主动脉分支进入各个器官并形成微小而密集的血管网,这些血管称为微血管或毛细血管。
而静脉则负责将血液从毛细血管收集起来,回流到心脏。
3. 血液解剖血液是循环系统中的载体,主要由红细胞、白细胞和血小板所组成。
红细胞携带氧气到身体各处,并将二氧化碳运输回肺部进行排出。
白细胞是免疫系统的一部分,负责抵御外界病原体的入侵。
而血小板则在止血和凝固过程中起着重要的作用。
二、循环系统的生理1. 心脏功能心脏通过自身节律发电、收缩和舒张等一系列复杂的生理过程,将血液推送到全身,并保持循环系统正常运作。
心脏收缩时,心房和心室之间的瓣膜打开,使血液顺利流动;而在心脏舒张时,瓣膜关闭,防止反向流动。
2. 循环调节循环系统通过多种机制保持正常的功能状态。
其中最重要的是神经调节和体液调节。
神经调节包括自主神经系统的交感神经和副交感神经,它们通过改变心率、血管收缩和舒张等作用来控制循环系统。
而体液调节则通过肾脏调节血容量和血压。
3. 血流动力学血流动力学是研究血液在循环系统内流动的科学。
它包括心排血量、总外周阻力和静脉回流这三个重要参数。
心排血量是指心脏每分钟所排出的血液量,与心率和每搏输出量有关。
总外周阻力是指阻碍血液流入全身组织的障碍,它受到小动脉和毛细血管的控制。
4. 气体交换循环系统与呼吸系统紧密联系,在气体交换过程中扮演着重要角色。



目录•循环系统概述•心脏结构与功能•血管结构与功能•血液成分与功能•循环系统调节机制•循环系统常见疾病及防治策略循环系统概述功能循环系统的主要功能是运输血液,为全身各组织器官提供营养物质和氧气,同时带走代谢废物和二氧化碳,维持内环境的相对稳定。
定义循环系统是由心脏、血管和血液组成的一个封闭的管道系统。
定义与功能组成与结构心脏心脏是循环系统的动力器官,主要由心肌构成,具有自动节律性收缩的能力。
心脏内部被分隔为四个腔室,分别是左心房、左心室、右心房和右心室。
血管血管是运输血液的管道,分为动脉、静脉和毛细血管三种类型。
动脉负责将血液从心脏输送到全身各部位,静脉负责将血液从全身各部位输送回心脏,毛细血管则连接动脉和静脉,实现血液与组织之间的物质交换。
血液血液是循环系统的运输介质,主要由血浆和血细胞组成。
血浆中含有多种营养物质、代谢废物和激素等,血细胞则包括红细胞、白细胞和血小板等。
维持生命活动循环系统通过运输营养物质和氧气,为全身各组织器官提供能量和代谢底物,维持生命活动的正常进行。
调节内环境循环系统通过运输代谢废物和二氧化碳等,维持内环境的相对稳定,保证机体各项生理功能的正常发挥。
防御保护循环系统中的白细胞和抗体等具有免疫功能的物质,能够识别和清除入侵机体的病原体和有害物质,起到防御保护的作用。
调节体温循环系统中的血液在流经皮肤血管时,能够通过散热或保温的方式调节体温,维持体温的恒定。
生理意义心脏结构与功能01心脏位于胸腔中纵隔内,约2/3在正中线左侧,1/3在右侧。
02心脏呈倒置的圆锥形,前后略扁,心尖指向左前下方,心底朝向右后上方。
03心脏表面有三条沟,分别为冠状沟、前室间沟和后室间沟,是心脏表面分界的标志。
心脏位置与形态心脏内部被心间隔和房室瓣分为四个腔,分别是左心房、左心室、右心房和右心室。
左心房和右心房之间由房间隔分开,左心房接收肺静脉的血液,右心房接收上下腔静脉的血液。
左心室和右心室之间由室间隔分开,左心室负责将血液泵入主动脉,右心室负责将血液泵入肺动脉。
一、心脏的泵血功能 (一)心动周期心动周期是指心脏一次收缩和舒张构成的一个机械活动周期 (二)心脏泵血的过程和机制(表 1—2— 3— 1)S1-2-3-1心脏射血过程中<?室容积、压力膜启囲和血流方向的变化肘相心房 压力心室 动际 瓣慎 AV 3V 心室容积的变ft .血流方向等容收缩期 P a<Pv<Pj 关 关 无变化 无 快速射血期 P a<Pv>P, 关 开 迅速遍少 心室到动膳 减慣射血期 Pa<PTr<Pi关 开 缓慣减少 心室到动际 等容舒张期 Pa<Pv<P*关 黄 无变化 无快建充蛊期 Pa>Pv<P. 开 关 迅逮曙加 心房到心室 减慢充盔期Pa>Pv<P. 开 关 缓慣増加 心房到心室 心房收缩期Fa>FT<P ;开关继绞增加心房到心室二、心脏泵血功能的评价 (一)每搏输出量一次心搏中一侧心室射出的血液量,正常人约 70ml ,简称为搏出量 (二)每分输出量一侧心室每分钟射出的血液量,简称心输出量 ,等于心率与搏出量的乘积。
健康成年男性静息状态下为4.5〜6.OL /min(三)射血分数搏出量与心室舒张末期容积的百分比,正常人约 55%- 65% (四)心指数以单位体表面积(m )计算的每分输出量,正常人约为 3.0〜3.5L /(min 」2) (五)心脏做功量每搏功:心室一次收缩所做的功三、心脏泵功能的调节 (一)每搏输出量的调节1. 前负荷:指心室舒张末期压力,心室舒张末期压力与心室舒张末期容积在一定范围内具有良好的相关性,即心室舒张末期容积相当于心室的前负荷。
它与心室舒张末期容量和静脉回心血量成正比。
静脉回心血量愈多,心室舒张末期容量愈大,心肌纤维被拉长。
根据 越长,心肌收缩的力量越强,因而搏出量愈多。
相反,静脉回心血量少,搏出量也减少2. 后负荷:对心室而言,大动脉压起着后负荷的作用。
在其他因素不变的情况下,动脉压增高,可导致等容收缩期延长而射血期缩短,搏出量减少;反之,动脉压降低则有利于心室射血3. 心肌收缩能力:指决定心肌收缩力量的心肌细胞本身所处的功能状态。
心肌收缩能力主要受神经、激素及局部代谢产物等因素的影响(二)心率对心脏泵功能的影响心率在一定范围内增快时,可使心输出量增加。
但如果心率过快,超过180次/分时,由于心动周期明显缩短,特别是心舒张期缩短更为显著,充盈量减少,使搏出量明显减少,所以输出量不但不增加,反而会减少。
反之,心率过慢,如每分钟低于第一节心脏的泵血功能Frank —Starling 机制,心肌纤维的初长度40次,即使搏出量有所增加,由于心率过低,心输出量也会减[¥31*2 -3-1 ■心宝肌姗胞的动作电应1. 静息电位是K +的电-化学平衡电位2.去极化过程(0期):心室肌细胞受到刺激的作用,使膜的静息电位减小到阈电位(梯度内流使膜内电位迅速上升到约+30mV 此过程称为去极化期。
由于钠通道激活迅速,3. 复极化过程:心室肌细胞复极化过程分为四个时期而膜对K 通透性增强,K 顺浓度梯度外流而形成衡状态,膜电位水平变化不大(3)3期(快速复极末期):膜对K 的通透性进一步增高,K 迅速外流,而钙通道已逐渐失活,恢复极化状态⑷4期(静息期):通过Na-K +泵和Na-Ca"交换体的活动,使细胞排出Na 和Ca ,摄入K ,恢复静息时细胞内外的Na 、K 的分布;经3Na-Ca"交换体Na +顺浓度梯度入胞,Ca 2+逆浓度梯度外排(二)窦房结细胞的动作电位窦房结细胞的动作电位具有以下特点:①最大复极电位与阈电位的绝对值小;②0 期去极化的幅度小、时程长、去极化速率较慢;③没有明显的复极 1期和2期;④4期自动去极化速度快1.去极化过程:0期去极L 型Ca"通道激活,ca"内流2.复极化过程:3期复极L 型Ca"通道逐渐失活,Ca 内流相应减少,及I *通道的开放,K 外流增加3.4期自动去极化机制:①I K :复极至-60mV 时,因失活逐渐关闭,导致K 外流衰减,是最重要的离子基础;②I :在4期自动去极化到-50mV 时,T 型Ca 通道激活,引起少量ca +内流参与4期自动去极化后期的形成;③I f :窦房结细胞最大复极电位只有-70mY I f 不能充分激活,在P 细胞4期自动去极化中作用不大(图1—2— 3- 2)IS — —3-2复房站®脂的动梓电(0第二节心肌的生物电现象一、工作细胞和自律细胞的跨膜电位及其形成机制 (一)心室肌细胞的动作电位心室肌细胞动作电位的主要特征在于复极过程复杂,持续时间很长,动作电位的降支和升支不对称。
其形成机制如(图1—2— 3— 1)-70mV 时,钠通道被激活,膜对Na 的通透性急剧升高。
Na 顺浓度失活也迅速,其开放持续时间很短,因此,将钠通道又称为“快通道"(1)1期(快速复极初期):心室肌细胞膜电位在去极化达顶峰后,即快速下降到Om 左右,至此形成复极化1期。
此期是由于钠通道关闭,Na +内流停止,(2)2期(平台期):此期膜电位 Om 咗右,且下降缓慢,动作电位图形比较平坦,称为平台期。
内向电流(Ca"内流)与外向电流(K 外流)两者处于平二、心肌的兴奋性、自动节律性和传导性(一)兴奋性1. 影响心肌兴奋性的因素:①静息电位或最大复极电位的水平;②阈电位的水平;③引起0期去极化的离子通道性状R51 -2-3-3心煎闱«貝*的周期ttS化有效不应期:从心肌细胞0期去极化开始到复极化3期膜内电位约-55mV的期间内,不论给予多么强大的刺激,都不能使膜再次去极化或局部去极化,这个时期称为绝对不应期。
在复极化从-55~-60mV的这段时间内,心肌细胞兴奋性开始恢复,对特别强大的刺激可产生局部去极化(局部兴奋),但仍不能产生扩布性兴奋,这段时间称为局部反应期。
绝对不应期和局部反应期合称为有效不应期相对不应期:从有效不应期完毕,膜电位从-60mV到-80mV的期间,用阈上刺激才能产生动作电位,这一段时间称为相对不应期。
此期心肌兴奋性逐渐恢复, 但仍低于正常超常期:在复极化完毕前,从膜内电位由-80mV到-90mV这一时间内,膜电位的水平较接近阈电位,弓I起兴奋所需的刺激较小,即兴奋性较高,因此将这段时期称为超常期3. 期前收缩和代偿间歇:在心室肌正常节律性活动的过程中,如果在有效不应期之后到下一次窦房结兴奋传来之前,受到人工刺激或异位起搏点传来的刺激,可引起心室肌提前产生一次兴奋和收缩,称为期前兴奋和期前收缩(亦称额外收缩)。
在期前收缩之后出现一个较长的心室舒张期,称为代偿间歇。
这是因为期前兴奋也有自己的有效不应期,当下一次窦房结的兴奋传到心室肌时,正好落在期前兴奋的有效不应期中,因此不能弓I起心室兴奋,必须等到下一次窦房结的兴奋传来才发生反应(二)自动节律性心脏能够自动地、有节律地进行跳动,称为自动节律性(简称自律性)。
心脏的自律性来源于心脏内特殊传导系统的自律细胞。
心脏特殊传导系统各部分的自律性高低不同,在正常情况下窦房结的自律性最高(约为每分钟100次),房室交界次之(约为每分钟50次),心室内传导组织最低(每分钟20〜40次)窦房结是主导整个心脏兴奋和收缩的正常部位,为心脏的正常起搏点。
其他特殊传导组织的自律性不能表现出来称为潜在起搏点。
以窦房结为起搏点的心脏活动,临床上称为窦性心律;以窦房结以外的部位为起搏点的心脏活动,临床上称为异位起搏点引起的异位节律影响自律性的因素有:①最大复极电位与阈电位之间的差距;②4 期自动除极化的速度(三)传导性心肌细胞传导兴奋的能力,称为传导性。
当窦房结发生兴奋后,兴奋经心房肌传布到整个心房,同时,窦房结的兴奋也通过“优势传导通路"迅速传到房室交界。
房室交界是正常兴奋由心房传入心室的惟一通路,但其传导速度缓慢,占时较长,约需"延搁"具有重要的生理意义,它使心房与心室的收缩不在同一时间进行,只有当心房兴奋收缩完毕后才引起心室兴奋收缩, 血液,兴奋由房室交界经房室束及其左、右束支,普肯耶纤维迅速传到心室肌,引起整个心室兴奋。
这种传导方式对保持心室的同步收缩具有重要意义影响传导性的因素包括:①细胞直径和缝隙连接的数量及功能;②0 期去极化的速度和幅度;③邻近未兴奋部位膜的兴奋性(四)收缩性心肌细胞和骨骼肌细胞的收缩原理相似。
在受到刺激时都是先在膜上产生兴奋,然后再通过兴奋-收缩偶联,引起肌丝相互滑行,造成整个细胞的收缩。
其0.1秒,这种现象称为房室“延搁"。
房室交界处兴奋传导的这样心室可以有充分的时间充盈(mJ2.心室肌细胞兴奋性的周期性变化(图1—2—3—3)收缩特点是:1. 心肌的肌质网不发达,因此,心肌的收缩需要在心肌动作电位平台期进入细胞的钙离子触发肌质网内钙离子的释放2. 心室肌细胞有效不应期特别长,在收缩期内心肌不能再接受刺激产生兴奋和收缩,因而心肌细胞不产生强直收缩3.心脏收缩具有“全或无"的特点,当刺激强度达到阈值后,所有心肌细胞都参加收缩。
这是因为心肌细胞之间的闰盘区电阻很低,兴奋易于通过;另外心脏内还有特殊传导系统可加速兴奋的传导,因此,心室的所有心肌细胞都在近于同步的情况下进行收缩大动脉发生弹性回缩,又将一部分势能转变为推动血液的动能,使血液在血管中继续向前流动(二)动脉血压的正常值动脉血压是动脉内的血液对动脉管壁的侧压力。
动脉血压在收缩期达到最高值称为收缩压,正常值13.3〜16.0kPa (100〜120mmHg。
在心舒末期动脉血压的最低值称为舒张压,正常值8.0 ~10.6kPa (60-80mmH g。
收缩压和舒张压的差值称为脉搏压,简称脉压,正常值4.0〜5.3kPa (30~40mmHg。
一个心动周期中每一瞬间动脉血压的平均值,称为平均动脉压,大约等于舒张压加三分之一脉压,正常值(三)影响动脉血压的因素1.每搏输出量:当每搏输出量增加时,收缩压升高,舒张压也升高,但是舒张压增加的幅度不如收缩压大。
每搏输出量对于收缩压的影响要强于对舒张压的影响4.PR间期:是指从P波起点到QRS波起点之间的时程,代表由窦房结产生兴奋经心房、房室交界、房室束及左右束支、普肯耶纤维传到心室并引起心室开始兴奋所需要的时间,即代表从心房去极化开始至心室去极化开始的时间5.PR段:是从P波的终点到QRS波的起点,代表房室间传导所用的时间6.QT间期:指从QRS波起点到T波终点的时程,代表心室开始兴奋去极化至完全复极化所经历的时间QT间期的长短与心率呈负相关。
这主要是因为心动周期因心率增快而缩短所致7.ST段:指从QRS波群终点到T波起点之间的线段。