胃癌淋巴结转移CT分析
- 格式:pdf
- 大小:127.95 KB
- 文档页数:3

胃癌腹膜转移的较早期CT表现胃癌出现广泛的腹膜转移实际上已是疾病的晚期,为了能在腹膜转移的更早期做出诊断,有必要对胃癌细胞穿透浆膜后,形成腹膜饼和出现大量腹水之前,对腹膜种植灶的形成、发展及其CT表现进行探讨。
★西安国医肿瘤医院★专家在研究中注意到,胃癌腹膜转移有以下CT表现,首先可见大网膜或肠系膜内的小结节影,这些小结节影常为边缘相对较为模糊的不规则形,利用螺旋CT可检出直径约2—5mm的小结节,通过对部分结节的手术病理对照,证实为种植转移灶。
当病灶增多时,在小结节周围可见较大的斑片状影,西安国医肿瘤医院专家认为这些较大斑片状影是由小结节融合发展而形成。
病变继续发展,斑片影及其周围的索条不断增多、增厚,网膜和系膜密度增高,最终可形成为网膜饼。
在动物实验中发现,大网膜脂肪内存在被称为乳斑的淋巴组织,呈散在小斑块状分布,腹膜腔内脱落的癌细胞在细胞黏着因子的作用下首先在乳斑着床,继而增殖形成腹膜转移灶,认为乳斑是腹膜转移的初发部位。
白数积雄对胃癌术后网膜标本的病理对照研究,也得出同样结论。
通过上述分析,★西安国医肿瘤医院★专家认为胃癌腹膜种植转移的CT影像较早期发展过程可能为:癌细胞在乳斑处着床增殖后,形成小癌灶,CT表现为散在小结节;继而乳斑间出现癌性淋巴管炎,CT表现网膜或系膜的密度增高及边缘模糊的短粗索条影;病变继续发展,小癌结节可融合成较大斑片影。
由于大网膜、肠系膜大部分由较低密度的脂肪组织构成,采用较宽的窗宽(300~350Hu)相较低的窗位(-20~+10Hu)能更好地显示腹膜病变,网膜及系膜内的结节及毛刺、小血管等也可清晰地得以显示。
以腹膜外脂肪密度为标准,大网膜、肠系膜密度高于腹膜外脂肪密度时,即可考虑密度增高。
利用工作站电影回放功能连续播放二维图像,能较为容易地区分腹膜结节和小血管断面。
小淋巴结须与网膜和系膜内的结节鉴别,注意以下表现可有帮助,小淋巴结多呈圆形或类圆形,且具有沿血管走行分布的特点,而后者多呈不规则形,边缘欠光滑,分布无上述规律。

CT诊断胃癌的价值分析研究【摘要】目的:通过对胃癌ct表现的分析研究,评价ct对胃癌的诊断作用及价值。
方法:回顾分析经手术和胃镜、病理证实的30例胃癌病例的ct表现。
结果:ct能够清楚显示胃癌病变的全貌、病变与周围脏器的关系。
胃癌灶在ct上主要表现为胃壁增厚、异常强化、及软组织肿块。
结论:ct对中晚期胃癌定位及定性有较高的诊断价值,对早期胃癌也有一定价值。
【关键词】胃癌;螺旋ct;ct表现;ct诊断【中图分类号】r735.2 【文献标识码】a 【文章编号】1004-7484(2012)07-0222-01胃癌是消化道最常见的恶性肿瘤之一。
目前胃镜及上消化道双对比造影(dc)检查是发现、诊断该类肿瘤的主要手段,对于大多数向腔内生长的肿块均可做出正确诊断[1]。
而螺旋ct扫描速度快,可减少呼吸运动的影响,不但能检出胃癌,且能判断胃浸润的范围及深度,发现腔外肿瘤的播散,淋巴结及远处脏器的转移,对胃癌的分期有极大的优越性[2]。
ct检查已成为继胃镜和dc后,胃肿瘤诊断手段的又一重要补充。
本文回顾性分析30例经手术、病理证实的胃癌术前螺旋ct检查资料,现报告如下。
1 临床资料与方法1.1 一般资料本组30例中,男21例,女9例;年龄3 5~7 7岁,平均51.3岁。
临床表现:吞咽困难6例,上腹不适13例,胸骨后疼痛3例,呕血黑便6例。
主要症状有腹痛、腹胀、纳差、消瘦、出血(呕血与便血)、贫血。
经手术病理证实的有16例,经内镜病理证实14例。
予手术切除16例(其中有4例术中见已有广泛转移而行姑息性手术),不能手术切除经中西医综合治疗11例,放弃治疗3例。
1.2 检查方法胃的ct检查患者必须禁食、禁水至少6h以上。
胃内无残留物。
扫描采用philip 6排螺旋ct扫描仪。
全部病例均行上腹部ct平扫,其中23例追加增强扫描,扫描范围从膈顶到十二指肠水平段[3]。
增强扫描采用碘海醇85~95ml,注射速率2ml/s。

《多模态CT成像技术对胃癌术前T分期的诊断价值》篇一一、引言胃癌作为全球最常见的消化道恶性肿瘤之一,其早期诊断和准确分期对于患者的治疗和预后至关重要。
多模态CT成像技术作为一种非侵入性的影像学检查方法,在胃癌的术前诊断和分期中发挥着重要作用。
本文旨在探讨多模态CT成像技术对胃癌术前T分期的诊断价值。
二、胃癌的T分期与多模态CT成像技术T分期是胃癌分期系统中的重要组成部分,它反映了肿瘤在胃壁内的浸润深度。
多模态CT成像技术结合了多种成像技术,如平扫CT、增强CT、三维重建等,能够全面、准确地评估胃癌的T分期。
三、多模态CT成像技术的原理与特点多模态CT成像技术基于X线计算机断层扫描原理,通过不同方式的扫描和重建,获取胃部的高质量图像。
其特点包括高分辨率、无创性、可重复性等。
在胃癌的诊断中,多模态CT成像技术能够清晰地显示肿瘤的大小、位置、与周围组织的关系以及淋巴结转移情况,为术前T分期提供重要依据。
四、多模态CT成像技术在胃癌术前T分期的应用1. 肿瘤大小的评估:多模态CT成像技术能够准确测量肿瘤的最大径线,从而评估肿瘤的大小。
肿瘤大小是T分期的重要参考指标之一。
2. 肿瘤浸润深度的判断:通过观察肿瘤与胃壁各层结构的关系,多模态CT成像技术可以判断肿瘤的浸润深度。
这对于确定T分期的具体阶段具有重要意义。
3. 淋巴结转移的检测:多模态CT成像技术能够显示胃周淋巴结的情况,包括淋巴结的大小、形态和密度等。
这有助于判断是否存在淋巴结转移,为T分期提供重要信息。
4. 周围组织关系的评估:多模态CT成像技术可以评估肿瘤与周围组织的关系,如肿瘤与胰腺、胆管、血管等的距离和侵犯程度。
这有助于判断T分期的具体阶段,为手术方案的制定提供依据。
五、多模态CT成像技术的优势与局限性优势:1. 高分辨率:多模态CT成像技术能够获得高分辨率的图像,清晰显示胃癌的细节特征。
2. 无创性:该技术无需开刀手术,减少了患者的痛苦和风险。



胃癌14v组淋巴结转移的危险因素及转移对患者预后的影响分析季良;屈陈江【摘要】目的:探讨胃癌14v组淋巴结转移的危险因素及转移对患者预后的影响。
方法对93例行胃癌根治术治疗的胃癌患者的临床资料进行回顾性分析,观察其14v组淋巴结转移情况,分析影响因素;并将其分为转移组及非转移组,对比2组患者的预后。
结果93例患者共出现13例14v组淋巴结转移,转移率13.98%。
单因素回归分析发现,胃癌14v组淋巴结转移与病灶位置、肿瘤Borrmann分型、淋巴结转移数量及TNM分期有关(P<0.05),与年龄、性别、病灶直径、分化程度及浸润深度方面无关(P>0.05);多因素回归分析发现,胃下部肿瘤、Borrmann分型Ⅲ~Ⅳ型、淋巴结转移数量N3及肿瘤TNM分期Ⅲ~Ⅳ期均为影响胃癌14v组淋巴结转移的独立危险因素(P<0.05)。
与非转移组相比,转移组病死率更高,中位生存时间更短(P均<0.05)。
结论具有上述指标的患者具有更高的14v组淋巴结转移风险,在术前应明确患者的各项指标,制定相应的淋巴结清扫范围,在确保患者的淋巴屏障功能得到有效保护的前提下尽可能清除癌灶,保证其预后及生存质量。
%Objective To investigate therisk factors of 14v lymph node metastasis in gastric carcinoma and effectof me-tastasis on the prognosis ,and provide method to improve the prognosis of the patients .Methods Clinical data of 93 patients with gastric cancer treated with radical operation were retrospectively analyzed ,and14v lymph node metastasis were observed and di-vided into metastasis group and non-metastasis group,the clinical data were compared between the 2 groups,factors affecting the prognosis were analyzed and prognosiswere compared between the 2 groups.Results In 93 patients,there were 13 cases of 14v lymph node metastasis,distant metastasis rate was13.98%.Single factor regression analysis showed that 2 groups of patients in the location of the lesion,tumor Borrmann type,lymph node metastasis and TNM staging was statistically significant (P<0.05),in age,gender,tumor size,differentiation and infiltration depth difference was not statistically significant (P>0.05);multi-factor re-gression analysis found that the lower part of the stomach ,tumor,Borrmann t ype Ⅲ ~Ⅳtype,lymph node metastasis in N 3 and tumor TNM stageⅢ ~Ⅳwere the independent risk factors for metastasis of gastric cancer 14v lymph node(P<0.05).Conclu-sion Patients with the above indexes has higher risk of 14v lymph node metastasis ,and all indexes should be clear before surgery to formulate corresponding lymph node dissection area .The lymph barrier function of patients can be effectively protected by re-move the tumor ,and ensure the prognosis and quality of life .【期刊名称】《实用癌症杂志》【年(卷),期】2015(000)003【总页数】3页(P395-397)【关键词】胃癌;14v组淋巴结;危险因素;预后【作者】季良;屈陈江【作者单位】215600 江苏省张家港市第一人民医院;215600 江苏省张家港市第一人民医院【正文语种】中文【中图分类】R735.2Risk Factors of 14V Lymph Node Metastasis in Gastric Carcinoma and Effect ofMetastasis on the PrognosisJILiang,QUChenjiang.ZhangjiagangFirstPeople'sHospital,Zhangjiagang,215600【Abstract】Objective To investigate the risk factors of 14v lymph node metastasis in gastric carcinoma and effect of metastasis on the prognosis,and provide method to improve the prognosis of the patients.Methods Clinical data of 93 patients with gastric cancer treated with radical operation were retrospectively analyzed,and 14v lymph node metastasis were observed and divided into metastasis group and non-metastasis group,the clinical data were compared between the 2 groups,factors affecting the prognosis were analyzed and prognosis were compared between the 2 groups.Results In 93 patients,there were 13 cases of 14v lymph node metastasis,distant metastasis rate was13.98%.Single factor regression analysis showed that 2 groups of patients in the location of the lesion,tumor Borrmann type,lymph node metastasis and TNM staging was statistically significant(P<0.05),in age,gender,tumor size,differentiation and infiltration depth difference was not statistically significant(P>0.05);multi-factor regression analysis found that the lower part of the stomach,tumor,Borrmann type Ⅲ ~ Ⅳ type,lymph nodemetastasis in N3and tumor TNM stage Ⅲ ~ Ⅳ were the independent risk factors for metastasis of gastric cancer 14v lymph node(P<0.05).Conclusion Patients with the above indexes has higher risk of 14v lymph node metastasis,and all indexes should be clear before surgery to formulate corresponding lymph node dissection area.The lymph barrier function of patients can be effectively protected by remove the tumor,and ensure the prognosis and quality of life.【Key words】Gastric carcinoma;14v lymph node;Risk factors;Prognosis近年来,胃癌根治术更加注重对淋巴结的清扫,但有部分国外学者指出,14v组淋巴结的转移率较低且预后较好,如果盲目行大范围淋巴结清扫则会导致患者多种并发症的出现[1]。

多模态CT检查技术和影像组学等方法已在胃癌筛查、诊断与鉴别诊断、分期分级、疗效评估、治疗后再分期及随访监测等方面显示出较大的优势,为个性化精准诊疗提供了关键信息和依据,是胃癌的一线影像学评估手段,与此同时,也面临巨大挑战。
只有以患者为中心和以解决临床问题为原则设计好不同成像模式下的CT检查技术和影像组学研究方案,充分发挥不同成像模式检查的优势,结合影像组学在临床实际应用中发挥的作用,才能真正实现源于临床、用于临床和高于临床的目标,真正推进医学影像人工智能的健康发展,更好地为患者服务。
胃癌是世界范围内严重威胁人类健康的常见肿瘤。
根据国家癌症中心发布的最新数据,中国胃癌新发病例数和死亡数均居第三位,并呈逐年上升趋势。
近年来,不同成像模式下的CT检查技术,包括常规CT成像、CT能量成像以及CT影像组学已广泛应用于胃癌筛查、诊断与鉴别诊断、分期分级、疗效评估、治疗后再分期及随访监测,为个性化精准诊疗提供了关键信息和依据,是胃癌的一线影像学评估手段。
胃癌精准TNM分期是制定个体化诊疗方案的重要依据,肿瘤是否侵犯邻近结构或器官,以及有无淋巴结转移是精准判断临床TNM(cTNM)分期的关键。
常规CT检查常难以得到准确诊断,这直接影响cTNM分期的准确性,成为亟待解决的临床难题。
本文中,重点评述CT成像和影像组学在胃癌TNM分期诊疗中的价值以及存在的问题和发展策略。
一、提升胃癌T分期预测能力对于胃癌T分期的判断,目前主要基于常规横断面CT 增强、CT 能量成像等技术。
基于常规CT增强横断面图像判断胃癌浸润深度,多是依据强化的肿瘤与低强化的正常胃壁间强化的差异,但存在容积效应的干扰,且在小弯侧及大弯侧常不能显示胃壁全层,难以准确判断T分期。
文献报道的胃癌T分期的准确度差异较大,在20%~91%之间,可信度有待商榷。
需要指出的是,T3期与T4a期胃癌的鉴别诊断一直是业界的难题,目前常以浆膜轮廓和胃周脂肪征象判断,但精准诊断困难较大。

越差,胃癌总体存活率越低[2]。
因此,选择适合且有效的方法评估胃癌分化程度对胃癌预后至关重要。
目前,常规CT是诊断胃癌的主要手段之一,其可观察胃癌病灶形态、大小、强化特点等特征,在评估胃癌术前临床分期和术后情况等方面具有明显优势,但仅靠形态学指标评估胃癌分化程度存在一定局限性,且准确度不高[3]。
64排光谱CT可提供多参数能谱定量分析方法,重建有效原子序数图、碘密度图等功能性图像,为诊断胃癌分化程度提供更多信息,被用于胃癌、食管癌等疾病中,其中碘密度图可测定碘浓度,该值可反映病变的强化程度[4-5]。
因此,本研究探讨64排光谱CT定量参数对胃癌分化程度的评估价值,以期为治疗方式的选择和预后提供参考依据。
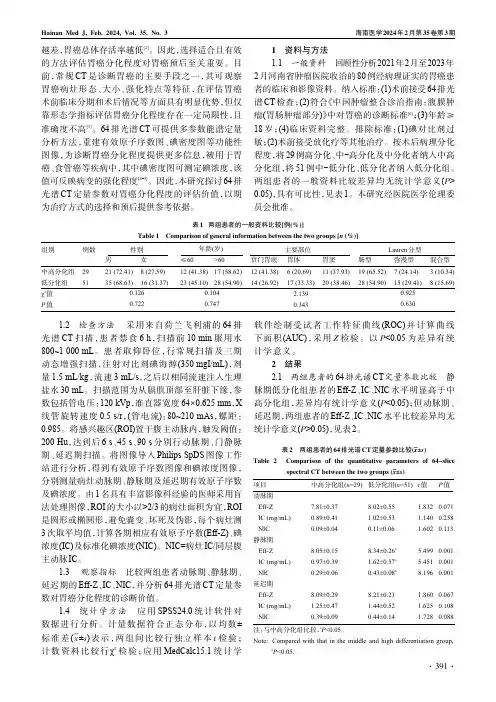
1资料与方法1.1一般资料回顾性分析2021年2月至2023年2月河南省肿瘤医院收治的80例经病理证实的胃癌患者的临床和影像资料。
纳入标准:(1)术前接受64排光谱CT检查;(2)符合《中国肿瘤整合诊治指南:腹膜肿瘤(胃肠肿瘤部分)》中对胃癌的诊断标准[6];(3)年龄≥18岁;(4)临床资料完整。
排除标准:(1)碘对比剂过敏;(2)术前接受放化疗等其他治疗。
按术后病理分化程度,将29例高分化、中-高分化及中分化者纳入中高分化组,将51例中-低分化、低分化者纳入低分化组。
两组患者的一般资料比较差异均无统计学意义(P> 0.05),具有可比性,见表1。
本研究经医院医学伦理委员会批准。
表1两组患者的一般资料比较[例(%)]Table1Comparison of general information between the two groups[n(%)]组别中高分化组低分化组χ2值P值例数2951≤6012(41.38)23(45.10)>6017(58.62)28(54.90)0.1040.747男21(72.41)35(68.63)女8(27.59)16(31.37)贲门胃底12(41.38)14(26.92)胃体6(20.69)17(33.33)胃窦11(37.93)20(38.46)肠型19(65.52)28(54.90)弥漫型7(24.14)15(29.41)混合型3(10.34)8(15.69)0.9250.6302.1390.3430.1260.722年龄(岁)性别主要部位Lauren分型1.2检查方法采用来自荷兰飞利浦的64排光谱CT扫描,患者禁食6h,扫描前10min服用水800~1000mL。


The distribution of position and size of lymph nodes detectedby CT in patients with cardiac carcinom aCU I Yan2hai,Z HA N G X i ao2peng3,TA N G L ei,S U N Yi ng2shi (Department of R adiolog y,Peking Universit y School of Oncology&B ei j ing Cancer Hos pital,B ei j ing100036,China)[Abstract] Objective To analyze the distributing characteristics and the range of size of lymph nodes(L N)detected by helical computed tomography(CT)in patients with cardiac carcinoma.Methods Helical CT was performed in65patients with cardiac carcinoma.Picture archiving and communication system(PACS)was used.The f requency of nodes in each sta2 tions and the size of each L N were retrospectively studied.Sensitivity and specificity were evaluated by means of receiver op2 erator characteristic curve(ROC).R esults ①The majority of L Ns detected by CT located at pericardia and lesser gastric curvature,followed by left gastric artery and the celiac trunk stations.The detection rate and percentage were No.1:89% and23%,No.2:66%and8%,No.3:92%and25%,No.7:54%and7%,No.9:44%and6%,respectively.The L Ns at lower mediastinum stations were fewer than that of abdominal stations.②Percentages of nodes smaller than10mm,8 mm,5mm in size were76.9%,60.3%,24.8%in node metastases group,respectively.③According to ROC analysis, when5mm,8mm,11mm size criterions were applied,the sensitivity and specificity were90.7%and21.9%,51.5%and 74%,13.1%and95.8%,respectively(Az=0.661).Conclusion ①The majority of lymph nodes in cardiac carcinoma de2 tected by CT locate at abdomen.②Most nodes of cardiac carcinoma with lymph node metastasis have small size,with<8 mm’s accounting for60.3%.③It is difficult to obtain both high sensitivity and specificity using size indictor to judge lymph node metastasis detected by CT.[K ey w ords] Cardiac neoplasms;L ymph node metastases;Tomography,X2ray computed贲门癌CT检出淋巴结分布的影像学特点崔燕海,张晓鹏3,唐 磊,孙应实(北京大学临床肿瘤学院暨北京肿瘤医院放射科,北京 100036)[摘 要] 目的 分析贲门癌CT检出淋巴结的部位及大小分布特点。
胃癌的分子诊断与分期技术胃癌是一种常见的恶性肿瘤,占据了全球癌症死亡的第五位。
早期诊断和准确分期对于胃癌患者的治疗和预后至关重要。
近年来,随着分子生物学和生物技术的不断进步,胃癌的分子诊断与分期技术得到了迅速发展。
一、胃癌的分子诊断技术胃癌的诊断通常依靠组织活检或血清标志物的检测。
然而,组织活检具有创伤性、操作复杂以及可能出现假阴性结果等局限性。
因此,寻找非侵入性、准确性高且可重复使用的分子诊断技术变得尤为重要。
1. 基因表达谱分析基因表达谱是指在特定条件下细胞内基因转录产生mRNA的数量级别,在胃癌中可以通过芯片技术或深度测序等方法获得。
通过比较肿瘤组织与正常组织的基因表达谱差异,可以筛选出与胃癌相关的候选基因,并进一步验证其作为诊断标记物的效果。
2. 微小RNA检测微小RNA(miRNA)是一类短链非编码RNA,在胃癌发生和发展过程中起着重要的调控作用。
通过测定血液或组织中特定miRNA水平的改变,可以实现胃癌的早期诊断和预后评估。
近年来,一些特定miRNA如miR-21、miR-125b等已被证明与胃癌的发生密切相关。
3. 血清蛋白标志物血清蛋白标志物是通过检测血清中某些蛋白质的水平来判断是否存在胃癌。
例如,CA72-4、CEA、CA19-9等临床上常用于胃癌的辅助诊断指标。
这些标志物具有操作简便、成本较低等优点,但其敏感性和特异性仍然需要进一步提高。
二、胃癌的分期技术胃癌术前准确分期对于选择合适的治疗方案以及评估患者预后至关重要。
传统上,分期主要依赖于影像学检查和手术切取标本进行病理学分析。
而今,随着医学影像技术和分子生物学方法不断进步,胃癌的分期技术也得到了极大的提升。
1. 影像学分期技术影像学分期技术是通过对胃癌患者进行超声、CT、MRI等扫描,观察肿瘤形态、浸润深度和淋巴结转移等信息,从而确定肿瘤的分期。
近年来,多排螺旋CT在胃癌分期中的应用得到了广泛认可。
2. 微创手术辅助诊断随着微创手术技术的快速发展,如内镜超声、腹腔镜等技术在胃癌的诊断和分期中发挥着重要作用。
M M I BIMONTHLY Vol21No.3Jun2012—169—胃癌淋巴结转移CT分析广西贺州市人民医院CT室(542800)莫景雄黄力营【摘要】目的:探讨胃癌淋巴结转移的螺旋CT表现。
材料与方法:分析CT能发现的70例胃癌转移淋巴结的表现,术前常规CT检查,平扫、增强扫描,观察影像学特征。
并与术后病理进行对照。
结果:病理检查1042个淋巴结,转移为367个(35.22%),>8mm淋巴结419个阳性246个(58.71%)。
CT检出淋巴结数758个,手术后病理检查阳性346个(45.64%)。
其短径、长径、平扫CT值等阴性阳性对比差异明显,不同大小淋巴结、不同CT强度阳性率不同,阴性阳性对比差异明显。
结论:胃癌术前进行CT检查,具有无创、准确率高等特点,为胃癌根治术制定手术方案和预后评估奠定基础。
关键词:胃癌淋巴结转移CT分析胃癌是上消化系统最常见的恶性肿瘤。
根据淋巴结转移情况可判断胃癌分期与预后,术前淋巴结状况的评价对决定术式,判断预后意义重大。
术前确定胃癌淋巴结转移存在与否,对胃癌术前分期、临床治疗方案的制定、估计预后等有重要的意义[1]。
我们对70例胃癌患者螺旋CT检查与临床手术病理结果进行对照分析,探讨胃癌淋巴转移的螺旋CT特征及应用价值。
1资料与方法1.1临床资料回顾选择我院2010年1月至2011年12月间收治的胃癌患者70例,年龄35-78岁,平均年龄52岁。
男性48例,女性22例。
其中低分化腺癌39例,中分化管状癌28例,印戒细胞癌3例。
手术摘取的淋巴结按日本胃癌研究会淋巴部位分类法[2]标记其位置。
1.2检查方法采用PHILIP_Brilliancei16s螺旋CT机,扫描层厚2mm,准直16ˑ1.5mm,扫描条件120KV,200mAS,矩阵512ˑ512,螺距1.2。
数据行2mm 薄层重建,层间距2mm;病人常规禁食6h,CT检查前20min肌注654-2,服温开水800-1000ml。
先行平扫,然后行双期增强扫描,增强对比剂为300mg I/ml碘海醇,剂量80-100ml,采用高压注射器经肘静脉团注对比剂,注射流率为3-3.5ml/s,注射对比剂后30s行动脉期扫描,60s行静脉期扫描。
所有患者均嘱其平静呼吸屏气进行扫描。
1.3病理学检查[3]术后切取的胃癌标本,临床可疑受侵的脏器,和胃周围各组淋巴结。
所有标本均经福尔马林固定,全部作HE染色,光学镜下判定胃癌癌肿及周围淋巴结受转移情况。
病理报告淋巴结标记的位置、大小与数目及转移阳性或阴性。
便于与CT发现的淋巴结作对比。
1.4CT影像特征观察[4]按病理淋巴部位分类法标记分组与CT发现的淋巴结相对比。
对各组淋巴结的CT显示情况与分布,淋巴结短径、长径以及淋巴结强化形式,边缘形态进行分析。
探讨淋巴结转移的CT征象。
CT不能明确确定的淋巴结组,将不作为观察讨论对象。
1.5统计学方法,测量所得数据用SPSS13.0统计学软件进行处理,各组间的数据以meanʃSD表示,计量资料各组间均数比较用t检验,计数资料比较用RC表资料的χ2检验,以P0.05表示差异有统计学意义。
2结果2.1病理表现,70例患者手术扫除淋巴结1042个,病理检查为转移367个(35.22%),其中检1-4mm淋巴结348个,阳性为15个(4.31%);5-8 mm淋巴结275个阳性为106个(38.60%),>8mm 淋巴结419个。
阳性246个(58.71%)。
—170—《现代医用影像学》2012年6月第21卷第3期2.2CT表现2.2.1胃癌转移淋巴结CT检查特征:CT检出>4 mm淋巴结数758个,对照病理检查阳性346个,阳性率为45.64%。
其短径、长径、平扫CT值等阴性阳性情况,详见表1。
阴性阳性对比,差异明显,P<0.05。
表1胃癌淋巴结转移CT检查特征淋巴结短径(mm)长径(mm)平扫CT值(Hu)动脉期CT值(Hu)静脉CT值(Hu)阳性7.8ʃ2.010.3ʃ2.538.15ʃ11.4586.44ʃ21.0592.95ʃ25.32阴性 5.0ʃ1.07.1ʃ1.716.03ʃ9.3553.96ʃ19.9162.32ʃ20.15t值10.488.8612.529.387.92P值P<0.05P<0.05P<0.05P<0.05P<0.05注:不同检查方式阳性、阴性对比P<0.052.2.2胃周围淋巴结大小CT分析以长径为观察,不同大小阳性率不同,<8mm阳性率为38.06%,8-12mm为52.08%,≥12为80.56%,阴性、阳性对比差异明显,P<0.05(详见表2)。
分析小堆淋巴结(单个<5mm,局部大于≤3)25处(组),其中组内出单个或以上淋巴结阳性的12组,病理转移阳性率47.5,χ2为4.32,P值<0.05,差异明显。
表2胃周围淋巴结CT特征淋巴结长径(mm)5-8mm8-12mm≥12阳性18810058阴性3069214阳性率(%)38.0652.0880.56χ2值40.34 4.2939.08P值P<0.05P<0.05P<0.052.2.3平扫、增强CT检查特征分析,分析平扫CT值与增强不同强化度,阳性率不同,平扫<25Hu阳性率为24.86%,≥25Hu为55.49%;增强动脉期CT值<70Hu为22.83%,≥70Hu为56.36%;增强静脉期CT值<80Hu为28.03%,≥80Hu为67.92%,不同检查方式阳性阴性对比,差异明显,详见表3。
分析阳性淋巴结坏死与囊变淋巴结127(36.71%),66个呈多发小灶性坏死,29个呈小灶性坏死,32例呈环样强化囊变。
表3平扫、增强CT检查特征检查方式病理诊断个数阳性阴性性率(%)平扫CT值<25Hu8626024.86≥25Hu19215455.49增强动脉期CT值<70Hu7926722.83≥70Hu19515156.36增强静脉期CT值<80Hu9724928.03≥80Hu23511167.92注:不同检查方式阳性、阴性对比P<0.053讨论淋巴结转移是胃癌转移的主要方式,也是影响预后的重要因素之一[4],术前评估淋巴结的转移情况具有重要意义[5]。
我们通过统计发现病理证实的阳性和阴性淋巴结与螺旋CT观察的短径、长径、平扫及增强后的CT值差异具有统计学意义。
3.1淋巴结的直径大小是螺旋CT诊断胃周围淋巴结转移的重要指标。
我们进一步观察了淋巴结长径大小与螺旋CT诊断胃周围淋巴结转移的标准,8mm可作为判断胃周围淋巴结转移标准。
直径<8mm淋巴结阳性率为38.06%。
正常淋巴结于直径较小为0.5mm,且与周围组织、脂肪黏连紧密,影像学检查受周围组织影响阳性率不高,但呈多个小堆或小簇样显示时,CT较容易发现,当小簇淋巴结出现时,出现转移机率增高(本组25组,12组内出现转移淋巴结)。
当淋巴结直径增大,密度明显改变,因此,阳性率明显增高。
密度有所增加,在CT不同强度扫描也出现相应改变,强度增加阳性率明显增加。
阳性与阴性对比,差异显著,P<0.05,具有统计学意义。
3.2淋巴结形态与螺旋CT检出胃周围淋巴结转移关系密切。
CT检查,可以对不同密度的组织有效显影,且无创,不会引起转移加速等弊端[6]。
因此,术前常规行CT影像学检查,可以更好更彻底的指导根治术淋巴结扫除的范围,尽量减少对淋巴系统的损害[7]。
可以更好的制定手术方法、方案,也可以更好对患者预后进行评估。
3.3强化程度与转移关系:正常淋巴结血供不丰富,增强后表现为轻度强化或无强化。
当发生转移时,因血供相对较丰富,增强后的强化多较明显,本M M I BIMONTHLY Vol21No.3Jun2012—171—组动脉期CT值≥70Hu为56.36%,静脉期CT值≥80Hu为67.92,且密度不均匀。
当小堆淋巴结内出现强化结节、或强化淋巴结内出现低密度灶,应提示该组淋巴结转移可能。
综上所述,螺旋CT判断胃癌淋巴结转移有重要作用,小簇淋巴结或成串淋巴结和当增大淋巴结肿大不规则、增强扫描环状或不均匀强化,提示淋巴结有肿瘤转移。
胃癌术前进行CT检查,具有无创、准确率高等特点,为胃癌根治术制定手术方案和预后评估奠定了基础。
4参考文献1温建逸。
螺旋CT对胃癌诊断和术前分期的价值[J]。
广西中医学院学报,2011,14(02):20-21。
2胡祥。
第14版日本《胃癌处理规约》的重要变更[J]。
中国实用外科杂志,2010,30(4):241-246。
3栾凤鸣,王利,葛春林,等。
早期胃癌的57例临床诊治分析[J]。
中国现代普通外科进展,2012,15(01):66-67。
4郭华,杨志浩,高剑波,等。
进展期胃癌淋巴结转移的螺旋CT征象与病理学检查相对照[J]。
中国医学影像技术,2009,25(07):1211-1214。
5卢贺峰,吴仁昌。
16层CT在腹部癌肿淋巴结转移中的诊断价值[J]。
中国实验诊断学,2012,16(01):108-109。
6冯玉兰.胃癌28例的X线钡餐造影和CT诊断的影像学价值分析[J]。
中国社区医师(医学专业),2012,14(03):213。
7陈培强,徐向英,周永威。
多排螺旋CT在胃癌术前TN分期中的应用价值[J]。
医学影像学杂志,2012,22(01):82-86。