股骨头坏死国际分期
- 格式:doc
- 大小:43.50 KB
- 文档页数:3

股骨头坏死的分期和治疗手段股骨头坏死是一种常见的髋关节疾病,临床上常常根据股骨头坏死的病程、病变程度和病变部位进行分期。
常见的分期方法包括法国学派(Ficat)分期、Steinberg分期和ARCO分期。
Ficat分期:Ficat分期是股骨头坏死最早的分期方法,根据X线和CT等影像学表现,将股骨头坏死分为四期。
Ⅰ期:股骨头坏死前期,无症状或轻微症状,X线检查正常。
Ⅱ期:股骨头坏死早期,轻度疼痛,X线检查出现局部硬化和骨小梁消失。
Ⅲ期:股骨头坏死中期,疼痛加重,X线检查出现股骨头塌陷、骨质疏松和关节间隙变窄。
Ⅳ期:股骨头坏死晚期,疼痛严重,X线检查出现骨性关节炎、关节破坏和骨性强直。
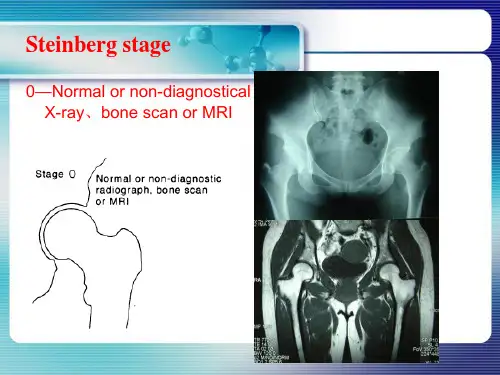
Steinberg分期:Steinberg分期主要依据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,症状轻微,影像学表现未见异常。
Ⅱ期:股骨头坏死初期,症状轻度,影像学表现股骨头局限性骨质疏松或骨小梁消失。
Ⅲa期:股骨头坏死进展期,症状加重,影像学表现股骨头局限性坍塌或裂隙。
Ⅲb期:股骨头坏死进展期,症状加重,影像学表现股骨头广泛性坍塌或裂隙。
Ⅳ期:股骨头坏死晚期,出现严重关节破坏和骨性强直。
ARCO分期:ARCO分期也是一种常用的股骨头坏死分期方法,与Steinberg分期相似,也是根据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,影像学表现正常。
Ⅱa期:股骨头坏死早期,影像学表现股骨头骨小梁消失、局限性骨质疏松和股骨头局限性坍塌程度小于2mm。
Ⅱb期:股骨头坏死早期,影像学表现股骨头局限性坍塌程度大于等于2mm。
Ⅲa期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度小于2mm。
Ⅲb期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度大于等于2mm。
Ⅳ期:股骨头坏死晚期,影像学表现关节破坏和骨性强直。
股骨头坏死的分期有助于指导临床治疗和预后评估。
在早期(Ⅰ-Ⅱ期),保守治疗和手术治疗的成功率较高,预后较好;在晚期(Ⅲ-Ⅳ期),骨关节保留手术效果不佳,常常需要进行人工髋关节置换术。



股骨头坏死mri分级标准股骨头坏死是一种骨质疾病,常见于中年人和年轻人,严重影响患者的生活质量。
MRI(磁共振成像)是一种常用的无创性诊断方法,可以清晰地显示股骨头与周围组织的情况,对股骨头坏死的早期诊断和分类非常有帮助。
下面是股骨头坏死的MRI分级标准的相关参考内容。
1. Ficat与Arlet分级标准:根据股骨头坏死范围,将股骨头分为五个不同的分期。
(1)分期0:正常的股骨头。
(2)分期I:股骨头坏死初期,仅局限于骨质内部,未达到骨骺。
(3)分期II:股骨头坏死进展至骨骺,但仅局限于骨头的较小范围。
(4)分期III:股骨头坏死范围扩大,侵及髋臼。
(5)分期IV:股骨头坏死范围更广泛,严重影响关节功能。
2. Steinberg分级标准:根据患者的具体病情和股骨头坏死的严重程度,将股骨头坏死分为八个不同的分期。
(1)分期0:正常的股骨头。
(2)分期I:股骨头坏死局限于压力面积的小于15%。
(3)分期II:股骨头坏死局限于压力面积的15-30%。
(4)分期III:股骨头坏死范围扩大至超过30%的压力面积。
(5)分期IV:股骨头坏死范围进一步扩大,达到股骨头颈交界处。
(6)分期V:股骨头坏死范围扩大至颈部和股骨干交界区。
(7)分期VI:股骨头坏死范围进一步扩大,达到干骺端。
(8)分期VII:股骨头坏死范围达到整个股骨头。
这些分级标准主要基于MRI图像显示股骨头坏死的程度和范围,有助于医生了解患者的病情并选择合适的治疗方法。
但需要注意的是,不同的分级标准在临床上可能会有一定的差异,医生需要综合考虑患者的症状、体检结果和其他影像学检查结果来做出准确的诊断和分级。
此外,MRI还可以通过多序列图像获得其他有关股骨头坏死的信息,如骨骼结构的改变、关节腔中积液的情况等,这些信息对于评估股骨头坏死的严重程度和指导治疗也具有重要意义。
在进行股骨头坏死的MRI检查时,患者需要保持平静,并遵循医生的指示,以获得清晰的图像。

股骨头坏死的中医辩证与辨病
……
辩证是根据股骨头坏死病发展到某一阶段和在这一阶段呈现的
临床表现,进行辨证分型与诊断。
辩病是根据病因将股骨头坏死病分为激素性、创伤性、慢性酒精中毒性、先天髋臼发育不良性、强直性脊柱炎等不同病因,再结合X线分期作出明确诊断。
Ⅰ期(早期):此期病程短,正气不虚,或正气偏虚,多是气滞血瘀,实证为主。
Ⅱ期(中期):此期病程较长,多伴有功能障碍,平素活动量减少,体质减弱,以本虚标实,虚实相兼证为主。
Ⅲ期(晚期):此期病程长,一般要1~2年或数年以上,功能障碍明显,有的需扶双拐,活动困难,体质显著减弱,正气不足,肝肾气血均虚兼有血瘀证为主。
早中晚期辩证一般的规律如上所述,由于人的个体差异很大,禀赋又有不同,病因不同。
在临床上可见X线虽属中期,但其人正气不虚,而出现气滞血瘀型证候,或可见X线虽属Ⅰ期,但其人正气虚弱,肝肾不足、肾阳虚等证候。
辨病是根据病因将股骨头坏死病分为激素性、创伤性、慢性酒精中毒性、先天发育不良性、类风湿性等不同。
,再结合作出明确诊断。
在治疗中应辩证与辨病相结合,见其证用其药。
对于X线分期与辩证辨不可硬套,而
应灵活应变,以提高治疗效果。
![股骨头坏死分期+骨缺损分期[1]](https://uimg.taocdn.com/9b7fba98b84ae45c3a358c5a.webp)
股骨头坏死的分期:1、Ficat和Arlet法分期:股骨头缺血性坏死的分期2、Steinberg分期-即宾夕法尼亚大学分期:0期平片、骨扫描与磁共振正常I期平片正常,骨扫描或/和磁共振出现异常A-轻度股骨头病变范围<15%B-中度 15-30%C-重度: >30%II期股骨头出现透光和硬化改变A 轻度: <15%B 中度: 15-30%C 重度: >30%III期软骨下塌陷(新月征),股骨头没有变扁A 轻度: <关节面长度15%B 中度: 关节面长度15-30%C 重度: >关节面长度30%IV期股骨头变扁A 轻度: <15% 关节面或塌陷 <2-mmB 中度: 15-30% 关节面或塌陷 2- 4-mmC 重度: >30% 关节面或塌陷 >4-mmV期关节狭窄或髋臼病变A 轻度B 中度C 重度VI期严重退行性改变或用表:Steinberg分期(宾夕法尼亚大学分期)3、股骨头骨坏死的ARCO分期:国际骨循环研究会(theassociationresearchcircu-lationosseuse,ARCO)成立于1989年。
委员会主席为GardeniersJWM,成员为欧美日本等国专门从事骨坏死研究的专家。
1990年,在意大利举行了第二次会议,对股骨头骨坏死的分期与术语提出建议〔1〕。
1992年进行了修订〔2〕。
1989年讨论的分期为0至Ⅵ期,见附表〔1〕。
1992年发表时分为0~Ⅳ期〔2〕。
0期:骨活检结果与缺血性坏死一致,但其它所有检查均正常。
I期:骨扫描阳性或MRI阳性或两者均呈阳性,依赖股骨头累及的位置,病变再分为内侧、中央及外侧。
IA:股骨头受累<15%IB:股骨头受累~30%IC:股骨头受累>30%Ⅱ期:X线片异常(股骨头斑点状表现,骨硬化,囊肿形成及骨质稀疏),在X线片及CT片上无股骨头塌陷,骨扫描及MRI呈阳性,髋臼无改变,依赖股骨头受累的位置,病变细分为内侧、中央及外侧。

股骨头坏死部队评残
根据股骨头坏死的严重程度,评残可分为以下几个等级:
1. 10级:股骨头坏死轻微,无明显症状。
2. 9级:轻度疼痛,活动受限,但能正常工作。
3. 8级:中度疼痛,步态受损,工作受限。
4. 7级:中度至重度疼痛,需使用辅助工具行走,工作严重受限。
5. 6级:严重疼痛,步态异常,无法工作,但能自理。
6. 5级:持续剧烈疼痛,无法行走,生活自理受限。
7. 4级:极度疼痛,无法行走,生活自理完全依赖他人。
8. 3级:剧痛无法忍受,需要服用强力镇静药物,完全不能自理,丧失大部分肢体功能。
9. 2级:极度疼痛,无法伸展肢体,完全不能自理,完全丧失肢体功能。
10. 1级:全身肢体无法动弹,完全丧失生活能力。
以上是一般情况下的评残等级,具体评残的等级还需要结合医生的诊断和评估来确定。


成人股骨头坏死临床诊疗指南概述成人股骨头坏死是一种常见的骨科疾病,通常表现为股骨头骨质破坏、骨骺塌陷和关节功能损害。
该疾病主要由于股骨头供血不足导致的骨组织坏死引起。
本文档旨在提供成人股骨头坏死的临床诊断和治疗指南。
诊断临床表现成人股骨头坏死的临床表现可以包括:•髋关节疼痛,可放射到大腿前面和膝盖内侧•活动受限,行走困难•步态异常,瘸行•髋关节活动度减少•髋关节僵硬和炎症影像学检查常见的影像学检查包括:•X射线:可显示股骨头骨质破坏、骨骺塌陷和骨质增生•磁共振成像(MRI):可更准确地显示股骨头的变化和坏死范围诊断标准根据病史和临床表现以及影像学检查,可以判断是否患有成人股骨头坏死。
目前,最常用的诊断标准是Ficat-Arlet 分期标准,分为四个阶段:•Stage 0:未出现症状或临床表现•Stage I:骨质坏死,但无塌陷•Stage II:骨骺塌陷小于2mm•Stage III:骨骺塌陷大于2mm治疗成人股骨头坏死的治疗应综合考虑病变的严重程度、患者的年龄、病史等多种因素。
治疗目的是缓解疼痛、改善关节功能、延缓关节炎的发展。
保守治疗对于早期发现的病例,保守治疗可以是一个合适的选择。
常见的保守治疗包括:•休息:减轻股骨头受力,促进骨组织修复•支持疗法:使用拐杖或助行器来减少髋关节的负荷•药物治疗:使用疼痛缓解药物和抗炎药物来减轻疼痛和炎症手术治疗对于股骨头坏死较重以及保守治疗无效的患者,手术治疗是必要的选择。
手术治疗的目的是减轻疼痛、恢复关节功能、延缓人工髋关节置换术的需求。
常见的手术治疗方法包括:•针刺治疗:通过穿刺将药物注入骨骼,促进骨组织的修复和再生•钻孔治疗:通过钻孔减压,促进骨组织的再生•骨移植:将健康的骨组织移植到受损部位,促进骨组织的修复和再生人工髋关节置换术对于股骨头坏死较重以及手术治疗无效的患者,人工髋关节置换术是最有效的治疗方法之一。
该手术通过置换病变严重的股骨头和髋臼,恢复髋关节的功能和稳定性。

浅析诊疗新技术的意义与应用作者:李子荣来源:《中国新技术新产品》2013年第11期摘要:股骨头坏死多发生在中青年人群中,其人工关节置换将是非常复杂的课题。
为尽可能保存患者自身关节,延缓至避免人工关节置换是目前医疗技术领域研究的重点和热点。
基于此,中日友好医院骨坏死中心在骨坏死研究和临床20余年中,科研实践出其诊疗新技术及概念,现将成果总结如下,供医学领域参考。
关键词:股骨头坏死;股骨头患者;概念;诊疗技术中图分类号:R681 文献标识码:A股骨头坏死分为创伤性和非创伤性两大类。
前者多发生在移位的股骨颈骨折,髋臼骨折及脱位后,也可继发于髋部挫伤,关节内出血但无明确骨折脱位的患者;而后者在我国主要发生在应用糖皮质激素(以下简称激素)及长期大量饮酒的人群。
尽可能保存患者自身关节,延缓至避免人工关节置换是目前研究的重点和热点。
一、尽可能使更多的股骨头坏死患者获得早期诊断股骨头坏死患者如获早期诊断可明显提高保留关节的疗效。
根据本中心研究显示:激素性骨坏死的高危人群为:应用剂量大于2000mg(折合成甲基泼尼松龙),用药时间超过30日,每日用药超过60mg,有静脉冲击治疗史。
显然存在个体差异,用药超过1000mg有幸免者,用药小于200mg甚至仅在皮肤抹含激素的外用药也可发生。
90%以上的股骨头坏死发生在自用药时起算的一年以内(多数在6月以内),创伤性骨坏死也是如此,因此对有上述所述的激素性骨坏死高危人群及髋部创伤的患者,在用药或外伤后一年(最好6月)以内,行双髋MRI 检查,可以使股骨头坏死得以早期(ARCO分期I期)诊断,而这些坏死患者在此时既无临床症状也无体征。
将患者转到骨科,有望使许多骨坏死患者得到早期准确诊断,早期有效治疗。
非创伤性股骨头坏死多为双侧(70%-80%),但双侧并不同步进展。
一侧坏死进展到III 期,出现症状和体征,来骨科就诊,而对侧无症状和体征,对这些患者行双髋MRI检查或CT 检查,可发现对侧早期股骨头坏死,单靠X线摄片阳性率不高。
一Ficat 分期股骨头坏死各种分期一 Ficat 分期 0期 I期 IIa期(过度期)III期 IV期无疼痛,平片正常,骨扫描与磁共振出现异常有疼痛,平片正常,骨扫描与磁共振出现异常有疼痛,平片见到囊性变或/和硬化,骨扫描与磁共振出现异常,没有出现软骨下骨折有疼痛,平片见到股骨头塌陷,骨扫描与磁共振出现异常,见到新月征〔软骨下塌陷〕或/和软骨下骨台阶样塌陷有疼痛,平片见到髋臼病变,出现关节间隙狭窄和骨关节炎,骨扫描与磁共振出现异常二 Steinberg分期即宾夕法尼亚大学分期0期 I期 II期 III期 IV期 V期平片、骨扫描与磁共振正常平片正常,骨扫描或/和磁共振出现异常 A-轻度股骨头病变范围30%股骨头出现透光和硬化改变 A 轻度: 30%软骨下塌陷〔新月征〕,股骨头没有变扁 A 轻度: 关节面长度30% 股骨头变扁A 轻度: 30% 关节面或塌陷 >4-mm 关节狭窄或髋臼病变VI期A 轻度B 中度C 重度严重退行性改变三股骨头坏死国际分期〔骨循环学会ARCO分期〕0 期 1 期2 期3 期4 期活检结果符合坏死,其余检查正常骨扫描或/和磁共振阳性A 磁共振股骨头病变范围 30%股骨头斑片状密度不均、硬化与囊肿形成,平片与CT没有塌陷表现,磁共振与骨扫描阳性,髋臼无变化A 磁共振股骨头病变范围 30% 正侧位照片上出现新月征A 新月征长度30%关节面长度或塌陷>4-mm 关节面塌陷变扁、关节间隙狭窄、髋臼出现坏死变化、囊性变、囊肿和骨刺小儿股骨头坏死分期临床根据X线检查特征分为Catteral四期股坏死的分期有利于确定病情的轻重程度和指导治疗治疗所需的时间。
Ⅰ期:身体病症不明显,劳累后出现的局部不适;在X线片,CT上改变不明显或有点滴密度改变,核磁共振和肯同位素扫描可以发现。
Ⅱ期:劳累后出现髋不适或疼痛,休息能好转。
Ⅲ期:疼痛较重,静止时时有疼痛;X线片、CT片上可有骨小梁断裂和骨皮质不连续,或密度不均等改变,此时股骨头已经裂解,但外形改变不大。
许建安分期辨治股骨头坏死之经验
张来根;饶伟;王培民;许建安(指导)
【期刊名称】《江苏中医药》
【年(卷),期】2024(56)4
【摘要】股骨头坏死(ONFH)是由多种因素导致的发生在股骨头及一定解剖部位的“骨坏死”,大多数患者最终将面临人工髋关节置换。
许建安教授认为ONFH乃虚实合病,瘀痹为其核心病机。
许教授根据本病临床表现及辅助检查,将ONFH分为三期进行辨治:早期以气血瘀滞型多见,治以化瘀通络、益气强骨,方选加减复活汤;中期以痰瘀痹阻型多见,治以疏肝健脾、活血祛痰,方选通阳豁痰汤合柴胡加龙骨牡蛎汤加减;晚期以气虚肾亏多见,治以补肾养肝、益气活血,方选益气填髓汤加减。
同时,配合“伤Ⅰ膏”外敷,内外合治,取效更佳。
附验案1则以佐证。
【总页数】4页(P10-13)
【作者】张来根;饶伟;王培民;许建安(指导)
【作者单位】南京中医药大学附属医院;南京中医药大学第一临床医学院;不详【正文语种】中文
【中图分类】R68
【相关文献】
1.许建安从寒湿瘀虚辨治神经根型颈椎病经验探讨
2.国医大师邹燕勤"肾病治肺"分期辨治原发性肾小球疾病经验
3.董松林辨治早中期股骨头坏死经验
4.施杞辨治股骨头坏死经验撷菁
5.慢性肾脏病伴发激素性股骨头坏死的分期辨治经验
因版权原因,仅展示原文概要,查看原文内容请购买。
交流] 股骨头坏死国际分期(骨循环学会ARCO分期)
0 期活检结果符合坏死,其余检查正常
Ⅰ期骨扫描或/和磁共振阳性
ⅠA 磁共振股骨头病变范围 <15%
ⅠB 股骨头病变范围 15-30%
ⅠC 股骨头病变范围 >30%
Ⅱ期股骨头斑片状密度不均、硬化与囊肿形成,平片与CT 没有塌陷表现,磁共振与骨扫描阳性,髋臼无变化
ⅡA 磁共振股骨头病变范围 <15%
ⅡB磁共振股骨头病变范围 15-30%
ⅡC 磁共振股骨头病变范围 >30%
Ⅲ期正侧位照片上出现新月征
ⅢA 新月征长度<15% 关节面或塌陷小于or <2-mm
ⅢB 新月征长度-占关节面长度15-30% 或塌陷2-4mm
ⅢC 新月征长度>30%关节面长度或塌陷>4-mm
Ⅳ期关节面塌陷变扁、关节间隙狭窄、髋臼出现坏死变化、囊
性变、囊肿和骨刺
股骨头坏死影像学表现及诊断要点
时间:2010-01-10 来源:影像园作者:admin
股骨头缺血性坏死的分型
Steibery分类法于1992年被美国骨科医师协会髋关节分会所接受,具体分期如下:
0期:X线片正常,骨扫描和MR I表现正常或非诊断性
Ⅰ期:X线片正常,但骨扫描和MR I表现异常
A—轻度(小于15%的股骨头受累)
B—中度(15%-30%的股骨头受累)
C—重度(大于30%的股骨头受累)
Ⅱ期:股骨头透亮或硬化改变
A—轻度(小于15%的股骨头受累)
B—中度(15%-30%的股骨头受累)
C—重度(大于30%的股骨头受累)
Ⅲ期:软骨下骨塌陷(新月征)但无股骨头改变
A—轻度(小于15%的关节面,下陷小于2mm)
B—中度(15%-30%的关节面受累)
C—重度(大于30%的关节面受累)
Ⅳ期:股骨头变形下陷
A—轻度(小于15%的关节面受累,下陷小于2mm)
B—中度(15%-30%的关节面受累,下陷2—4mm
C—重度(大于30%的关节面受累,下陷大于4mm)
Ⅴ期:关节面间隙狭窄或和髋臼改变
A—轻度(平均股骨头受累严重程度与Ⅳ期)
B—中度(确定的相似,并估计有)
C—重度(髋臼受累)
Ⅵ期:退行性关节炎改变
对于股骨头缺血性坏死疾病,明确骨坏死大小对决定治疗方法及预后十分重要。
而Steiberg分期最重要的特征是客观测定坏死范围,虽然此分期比以往的各种分期方法繁琐。
Marous 分期法
Ⅰ期:髋无症状,X线片无表现或轻微密度增高(点状密度增高)
Ⅱ期:仍无症状或轻微,X线密度增高,头无塌陷
Ⅲ期:症状轻微,有软骨下骨折或新月征,一般多见扇形骨折,新月征少见
Ⅳ期:髋痛,呈阵发性或持续性跛行及功能障碍,头扁平或骨质坏死
Ⅴ期:疼痛明显,死骨破裂,关节间隙变窄,骨质密度更加硬化。
Ⅵ期:疼痛严重,有的疼痛较Ⅴ期减轻,但股骨头肥大变形,半脱位,髋臼不光滑,甚至硬化增生
股骨头性坏死的X片征象:
(1)、水滴征指股骨头内有多个象水滴于桌面,水滴被蒸发后的水滴痕迹样改变,也称股骨头面包圈样改变(股骨头坏死初期)。
(2)、低密度征指股骨头内有大面积水滴征改变,水滴征改变区内的骨小梁消失(股骨头坏死初期)。
(3)、新月征指股骨头顶部呈半月状软骨下断裂,股骨头软骨下骨小梁与软骨分离,新月状断裂透亮区征象。
在蛙式位骨盆片X片,股骨头外上侧显示的最清楚(股骨头坏死I期)。
(4)、断裂征股骨头软骨下断裂,一处或多处裂缝样透亮带状改变,这是股骨头早期塌陷的征象(股骨头坏死I期)。
(5)、硬化征在股骨头内任何部位,呈一处或多处,片状或带状硬化性高密度骨质改变。
(在股骨头坏死的I、II、Ⅲ期中都可以见到)。
(6)、变形征股骨头内出现死亡骨细胞的吸收,股骨头外型被破坏,股骨头塌陷、扁平肥大征象(股骨头坏死的II或Ⅲ期)。
(7)、修复征股骨头内硬化性死骨吸收缩小,周围显示疏松带(吸收带),硬化性被吸收的外围,低密度透光区缩小,股骨头骨密度均匀,这种变化既是形成新骨的修复征象。
股骨头坏死CT表现:
股骨头坏死的CT检查,是从横断分层观察死骨块的大小,而且可以明确显示囊状改变的大小,
股骨头软骨下断裂骨折,股骨头塌陷的部位和塌陷的程度。
(1)股骨头坏死的早期阶段CT检查,X射线片检查还不能确诊时,CT检查就可以看出病理变化。
这一时期,股骨头内可以看到多处片状低密度影像,在片状低密度影像中,骨小梁缺少或部分骨小梁被吸收而消失,关节间隙无改变。
(2)股骨头坏死的中期阶段CT检查,股骨头内出现大小不等的囊状透光区,囊状透光区边缘模糊。
同时可见股骨头内,有高密度硬化性死骨。
股骨头软骨面不规则的断裂变形,关节间隙宽窄等。
(3)股骨头坏死的晚期阶段CT检查,股骨头内出现大面积的囊状透光区,囊状透光区边缘模糊不清,股骨头内大面积高密度硬化性死骨。
股骨头软骨面不规则的断裂变形或软骨消失,股骨头塌陷变形,髋臼外缘增生,髋臼骨质硬化或囊状改变,髋关节间隙变窄或消失。
股骨头坏死MR I表现:
“核磁共振”简称MR I,是由于原子核中特定磁场吸收或释放磁电辐射成象。
磁共振具有清晰的软组织分辨能力,反映病变区域组织学的变化有独特的优越性。
具有轴位、矢状位、冠状位等平面扫描,目前对诊断股骨头坏死有很高的敏感性和特异性。
核磁共振诊断,主要用于股骨头坏死的早期诊断,它能在X射线片检查、CT检查都无法确诊的阶段,做出正确诊断。
股骨头坏死核磁共振表现,核磁共振在股骨头坏死的最早期,即可观察到股骨头脂肪组织的高信号中,出现不同形态的低信号环形或带状,均匀或不均匀弥漫性区域改变,软骨下有壳状骨折带。
(1)股骨头坏死的X 线表现
初期: 髋关节间隙轻度增宽,以关节中下为主,主要因关节软骨增宽,股骨头外移所致,早期股骨头在外移2mm以内,晚期可达5mm,一般认为是关节旁及关节内软组织充血所致,可以逆转。
中期: 股骨头皮质可以断裂形(台阶状)成角,基底处出现平行的双皮质征(双边征),其中台阶征及双边征是X线判断股骨头塌陷的早期征象,随后股骨头广泛脱位和碎解,其内可见死骨、裂隙、硬化和透光区,股骨头压缩变扁平,轮廓不规则,关节腔最初因股骨头变扁而增宽。
股骨颈下方出现皮质增厚或骨膜增生,关节间隙可呈不规则变窄,髋臼关节面增生硬化,Sheaton线不连续,股骨头碎块可成为关节游离体。
晚期: 股骨头骨结构完全消失,股骨头明显变扁或覃状变形,内有弥漫或局限性硬化或囊变区,关节间隙变窄,股骨头增粗,可有关节半脱位。
髋臼缘和股骨头基底部增生变成骨赘,髋臼关节面出现硬化并囊变,股骨头与髋臼变扁,股骨颈吸收,使下肢变短。