脑转移瘤影像表现 副本
- 格式:ppt
- 大小:11.53 MB
- 文档页数:65

脑转移瘤的CT影像分析目的分析脑转移瘤CT影像,进一步提高对本病的认识。
方法本组脑转移瘤病例50例,其中病理证实40例,其余10例为追踪明确的病例,对其CT表现进行了回顾分析。
结果脑转移瘤多位于灰、白质交界大脑中动脉供血区,常为多发瘤灶,呈多种形态的改变,瘤周水肿明显,瘤周水肿与瘤灶大小不成比例。
结论脑转移瘤CT平扫可呈高,低或等密度灶,CT增强扫描病变可轻度到中度环形或结节状强化。
标签:脑转移瘤瘤周水肿CT增强扫描脑转移瘤在临床上并不少见,约占脑肿瘤的3-10%。
随着现代医学影像技术如CT、MRI的应用,对脑肿瘤的诊断有所提高。
笔者搜集我院50例脑转移瘤病例作回顾性分析如下:1 资料与方法1.1 一般资料本组50例病例,其中男31例,女19例,年龄28-75岁,平均年龄59岁,其中41-69岁之间24例,占80%;脑症状出现时间1-65天,主要为头痛,呕吐,偏竣,意识障碍;其他还有头晕,少语,抽搐,大小便失禁。
本组病例中有6例首先就诊于神经科经CT检查发现脑占位病变后即摄胸片发现肺部原发病灶(如图)。
脑转移瘤中原发灶为肺癌占绝大部分。
本组50例中有35例,其他原发肿瘤为侵蚀性葡萄胎1例,鼻咽癌1例,乳腺癌6例,胃癌1例,有7例尚未找到明确的原发灶。
本组病例中有4例合并肺转移瘤。
上面为同一患者男,41岁,图1是头部CT平扫,左顶叶有一类圆形肿块,图2是其CT增强,肿块有中度强化,图3是其胸片,左上肺有一较大肿块。
就诊时是神经症状入院后,做检查先发现有脑转移瘤,后摄胸片发现肺部肿块。
此病人瘤周水肿明显呈指压迹状。
1.2 扫描方法使用西门子公司的欢悦双排螺旋CT常规平扫后作增强扫描,听眦线为基线,层厚10mm,层距10mm,横断扫描10-12层面,病灶部位加5mm薄层扫描;增强扫描使用高压注射器注射,注射速度为2.2ml/s,对比剂采用碘海醇100ml,注射完后立即扫描,有6例作增强后延迟扫描。
2 结果CT检查结果表现在以下几个方面2.1 部位幕上转移35例,小脑转移3例,幕上幕下均有转移2例,幕上转移位于灰、白质交界区40例(占80%),另1例可见颅骨转移破坏。


脑转移瘤的影像诊断(附38例报告)易和;周广春;贾作刚;赵思训【摘要】目的:分析各种脑转移瘤的不同CT及MRI表现,提高的对本病的认识。
方法选取我院2013年4月-2014年4月收治的脑转移瘤患者38例,所有患者均行CT平行加增强扫描,部分患者进一步行肺部CT扫描和MRI检查。
结果 CT表现多为皮层及皮层下结节状病灶,其内有坏死区,周围有较明显水肿,表现为片状低密度。
MRI表现为长TIWI稍长T2WI信号,瘤周水肿区为长T1WI长T2WI 信号,肿瘤坏死区于DWI序列为低信号。
结论大部分脑转移瘤都能通过CT及MRI明确诊断,两者结合,更有利于诊断,MRI可显示CT不能发现的小转移灶。
%Objective To study and analyze the different CT and MRI expressions of brain metastasis carcinoma so as to improve the recognition of the disease.Methods 38 cases of brain metastasis carcinoma patients in our hospital between April 2013 and April 2014 were selected.All the patients underwent CT parallel and enhanced scanning,and part of them furtherun-derwent lung CT scanning and MRI examination.Results Most CT scanning manifested cortical and subcortical nodular le-sions,with necrosis area inside,and obvious edema around,indicating patchy low density.MRI showed long T1WI and slightly long T2WI signal,long T1WI and long T2WI signal in peritumoral edema region,and tumor necrosis area showed low signal in the DWI sequence.Conclusion Most brain metastasis carcinomas can be definitely diagnosed with CT and bination of the two can contribute to a better diagnosis since MRI can display the small metastases that CT cannot identify.【期刊名称】《淮海医药》【年(卷),期】2015(000)002【总页数】4页(P121-123,124)【关键词】脑转移瘤;体层摄影术,X线计算机;磁共振成像;诊断【作者】易和;周广春;贾作刚;赵思训【作者单位】安徽省蚌埠市怀远县中医院影像科,233400;安徽省蚌埠市怀远县中医院影像科,233400;安徽省蚌埠市怀远县中医院影像科,233400;安徽省蚌埠市怀远县中医院影像科,233400【正文语种】中文【中图分类】R739.41;R813脑转移瘤的影像诊断(附38例报告)易和,周广春,贾作刚,赵思训【摘要】目的分析各种脑转移瘤的不同CT及MRI表现,提高的对本病的认识。
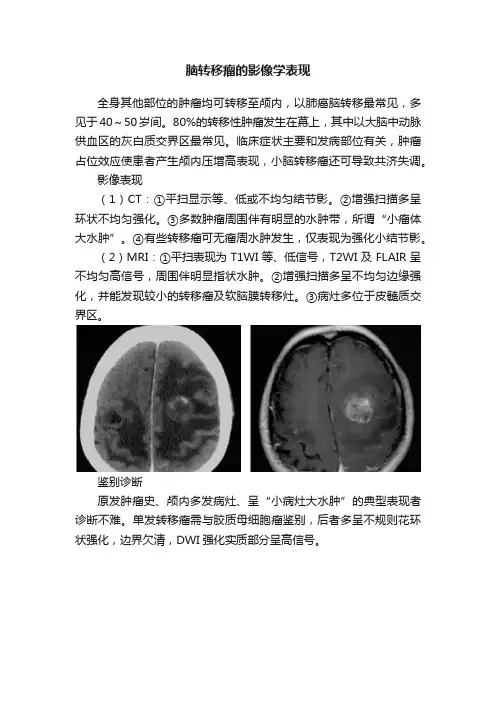
脑转移瘤的影像学表现
全身其他部位的肿瘤均可转移至颅内,以肺癌脑转移最常见,多见于40~50岁间。
80%的转移性肿瘤发生在幕上,其中以大脑中动脉供血区的灰白质交界区最常见。
临床症状主要和发病部位有关,肿瘤占位效应使患者产生颅内压增高表现,小脑转移瘤还可导致共济失调。
影像表现
(1)CT:①平扫显示等、低或不均匀结节影。
②增强扫描多呈环状不均匀强化。
③多数肿瘤周围伴有明显的水肿带,所谓“小瘤体大水肿”。
④有些转移瘤可无瘤周水肿发生,仅表现为强化小结节影。
(2)MRI:①平扫表现为T1WI等、低信号,T2WI及FLAIR呈不均匀高信号,周围伴明显指状水肿。
②增强扫描多呈不均匀边缘强化,并能发现较小的转移瘤及软脑膜转移灶。
③病灶多位于皮髓质交界区。
鉴别诊断
原发肿瘤史、颅内多发病灶、呈“小病灶大水肿”的典型表现者诊断不难。
单发转移瘤需与胶质母细胞瘤鉴别,后者多呈不规则花环状强化,边界欠清,DWI强化实质部分呈高信号。
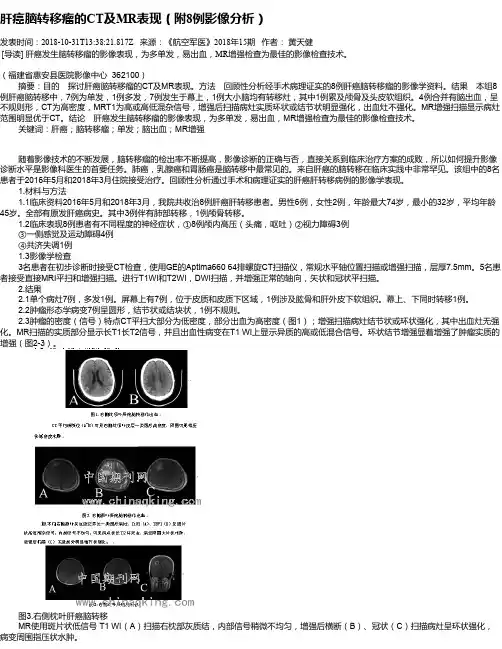
肝癌脑转移瘤的CT及MR表现(附8例影像分析)发表时间:2018-10-31T13:38:21.817Z 来源:《航空军医》2018年15期作者:黄天健[导读] 肝癌发生脑转移瘤的影像表现,为多单发,易出血,MR增强检查为最佳的影像检查技术。
(福建省惠安县医院影像中心 362100)摘要:目的探讨肝癌脑转移瘤的CT及MR表现。
方法回顾性分析经手术病理证实的8例肝癌脑转移瘤的影像学资料。
结果本组8例肝癌脑转移中,7例为单发,1例多发,7例发生于幕上,1例大小脑均有转移灶,其中1例累及颅骨及头皮软组织。
4例合并有脑出血,呈不规则形,CT为高密度,MRT1为高或高低混杂信号,增强后扫描病灶实质环状或结节状明显强化,出血灶不强化。
MR增强扫描显示病灶范围明显优于CT。
结论肝癌发生脑转移瘤的影像表现,为多单发,易出血,MR增强检查为最佳的影像检查技术。
关键词:肝癌;脑转移瘤;单发;脑出血;MR增强随着影像技术的不断发展,脑转移瘤的检出率不断提高,影像诊断的正确与否,直接关系到临床治疗方案的成败,所以如何提升影像诊断水平是影像科医生的首要任务。
肺癌,乳腺癌和胃肠癌是脑转移中最常见的。
来自肝癌的脑转移在临床实践中非常罕见。
该组中的8名患者于2016年5月和2018年3月住院接受治疗。
回顾性分析通过手术和病理证实的肝癌肝转移病例的影像学表现。
1.材料与方法1.1临床资料2016年5月和2018年3月,我院共收治8例肝癌肝转移患者。
男性6例,女性2例,年龄最大74岁,最小的32岁,平均年龄45岁。
全部有原发肝癌病史。
其中3例伴有肺部转移,1例颅骨转移。
1.2临床表现8例患者有不同程度的神经症状,①8例颅内高压(头痛,呕吐)②视力障碍3例③一侧感觉及运动障碍4例④共济失调1例1.3影像学检查3名患者在初步诊断时接受CT检查,使用GE的Aptima660 64排螺旋CT扫描仪,常规水平轴位置扫描或增强扫描,层厚7.5mm。
![[神经影像]“脑转移瘤”的临床表现、MRI特点及鉴别诊断](https://uimg.taocdn.com/18246152ff4733687e21af45b307e87101f6f808.webp)
[神经影像]“脑转移瘤”的临床表现、MRI特点及鉴别诊断脑转移瘤【临床表现】脑内转移瘤(metastatic tumor)多见于中老年人,男女发病无明显差异。
临床多有原发肿瘤病史,以肺癌最为常见。
临床表现无特异性,可为顽固性进行性加剧的头痛而脑膜刺激征阴性,有时表现酷似脑卒中,预后差。
【MRI表现】(1)多表现为灰白质交界处的多发占位性病变,是特征性表现之一,单发病灶也可见。
瘤周多伴有明显水肿,即“小病灶、大水肿”,占位效应多明显。
不过至小脑的转移瘤可无明显水肿(系小脑的细胞外间隙紧密所致)。
(2)实性成分多呈稍长T1、稍长T2信号,DWI多呈高信号。
中心常见呈长T1、长T2信号的坏死、囊变区,内壁多不光整,而外壁相对光整,囊壁多厚薄不均,有时还可见壁结节(图1)。
(3)病灶内出血常见于黑色素瘤、绒毛膜癌、甲状腺癌、肺癌及肾癌的转移,多呈T1WI上点片状高信号影。
来源于白血病、淋巴瘤、乳腺癌、黑色素瘤、绒毛膜癌的脑转移还可出现弥漫性脑膜浸润,即癌性脑膜炎。
(4)在T2WI肿瘤表现为低或等信号者,多半是来源于胃肠道的黏液腺癌、骨肉瘤及黑色素瘤。
(5)增强扫描多呈不均匀环形明显强化或结节状强化。
较多来源于腺癌的转移瘤在增强扫描时可见病变内缘细小毛刷样征象。
图1脑转移瘤A、B.分别为横断面T1WI及T2WI,左颞叶皮髓交界处小囊性占位,呈长T1、长T2信号,囊壁呈等信号,瘤周重度水肿,呈“小病灶、大水肿”;C.DWI,病灶囊壁呈高信号,内部囊变及瘤周水肿呈低信号;D.冠状面T2 FLAIR,病灶囊壁呈等信号,囊变区呈低信号,瘤周水肿呈高信号,右额叶见片状水肿;E、F.增强扫描横断面,脑内多个大小不等的环形强化【诊断与鉴别诊断】1.诊断依据好发于中老年人,多见于皮、髓质交界区的多发病灶,呈现“小病灶、大水肿”征象,占位明显。
增强扫描时肿瘤常因坏死、囊变呈现不均匀环形强化。
2.鉴别诊断(1)星形细胞瘤:体积较大的单发转移瘤与恶性胶质瘤难鉴别。



脑部肿瘤的影像学脑部肿瘤的影像学一、引言脑部肿瘤是指在脑组织中生长的异常细胞集合体。
影像学在脑部肿瘤的诊断和治疗过程中起着关键作用。
本文档旨在介绍脑部肿瘤的影像学相关知识,以便医务人员对脑部肿瘤进行准确的鉴别和定位。
二、脑部肿瘤的分类1.原发性脑肿瘤神经上皮肿瘤.胶质瘤.脑膜瘤神经胶质肿瘤.星形细胞瘤.少突胶质细胞瘤脑干和小脑肿瘤神经母细胞瘤颅神经肿瘤2.转移性脑肿瘤来源于其他器官的恶性肿瘤三、影像学检查方法1.磁共振成像(MRI)T1加权成像T2加权成像增强扫描2.计算机断层扫描(CT)非增强扫描增强扫描3.正电子发射断层扫描(PET)脑代谢扫描四、影像学表现1.肿瘤边界清晰边界模糊边界2.信号强度低信号高信号3.增强方式均匀增强不均匀增强4.周围结构受压脑室变形颅骨改变5.浸润性生长表现周围脑组织受侵脊髓受侵血管受侵五、鉴别诊断1.良性肿瘤脑膜瘤胆脂瘤血管瘤2.恶性肿瘤胶质瘤转移性脑肿瘤神经母细胞瘤六、治疗方案选择的影像学指导1.手术治疗切除范围的确定周围结构安全距离的判断2.放疗和化疗放疗计划的确定放射剂量控制七、本文档涉及附件详见附件列表。
八、本文所涉及的法律名词及注释1.肿瘤:指组织中异常细胞的不受控制的增殖。
2.原发性肿瘤:在特定组织或器官内起源的肿瘤。
3.转移性肿瘤:来自其他器官或组织的恶性肿瘤转移到脑部的肿瘤。
4.MRI:磁共振成像,一种用于非侵入性图像采集的医学技术。
5.CT:计算机断层扫描,利用X射线透视和计算机处理数据来体内断面图像的无创诊断技术。
6.PET:正电子发射断层扫描,通过测量被加入到患者体内的放射性药物的分布,以获得关于生物体功能和代谢的信息。
九、全文结束。


脑转移瘤波谱诊断标准一、代谢物变化脑转移瘤的波谱诊断中,代谢物变化是一个重要的指标。
在磁共振波谱(MRS)中,脑转移瘤的代谢物主要包括N-乙酰天门冬氨酸(NAA)、胆碱(Cho)、肌酸(Cr)等。
正常情况下,NAA主要存在于神经元中,其含量反映了神经元的密度和功能状态。
脑转移瘤发生时,由于肿瘤细胞的增殖和浸润,神经元受损或破坏,NAA含量降低。
Cho和Cr含量的变化则与肿瘤的增殖和能量代谢有关。
一般而言,Cho含量增高提示肿瘤细胞活跃,Cr含量增高则可能与肿瘤的恶性程度有关。
因此,通过分析脑转移瘤的代谢物变化,可以辅助诊断肿瘤的性质和恶性程度。
二、血流动力学评估血流动力学评估也是脑转移瘤波谱诊断的重要手段。
通过动态对比增强MRI(DCE-MRI)技术,可以评估肿瘤内部的血流动力学特征。
脑转移瘤通常表现为相对较高的血流灌注和血管通透性,在DCE-MRI图像上表现为早期强化和延迟强化。
通过分析肿瘤内部的血流动力学参数,如灌注量、血管通透性等,可以进一步了解肿瘤的生物学行为和恶性程度,为诊断和治疗提供依据。
三、分子标志物检测随着分子生物学技术的发展,脑转移瘤的波谱诊断已经进入了分子水平。
通过检测肿瘤组织中的分子标志物,可以更准确地诊断肿瘤的性质和来源。
常见的分子标志物包括EGFR、VEGF、HER2等,这些标志物的表达水平与肿瘤的恶性程度、增殖能力和预后密切相关。
通过检测这些分子标志物,可以为脑转移瘤的诊断和治疗提供更加精准的方案。
四、影像学特征影像学特征是脑转移瘤波谱诊断的重要依据。
通过头颅CT、MRI 等影像学检查手段,可以观察到脑转移瘤的形态、大小、位置、强化程度等信息。
一般来说,脑转移瘤多表现为囊实性或实性肿块,形态多不规则,边缘模糊或毛刺状。
在MRI图像上,脑转移瘤通常表现为低信号或等信号影,增强扫描后可见不均匀强化。
通过分析这些影像学特征,可以辅助诊断肿瘤的性质和恶性程度。
五、临床症状和体征临床症状和体征是脑转移瘤诊断的重要参考依据。
脑转移瘤CT和MRI的影像表现与鉴别诊断【摘要】目的了解CT和MRI对脑转移瘤检查的要点及区别。
方法对我院经手术病理及临床确诊的脑转移瘤,分别进行CT、MRI的平扫及增强扫描,对其影像进行分析。
结果 17例CT检查中平扫病灶呈低密度10例,等密度5例,高密度2例;15例增强扫描后病灶呈结节状强化7例,环状强化5例,结节状和环状同时存在3例。
16例MRI检查中平行表现为等长T1长T2信号影,11例增强扫描后,发现病灶较平扫增多;10例转移病灶周围有不规则片状及指压迹样水肿信号,其中轻度水肿6例,轻度水肿3例,重度水肿1例。
结论 CT扫描显示单个肿瘤时,不能排除多发性转移的可能,增强扫描可发现比平扫更多的病灶,而MRI扫描能够更好的显示病灶及更多的瘤周病灶。
【关键词】脑转移瘤;CT;MRI;影像表现及鉴别诊断脑转移瘤是颅内常见的恶性肿瘤,约占脑肿瘤的15%-30%[1]。
全身各处恶性肿瘤均可转移到脑部,其原发肿瘤以肺癌最为常见,随着影像学技术的发展,CT、MRI对肺癌脑转移瘤的临床诊断有十分重要的作用[2]。
大部分脑转移瘤CT表现比较经典,多发及瘤周广泛水肿是其显著特点,病灶多位于皮质及皮质下去。
一般脑转移瘤多发较单发多见,CT扫描显示单个肿瘤时,不能排除多发性转移的可能,增强扫描可发现比平扫更多的病灶,而MRI显示的病灶比CT多。
CT是检查脑转移瘤的非常实用的方法,但随着MRI强化扫描的广泛应用,脑转移瘤越来越倾向于使用MRI诊断。
1 材料与方法1.1材料对象:回顾性收集2015年3月-2016年3月我院经手术病理及临床证实为肺癌脑转移瘤20例患者的CT及MRI影像学资料。
1.2 检查工具:CT 扫描使用东软CT-C3000扫描机,横断面扫描,层厚、层距5-10mm。
增强扫描使用碘海醇100ml,注射速率2.5-3.2ml/s,于注射开始后45s扫描。
MRI检查采用浙江嘉恒公司JC35P开放式永磁型MR机,头部线圈,行横断面和矢状面扫描,必要时加行冠状面扫描,层厚5-8mm,常规行SE-T1WI,TSE-T2WI,FLAIR,增强扫描使用Gd-DTPA0.1mmol/kg体质量,经静脉注入后行T1WI增强扫描。
转移性脑膜癌病的MRI表现MRI是脑膜癌病的常用检查方法之一,精确评估其转移性病变的位置、范围、数量和形态等方面。
转移性脑膜癌病(metastatic meningioma)是指脱离原发性肿瘤转移至脑膜的肿瘤疾病。
多见于中老年人,女性多于男性,常见的原发癌症有肺癌、乳腺癌、肾癌、甲状腺癌等。
本文将重点介绍转移性脑膜癌病的MRI表现。
一、转移性脑膜癌病的MRI常见表现1.脑池扩大和积液:多数患者MRI表现为蛛网膜下腔积液和脑池扩大,尤其是病变累及基底池和四大脑池时,表现更为显著。
脑池积液通常呈现为低信号或暗信号。
脑池局部的扩大也是转移性脑膜癌病的一种常见表现,特别是在基底池和四大脑池区域。
2.脑膜增厚:转移性脑膜癌病常伴有萎缩和增厚的脑膜。
MRI上脑膜增厚通常呈现为T1加权成像和T2加权成像上的高信号。
增厚和萎缩的脑膜常可观察到并可显示脑膜的形态变化。
3.强化病灶:MRI动态增强扫描是转移性脑膜癌病诊断的必要方法之一,转移性脑膜癌病常呈现出均匀或不均匀的强化病灶。
在T1加权的序列上,增强病灶通常呈现为中至强信号。
4.脑实质转移和肿瘤壳:当脑内转移到达一定程度时,可出现脑实质转移和肿瘤壳等表现。
转移性脑膜癌病常常具有大量的转移性脑实质病变,这些病变呈现为不同大小的强化病灶。
病变通常集中在脑镰、双侧额叶、颞叶和顶叶。
5.颅外转移伴有脑膜转移:颅外转移伴有脑膜转移,MRI表现为脑膜增厚、脑池扩大和积液等表现。
二、转移性脑膜癌病MRI诊断注意事项1.要综合分析MRI的各式影像学表现2.注意与原发转移的鉴别3.脑膜炎样转移的注意4.注意局部坏死和囊变的存在5.注意弥漫型脑脑膜转移的诊断三、转移性脑膜癌病MRI评估结果分级1.级别1:扩散病变影像学表现:脑池扩大、积液、增厚的脑膜、局部强化病灶等。
2.级别2:大量脑内实质转移:累及两个或两个以上叶叶,多部位散在,贴近或侵犯皮层者。
3.级别3:弥漫型病情:局部累及两个以上叶叶,均呈现出不同程度的萎缩,或基底池和四大脑池均有积液脑池扩大。