良性位置性阵发性眩晕诊断及治疗王洪海
- 格式:pptx
- 大小:1.62 MB
- 文档页数:60

良性阵发性位置性眩晕的诊断与治疗定义:良性阵发性位置性眩晕( benign paroxysmal positional vertigo, BPPV )是头部快速移动至某一特定位置时所激发的短暂的阵发性眩晕,是一种具有自限性的周围性前庭疾病。
可为原发性,也可为继发性。
眼震具有潜伏期、短暂性和疲劳性特点流行病学占末梢前庭疾病的20-40%10.7-64/100,000人群占老年人群的9%,随年龄增长而增加妇女发病率比男性高,约1.6~1或2~1发病原因BPPV多数病因不详,属于特发性原因(50%-70%)。
迷路老化、椭圆囊斑变性而致耳石沉积于半规管或壶腹嵴。
发病原因发病原因患BPPV的中老年女性中,骨质疏松症的发病率高达75%正常对照组仅为4%骨质疏松症与BBPV 之间可能存在某些特定联系发病机制1. 嵴顶结石症学说(cupulolithiasis)Schuknecht 提出的壶腹嵴顶结石学说,由于变性的耳石碎片从椭圆囊中脱离,附着于后半规管的壶腹嵴顶,引起内淋巴与壶腹嵴顶密度不同,从而使比重发生差异,导致壶腹嵴对重力作用的异常感知,引起眩晕嵴顶结石症的特点患者处于激发体位眩晕立即出现;激发体位不改变,症状就持续存在。
它可发生于后半规管也可发生于水平半规管,这种类型的BPPV相对少见。
发病机制2. 管石症学说(canalithiasis)Hall于1979年根据重复刺激时产生的疲劳现象提出管石症概念:各种原因导致耳石脱落或变性的耳石聚集于半规管近壶腹处,当头位转至激发位时,管石受到重力作用,向离壶腹方向移动,而形成离壶腹内淋巴流使嵴顶发生移位,牵拉壶腹嵴,使该半规管的神经元放电增加,引起眩晕及眼震。
管结石症有以下特点患者处于激发头位后眩晕的出现有1—40s的潜伏期;眩晕和眼震的强度波动,先重后轻,时程不超过60s。
管结石症是BPPV最常见的类型。
BPPV的临床类型后半规管BPPV(PC-BPPV)水平半规管BPPV(HC-BPPV)上半规管性BPPV(SC-BPPV)混合型BPPV(C-BPPV)BPPV的临床类型发病率PC-BPPV, 占83%HC-BPPV, 为11%SC-BPPV, 仅6%C - BPPV, 较少见可双侧发病,以单侧多见临床表现及特征BPPV好发于中年人,男女之比为1:2平均年龄54岁典型发作患者在仰头或翻身时突然发作眩晕,瞬间即消失重复诱发头位时眩晕可再度出现无听力下降和前庭功能障碍偶有耳鸣临床表现及特征后半规管位置性眩晕:发生率最高。

耳眩晕(良性阵发性位置性眩晕)中医临床路径路径说明:本路径适用西医诊断为良性阵发性位置性眩晕的住院患者—、耳眩晕(良性阵发性位置性眩晕)中医临床路径标准住院流程(-)适用对象中医诊断:第一诊断为耳眩晕(ICD10:BRE090)西医诊断:第一诊断为良性阵发性位置性眩晕(SD)(ICD10:H81.100)(二)诊断依据1、疾病诊断(1)中医诊断标准:以国家中医药管理局制定的《中医病证诊断疗效标准》为标准:(2)西医诊断标准:以旋转性眩晕为主要症状,目矛难睁,伴眩晕多在翻身、起卧、低头抬头时发作,捋续时间小于1分钟,眩晕时无耳鸣及耳聋,伴有恶心呕吐,神志清楚,无肢体麻木、无构音瞳碍、无饮水呛咳等不适,发病诱因常有疲劳、思虑过度、情绪波动等;鼓膜检查多无异常表现,行耳石诱发实验阳性。
2、证候诊断中医证候诊断标准(参照1994年6月国家中医药管理局制定的《中医病证诊断疗效标准》)。
耳眩晕(良性阵发性位置性眩晕)临床常见证候:肝阳上亢证痰湿中阻证瘀血阻络证三血丐虚证(三)治疗方案的选择参照《中华人民共和国中医药行业标准——中医耳鼻喉科病证诊断疗效标准》及国家十一五重点专科耳眩晕诊疗方案。
1•诊断明确,第一诊断为耳眩晕(良性阵发性位置性眩晕12.患者适合并接受中医治疗。
(四)标准住院日为40天(五)进入路径标准1、按标准确诊为良性阵发性位置性眩晕,能配合研究治疗者。
2、年龄6 ~ 80岁,病程不限。
3、患者同时患有其他疾病,但不需特殊处理也不影响第一诊断的临床路径流程实施时z可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、体征、舌、脉特点。
注意证候的动态变化。
(七)住院检查项目1、必须的常规检查项目(1)专科常规检查;(2 )纯音听阈测听检查;(3 )声导抗检查;(4 )双温实验(心脏病及脑血管病急性期禁忌)视动检查,SRM-IV眩晕诊疗系统检测(5 )入院全身情况评估检查(血常规、尿常规、肝功、肾功、血糖、血脂、甲状腺功能、乙肝五项离子1、离子2心电图);2、可选择的检查项目:根据病情需要,可选择听性脑干诱发电位检查及影像学检查(CT/MR)等检查。

2022良性阵发性位置性眩晕诊断和治疗指南(全文)1流行病学良性阵发性位置性眩晕(Benignparoxysmal positional vertigo, BPPV,俗称耳石症),是最常见的外周性眩晕。
迄今为止,BPPV确切的发病率和患病率尚不清楚,多项研究结果差异较大。
Mizukoshi等报道日本的年发病率约为10.7/10万,但该研究仅纳入了急性期就诊的患者。
Froehling等通过病历联网系统推算美国明尼苏达州的发病率约为64/10万,但发病后没有就诊的患者未被纳入。
德国一项人群横断面研究报道,BPPV年患病率为1.6%,终生患病率为2.4%,年发病率为0.6%,占前庭性眩晕患者的20%~30%。
2临床表现短暂的视物旋转或不稳感,多发生在患者起卧床及翻身的过程中,有时出现在抬头和低头时;3检查(一)基本检查后半规管BPPV诊断的关键——Dix-Hallpike试验(二)可选择的检查1.眼动功能检查:有助于鉴别中枢神经系统病变。
2.前庭功能检查:有助于了解前庭功能障碍的部位、性质、程度以及中枢代偿情况,有助于判断BPPV与其他前庭感受器的共病状态,分析病因和判断预后。
3.听力学检查:原有的稳定的听力下降不影响BPPV诊断。
如果眩晕伴有新近出现的听力下降则需要进行听力学检查。
正常的听力学检查结果有助于排除其他耳科疾病,如梅尼埃病、迷路炎、听神经瘤等。
4.影像学检查:颞骨CT有助于排除中耳、内耳的炎性病变或结构异常导致的位置性眩晕。
内耳-桥小脑角内听道MRI能帮助了解有无占位性病变(如听神经瘤)、有无结构异常,能为部分不典型或难治性病例提供诊断线索。
5.平衡功能检查:用于评价姿势稳定性,为制定康复策略、疗效评价提供依据。
6.病因学检查:有助于寻找可能的病因,了解发病机制。
包括钙离子代谢和骨质疏松的指标,如血清1,25-二羟维生素D、游离钙离子水平、骨密度测量,以及血糖、血脂、尿酸、性激素等相关检查。

良性阵发性位置性眩晕中眩晕分级治疗的临床分析良性阵发性位置性眩晕(benign paroxysmal position vertigo, BPPV) 是常见的周围性眩晕。
本研究通过有效地筛选BPPV患者、评估眩晕患者的眩晕程度、治疗效果等, 旨在分析眩晕分级治疗在BPPV 的治疗中的作用。
1. 研究对象选取2016年1月-2017年5月苏州市立医院北区神经内科、急诊科头晕和眩晕患者。
经两名神经内科副主任医师进行量表筛查,通过位置试验, 诊断137例BPPV患者。
其中男性45例, 女性92例, 年龄25~88岁。
伴随高血压病44例, 糖尿病13例, 高脂血症26例, 偏头痛5例, 颈椎病57例。
2. BPPV患者纳入标准及剔除标准纳入标准: (1) 主诉因头位变化而造成的短暂性眩晕发作就诊。
经过眩晕残障量表(dizziness handicap inventory, DHI) 中的DHI-5项和DHI-2项量表初筛; (2) Dix-Hallpike试验或Roll-Test诱发试验诱发出眩晕及特征性眼震; (3) 排除其他疾病; (4) 患者及家属知情同意, 签署知情同意书, 并经本院医学伦理委员会讨论通过。
剔除标准:不同意位置试验或仅主观眩晕而无眼震的BPPV患者。
3. BPPV的诊断方法头晕、眩晕患者详细询问病史、进行一般资料登记, 然后进行DHI-5项和DHI-2项量表初筛, DHI-5项是指在以下5种情况下问诊头晕、眩晕否会加重? (1) 抬头看时; (2) 弯腰时;(3) 上床或起床时; (4) 在床上翻身时; (5) 头部快速运动时;DHI-2项量表问诊以下二种情况下头晕、眩晕是否会加重? (1) 上床或起床时; (2) 在床上翻身时。
回答问题得分判断:“是”, 得4分;“有时有”, 得2分;“否, 得0分。
DHI-5项得分≥12分或DHI-2项问诊≥6分患者[1]作为BPPV拟诊患者。



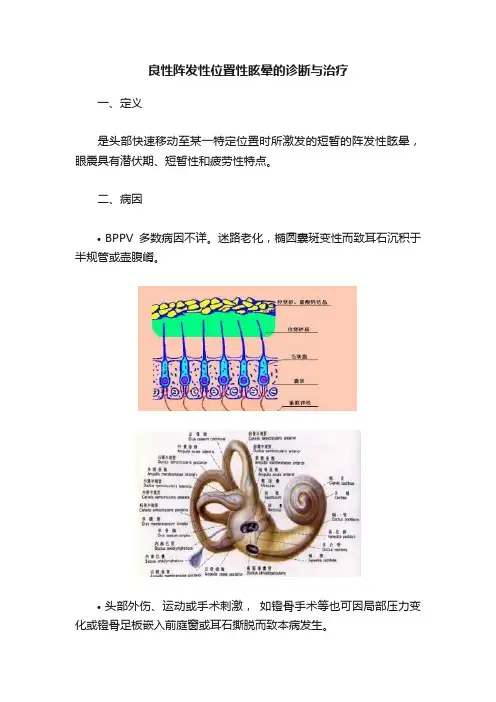
良性阵发性位置性眩晕的诊断与治疗一、定义是头部快速移动至某一特定位置时所激发的短暂的阵发性眩晕,眼震具有潜伏期、短暂性和疲劳性特点。
二、病因•BPPV多数病因不详。
迷路老化,椭圆囊斑变性而致耳石沉积于半规管或壶腹嵴。
•头部外伤、运动或手术刺激,如镫骨手术等也可因局部压力变化或镫骨足板嵌入前庭窗或耳石撕脱而致本病发生。
•乳突炎症、病毒性迷路炎、迷路瘘管或梅尼埃病均可因细胞碎片的凝集或两侧前庭反应不对称而引发本病。
•患BPPV的中老年女性中,骨质疏松症的发病率高达75%,正常对照组仅为4%,骨质疏松症与BBPV之间可能存在某些特定联系。
三、临床表现及特征BPPV好发于中年人,男女之比为1:2 ,平均年龄54岁。
典型发作•患者在仰头或翻身时突然发作眩晕,瞬间即消失•重复诱发头位时眩晕可再度出现•无听力下降和前庭功能障碍•偶有耳鸣四、检查病人就诊后应进行详细的病史釆集,耳科临床常规检查,听力学检查。
位置诱发试验:1、Dix - Hallpike变位性眼震试验A:患者坐于检查床上,检查者位于病人身旁,双手把持其头部向右转45 °B:保持上述头位不变,同时将体位迅速改变为仰卧位,头向后悬垂于床外,与水平面呈30 °C:注意观察眼震和眩晕情况。
2、滚转检查(roll maneuver )A:是确定HC-BPPV最常用的检查。
B:取平卧位—头部及身体向左侧做90度桶状滚动—平卧位—头部及身体向右侧做90度桶状滚动—平卧五、常有检查•听力学测试,多数听阈正常,若BPPV缘于某种耳病则可能听力减退。
VNG检查多数为正常,如有内耳病史则可能呈现异常。
•放射科影像学检查如怀疑颈椎病,可拍颈椎X片或MRI以了解颈椎骨质增生及脊髓受压的程度。
•经颅超声多谱勒(TCD)检查椎基底动脉供血不足患者约1/3以阵发性位置性眩晕为其主要表现,TCD检查客观反映血管及血流情况可作为一项必要的辅助检查。
•如发病前有中耳和镫骨手术史,则可加拍颞骨CT以利于诊断。

文/ 唐浩斌(广东医科大学研究生学院) 陈舒华(广东省佛山市第二人民医院耳鼻咽喉头颈外科)
医
“眩晕”前来就诊的患者。
然而,眩晕
症状虽然常见,但并不简单,多种疾病
均可以眩晕为主要临床表现,其中涵盖
了神经科、耳鼻喉科、骨科、心内科、
内分泌科、血液科、心理科等多学科、
数十种疾病。
笔者作为耳鼻喉科大夫,曾接诊这
样一个案例:
别疾病的不同可选择听力检查、前庭功能检查及中耳、内耳影像学检查。
此外,医生尤其需要注意鉴别轻嵴帽症,其是一种表现为持续性、向地性、变向性、位置性眼震的疾病,目前学术界认为轻嵴帽症是一种单独的诊断,但仍有不少学者会将其与HC-BPPV混淆或甚至将其误认为BPPV的一种不典型表现。
因而,临床在诊断HC-BPPV时,医生应注意到轻嵴帽
最后,临床还应注意与颈椎病、高血压、贫血、激素水平异常等其他学科疾病这就要求医生在接诊患者时,不仅需要观察眼震及头部症状,还应了解患者的全身状况,必要时完善颈部影像学、血。

良性阵发性位置性眩晕的诊治情况观察摘要】目的:研究良性阵发性位置性眩晕的有效诊治方法及效果。
方法:2014年9月-2018年8月本院门诊接诊的良性阵发性位置性眩晕病患98例,采用电脑随机双盲法分成甲组和乙组(n=49)。
甲组实行耳石手法复位联合药物治疗,乙组实行常规耳石手法复位治疗。
分析两组的疗效,并对其作出比较。
结果:甲组的临床总有效率为95.92%,比乙组的83.67%高,组间差异显著(P<0.05)。
结论:充分了解良性阵发性位置性眩晕病患的既往病史,仔细观察和分析其临床特征与表现,可对其病情作出准确的判断,待确诊后,采取耳石手法复位与药物联合疗法对患者进行施治,能够取得显著疗效。
【关键词】手法复位;良性阵发性位置性眩晕;临床特征;诊治临床上,良性阵发性位置性眩晕为周围性前庭疾病之一,据有关调查数据显示,眩晕者发生本病的概率在30%左右的范围之内,因本病的危害性比较大,能够对患者的生活质量和身心健康造成不利影响[1]。
为此,临床有必要加强对本病患者进行早期正确诊治的力度。
本文旨在分析良性阵发性位置性眩晕的有效诊治措施及效果,报告如下。
1 资料与方法1.1 一般资料以2014年9月-2018年8月本院门诊接诊的良性阵发性位置性眩晕病患98例为研究对象,按照电脑随机双盲法分成甲、乙两组(n=49)。
甲组男性26例,女性23例;年龄在35-64岁之间,平均(54.22±3.17)岁。
乙组男性27例,女性22例;年龄在35-65岁之间,平均(54.93±3.58)岁。
患者符合良性阵发性位置性眩晕的诊断标准,临床资料完整,签署此研究知情同意书。
比较两组的性别构成比和门诊就诊时间等基线资料,P>0.05,具有可比性。
1.2 排除标准[2](1)突发性耳聋者。
(2)梅尼埃病者。
(3)中枢性位置性眩晕者。
(4)依从性较差者。
(5)失访者。
1.3 诊断标准[3]门诊就诊时,仔细询问患者的既往病史,指导完成Roll-Test和Dix-Hallpike体位诱发实验,分析眼震情况,然后再结合病史对患者施以BPPV半规管诊断。
良性阵发性位置性眩晕的临床诊治分析目的评价药物辅助手法复位治疗良性阵发性位置性眩晕的效果。
方法收集2009年12月~2012年12月在本院治疗的良性阵发性位置性眩晕患者60例,随机分为观察组与对照组,每组30例,观察组采取口服甲磺酸倍他司汀+手法复位治疗,对照组采用手法复位治疗,比较两组的临床疗效。
结果治疗1 d后,观察组总有效率为83.33%(25/30),对照组总有效率为80.00%(24/30),组间差异无统计学意义(P>0.05);治疗10 d后,观察组总有效率为96.67%(29/30),对照组总有效率为73.33%(22/30),组间差异有统计学意义(P<0.05);3个月内观察组复发率为10.34%(3/29),对照组复发率为68.18%(15/22),组间差异有统计学意义(P<0.05)。
结论手法复位结合药物治疗良性阵发性位置性眩晕临床效果良好,复发率低,值得推广应用。
[Abstract] Objective To study the effect of medication-assisted manual reduction in the treatment of benign paroxysmal positional vertigo.Methods 60 cases of patients with benign paroxysmal positional vertigo in our hospital from December 2009 to December 2012 were selected,and were divided into the observation group and the control group,each group of 30 cases,the observation group were received oral betahistine mesilate + manipulative treatment,the control group were received manipulative treatment.The clinical efficacy was compared.Results 1 day after treatment,the total effevtive rate of observation group was 83.33% (25/30),the control group was 80.00% (24/30),there was no significant difference between two groups (P>0.05); 10 days after treatment,the total effective rate of observation group was 96.67% (29/30),the control group was 73.33% (22/30),there was significant difference between two groups (P<0.05); Three-month review showed,the recurrence rate of observation group was 10.34% (3/29),the control group was 68.18% (15/22),there was significant difference between two groups (P<0.05).Conclusion The clinical effect of manual reduction combined with drug treatment for benign paroxysmal positional vertigo is well,has low relapse rate,and is worthy of replication.[Key words] Benign paroxysmal positional vertigo;Betahistine mesylate;Manipulative reduction良性阵发性位置性眩晕是临床常见的周围性前庭疾病,主要症状为患者头部活动到一定位置后突然眩晕,有漂浮感[1]。