α1受体阻滞剂(仅供借鉴)
- 格式:doc
- 大小:90.00 KB
- 文档页数:14

α1受体阻滞剂特拉唑嗪治疗Ⅲ型前列腺炎作者:宋鲁杰来源:《中国社区医师》2011年第24期前列腺炎是男性常见病、多发病,发病率高达50%。
1995年NIH提出了前列腺炎的新分类方法,将其分为4种类型,其中Ⅲ型即为慢性前列腺炎/慢性骨盆疼痛综合征(CP/CPPS)。
Ⅲ型前列腺炎是前列腺炎中最常见的类型,约占慢性前列腺炎的90%,其症状复杂多样且无特异性,病因学十分复杂,因此常常久治不愈,严重困扰男性生活质量。
目前,国内外前列腺炎诊治指南均推荐α1受体阻滞剂作为治疗Ⅲ型前列腺炎的基本药物。
近年来,特拉唑嗪作为一种长效选择性α1受体阻滞剂,如高特灵,在治疗Ⅲ型前列腺炎方面取得了良好效果,本文就此做一综述。
Ⅲ型前列腺炎临床表现Ⅲ型前列腺炎主要表现为骨盆区域疼痛,可见于会阴、阴茎、肛周部、尿道、耻骨部或腰骶部等部位。
排尿异常可表现为尿急、尿频、尿痛和夜尿增多等。
由于慢性疼痛久治不愈,患者生活质量下降,并可能有性功能障碍、焦虑、抑郁、失眠、记忆力下降等。
Ⅲ型前列腺炎治疗进展目前,越来越多的观点认为慢性前列腺炎的治疗是以缓解疼痛、改善症状、提高生活质量为目的的综合治疗。
临床治愈目前不是一个现实的目标,所以控制症状就显得尤其重要。
尹航等应用特拉唑嗪治疗ⅢB型前列腺炎患者46例,2 mg/日,连服4周。
研究结果显示,特拉唑嗪治疗后患者前列腺液中前列腺素E2(PGE2)水平(PGE2表达与前列腺炎严重程度密切相关)显著下降(P<0. 05);治疗后NIH-CPSI评分亦显著下降(P<0. 05)。
这一研究结果提示特拉唑嗪通过减少尿液反流,阻断了前列腺液中炎性因子介导的炎性反应,从而发挥治疗的功效。
在一项近期的研究中,美国华盛顿大学医学中心的Lee等12荟萃分析了10项α1受体阻滞剂治疗CP/CPPS的临床研究资料。
分析了多种选择性不同的α1受体阻滞剂的治疗效果,包括特拉唑嗪(α1受体阻滞剂),多沙唑嗪(α1受体阻滞剂),阿夫唑嗪(α1受体阻滞剂),坦索洛新(α1A受体阻滞剂)和萘哌地尔(α1D受体阻滞剂)。


第一节α受体阻断药α受体阻断药能选择性地与α肾上腺素受体结合,本身不激动肾上腺素受体,却能阻断去甲肾上腺素能神经递质及肾上腺素受体激动剂与α受体结合,而产生抗肾上腺素作用。
一、非选择性α受体阻断药酚妥拉明酚妥拉明为短效α受体阻断药,其与α受体结合疏松、易于解离。
能竞争性阻断α受体,故又称竞争性α受体阻断药。
可使激动剂得量效曲线平行右移,但增加激动剂的剂量仍可达到最大效体内过程酚妥拉明生物利用度低,口服效果仅为注射给药的20%。
口服30min后血药浓度达到高峰,作用时间可维持3-6h。
肌内注射给药,起效快,维持时间短。
多以无活性的代谢物尿中排泄。
药理作用1.血管扩张阻断α1受体、直接扩张血管,致外周阻力下降,血压加快,肺动脉下降最明显2.兴奋心脏心脏兴奋性加强,使心肌收缩力加强,心率加快,传导加快,心排出量增多。
其兴奋心脏作用是由于血压下降,反射性兴奋交感神经引起。
3.其他拟胆碱作用,使胃肠平滑肌兴奋临床应用1.外周血管痉挛性疾病可用于治疗肢端动脉痉挛性疾病,血栓闭塞性脉管炎等。
静脉注射肾上腺素外渗引起的局部血管收缩,可局部浸润注射酚妥拉明,防止局部组织坏死2.抗休克因兴奋心脏作用,可增加心排出量;扩张血管,降低外周阻力,尤其是降低肺动脉阻力,可防止肺水肿的发生,改善组织灌流量,解除微循环障碍。
适用于感染性休克及伴有房室传导阻隔或心率减慢的心源性休克。
应在补足血容量的基础上使用。
目前有主张与去甲肾上腺素合用,以对抗去甲肾上腺素的收缩血管作用,保留其β型兴奋心脏的作用,提高疗效。
3.用于嗜铬细胞瘤的诊断和治疗嗜铬细胞瘤患者体内肾上腺素和去甲肾上腺素水平明显升高。
导致血压升高,酚妥拉明可选择性阻断α受体,使肾上腺素的升压作用翻转,从而引起血压明显下降,故可用于嗜铬细胞瘤的辅助诊断、高血压危象的治疗及术前准备。
4.治疗难治性充血性心衰酚妥拉明通过扩张血管,可降低心脏的前后负荷,使左室舒张末压与肺动脉压下降、心排出量增多,缓解心衰的症状。

第九章肾上腺素受体阻滞剂一、α-受体阻断药-酚妥拉明?第一节α肾上腺素受体阻断药1.按对受体的选择性:对α1和α2无选择性:酚妥拉明选择性阻断α1受体:哌唑嗪选择性阻断α2受体:育亨宾2.按作用持续时间分:短效类长效类一、短效类酚妥拉明(phentolamine)妥拉唑啉(tolazoline)药理作用1.扩张血管:小动脉、小静脉扩张→外周阻力下降扩静脉>动脉(引起直立性低血压)2.扩血管机制:阻断α1 、α2受体(为什么不作降压药使用?);直接扩张血管为什么哌唑嗪用于治疗高血压而酚妥拉明则不?3.酚妥拉明兴奋心脏:心率↑、收缩↑机制扩血管-BP ↓→反射性(+)交感神经,兴奋心脏β1受体;阻断突触前膜α2受体→NA 释放→兴奋心脏β1受体4.酚妥拉明其它作用①拟胆碱作用:兴奋胃肠平滑肌②组胺样作用:胃酸分泌、皮肤潮红③唾液腺和汗腺分泌增加酚妥拉明临床应用1.外周血管痉挛性疾病2.去甲肾上腺外漏3. 嗜铬细胞瘤:诊断、高血压危象治疗4.抗休克:扩血管作用,改善微循环5.可乐定突然停药所致高血压的抢救酚妥拉明不良反应1.拟胆碱作用:腹痛,腹泻,呕吐,诱发溃疡2.扩血管作用:低血压3.反射性兴奋心脏作用:IV时,心率加快,诱发心律失常或心绞痛。
注意事项1、缓慢注射或滴注2、胃炎、胃、十二指肠溃疡、冠心病慎用二、α-受体阻断药-酚苄明?二、长效类酚苄明(phenoxybenzamine )又名苯苄胺(dibenzyline) 体内过程及其特点1. 起效慢,氯乙胺基→乙撑亚胺基→与α-R牢固结合.2. 口服吸收少,仅作IV.(刺激性)3. 作用久:脂溶性大,缓慢释放,排泄慢,一次用药,可维持3-4天三、选择性α1 -受体阻断药–哌唑嗪?选择性α1受体阻滞药—哌唑嗪(Prazosin)用途:1.治疗高血压2.治疗前列腺增生引起的排尿困难。
特拉唑嗪(Trazosin)特点:生物利用度高、作用时间长、口服吸收好。
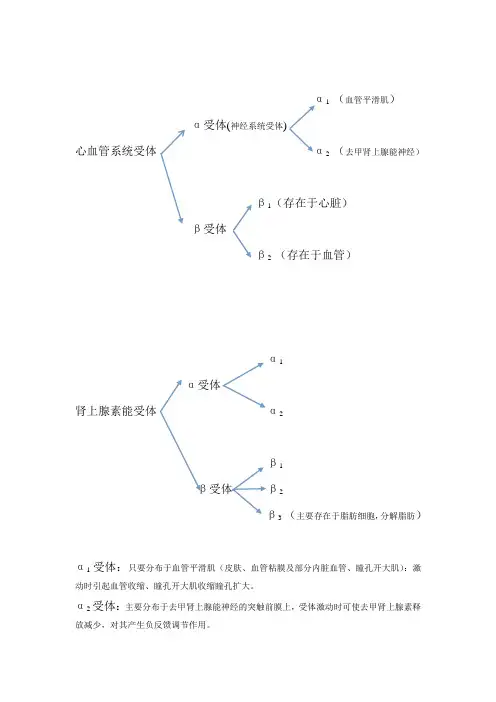
α 1 (血管平滑肌)α受体(神经系统受体)心血管系统受体α 2 (去甲肾上腺能神经)β1(存在于心脏)β受体β 2 (存在于血管)α1α受体肾上腺素能受体α 2β1β受体β 2β 3 (主要存在于脂肪细胞,分解脂肪)α1受体:只要分布于血管平滑肌(皮肤、血管粘膜及部分内脏血管、瞳孔开大肌):激动时引起血管收缩、瞳孔开大肌收缩瞳孔扩大。
α2受体:主要分布于去甲肾上腺能神经的突触前膜上,受体激动时可使去甲肾上腺素释放减少,对其产生负反馈调节作用。
血管:通过阻断血管平滑肌α1受体和直接舒张血管平滑肌作用,使血管扩张,外周阻力降低,血压下降。
心脏:由于直接扩张血管及阻断α1受体,血压下降反射性引起心脏兴奋,使心肌收缩力增强、心率加快、心排出量增加。
也可以通过阻断去甲肾上腺素能神经末梢突触膜α2受体,促使神经末梢释放去甲肾上腺素引起兴奋。
β1受体:广泛存在于心脏,可激动引起心率和心肌收缩力增加。
β2受体:存在于支气管和血管平滑肌,可激动引起支气管扩张、血管舒张、内脏平滑肌松弛等。
β3受体:主要存在于脂肪细胞上,可激动引起脂肪分解。
β—受体阻滞剂作用:主要是与儿茶酚胺对β—受体起竞争性结合,从而阻断儿茶酚胺的激动和兴奋作用。
心血管系统:阻滞心脏β受体而表现为负性变时、负性变力、负性传导作用而使心率1减慢,心肌收缩力减弱,心排血量下降,血压略降而导致心肌氧耗量降低,延缓窦房结和房室结传导,抑制心肌细胞的自律性,使有效不应期相对延长而消除因自律性增高和折返激动所致的室上性和室性快速心律失常,由于可以延长房室结传导时间而可以表现为心电图的P-R间期延长。
支气管系统:β受体阻滞剂可使支气管平滑肌收缩增加呼吸动阻力,故在支气管哮喘2或慢性阻塞性肺疾病患者,有时可加重或诱发哮喘的急性发作,但是这种作用对正常人影响较少,选择性β1受体阻滞剂此作用较弱。
然而β2受体阻滞引起血管平滑肌收缩可阻止和治疗偏头痛的发作。
代谢:β受体阻滞剂可抑制交感神经所引起的脂肪分解;β2受体阻滞剂则可拮抗肝糖原1的分解。


α1受体阻滞剂α1受体阻滞剂α-肾上腺素能受体有:突触前α2受体、突触后或血管的α1受体和两种突触后α2后体。
目前尚无可用于α临床的α2受体拮抗剂。
α1后体拮抗剂则主要用于降压治疗。
8.1 分类及用量非选择性α1受体阻滞剂酚妥拉明和酚苄明,同时具有α1和α2的阻段作用,除用于嗜铬细胞瘤引起的高血压外,一般不用于高血压患者。
各种α1后体阻滞剂的降压作用按药代动力学尚有所不同,主要有哌唑嗪、特拉唑嗪及近年来问世的多沙唑嗪、曲马唑嗪等,后者较哌唑嗪脂溶性差,与α1受体亲和力只有1/2或更少,血压下降缓和,作用时间长,直立性低血压较少。
通常为维持24H持续降压,哌唑嗪需要每12H服用一次,特拉唑嗪或多沙唑嗪只需要每日服用一次。
(1)哌唑嗪:一般认为其降压效应与氢氯噻嗪、普萘洛尔或硝苯地平等相同。
口服易吸收,生物利用度44%--70%,1-3h后血药浓度达峰值。
对充血性心力衰竭、肾衰患者药物半衰期延长。
可单用于轻中度高血压或肾性高血压。
对妊娠、肾功能不良、合并糖尿病、呼吸道疾病及前列腺肥大的高血压患者尤为适宜。
通常服用0.5-1MG/次,2-3次/D(首剂0.5MG,睡前服)连服两周,逐渐增加剂量至2-20MG/D,分服。
对重度高血压可与利尿剂、β受体阻断剂合用,但要注意调整剂量。
不良反应有直立性低血压、眩晕、昏厥、心悸及少见的头痛、嗜睡、鼻塞、乏力等,但这些常在连续用药过程中自行减少。
(2)特拉唑嗪:化学结构与哌唑嗪相似,对血管平滑肌突触后A1受体有选择性阻滞作用,但作用强度比哌唑嗪稍弱,其特点是消除T1/2较长,约12h,因此可一日给药一次。
口服吸收完全,生物利用度约为90%。
因此利于控制用药剂量,给药后1—2血药浓度达峰值,经肝代谢,胆汁排泄。
用于治疗轻中度高血压时可单用或与b受体阻滞剂、利尿剂合用。
口服1 mg/ 次,一次/d,随血压增加剂量,可用2—20mg/d。
不良反应较少,主要为眩晕、头疼、乏力、鼻黏膜充血等。



降压药中的“最佳第六人”选择性α1受体阻滞剂大家知道篮球比赛场上有5名队员,但是球队中还有一名重要的替补队员,虽然不能首发出场,但也会获得和首发球员一样的上场时间,甚至还可能成为当时场上的核心人物。
在降压药物中,也有这样一个“最佳第六人”,那就是选择性α1受体阻断剂。
目前临床上使用的降压药大致有六大类:血管紧张素转换酶抑制剂类(依那普利)、血管紧张素受体拮抗剂(替米沙坦)、钙离子通道拮抗剂类(硝苯地平)、利尿剂(氢氯噻嗪)、β受体阻断剂(美托洛尔)和选择性α1受体阻断剂(哌唑嗪),其中,前五类是临床上应用的一线降压药,可作为高血压的首选药物,也就是“先发队员”,最后一个选择性α1受体阻断剂就是队内的“最佳第六人”。
人体的血管壁上分布有缩血管神经纤维,当交感神经兴奋时,其末梢释放一种神经递质去甲肾上腺素,它可作用于血管平滑肌上一个叫做α受体的结构,去甲肾上腺素与α受体结合,引起血管平滑肌收缩,导致血压升高。
而选择性α1受体阻断药对动脉和静脉的α1受体有较高的选择性阻断,引起血管平滑肌舒张,从而降低血压。
早先上市的非选择性的α受体阻断剂,如酚苄明与酚妥拉明,在阻断α1受体的同时,也阻断了α2受体,故反馈性地引起神经末梢释放去甲肾上腺素,从而引起心率加快,并部分地对抗了它阻断突触后α1受体引起的降压效应,因此,这一不足之处限制了这类药物的广泛使用。
而选择性α1受体阻滞剂以哌唑嗪和特拉唑嗪为代表,则克服了这一缺点。
这类药物对α1受体有高度选择性阻断作用,不阻断突触前膜的α2受体,故减少了心动过速的发生。
对于利尿剂和β受体阻滞剂不能满意控制血压的患者,用哌唑嗪、特拉唑嗪有效。
若与利尿剂、β受体阻滞剂或其他血管扩张剂合用,可以提高疗效。
这类药物药的最大优点降压作用比较强大,且没有明显的代谢不良反应,甚至有研究表明对于血脂有良好影响。
它能降低总胆固醇与低密度脂蛋白、甘油三脂,增加高密度脂蛋白,所以,适用于糖尿病、周围血管病、哮喘病及高脂血症的高血压患者。

α受体阻滞剂1. 引言α受体阻滞剂是一类药物,用于治疗多种疾病,包括高血压、前列腺增生症和尿道下裂等。
这种药物通过阻断α受体的作用,能够扩张血管、放松平滑肌,从而起到降低血压和缓解症状的作用。
本文将详细介绍α受体阻滞剂的作用机制、临床应用和副作用等内容。
2. 作用机制α受体阻滞剂通过抑制α受体的功能,能够影响交感神经系统和肾素-血管紧张素-醛固酮系统,从而产生药理效果。
主要的作用机制包括以下几个方面:•血管扩张作用α受体阻滞剂能够抑制血管平滑肌收缩,从而导致血管扩张。
这是通过阻断α1受体而实现的,降低收缩性神经冲动对血管的作用,使血管松弛,血液流动更顺畅,从而降低血压。
•抑制交感神经系统α受体阻滞剂可以减少肾上腺素的释放,从而减少交感神经系统的兴奋。
这一效应可以降低心脏的收缩力和心率,减少心脏的耗氧量,有助于保护心脏。
•抑制肾素-血管紧张素-醛固酮系统α受体阻滞剂还可以抑制肾素的释放和血管紧张素的生成,从而减少醛固酮的释放。
这一效应可以导致血容量减少和尿液产生增加,有助于降压。
3. 临床应用α受体阻滞剂在临床上有广泛的应用,主要用于以下几种疾病的治疗:•高血压α受体阻滞剂作为降压药物,可以通过扩张血管、减少心脏的负荷,从而有效地降低血压。
常用的药物包括普萘洛尔、阿拉司坦等。
•前列腺增生症α受体阻滞剂可以通过舒张前列腺平滑肌,缓解尿道梗阻症状,改善排尿困难。
常用的药物包括奥曲肽、坦索罗辛等。
•尿道下裂α受体阻滞剂可以放松膀胱颈部和前列腺平滑肌,改善尿流动力学,减少尿流抵抗。
常用的药物包括奥曲肽和阿拉司坦等。
4. 副作用尽管α受体阻滞剂在治疗上有明显的效果,但也存在一些副作用需要引起注意,包括:•低血压α受体阻滞剂的血管扩张作用可能导致血压过低,出现头晕、昏厥等症状。
因此,在使用这类药物时需要注意剂量的控制,以避免低血压的发生。
•下尿路症状加重α受体阻滞剂在治疗前列腺增生症和尿道下裂时可能导致尿潴留加重或尿流反潮。
α1受体阻滞剂α1受体阻滞剂α-肾上腺素能受体有:突触前α2受体、突触后或血管的α1受体和两种突触后α2后体。
目前尚无可用于α临床的α2受体拮抗剂。
α1后体拮抗剂则主要用于降压治疗。
8.1 分类及用量非选择性α1受体阻滞剂酚妥拉明和酚苄明,同时具有α1和α2的阻段作用,除用于嗜铬细胞瘤引起的高血压外,一般不用于高血压患者。
各种α1后体阻滞剂的降压作用按药代动力学尚有所不同,主要有哌唑嗪、特拉唑嗪及近年来问世的多沙唑嗪、曲马唑嗪等,后者较哌唑嗪脂溶性差,与α1受体亲和力只有1/2或更少,血压下降缓和,作用时间长,直立性低血压较少。
通常为维持24H持续降压,哌唑嗪需要每12H服用一次,特拉唑嗪或多沙唑嗪只需要每日服用一次。
(1)哌唑嗪:一般认为其降压效应与氢氯噻嗪、普萘洛尔或硝苯地平等相同。
口服易吸收,生物利用度44%--70%,1-3h后血药浓度达峰值。
对充血性心力衰竭、肾衰患者药物半衰期延长。
可单用于轻中度高血压或肾性高血压。
对妊娠、肾功能不良、合并糖尿病、呼吸道疾病及前列腺肥大的高血压患者尤为适宜。
通常服用0.5-1MG/次,2-3次/D(首剂0.5MG,睡前服)连服两周,逐渐增加剂量至2-20MG/D,分服。
对重度高血压可与利尿剂、β受体阻断剂合用,但要注意调整剂量。
不良反应有直立性低血压、眩晕、昏厥、心悸及少见的头痛、嗜睡、鼻塞、乏力等,但这些常在连续用药过程中自行减少。
(2)特拉唑嗪:化学结构与哌唑嗪相似,对血管平滑肌突触后A1受体有选择性阻滞作用,但作用强度比哌唑嗪稍弱,其特点是消除T1/2较长,约12h,因此可一日给药一次。
口服吸收完全,生物利用度约为90%。
因此利于控制用药剂量,给药后1—2血药浓度达峰值,经肝代谢,胆汁排泄。
用于治疗轻中度高血压时可单用或与b受体阻滞剂、利尿剂合用。
口服1 mg/ 次,一次/d,随血压增加剂量,可用2—20mg/d。
不良反应较少,主要为眩晕、头疼、乏力、鼻黏膜充血等。
(3)多沙唑嗪:对血管平滑肌突触后A1受阻滞剂作用强度委哌唑嗪的1/2。
但作用时间较长。
通过扩张血管、降低外周阻力而使高血压患者的站立及卧位血压下降,不影响心率及心输出量,能增加肾血流,改善脂代谢。
口服易吸收,生物利用度62%—69%。
服药后3.6h血液浓度达峰值。
用于治疗轻中度高血压,可是舒张压级收缩压下降10mmHg左右,尤其适用于合并高血脂症、糖尿病、呼吸道疾病及外周血管病的患者。
口服1—16mg/次,一次/d,维持量2-4mg/d。
在一项228例高血压患者参与的阿替洛尔双盲、随机、对照试验中,服药24月未见耐劳想象,来自HALT的大型临床实验证实服用每日一次多沙唑嗪可控制血压,服用16周能明显的降低患者的白天与夜间血压,降压最大效应在上午,提示器降压效应与a-肾上腺素能张力有关。
(4)曲马唑嗪:选择性阻滞a1受体,并直接扩张血管。
还可降低肾血管阻力,对心率无影响。
高血压患者口服曲马唑嗪后,降低立位性高血压较卧位更显著、口服50mg/次,2次/d,根据血压调整剂量,可至200—350mg/d。
本药出现体位性低血压少见。
8.2作用机制A1受体阻滞剂选择性阻滞血管平滑肌突触后膜的A1受体,舒张小动脉及静脉,而心数出量略升或不变而达到降压目的。
并且本类药在降低外周血管阻力方面比B受体阻滞剂更接近生理反应。
有证据表明,节后受体对肾上腺素能神经兴奋的敏感性改变使高血压状态下交感肾上腺活性增加的总的原因。
a1受体阻滞剂抑制节后受体对儿茶酚胺的反应,可通过干预高血压发病的基本机制而降低血压,这种药物对于在小动脉结构性改变前,血管平滑肌痉挛,血管阻力增加的患者尤其有用。
8.3特点8.3.1 对于冠心病、心肌梗死有关本药对于患者心血管疾病危险性影响的资料目前尚少。
A1受体阻滞剂虽不能直接缓解心绞痛,但可通过逆转左室肥厚与降压间接改善心肌供氧。
2000年美国和加拿大报道的the antihypertensive and lipid-lowering tr eatment to prevent heat attack trial(allhat)试验的一部分比较了a受体阻滞剂多沙唑嗪与利尿剂氯噻酮对心血管疾病的作用。
实验有24335名高血压和至少一个冠心病危险因子的患者参加并随即分为多沙唑嗪组(2-8mg/d )与氯噻酮组(12.5-25mg/d)。
计划治疗4-8年。
中期随访时两组死亡率无明显差别(4-年率:9.62%和9.08%,P=0.56),多沙唑嗪组有更高的中风率和心血管疾病发病率(4-年率:25.45%比21.76,P=0.001)。
8.3.2对于血脂代谢A1受体阻滞剂无使脂类代谢恶化的副作用。
这类药物对于血脂异常的病人有其优点,长期应用可改善脂代谢,降低TC,TG,LDL-C,升高HDL-C.美国1999年报道了高血压对于血脂和脂蛋白的长期影响的研究结果,这个实验有1292名患者参加,随机使用安慰剂和以下6种降压药物之一:氢氯噻嗪、阿替洛尔、卡托普里、可乐定、硫氮焯酮和哌唑嗪。
治疗8周后,哌唑嗪的总胆固醇降低9.3mg/dl,载脂蛋白降低5.4mg/dl,与安慰剂组无明显差异。
治疗一年后,无明显血脂和脂蛋白不利的改变。
研究表明其对于血脂和脂蛋白无长期的不利改变,可安全使用。
1991年喝1993年treatment of mild hypertension (tomh)研究认为:轻度高血压患者连续使用多沙唑嗪2mg/d,4年以后,血胆固醇水平有所下降。
8.3.3对于糖代谢、糖尿病、胰岛素抵抗A1受体阻滞剂对糖代谢无不良影响,并可提高胰岛素的敏感性。
8.3.4对于代谢及电解质A1受体组织及对代谢如血尿酸等无不良影响。
但单独长期服用已导致水钠潴留。
8.3.5对于生活质量1991年和1993年Treatment OF Mild Hypertension (TOMH)研究认为,对轻度高血压患者连续使用多沙唑嗪2md/d4年以上,尽管生活质量的改善不如醋丁洛尔组,但与安慰剂组相同。
8.3.6对前列腺增生本类药物还能减轻前列腺增生病人的排尿困难症状。
例如999年美国的一项涉及2084名患者的评价降压药物a1受体阻滞剂特拉唑嗪治疗有症状的良性前列腺肥大患者的心血管安全性的回顾性研究表明:加用特拉唑嗪对于为降压治疗的病人可降低平均收缩压5.3mmhg,对于已治疗的病人降低6.7mmhg,对于进入时有高血压的未行将压治疗的患者平均将降低的收缩压分别是2.1mmhg和1.1mmhg。
加用特拉唑嗪后对于已应用利尿剂降压的患者影响最大,平均降低收缩压12.3mmhg 。
对于舒张压的影响类似。
应用特拉唑嗪对于是否以降压治疗病人的血压相关性不利事件分别为13.5%和14.3%。
因此,对于各种血压水平和降压治疗的良性前列向肥大患者加用特拉唑嗪是安全有效的。
8.4疗效受体阻滞剂有较强的减压效用,受体阻滞剂能安全有效地降低血压,适用与中、重度高血压患者。
代表性药物哌唑嗪的降压效应与氢氯噻嗪、普萘洛尔和硝苯地平等相同。
新制剂如特拉唑嗪、乌拉地尔等的作用强度比哌唑嗪稍弱,但仍有较强的降压效应,而且负作用明显减轻。
多沙唑嗪作用强度为哌唑嗪的/2。
1991年和1993年treatment of mild hypertension(tomh) 研究认为:对轻度高血压患者连续使用多沙唑嗪2mg/d4年以上,降压效果与使用其他组药物相同。
1993年与199 4年的单剂降压试验的va试验(六种降压药物与安慰剂比较试验)中,严重的男性高血压患者连续使用哌唑嗪4-20mg/d, 一年以上的治疗有效率达54%,而安慰剂组为31% ,种族和年龄对疗效无重要影响。
8.5时应证a1受体阻滞剂使用与高血压合并血脂代谢紊乱、良性前列腺肥大,维持代谢状态和糖耐量减低或糖尿病的患者。
合并脂代谢障碍或前列腺疾病的老年高血压病人可优先选用此类药物。
a-肾上腺素能阻滞剂代表性药物是哌唑嗪,有较强的降压效应。
适用与中、重度高血压患者。
作为a1和a2阻滞剂的酚苄明和酚托拉明仅用于嗜铬细胞瘤。
8.6副作用这类药物临床不够广泛,其原因主要有两个副作用;首先是体位性低血压,这在老年人更易发生。
所以必须评定站立时的血压。
万一发生血压过低,可加用多巴胺予以纠正。
老的A1受体阻滞剂如哌唑嗪首次应用可出现严重的低血压、眩晕、昏厥、心悸等(即“守剂效应”)因为此负作用(其实是直立性低血压的发生率不足1%),故要求首次剂量减半并在睡前服用。
新制剂如特拉唑嗪、乌拉地尔这一负作用已明显减轻。
另一副作用是单独服用易致水钠潴留而降低疗效,因此在临床上较少单独使用。
有些患者可有嗜睡和偶发心动过速。
长期使用还可产生耐药作用。
8.7禁忌证严重主动脉瓣狭窄、体位性低血压为本类药物的禁忌证。
由于体位性低血压对于老年人更是特殊问题,因此A受体阻滞剂也不适合用于治疗老年高血压病。
8.8联合用药A 受体阻滞剂与B阻滞剂连用效果好。
如果与钙离子拮抗剂连用可通过两种机制产生强烈的血管扩张,易导致血压过低。
但谨慎应用则有很好的协同作用。
与ACEL联用的研究较少。
通用名甲磺酸多沙唑嗪片曾用名英文名DOXAZOSIN MESYLATE TABLETS拼音名JIAHUANGSUAN DUOSHAZUOQIN PIAN药品类别抗高血压药性状本品为白色或美白色片。
药理毒理药理作用多沙唑嗪片是长效?1-受体阻滞剂。
本品选择性作用于节后?1-肾上腺素受体,使周围血管扩张,周围血管阻力降低而降低血压,对心排出量影响不大。
与其他的?1-受体阻滞剂一样,多沙唑嗪对立位血压和心率影响较大。
本品作用于前列腺和膀胱颈平滑肌的?1-肾上腺素受体,使膀胱颈、前列腺、前列腺包膜平滑肌松弛,尿道和膀胱阻力减低,从而减轻前列腺增生引起的尿道阻塞症状。
本品能轻度降低总胆固醇(2-3%)、LDL-胆固醇(4%),并轻度升高HDL-胆固醇(4%)。
但这些变化的临床意义目前还不清楚。
致癌、致突变和生殖毒性大鼠和小鼠分别长期口服(24个月)最大耐受剂量的多沙唑嗪(40mg/kg/天和 120mg/kg/天),未发现有致癌活性。
致突变研究没有显示本品及其代谢产物对染色体和亚染色体结构的影响。
大鼠研究证实,口服本品20mg/kg/天,可降低雄性大鼠的生殖能力;但在停服本品后2周内即可恢复其生殖能力。
在口服本品5及10mg/kg/天时未见其对雄鼠生育力的影响。
目前尚未见任何本品对人类男性生育力影响的报告。
妊娠兔和大鼠每日分别口服本品高达41 mg/kg和20mg/kg(相当于人类服用本品 12mg/天时Cmax和ACU的10倍和4倍)时,未发现对胎崽有。