心脏听诊检查69607
- 格式:ppt
- 大小:2.68 MB
- 文档页数:31


心脏听诊(1)听诊是诊断心脏疾病重要的检查方法之一。
心音、心律等的变化往往是心脏疾病最早出现的体征。
例如风湿性心脏病二尖瓣狭窄,心尖部的隆隆性舒张期杂音常出现在心电图、X线变化以前,故在听诊是能发现心尖部的隆隆性舒张期杂音;基本上即可诊断二尖瓣狭窄。
由于心脏病的听诊,有的一时不易掌握,所以必须在学习过程中,反复实践,以期准确而熟练地掌握听诊。
心脏瓣膜体表位置及听诊区心脏各瓣膜所产生的音响常沿血流的方向传导到前胸壁的不同部位。
因此,听诊时瓣膜杂音最清晰的部位并不是该瓣膜的解剖投影部位(瓣膜体表位置),故将此杂音的最响部位称为该瓣膜的听诊区(图8-1-8)。
临床上各瓣膜听诊区为:图8-1-8 心脏各瓣膜在胸壁上的投影点及其听诊部位1.二尖瓣听诊区正常在心尖部,即左锁骨中线内侧第五肋间处。
心脏扩大时,则以心尖搏动最强点为二尖瓣听诊区。
该处所听到的杂音常反映二尖瓣的病变。
2.主动脉瓣听诊区有两个听诊区,即胸骨右缘第二肋间隙及胸骨左缘第三、四肋间处,后者通常称为主动脉瓣第二听诊区。
主动脉瓣关闭不全的早期舒张期杂音常在主动脉第二听诊区最响亮。
3.肺动脉瓣听诊区在胸骨左缘第二肋间,由肺动脉瓣病变所产生的杂音在该处听得最清楚。
4.三尖瓣听诊区在胸骨下靠近剑突,稍偏右或稍偏左处。
(二)听诊方法与顺序根据病人情况,让病人采取仰卧或坐位,必要时可嘱病人变换体位进行心脏听诊检查。
例如疑有二尖瓣狭窄时,让病人向左侧卧位,听诊心尖部的杂音可更清楚。
病人呼吸应平静自如,有时亦可让病人充分呼气后,屏气进行听诊,以排除呼吸音对心音的干扰及呼吸对心脏的影响,听诊顺序一般常开始于二尖瓣听诊区,因该瓣是后天性瓣膜病的最好发部位。
随之沿逆时钟方向依次检查肺动脉瓣听诊区、主动脉瓣区、主动脉瓣第二听诊区、三尖瓣听诊区,以养成一定的听诊顺序避免遗漏。
对疑有心脏病的病人除在上述各个瓣膜听诊区进行听诊处,还应在心前区、颈部、腋下等处进行听诊,以便及时发现心血管疾病的异常体征。

实践技能考试时,⼼脏听诊在⼼脏检查中占有重要地位,常可获得重要的诊断资料。
⼼脏昕诊重点应注意⼼率、⼼律、⼼⾳、杂⾳和额外⼼⾳等,通过对其特征的分析,判断⼼脏的病理⽣理状况。
⼼脏听诊时,环境应保持安静,检查者思想要⾼度集中。
被检查者取仰卧位,也可采取坐位,必要时可改变体位,如左侧卧位听取⼼尖部的杂⾳等。
1.⼼脏瓣膜听诊区:⼼脏各瓣膜关闭和开放时所产⽣的声⾳,沿⾎流⽅向传导到前胸壁的⼀定部位,在该处听诊时最清楚,称为该瓣膜的昕诊区。
各瓣膜听诊区的部位与相应瓣膜⼝在胸壁上的投影的位置见图1—15。
(1)⼆尖瓣区:在⼼尖搏动点,即⼼尖区,⼤多数⼈位于第5肋间左锁⾻中线内侧。
(2)肺动脉瓣区:在胸⾻左缘第2肋间。
(3)主动脉瓣区:在胸⾻右缘第2肋间。
(4)主动脉瓣第⼆听诊区:在胸⾻左缘第3肋间。
(5)三尖瓣区:在胸⾻下端左缘(胸⾻左缘第4、5肋间)。
2.听诊顺序:⼼脏各瓣膜的听诊顺序通常按⼼脏各瓣膜病变好发部位的顺序进⾏,即:⼆尖瓣区→肺动脉瓣区→主动脉瓣区→主动脉瓣第⼆听诊区→三尖瓣区(或⼆尖瓣区→主动脉瓣区→主动脉瓣第⼆听诊区→肺动脉瓣区→三尖瓣区)。
⽆论何种顺序均应以不遗漏听诊区为准。
3.听诊内容:⼼率、⼼律、⼼⾳、额外⼼⾳、⼼脏杂⾳和⼼包摩擦⾳。
(1)⼼率:为每分钟⼼脏搏动的次数。
正常成⼈在安静状态下⼼率为60~100次/分。
成⼈⼼率超过100次/分或婴幼⼉超过150次/分,称为窦性⼼动过速。
可见于健康⼈体⼒劳动、运动、兴奋或情绪激动时以及进餐后;病理情况下,常见于发热、贫⾎、甲状腺功能亢进症、休克、⼼肌炎、⼼功能不全和使⽤肾上腺素、阿托品等药物后。
成⼈⼼率低于60次/分,称为窦性⼼动过缓。
可见于长期从事重体⼒劳动的健康⼈和经常从事锻炼的运动员;病理情况可见于颅内⾼压、阻塞性黄疸、甲状腺功能减退症以及使⽤强⼼苷、奎尼丁或普萘洛尔等药物过量。
(2)⼼律:为⼼脏搏动的节律。
正常⼈体⼼律基本是规则的,由于某些⽣理和病理因素的影响,⼼律可发⽣变化,出现各种⼼律改变。




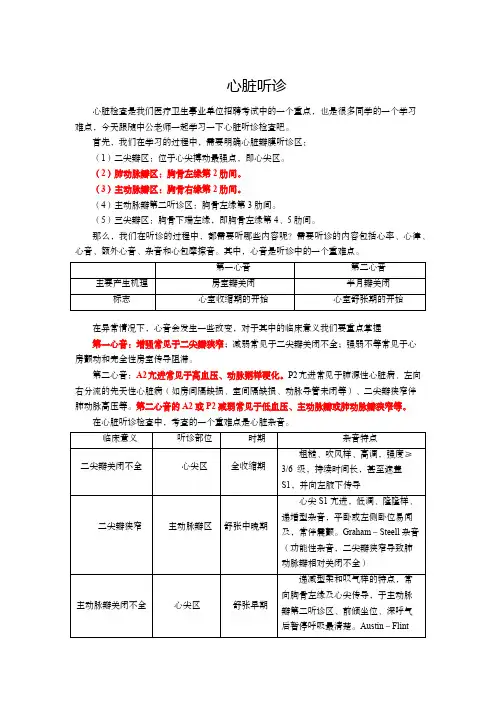
心脏听诊
心脏检查是我们医疗卫生事业单位招聘考试中的一个重点,也是很多同学的一个学习
难点,今天跟随中公老师一起学习一下心脏听诊检查吧。
首先,我们在学习的过程中,需要明确心脏瓣膜听诊区:
(1)二尖瓣区:位于心尖搏动最强点,即心尖区。
(2)肺动脉瓣区:胸骨左缘第2肋间。
(3)主动脉瓣区:胸骨右缘第2肋间。
(4)主动脉瓣第二听诊区:胸骨左缘第3肋间。
(5)三尖瓣区:胸骨下端左缘,即胸骨左缘第4、5肋间。
那么,我们在听诊的过程中,都需要听哪些内容呢?需要听诊的内容包括心率、心律、心音、额外心音、杂音和心包摩擦音。
其中,心音是听诊中的一个重难点。
在异常情况下,心音会发生一些改变,对于其中的临床意义我们要重点掌握
第一心音:增强常见于二尖瓣狭窄;减弱常见于二尖瓣关闭不全;强弱不等常见于心
房颤动和完全性房室传导阻滞。
第二心音:A2亢进常见于高血压、动脉粥样硬化。
P2亢进常见于肺源性心脏病、左向右分流的先天性心脏病(如房间隔缺损、室间隔缺损、动脉导管未闭等)、二尖瓣狭窄伴
肺动脉高压等。
第二心音的A2或P2减弱常见于低血压、主动脉瓣或肺动脉瓣狭窄等。
在心脏听诊检查中,考查的一个重难点是心脏杂音。

心脏听诊(一)心脏瓣膜听诊区心脏各瓣膜开放与关闭时所产生的声音传导至体表最易听清的部位称心脏瓣膜听诊区,与其解剖部位不完全一致,传统的有5个听诊区:①一二尖瓣区:位于心尖搏动最强点,又称心尖区②肺动脉瓣区:在胸骨左缘第2肋间;③主动脉瓣区:位于胸骨右缘第2肋间;④主动脉瓣第二听诊区:在胸骨左缘第3肋间,又称Erb区;⑤三尖瓣区:在胸骨下端左缘,即胸骨左缘第4、5肋间。
(二)听诊顺序依次为:心尖区开始至肺动脉瓣区,再依次为主动脉瓣区、主动脉瓣第二听诊区和三尖瓣区。
(三)听诊内容1.心率(heart rate):指每分钟心搏数。
正常范围:成人:60-100次/分,女性稍快,老人偏慢儿童偏快。
心动过速:成人心率大100次/分,婴儿大于是150次/分心动过缓:心率小于80次/分者。
心动过速与过缓均可由多种生理性、病理性或药物性因素引起。
2.心律(cardiac rhythm)指心脏跳动的节律。
正常人心律规则;窦性心律不齐: 部分青年人可出现随呼吸改变的心律;吸气时心率增快,呼气时减慢,一般无临床意义。
听诊所能发现的心律失常最常见的有期前收缩和心房颤动。
期前收缩:是指在规则心律基础上,突然提前出现一次心跳,其后有一较长间歇。
脉搏短绌:心房颤动时,心律绝对不规则,第一心音强弱不等和心率快于脉率,常见于二尖瓣狭窄、冠心病和甲状腺功能亢进症。
少数原因不明称特发性房颤。
3.心音(1)第一心音:时间:出现在心室的等容收缩期,即心室收缩的开始,约在心电图QRS波群开始后0.02~0.045s。
组成成分:其中第一和第四成分为低频低振幅的振动,第二、三成分为较高频率和振幅的振动;后两成分为S1的主要成分也是其可听到的成分。
机制:瓣膜起源学说。
心室开始收缩时,二尖瓣的关闭产生S1的第二成分,三尖瓣的关闭产生S1的第三成分。
由于瓣膜突然关闭,瓣叶突然紧张产生振动而发出声音。
听诊特点:音调较低钝,强度较响,历时较长(持续约0.1s),与心尖搏动同时出现。

心脏听诊心脏听诊是心脏检查的重要方法,是发现病情及观察病情变化的重要手段。
检查时要求环境安静、温暖,检查者位于被检查者右侧,被检查者取仰卧位或坐位,必要时改变体位或配合深吸气、深呼气、适当运动。
检查者应集中注意力、仔细分辨听诊声音改变。
一.心脏瓣膜听诊区心脏各瓣膜开放或关闭时所产生的声音,沿血流方向传导至胸壁不同部位,于体表听诊最清楚处即为该瓣膜听诊区。
心瓣膜听诊区包括:①二尖瓣听诊区:位于心尖部,即第5肋间左锁骨中线稍内侧;②肺动脉瓣听诊区:位于胸骨左缘第2肋间;③主动脉瓣听诊区:位于胸骨右缘第2肋间;④主动脉瓣第二听诊区:位于胸骨左缘第3、4肋间;⑤三尖瓣听诊区:位于胸骨体下端左缘。
可按逆时针方向,二尖瓣听诊区、肺动脉瓣听诊区、主动脉瓣听诊区、主动脉瓣第二听诊区、三尖瓣听诊区。
也可按病变好发部位依次进行,即“8〞字听诊法,二尖瓣听诊区、主动脉瓣听诊区、主动脉瓣第二听诊区、肺动脉瓣听诊区、三尖瓣听诊区。
二.听诊内容包括:心率、心律、心音、额外心音、杂音、心包摩擦音等。
1心率:是指每分钟心跳的次数。
以心尖部听诊第一心音计数为准,正常成人心率为60~l00次/min,儿童稍快〔3岁以内儿童多在100次/min以上〕,老年人稍慢。
成人心率超过100次/min,婴幼儿心率超过150次/min,满意动过速。
心率低于60次/min满意动过缓。
2心律:是指心脏跳动的节律。
正常成人心跳节律规整,青少年局部人可在吸气时心率增快,呼气时心率减慢,这种随呼吸而变化的心律称为窦性心律不齐,一般无临床意义。
听诊常见心律失常有:1期前收缩:又称早搏,是指在规那么心律根底上提前出现的心跳。
听诊特点:①心音提前出现,其后有一较长间歇;②提前出现的那一次心跳的第一心音增强,第二心音减弱或消失。
期前收缩如每隔一次正常心动后出现一期前收缩,称二联律;每隔两次正常心动后出现一次期前收缩,称三联律。
2心房颤抖:是指心房内异位节律点发出异位冲动产生的多个折返所致。
