子宫畸形妊娠合并宫颈机能不全23例临床
- 格式:doc
- 大小:26.50 KB
- 文档页数:6

经阴道宫颈环扎术治疗宫颈机能不全对妊娠结局影响发布时间:2021-08-13T16:03:55.867Z 来源:《世界复合医学》2021年6期作者:杨小巍,梁旭霞[导读] 目的探讨孕期因宫颈机能不全行经阴道宫颈环扎术对妊娠结局的影响杨小巍,梁旭霞530021 南宁,广西壮族自治区人民医院产科摘要:目的探讨孕期因宫颈机能不全行经阴道宫颈环扎术对妊娠结局的影响。
方法:选取2015年2月至2020年12月广西壮族自治区人民医院产科收治的160例宫颈机能不全患者为研究对象。
回顾性分析其临床资料,其中行经阴道宫颈环扎术治疗者80例作为研究组,单纯应用保胎药治疗者80例作为对照组;研究组根据其行宫颈环扎术时间分为妊娠早期组(14~18周)50例和妊娠中期组(19~28周)30例;研究组根据其宫颈管长度分为>2.0cm(2.1~2.9cm)组48例和≤2.0cm组32例。
比较经阴道宫颈环扎术治疗宫颈机能不全对妊娠结局影响。
结果:经阴道宫颈环扎术较单纯保胎药物治疗宫颈机能不全能更好延长孕周,提高新生儿存活率,差异有统计学意义(P<0.05);妊娠早期组术后足月分娩率显著高于妊娠中期组,晚期流产率及宫内感染率均显著低于妊娠中期组,差异均有统计学意义(均P<0.05);经阴道宫颈环扎术后住院时间显著短于单纯保胎药物治疗组,术后妊娠延长周数、新生儿体重显著高于单纯保胎药物治疗组,差异有统计学意义( P <0. 05) 。
宫颈长度>2. 0 cm( 2. 1~2. 9 cm)组受术孕妇的流产率低于宫颈长度≤2. 0 cm组,足月产率高于≤2. 0 cm组(均P< 0. 05)。
结论:宫颈机能不全孕妇行宫颈环扎术能明显延长孕周;应在妊娠18周前行选择性宫颈环扎术;宫颈长度>2. 0 cm 的孕妇进行宫颈环扎术能够提高患者的胎儿存活率,有效改善妊娠结局。
关键词: 宫颈机能不全;经阴道宫颈环扎术;妊娠结局宫颈机能不全是指孕中期或孕晚期的早期宫颈的无痛性扩张,伴有妊娠囊膨入阴道,导致胎膜早破与不成熟胎儿的娩出。




孕妇早产的原因及临床分析摘要】目的:重点探究孕妇早产的原因,并对其进行分析。
方法:选择的研究对象是2011年初至2013年底在我院接受治疗的370例孕妇,回顾分析患者的具体资料,分析患者早产的主要原因。
结果:有6例早产的原因是产妇具有多次流产史,比率是14.0%。
有9例早产的因素是妊娠合并症,比率是20.9%。
其中有2例妊娠合并糖尿病,有3例妊娠合并高血压,有2例臀位,有2例多胎妊娠。
有4例早产的因素是子宫因素,比率是9.3%。
其中有2例属于子宫畸形,有2例子宫颈机能不全。
早产患者中,有20例早产的原因是感染造成胎膜早破,比率是46.5%。
其中有12例羊膜炎,4例急性盆腔炎,3例阴道炎,1例肺炎。
结论:孕妇早产的因素有很多,及早检查并采取预防措施,并给予促进肺成熟、抑制宫缩等治疗才能减少产后出血率和新生儿窒息率。
【关键词】孕妇早产原因临床分析【中图分类号】R714 【文献标识码】A 【文章编号】2095-1752(2014)21-0342-02早产属于妊娠常见的并发症之一,指的是孕周在37周以下28周以上的分娩。
早产的发生率最高可达15%,早产的后果较严重,例如造成新生儿体弱多病、弱智,甚至是死亡[1]。
最近几年来,早产的发生率越来越高,早产的原因和预防方法是医务人员重点研究的课题。
本文重点探究孕妇早产的原因,并对其进行分析,选择的研究对象是2011年初至2013年底在我院接受治疗的370例孕妇,严密分析这些孕妇的临床资料,找出孕妇早产的原因,现将具体报告内容呈现给大家。
1 资料与方法1.1一般资料选择的研究对象是2011年初至2013年底在我院接受治疗的370例孕妇,有43例出现早产现象,早产发生率为11.6%。
45例早产患者中,产妇最小年龄为17岁,最大年龄不超过40岁,平均年龄大约是(27.9±3.2)岁。
其中有22例初产妇,有21例经产妇。
有41例单胎妊娠,有2例双胎妊娠。
有38例是阴道自然分娩,9例剖宫产。
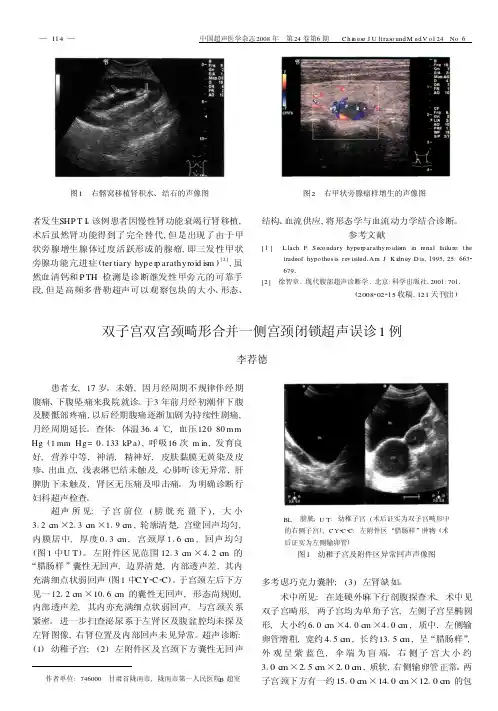
图1 右髂窝移植肾积水、结石的声像图图2 右甲状旁腺瘤样增生的声像图者发生SHP T I。
该例患者因慢性肾功能衰竭行肾移植,术后虽然肾功能得到了完全替代,但是出现了由于甲状旁腺增生腺体过度活跃形成的腺瘤,即三发性甲状旁腺功能亢进症(ter tiary hype r p arathyroid ism)[2],虽然血清钙和P TH检测是诊断继发性甲旁亢的可靠手段,但是高频多普勒超声可以观察包块的大小、形态、结构、血流供应,将形态学与血流动力学结合诊断。
参考文献[1] L lach F.Seco ndary hyperp arathy ro idis m in renal failu re:t het radeof hypo thes is rev isited1Am J K i dn ey D is,1995,25:66326791[2] 徐智章1现代腹部超声诊断学1北京:科学出版社,2001:7011(2008202215收稿,121天刊出)双子宫双宫颈畸形合并一侧宫颈闭锁超声误诊1例李荐德 患者女,17岁。
未婚,因月经周期不规律伴经期腹痛、下腹坠痛来我院就诊。
于3年前月经初潮伴下腹及腰骶部疼痛,以后经期腹痛逐渐加剧为持续性剧痛,月经周期延长。
查体:体温3614℃,血压120�80m m Hg(1mm Hg=01133kP a),呼吸16次�m in,发育良好,营养中等,神清,精神好,皮肤黏膜无黄染及皮疹、出血点,浅表淋巴结未触及,心肺听诊无异常,肝脾肋下未触及,肾区无压痛及叩击痛。
为明确诊断行妇科超声检查。
超声所见:子宫前位(膀胱充盈下),大小312c m×213c m×119c m,轮廓清楚,宫壁回声均匀,内膜居中,厚度013c m,宫颈厚116c m,回声均匀(图1中U T)。
左附件区见范围1213c m×412c m的“腊肠样”囊性无回声,边界清楚,内部透声差,其内充满细点状弱回声(图1中C Y2C2C)。

宫颈机能不全的临床诊治进展秦帆; 张琴; 杨丽华【期刊名称】《《中国卫生标准管理》》【年(卷),期】2019(010)006【总页数】4页(P30-33)【关键词】宫颈机能不全; 早产; 宫颈环扎术【作者】秦帆; 张琴; 杨丽华【作者单位】昆明医科大学第二附属医院妇产科云南昆明 650101【正文语种】中文【中图分类】R711宫颈机能不全(cervical incompetence,CI)又称宫颈功能不全、子宫颈内口松弛或闭锁不全症。
宫颈机能不全发病率约占所有孕妇的0.1%~2.0%[1],近年来呈上升趋势。
有相关研究表明,宫颈机能不全患者的早产率是非宫颈机能不全者的3倍以上,约占早产的8%~9%[2]。
早产可导致残疾儿的出生或者新生儿死亡,给家庭、社会带来一系列问题。
所以,宫颈机能不全的诊治对于预防流产、早产,改善围产儿结局有重要意义。
现将对宫颈机能不全症的诊治进展做一报道。
1 病因病因尚不完全明确,可能的病因为宫颈峡部括约肌结构异常和功能的缺失,无法承受孕中期及孕后期的宫腔重力,导致宫颈下端延伸、拉长、扩张,最终导致流产或者早产。
主要包括几方面因素:先天性获得,后天性损伤,药物因素等等。
1.1 先天性因素宫颈先天性组织学发育异常主要是子宫颈部结缔组织的主要成分,即胶原纤维减少,或位于宫颈口内的纤维组织出现断裂,造成子宫峡部类括约肌作用消失。
此类人群常常合并先天性子宫畸形,比如单角或双角子宫、子宫纵膈等。
另有研究表明,部分宫颈机能不全是遗传性疾病,与结缔组织代谢相关的基因多态性有关[3]。
1.2 后天性因素临床上常见人工流产过程中反复机械性宫颈扩张;产程中宫颈扩张过快、分娩、引产过程中引起的宫颈裂伤未能很好修复;宫颈病变后行手术治疗,比如宫颈取活检、宫颈锥切术;微波子宫内膜消融术等均可导致宫颈组织结构的损伤[4];并且还有文献指出产程中急产、中转剖宫产术等均可使宫颈机能不全发生可能性变大。
1.3 药物因素胎儿时期,乙烯雌酚可通过胎盘达到胎儿体内,影响宫颈胶原纤维的构成,因此服用乙烯雌酚的孕妇所生女婴宫颈发育异常的风险增高[5]。


临床中宫颈机能不全患者治疗方案的选择【摘要】目的通过分析2001年1月至2011年12月我院收治的53例/次行宫颈环扎术患者的手术及分娩情况,评价宫颈环扎术的疗效及其影响因素。
方法将患者分为治疗性环扎组和预防性环扎组,分析两组患者的手术情况、术后并发症及分娩情况(包括分娩孕周、分娩方式、新生儿体重及nicu住院率等)。
结果所有患者均于13+3~26+6之间行宫颈环扎术,治疗性环扎组环扎高度不满意及早产率分别为54.5%和36.4%,而预防性环扎组仅为4.2%和21.4%,同时治疗性环扎组患者所分娩的新生儿新生儿重症监护病房(neonatal intensive care unit, nicu)入院率较高(36.4% vs 14.3%)。
感染是较为常见的术后并发症,尤以治疗性环扎组感染率较高(27.3% vs 9.5%)。
结论宫颈环扎术对于治疗宫颈机能不全是一种行之有效且相对安全的治疗方法。
预防性环扎相对于治疗性环扎术后感染率较低,活产率和足月产率较高,nicu入院率低,所以对于反复发生晚期流产/早产的患者,在排除其他因素后应考虑行预防性环扎。
对于已经发生宫颈管缩短,内口扩张、而胎膜未膨出的患者,经过治疗性宫颈环扎,活产率也可达到81.8%,平均延长孕周8w。
对于这些病例,治疗性环扎不失为一种很好的选择。
【关键词】宫颈内口松弛;预防性宫颈环扎;紧急宫颈环扎宫颈机能不全(cervical incompetence, cic):无痛性的宫颈扩张或缩短导致中孕期胎膜破裂、晚期流产或早期早产而不伴有宫缩。
宫颈机能不全的发生率约 0.1%~2%,在妊娠16~18周习惯性流产中宫颈机能不全原因约占15%左右[1]。
由于发生孕周较早,本症可造成大量未成熟新生儿死亡,成为一个非常棘手的问题。
20世纪50年代,shirodkar和mcdonald提出了宫颈环扎术,用于预防宫颈机能不全所引起的流产和早产。
本文通过回顾性分析2001年1月至2011年12月间我院收治的53例/次行宫颈环扎术患者的病例资料,来评价宫颈环扎术的疗效及其影响因素,并对治疗性环扎的预后情况进行了进一步的探讨。


多胎妊娠合并宫颈机能不全7例孕期护理
彭顺平
【期刊名称】《齐鲁护理杂志》
【年(卷),期】2009(015)002
【摘要】对7例多胎妊娠合并宫颈机能不全患者行孕期护理.在护理过程中,重视绝对卧床休息的重要性,保持大便通畅,避免增加腹压,严密观察流产、早产先兆,认真做好用药观察与护理,做好心理护理及健康教育.经积极治疗与精心护理,7例孕妇在孕32~37周分娩,新生儿均存活.
【总页数】2页(P60-61)
【作者】彭顺平
【作者单位】徐州市妇幼保健院,江苏,徐州,221009
【正文语种】中文
【中图分类】R473.71
【相关文献】
1.1例妊娠合并宫颈机能不全未行环扎术患者的孕期护理 [J], 张年翠
2.1例先天性纵隔子宫畸形伴宫颈机能不全患者的孕期护理 [J], 欧芬
3.妊娠合并宫颈机能不全保守治疗患者的孕期观察和护理 [J], 章慧莉;何婷;李妮娜
4.多胎妊娠合并宫颈机能不全7例孕期护理 [J], 彭顺平
5.多囊卵巢综合征双胎妊娠合并宫颈机能不全、妊娠期糖尿病护理1例 [J], 张宇宏;邓美莲
因版权原因,仅展示原文概要,查看原文内容请购买。
宫颈机能不全的诊断及处置之南宫帮珍创作宫颈机能不全(cervical incompetence)用来描述在没有宫缩的情况下, 子宫颈由于解剖或功能缺陷而不能维持妊娠至足月.典范的临床暗示为孕中期或孕晚期的早期宫颈的无痛性扩张, 陪伴妊娠囊膨入阴道, 随后不成熟胎儿的娩出.宫颈机能不全是招致中晚期流产和早产的主要原因, 不予纠正则反复发生.宫颈环扎术(cervical cerclage)是目前治疗宫颈机能不全的经常使用方法, 在一定水平上改善了围产结局.1. 宫颈机能不全所致流早产的发生率及病因宫颈机能不全所致流早产, 约占所有妊娠的0.05-1.8%, 约有20%发生在妊娠13-27周.病因主要包括宫颈发育不良和创伤所致宫颈损伤.宫颈内口无真正括约肌, 多由上皮、腺体、结缔组织及平滑肌组成, 其中结缔组织占85%, 平滑肌占15%.结缔组织主要由胶原纤维组成, 弹性强, 对妊娠宫颈起到括约肌的功能.先天性宫颈发育不良, 主要由于构成宫颈的胶原纤维减少, 在妊娠中期子宫峡部伸长扩张形成子宫下段, 羊膜囊及胎儿重力使宫颈逐渐缩短, 宫颈在无腹痛情况下开年夜, 继而发生晚期流产及早产.另外, 孕妇自己胎儿期的雌激素流露、苗勒氏管畸形也是宫颈机能不全的高危因素.外科创伤见于分娩造成的宫颈裂伤、宫颈扩张过快、宫颈锥切术或LEEP术后.宫颈管损伤招致宫颈括约功能的完整性受损.锥切术后是否引起宫颈机能不全, 与锥切术后颈管的长短有关.2.宫颈机能不全的诊断宫颈机能不全的诊断主要是妊娠中期反复自然流产早产史, 和经阴B超丈量宫颈内口宽度、宫颈长度.而子宫输卵管碘油造影, 非孕黄体期宫颈扩张器探查宫颈内口宽度, 这些方法都没有经过严格的科学验证.2.1 病史:具有明确的宫颈损伤史或者妊娠中期反复自然流产史, 流产多发生在相同的孕周, 且无明显腹痛和宫缩、产程进展很快.发病前病人常仅感盆腔压迫感、粘液分泌增加.临床上可以看到有些患者有过屡次中孕自然流产或早产史, 但仔细询问病史, 通常是先有胎膜早破, 随后是数小时乃至数天后呈现规律腹痛, 有些患者需要应用催产素诱发宫缩.此类患者不能按宫颈机能不全看待.2.2 查体:可发现宫颈陈腐性裂伤, 宫颈阴道段短, 宫口已扩张, 有时羊膜囊已突出宫颈口外.这些体征不是诊断宫颈机能不全所必需的.2.3辅助检查:非孕时在黄体期用7号宫颈扩张器试探宫颈内口无阻力;子宫输卵管碘油造影检查, 宫颈内口水平的颈管宽度>0.6cm.但这些方法经过严格的试验后证实无效, 需结合病史和超声检查.2.4 超声检查经阴道超声目前是较为可靠的诊断方法.正常妊娠14-30周宫颈长度是35-40mm, 第10百分位数是25mm.妊娠头30周宫颈长度是稳定的.在妊娠晚期宫颈进行性缩短, 另有陈说14-28 周CL是±1.02 cm), 28-40是±1.16 cm), 孕产次似乎不影响宫颈长度.几乎所有孕妇, 早期妊娠或中期妊娠的早期宫颈长度是正常的.宫颈缩短或漏斗形成罕见于18-22周.因此, 无论是否有过典范病史, 宫颈长度开始丈量的时间应该是14-16周, 而宫颈长度的临界值定于25mm.怀疑有宫颈机能不全的孕妇, 可于14-16周开始, 间隔2周连续监测宫颈的变动情况.经腹部超声因膀胱充盈可能使子宫颈拉长以及胎儿对宫颈显示的阻挡, 其诊断准确性不如经阴超声.经会阴超声因探头远离宫颈, 其准确性也差.检查时病人排空膀胱, 获取宫颈矢状影像, 并显示宫颈粘膜的长轴回声.用足够的压力压迫宫颈, 但不能过度以免宫颈延长.沿宫颈管丈量宫颈内外口的长度, 测定三次宫颈管闭合部份的长度, 以mm记录最短的数据.宫底加压15秒记录宫颈长度和漏斗的变动.“T、Y、V、U”四种字型来描述 B 超下所见的宫颈管变动.如果宫颈管是关闭的, 只需丈量CL(cervical length)这一个参数.宫颈管有弯曲时, 可用轨迹的方法或两条直线相加的方法.缩短的宫颈年夜都是直的.弯曲的宫颈通常意味着CL>25mm.高危病例中有25-33%的内口是开的, 即宫颈管上端明显分离, 发生一个楔形的间隙, 形成漏斗.丈量宫颈翻开部份的长度(漏斗长度)和内口的直径(漏斗宽度).计算Funneling%=漏斗长度/(漏斗长度+宫颈闭合部份长度).中孕期B超内口宽度>15mm, Funneling%>25%与早产的发生明显相关.应该注意的是, 有5%的患者宫颈长度在检查的5-10分钟内可发生变动, 宫颈管上方的漏斗可以呈现或者消失.在加压宫底后, 5%的病例可呈现宫颈缩短.应记录最短的宫颈长度.有宫颈机能不全的高危因素, 但宫颈长度未到达诊断标准时, 可采纳宫颈应力试验(cervical stress test), 经宫底加压或孕妇站立一段时间后观察宫颈结构的变动, 如果宫颈明显缩短或宫颈内口呈现漏斗状则宫颈机能不全的可能性年夜.有助于早期诊断.在没有高危因素的孕妇中, CL<25 mm早产的发生率是4%, CL 阳性预测值(PPV)是18%, 对低危的孕妇, 连续的超声宫颈筛查不应列为惯例.即使是高危的病人, 妊娠早期或中期的早期CL也是正常的, 在妊娠10-14周只有5%的宫颈长度小于25mm.在有高危因素的孕妇中, 检测到宫颈缩短的孕龄越早, 早产的风险越年夜, 14-18周CL<25mm, <35周早产风险70%;19-24周CL<25mm, <35周早产风险40%.纯真宫颈缩短而没有早产的高危因素, 早产的发生风险很低;纯真有高危因素而无宫颈缩短, 早产的风险也很低, 对这些孕妇, 如果在18-24周CL>35 mm, 在高危单胎或双胎中早产的风险只有4% .3.手术时机和术前准备应该明确宫颈环扎术仅仅是宫颈机能不全的治疗办法之一, 长期卧床休息和术后管理也很重要, 仅仅完成了手术不代表治疗的胜利.宫颈环扎术是一种有创的治疗方法, 术后可能发生出血、感染、胎膜早破;产时还可能发生宫口梗阻性难产, 宫颈撕裂, 产后出血.因此, 必需严格掌握手术指征, 完善术前、术后的管理.绒毛膜羊膜炎, 胎膜早破, 胎儿畸形, 胎死宫内, 活动性子宫出血都是宫颈环扎术的绝对禁忌.前置胎盘, 胎儿生长受限是环扎术的相对禁忌.一旦确诊, 应告知患者卧床休息, 如果宫口已开年夜, 甚至陪伴羊膜囊脱出应当绝对卧床, 需要时抬高床尾;坚持年夜便通畅, 防止屏气用力.手术时机一般在14-28周.因14周后可排除严重的胎儿畸形, 可防止为孕有严重异常胎儿的孕妇手术.而28周内, 胎儿早产后尚不能获得较好的结局, 予以缝合, 可有效延长孕周, 提高早产儿存活率和生存质量.术前除完成惯例检查如血、尿惯例、凝血功能、病毒系列、心电图等外, 还应完成超声检查、胎儿羊水染色体检查和宫颈分泌物检查, 需要时行胎儿羊水染色体检查.阴道和宫颈的炎症应先治疗, 阴道清洁度良好、宫颈无血性分泌物是手术胜利的需要条件.如经阴道超声检查(Transvaginal Ultrasound,TVU)宫颈长度正常, 除非屡次流早产, 可防止宫颈环扎.宫颈的TVU检查有较高的阴性预测值.宫颈长度正常的病人不需要医学干预..根据宫颈环扎的时机分歧, 可分为选择性宫颈环扎(electivecerclage)、应急宫颈环扎(urgent cerclage)和紧急宫颈环扎(emergent cerclage).选择性宫颈环扎:孕前、孕早期已明确诊断, 宫颈尚未变动前进行的预防性宫颈环扎.2003ACOG推荐:三次及以上不能解释的中期妊娠流产或早产, 建议在13-16周进行预防性环扎;对三次以下的中期妊娠流产或早产者, 循证医学证据不支持预防性环扎, 建议行阴道超声监测宫颈长度.在一项宫颈短于25mm或漏斗率年夜于25%的非选择的113名妇女中, 宫颈环扎不能防止早产;没有早产高危病史有宫颈缩短和漏斗形成的妇女进行宫颈环扎其实不能改善妊娠结局.应急宫颈环扎:宫颈发生了变动包括颈管缩短、或漏斗形成.这些妇女通常因为早产高危因素或非特异性症状而行超声检查, 如背痛、宫缩、阴道点滴出血或粘性分泌物.紧急宫颈环扎:当宫口开年夜, 有无胎膜膨出时均可行紧急宫颈环扎, 但应没有宫缩或宫缩已有效抑制.Debby 等报道了99例16-27周的急诊宫颈环扎的回顾性队列研究.纳入标准:单胎、胎膜完整、宫口开年夜小与4cm, 宫颈以双合诊检查为准, 有或无超声检查.75例无羊膜囊膨出(A组), 24例有漏斗形成并羊膜囊突入阴道(B组).B组和A组的宫口开年夜和消退有显著性不同(2.9±1.0 cm vs 2.1±0.6 cm和70%±20% vs 40%±20%, p=0.03).两组分别延长孕周(14.3±6.5 vs9.3±4.8 weeks, p=0.007). 分娩时平均孕龄(34.6 ± 4.6 vs 29.5 ± 3.2 weeks, p = 0.001).中期妊娠宫颈机能不全行急诊宫颈环扎术有良好的新生儿结局, 即使有羊膜囊膨出时也有较好的结局.4.宫颈环扎方法4.1 经阴宫颈环扎术1955年, 印度孟买Shirodkar 用病人年夜腿的阔筋膜进行了宫颈缝合, 在其经典的描述中, 不去除缝线而行剖宫产术.1957年, 澳年夜利亚McDonald提出了更容易把持的宫颈紧缩技术.McDonald法:在宫颈与阴道交界处, 至少应进入2/ 3 以上肌层深度, 但不能穿透粘膜, 环形绕宫颈缝4~5 针, 注意避开两侧血管, 然后打结, 使宫颈内口缩小, 但能通过4 号Hegar 扩张器.该手术最年夜特点不需要切开任何组织, 简单易行, 容易拆线.Shirodkar 手术:将阴道前、后穹窿横向切开一小口, 用缝针在前穹隆切口两侧穿过阴道黏膜下至后穹窿切口两侧穿出, 打结, 上、下共 2 针, 然后缝合阴道黏膜切口.改良Shirodkar法是宫颈阴道前壁粘膜切开, 后壁不切开, 按左后→左前→右前→右后顺序完成环扎缝合, 在宫颈阴道后方打结.连续缝合切开的阴道粘膜.目前我们多采纳不切开阴道粘膜的U字缝合法:只需缝合2针, 在宫颈阴道粘膜交界处从11点进针, 7点出针, 套一段橡皮管;5点进针, 1点出针, 外套的橡皮管(可用橡皮导尿管, 术中根据宫颈阴道段宽度决定管的长度), 以防止丝线嵌入宫颈组织.McDonald法与Shirodkar法的比力:McDonald手术把持起来较容易.Shirodkar手术较复杂, 出血多.与经典的Shirodkar手术相比, 改良的Shirodkar手术具有创伤小、出血少的优点, 尤其在宫颈条件不具备McDonald手术, 施行改良的Shirodkar手术是很有需要的.Shirodkar与McDonald手术在短宫颈妇女中预防早产的作用比力:判断结果的主要指标是小于妊娠33周.127接受Shirodkar手术, 150例McDonald手术, 分娩时平均孕龄分别为35.0±5.3与36.3±4.7周(p<0.02).Shirodkar组小于<33周分娩率20%(26/127), McDonald组为23%(35/150), 无显著性不同.改良Shirodkar与McDonald法均可采纳年夜圆针(如宫颈坚韧可改用皮针)+双10号丝线缝合.也可采纳强生爱惜康Mersilene带, 该缝合带5mm宽, 在U型缝合时不用套橡皮管.如果陪伴严重的宫颈裂伤, 应对裂伤处对合缝合+“U”字型加固.适用于宫颈陈腐性裂伤达穹窿者, 视裂伤的水平用双10号丝线缝合裂伤处2-3针, 再作“U”字型缝合加固.如果宫颈阴道段非常短, 可于膀胱沟处沿中线环形切开粘膜(达宫颈筋膜)长约2-3厘米, 向上分离膀胱, 环形剪开宫颈后方阴道粘膜2-3厘米, 向下分离直肠, 在较高的部位环扎宫颈, 注意避开血管.可吸收线缝合阴道切口, 将宫颈环扎线头露于阴道内.当羊膜囊脱入阴道时, 可试行紧急宫颈环扎术.抬高臀部、充盈膀胱或经腹行羊水穿刺降低宫内压, 均有助于羊膜囊还纳环扎术的实施.缝合前可先用16或18号Foley导尿管拔出宫口内, 15-30ml生理盐水充盈球囊即可将羊膜囊推入宫颈口内, 再以McDonald法环扎宫颈, 收紧缝线排空球囊取出、打结.如果治疗有效, 以后宫颈阴道段得以延长, 还可在此次缝合的上方再次缝合.紧急宫颈环扎术更易发生感染、胎膜早破, 效果也不如选择性宫颈环扎.4.2 经腹宫颈环扎术经腹子宫峡部环扎罕有使用, 一般用于先天性宫颈发育不良、宫颈严重裂伤或瘢痕、前次经阴环扎失败.从子宫下段分离膀胱, 聚酯纤维缝合带环绕在宫颈上部, 以后剖宫产分娩.环扎可在腹腔镜下完成.4.3 子宫托治疗宫颈机能不全有研究显示, 在使用子宫脱治疗宫颈机能不全时, 获得了较好的疗效.宫颈环扎组和子宫托组怀孕的孕龄、出身体重、Apgar评分、新生儿存活率均无明显分歧.妊娠30周前发现宫颈长度小于25毫米者可使用(宫颈口可见羊膜囊但宫口无明显扩张者, 不列为禁忌), 先用无菌扩张器检查宫颈以选择年夜小合适的子宫托, , 阴道拭子做分泌物细菌培养和敏感测定, 如无异常, 将子宫托在尽可能高的位置上环绕宫颈, 短时间观察无不适感及阴道流血时可出院, 然后按期随访.子宫托均于34-36周时取出, 如有胎膜早破、宫缩、阴道出血或明显不适时及时取出.根据阴道拭子培养是否阳性应用抗生素.以下情况禁忌使用:有宫缩、胎膜早破、孕妇发热、CRP升高、WBC 年夜于15*109 /L、阴道异常排液和出血.6. 术后管理坚持外阴清洁, 住院期间每日会阴擦洗2次.每日检查会阴垫, 对术后七日分泌物仍多或血性分泌物者, 行阴道检查, 对缝线部位分泌物较多者给予碘伏擦洗, 需要时应用栓剂.直至阴道分泌物正常.禁作增加腹压的活动及体力劳动, 继续导尿24小时, 前三天进食少渣食物, 以后多食纤维素丰富的食物, 防止便秘, 需要时用开塞露.术后惯例静滴25%硫酸镁40-60ml, 连续3天(紧急宫颈环扎术后可增加剂量和时间);惯例给抗生素预防感染, 有血性分泌物者延长抗生素应用时间.如无异常改宫缩抑制剂口服.绝对卧床休息, 需要时垫高床尾, 使患者臀部抬高.注意硫酸镁的作用和卧床可加重便秘, 而屏气用力显然会招致流产早产,因此务必通过调整饮食等方法坚持患者年夜便通畅.同时加强营养, 一定水平上可预防胎膜早破.缝线裁撤时间:一般认为如有剖宫产指征者可在行剖宫产术中裁撤缝线.计划经阴分娩者可在妊娠37-38周裁撤缝线.如有胎膜早破、宫缩、阴道出血、有感染迹象应及时拆线.。
子宫畸形妊娠合并宫颈机能不全23例临床探讨
doi:10.3969/j.issn.1007-614x.2013.19.42
摘要目的:探讨宫颈环扎术在子宫畸形妊娠合并宫颈机能不全患者中应用的临床效果。
方法:将23例子宫畸形妊娠合并宫颈机能不全患者分别分为妊娠前诊断组、妊娠期诊断组及宫颈环扎术组、保守治疗组。
对比各组保胎天数、30周以上、34周以上及37周以上分娩率。
结果:妊娠前诊断组34周以上分娩率高于妊娠期诊断组;实施宫颈环扎术者30周及34周以上、37周以下分娩率高于保守治疗组。
结论:对子宫畸形合并宫颈机能不全患者进行早诊断、于14~16周行预防性宫颈环扎术,可以降低流产、早产发生率及围生儿死亡率。
关键词子宫畸形宫颈机能不全妊娠
clinical analysis of 23 pregnant cases with uterine malformation complicated with cervical incompetence
li jing
department of gynecology and obstetrics,women and childrens ‘s hospital of jinzhou,jinzhou 121000,china abstract objective:to explore the clinical effect of cerclage of cervix used in pregnant cases with uterine malformation complicated with cervical
incompetence.methods:twenty three cases were divided into prepregnancy diagnosis group and pregnancy diagnosis group
according the time of diagnosis.divided into cervical cerclage group and conservative treatment group according the therapeutic pared the delivery rate of patient that gestational weeks more than 30 weeks,34 weeks and 37 weeks.results:delivery rate of gstational weeks more than 34 weeks of pre pregnancy diagnosis group was higher than that of pregnancy diagnosis group,that more than 30 weeks and 34 weeks but less than 37 weeks of cervical cerclage group was higher than conservative treatment group.conclusion:early diagnosis of cervical incompetence and the implementation of cervical cerclage at 14~16 weeks can reduce the abortion rate,the rate of premature delivery and perinatal mortality. key words uterine malformation;cervical incompetence;pregnancy
子宫发育异常包括双子宫、双角子宫、中隔子宫、单角子宫等,合并子宫畸形患者不仅容易发生不孕,而且怀孕后流产、早产及胎位异常发病率大大增加,给患者的身体及心理均造成损害。
我们在认识宫腔异常增加上述情况外,还要重视宫颈机能不全所造成的影响。
宫颈机能不全(cic)即中期妊娠或晚期妊娠的子宫颈无痛性扩张[1],可先天性及后天性因素引起,文献报道,子宫畸形患者常伴有宫颈机能不全的发生,其原因可能有子宫畸形患者宫颈组织学缺陷、宫颈弹力蛋白含量不足有关。
2005~2012年收治子宫畸形妊娠合并宫颈功能不全患者23例,对无手术禁忌者行宫颈环扎术,效果良好,现报告如下。
资料与方法
2005~2012年收治子宫畸形妊娠合并宫颈机能不全患者23例,年龄24~37岁,平均28.7岁;孕周14~30周,平均21.5周;孕次1~4次,孕次中位数2次。
入院时均为活胎。
妊娠前诊断8例,妊娠期诊断15例。
其中无绒毛膜羊膜炎、胎膜早破、活动性子宫出血等手术禁忌18例,实施宫颈环扎术;对因有手术禁忌的5例给予保守治疗,其中2例阴道流血较多,色鲜红;3例胎膜早破。
诊断标准:⑴妊娠前诊断:①子宫输卵管造影提示宫颈机能不全;
②8号hegar扩张棒通过宫颈内口。
⑵妊娠期诊断:①既往孕中期有自然流产史,流产时出现无痛性宫颈扩张;②超声提示孕中期宫颈长度结果
妊娠前诊断8例患者均14~16周行预防性宫颈环扎术,妊娠期诊断患者待诊断时行宫颈环扎术10例,5例行保守治疗。
妊娠前诊断及妊娠期诊断两组保胎天数比较t=9.31,p0.05差异无统计学意义。
结果表明妊娠前诊断患者治疗成功率高。
见表1。
宫颈环扎组与保守治疗组比较,两组保胎天数比较t=4.54,p0.05差异无统计学意义。
结果表明宫颈环扎组治疗成功率高。
见表2。
讨论
宫颈主要由结缔组织、弹力纤维和平滑肌等组成,在妊娠中所起作用主要是通过保持关闭来确保宫内环境的稳定直到胎儿成熟
[5]。
宫颈机能发病原因包括先天性和后天性。
先天性原因主要为构成宫颈的纤维减少,纤维/平滑肌的比率降低致使宫颈维持妊娠能力下降低;后天性则多继发于宫颈裂伤后及宫颈锥切术后等。
晚期流产和早产及胎囊膨出多发生于宫颈内口机能不全,紧急宫颈环扎术不是常规方案。
宫口越开大,延长孕周越短[6]。
研究表明,妊娠14~16周实施宫颈环扎术,可延长孕期,从而降低晚期流产、早产的发生率,降低围产儿死亡率。
12周前手术患者容易发生流产,妊娠20周后实施手术,胎膜破裂、绒毛膜羊膜炎等发病率增高[7],且手术过晚、宫颈扩张,手术效果差,也有人建议妊娠前实施宫颈环扎术[8]。
子宫是由两侧副中肾管融合而成,如不融台或融合不完全遂发生子宫畸形。
子宫畸形患者不孕、流产、早产的发病率高于正常患者,但子宫畸形患者常伴发宫颈机能不全,也增加流产及早产的发病率。
surico等研究表明,子宫畸形并宫颈机能不全时施行宫颈环扎术,可有效地预防流产、早产的发生。
也有人建议子宫畸形妇女无论宫颈机能不全与否均建议行预防性宫颈环扎术。
本组研究表明,对妊娠前诊断子宫畸形合并宫颈机能不全患者,妊娠后于14~16周行预防性宫颈环扎术,均可维持到34周以上分娩,新生儿均存活。
而对妊娠期诊断宫颈机能不全组,34周以上分娩率低于妊娠前诊断者。
实施宫颈环扎术者30周及34周以上、37周以下分娩率高于保守治疗组,37周以上分娩率统计学上差异无显著意义,可能与样本量少有关。
因此,建议对子宫畸形患者妊娠前认真检查,对合并宫颈机能不全者能够做到早诊断、早治疗,以避免错过最佳手术时机,或者因手术禁忌无法手术。
此外,要注意宫颈机能不全与临产的鉴别诊断,以免误以为产程停滞而给予人为干预,如滴注催产素等,造成工作失误[9]。
总之,对子宫畸形合并宫颈机能不全患者进行早诊断、于14~16周行预防性宫颈环扎术,可以降低流产、早产发生率及围生儿死亡率,值得临床借鉴。
参考文献
1 陈常佩,陆兆龄.围生期超声多普勒诊断学[m].北京:人民卫生出版社,2007:487.
2 陈铁福,孙倩,刘迪雯,译.妇产科超声图谱[m].天津:天津科技翻译出版公司,2005:207-209.
3 严英榴,杨秀雄.产前超声诊断学[m].北京:人民卫生出版社,2003:79.
4 胡雅毅,邢爱耘,刘淑芸,等.宫颈环扎术后妊娠结局及相关因素分析[j].华西医学,2004,19(3):391.
5 王笑非,赵爱民.宫颈环扎术在妇产科中的应用[j].中国妇幼保健,2010,25(29):4320.
6 崔红,刘彩霞,李心瑶,等.紧急宫颈环扎术的临床应用[j].中国医科大学学报,2011,40(1):85.
7 袁俊斋,张小玲,王瑜.宫颈环扎术治疗孕中期宫颈机能不全的妊娠结局[j].生殖与避孕,2004,24(1):59.
8 thuesen ll,diness br,langhoff roos j.pre pregnancy transabdominal cerclage[j].acta obstet gynecol scand,2009,88(4):483.
9 李玉姿.在足月妊娠中宫颈机能不全与临产的临床鉴别研究[j].吉林医学,2011,32(2):248.。