十二对颅神经查体
- 格式:doc
- 大小:29.50 KB
- 文档页数:3
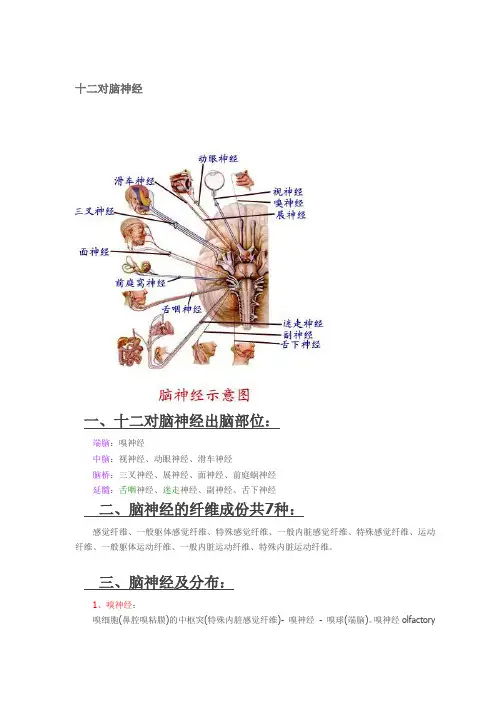
十二对脑神经十二对脑神经-一、十二对脑神经出脑部位:-端脑:嗅神经-中脑:视神经、动眼神经、滑车神经-脑桥:三叉神经、展神经、面神经、前庭蜗神经-延髓:舌咽神经、迷走神经、副神经、舌下神经-二、脑神经的纤维成份共7种:-感觉纤维、一般躯体感觉纤维、特殊感觉纤维、一般内脏感觉纤维、特殊感觉纤维、运动纤维、一般躯体运动纤维、一般内脏运动纤维、特殊内脏运动纤维。
--三、脑神经及分布:-1、嗅神经:-嗅细胞(鼻腔嗅粘膜)的中枢突(特殊内脏感觉纤维)- 嗅神经- 嗅球(端脑)。
嗅神经olfactorynerves为特殊内脏感觉纤维,由上鼻甲上部和鼻中隔上部粘膜内的嗅细胞中枢突聚集成20多条嗅丝(即嗅神经),穿筛孔入颅,进入嗅球,传导嗅觉。
---颅前窝骨折延及筛板时,可撕脱嗅丝和脑膜,造成嗅觉障碍,脑脊液也可流入鼻腔-2、视神经:-视杆、视锥细胞-视网膜节细胞的中枢突(特殊躯体感觉纤维)-视神经-视交叉-视束-间脑。
视神经optic nerve由特殊躯体感觉纤维组成,传导视觉冲动。
---由视网膜节细胞的轴突在视神经盘处会聚,再穿过巩膜而构成视神经。
视神经在眶内行向后内,穿视神经管入颅窝,连于视交叉,再经视柬连于间脑。
由于视神经是胚胎发生时间脑向外突出形成视器过程中的一部分,故视神经外面包有由三层脑膜延续而来的三层被膜,脑蛛网膜下腔也随之延续到视神经周围。
---所以颅内压增高时,常出现视神经盘水肿。
--3、动眼神经:-中脑动眼神经核(躯体运动纤维)-动眼神经-上支:上直肌、上睑提肌;下支:下直、内直、下斜肌。
动眼神经副核(内脏运动纤维)-动眼神经-下斜肌支-睫状神经节短根-睫状肌和瞳孔扩约肌。
动眼神经oculomotor nerve为运动性神经,含有躯体运动和内脏运动两种纤维。
躯体运动纤维起于中脑动眼神经核,一般内脏运动纤维起于动眼神经副核。
动眼神经自脚间窝出脑,紧贴小脑幕缘及后床突侧方前行,进入海绵窦侧壁上部,再经眶上裂眶,立即分为上、下两支。


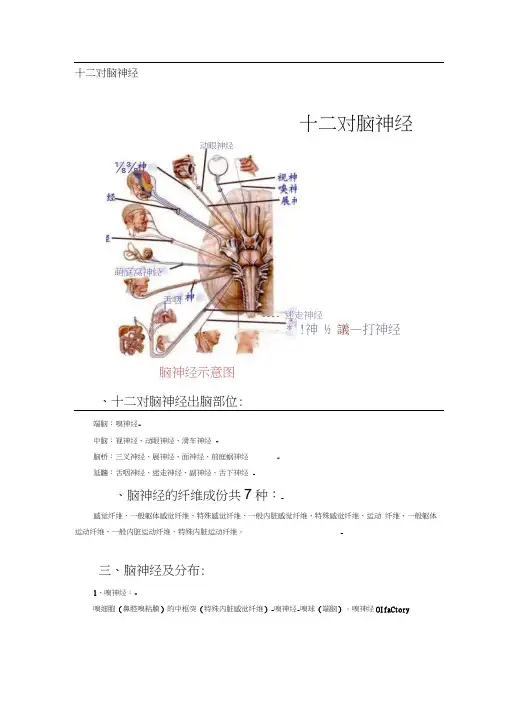
十二对脑神经十二对脑神经动眼神经⅛⅜萌庭窝神经舌咽---- 迷走神经*ι!神½ 議—打神经脑神经示意图、十二对脑神经出脑部位:端脑:嗅神经-中脑:视神经、动眼神经、滑车神经-脑桥:三叉神经、展神经、面神经、前庭蜗神经-延髓:舌咽神经、迷走神经、副神经、舌下神经-、脑神经的纤维成份共7种:-感觉纤维、一般躯体感觉纤维、特殊感觉纤维、一般内脏感觉纤维、特殊感觉纤维、运动纤维、一般躯体运动纤维、一般内脏运动纤维、特殊内脏运动纤维。
-三、脑神经及分布:1、嗅神经:-嗅细胞(鼻腔嗅粘膜)的中枢突(特殊内脏感觉纤维)-嗅神经-嗅球(端脑)。
嗅神经OIfaCtorynerves为特殊内脏感觉纤维,由上鼻甲上部和鼻中隔上部粘膜内的嗅细胞中枢突聚集成嗅丝(即嗅神经),穿筛孔入颅,进入嗅球,传导嗅觉。
-颅前窝骨折延及筛板时,可撕脱嗅丝和脑膜,造成嗅觉障碍,脑脊液也可流入鼻腔2、视神经:-视杆、视锥细胞-视网膜节细胞的中枢突(特殊躯体感觉纤维)-视神经-视交叉-视束-间脑。
视神经OPtiC nerve由特殊躯体感觉纤维组成,传导视觉冲动。
-由视网膜节细胞的轴突在视神经盘处会聚,再穿过巩膜而构成视神经。
视神经在眶内行向后内,穿视神经管入颅窝,连于视交叉,再经视柬连于间脑。
由于视神经是胚胎发生时间脑向外突出形成视器过程中的一部分,故视神经外面包有由三层脑膜延续而来的三层被膜,脑蛛网膜下腔也随之延续到视神经周围。
-所以颅内压增高时,常出现视神经盘水肿。
20多条3、动眼神经:-中脑动眼神经核(躯体运动纤维)-动眼神经-上支:上直肌、上睑提肌;下支:下直、内直、下斜肌。
动眼神经副核(内脏运动纤维)-动眼神经-下斜肌支-睫状神经节短根-睫状肌和瞳孔扩约肌。
动眼神经OCUlomotor nerve 为运动性神经,含有躯体运动和内脏运动两种纤维。
躯体运动纤维起于中脑动眼神经核,一般内脏运动纤维起于动眼神经副核。
动眼神经自脚间窝出脑,紧贴小脑幕缘及后床突侧方前行,进入海绵窦侧壁上部,再经眶上裂眶,立即分为上、下两支。
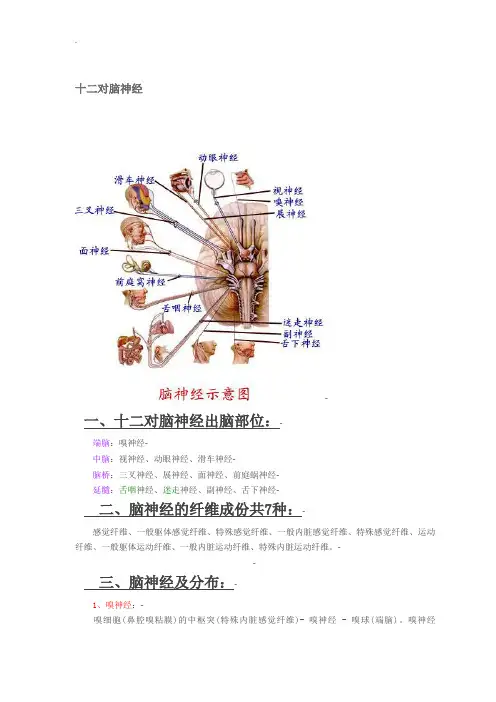
十二对脑神经十二对脑神经一、十二对脑神经出脑部位:端脑:嗅神经中脑:视神经、动眼神经、滑车神经脑桥:三叉神经、展神经、面神经、前庭蜗神经延髓:舌咽神经、迷走神经、副神经、舌下神经二、脑神经的纤维成份共7种:感觉纤维、一般躯体感觉纤维、特殊感觉纤维、一般内脏感觉纤维、特殊感觉纤维、运动纤维、一般躯体运动纤维、一般内脏运动纤维、特殊内脏运动纤维。
三、脑神经及分布:1、嗅神经:嗅细胞(鼻腔嗅粘膜)的中枢突(特殊内脏感觉纤维)- 嗅神经 - 嗅球(端脑)。
嗅神经olfactory nerves为特殊内脏感觉纤维,由上鼻甲上部和鼻中隔上部粘膜内的嗅细胞中枢突聚集成20多条嗅丝(即嗅神经),穿筛孔入颅,进入嗅球,传导嗅觉。
颅前窝骨折延及筛板时,可撕脱嗅丝和脑膜,造成嗅觉障碍,脑脊液也可流入鼻腔2、视神经:视杆、视锥细胞-视网膜节细胞的中枢突(特殊躯体感觉纤维)-视神经-视交叉-视束-间脑。
视神经optic nerve由特殊躯体感觉纤维组成,传导视觉冲动。
由视网膜节细胞的轴突在视神经盘处会聚,再穿过巩膜而构成视神经。
视神经在眶内行向后内,穿视神经管入颅窝,连于视交叉,再经视柬连于间脑。
由于视神经是胚胎发生时间脑向外突出形成视器过程中的一部分,故视神经外面包有由三层脑膜延续而来的三层被膜,脑蛛网膜下腔也随之延续到视神经周围。
所以颅内压增高时,常出现视神经盘水肿。
3、动眼神经:中脑动眼神经核(躯体运动纤维)-动眼神经-上支:上直肌、上睑提肌;下支:下直、内直、下斜肌。
动眼神经副核(内脏运动纤维)-动眼神经-下斜肌支-睫状神经节短根-睫状肌和瞳孔扩约肌。

一、嗅神经(一)嗅中枢病变:嗅中枢病变不引起嗅觉丧失,因左右两侧有较多的联络纤维。
但嗅中枢的刺激性病变可引起幻嗅发作,患者常发作性地嗅到特殊的气味,如臭鸡蛋、烧腔皮的气味。
可见于颞叶癫痫的先兆期或颞叶海马附近的肿瘤。
(二)嗅神经、嗅球及嗅束病变:颅前窝颅底骨折累及筛板,可撕脱嗅神经造成嗅觉障碍,可伴脑脊液流入鼻腔;额叶底部肿瘤或嗅沟病变压迫嗅球、嗅束,可导致一侧或两侧嗅觉丧失。
(三)鼻腔局部病变:往往产生双侧嗅觉减退或缺失,与嗅觉传导通路无关,见于鼻炎、鼻部肿物及外伤等。
二、视神经(一)视神经不同部位损害所产生的视力障碍与视野缺损1、视神经损害产生同侧视力下降或全盲。
常由视神经本身病变,受压迫或高颅压引起。
视神经病变的视力障碍重于视网膜病变。
眼动脉或视网膜中央动脉闭塞可出现突然失明;视神经乳头炎或球后视神经炎可引起视力障碍及中央部视野缺损(中心暗点),视力障碍经数小时或数天达高峰;高颅压所致视乳头水肿多引起周边部视野缺损及生理盲点扩大;视神经压迫性病变,可引起不规则的视野缺损,最终产生视神经萎缩及全盲,癔症和视觉疲劳可引起重度周边视野缺损称管状视野。
2、视交叉损害:视交叉外侧部病变引起同侧眼鼻侧视野缺损,见于颈内动脉严重硬化压迫视交叉外侧部,视交叉正中部病变可出现双眼颞侧偏盲,常见于垂体瘤、颅咽管瘤和其他鞍内肿瘤的压迫等;整个视交叉损害,可引起全盲,如垂体瘤卒中。
3、视束损害:一侧视束损害出现双眼对侧视野同向性偏盲,偏盲侧瞳孔直接对光反射消失。
常见于颞叶肿瘤向内侧压迫时。
4、视辐射损害:视辐射全部受损,出现两眼对侧视野的同向偏盲,当病变累及内囊后肢时,部分视辐射受损出现象限盲,如视辐射下部受损,出现两眼对侧视野的同向上象限盲,见于颞叶后部肿瘤或血管病;视辐射上部受损,出现两眼对侧视野的同向下象限盲,见于顶叶肿瘤或血管病。
5、枕叶视中枢损害:一侧枕叶视皮质中枢局限性病变,可出现对侧象限盲;一侧枕叶视中枢完全损害,可引起对侧偏盲,但偏盲侧对光反射存在,有黄斑回避现象;枕叶视中枢刺激性损害,可使对侧视野出现闪光型幻视;枕叶前部受损引起视觉失认。


★嗅神经:属于中枢神经,是特殊的感觉神经.1.检查方法:2.异常表现和定位(1)嗅觉丧失或减退:头面部外伤累及嗅神经常致双侧嗅觉丧失;嗅沟病变如脑膜瘤等压迫嗅球、嗅束多引起一侧嗅觉丧失;嗅觉减退见于帕金森病和阿尔茨海默病等.(2)嗅觉过敏:多见于癔症.(3)幻嗅:嗅中枢的刺激性病变可引起幻嗅发作如颞叶癫痫.尚见于精神分裂症,乙醇戒断和阿尔茨海默病等.★视神经:属于中枢神经,主要检查视力,视野和眼底.l.视力:代表视网膜黄斑中心凹处的视敏度.分为远视力和近视力.正常远视力标准为1.0,如在视力表前1m处仍不能识别最大视标,可从lm开始逐渐移近,辨认指数或眼前手动,记录距离表示视力.如不能辨认眼前手动,可在暗室中用电筒照射眼,记录看到光亮为光感.光感消失为失明.2.视野:是双眼向前方固视不动时所能看到的空间范围,分为周边视野和中心视野.3.眼底:4.异常表现和定位(1)视力障碍和视野缺损:单侧视交叉前和双侧视交叉后病变均可引起视力减退.如双侧视皮质病变可导致皮质盲.视觉传人通路上的病变可引起视野缺损,如一侧枕叶病变出现对侧偏盲和黄斑回避.视交叉中部病变(如垂体僧,颅咽管瘤)使来自双眼鼻侧的视网膜纤维受损,引起双颞侧偏盲;视束或外侧膝状体病变引起对侧同向性偏盲;视辐射下部受损(聂叶后部病变)引起对侧同向性上象限盲.视辐射上部受损(顶叶肿瘤或血管病变)引起对侧同向性下象限盲.(2)视乳头异常①视乳头水肿:是最常见的视乳头异常,表现为视乳头异常粉红或鲜红,边缘模糊,血管被肿胀的视乳头拱起.静脉扩张,可见出血和渗出,是颅内压增高的客观体征.②视神经萎缩:根据病因分为原发性视神经萎缩和继发性视神经萎缩,前者表现为视乳头普遍苍白而边界清楚,见于中毒、眶后肿瘤直接压迫、球后视神经炎、多发性硬化、部分异常变性病等.继发性视神经萎缩表现为视乳头普遍苍白而边界不清楚.常见于视乳头水肿和视乳头炎的晚期等.★动眼、滑车和展神经:三对脑神经共同支配眼球运动.可同时检查.1.异常表现和定位(1)眼睑下垂:Horner综合征、动眼神经麻痹、外伤等可引起单侧眼睑下垂.Miller-Flsher综合征可引起双侧眼睑下垂.单侧或双侧眼睑下垂也可见于某些肌病和神经肌肉接头疾病.需注意鉴别.(2)眼外肌麻痹:①中枢性眼肌麻痹:如核上性水平凝视麻痹见于脑外伤、丘脑出血及累及脑桥的血管病、变性病和副肿瘤性脑病;垂直凝视麻痹见于影响到中脑被盖区的广泛病变.核间性眼肌麻痹和一个半综合征多见于脑卒中和多发性硬化.②周围性眼肌麻痹:可见于动眼、滑车和展神经核性和神经本身的损害(如下图)。



Ⅰ嗅神经、Ⅱ视神经、Ⅲ动眼神经、Ⅳ滑车神经、Ⅴ三叉神经、Ⅵ外展神经、Ⅶ面神经、Ⅷ听神经、Ⅸ舌咽神经、Ⅹ迷走神经、Ⅺ副神经、Ⅻ舌下神经等十二对颅神经查体方法及损伤具体表现颅神经又称脑神经,是由脑发出的十二对左右对称的神经。
颅神经具体分为:Ⅰ嗅神经、Ⅱ视神经、Ⅲ动眼神经、Ⅳ滑车神经、Ⅴ三叉神经、Ⅵ外展神经、Ⅶ面神经、Ⅷ听神经、Ⅸ舌咽神经、Ⅹ迷走神经、Ⅺ副神经、Ⅻ舌下神经。
主要分布于头面部,其中迷走神经还分布于胸腹腔内脏器官。
在这12对脑神经中,第Ⅰ、Ⅱ、Ⅷ对是感觉神经;第Ⅲ、Ⅳ、Ⅵ、Ⅺ、Ⅻ对是运动神经;第Ⅴ、Ⅶ、Ⅸ、Ⅹ对是混合神经。
第Ⅰ对:嗅神经,主要支配嗅觉请患者闭上眼睛,让其轮流堵住一侧鼻孔,将一种容易识别气味的物质放置于患者鼻孔前。
如果患者无法辨认气味,则可能是嗅神经受损。
嗅神经通常不进行测试,由于鼻咽部会有来自双侧的混合气味,单独测试每个鼻孔的效用现在还存在争议。
第Ⅱ对:视神经,支配视觉视野测试:站在离病人约4英尺地方,让患者直视检查者的鼻子。
然后让患者闭上左眼,同时检查者闭上自己的右眼。
检查者在正常视野四个象限中用手指随机比数字,并询问患者。
注意:检查者手放在自己和患者之间,这样可以对视野进行准确比较和测试。
视力测试:嘱患者遮住一侧眼睛,在距离其面部约14处使用Snellen图表或手持式图表进行视力测试。
注意:如果患者佩戴矫正镜片,则应在视力测试期间佩戴。
第Ⅲ、Ⅳ、Ⅵ对:动眼神经、滑车神经、外展神经,支配眼球运动损伤后具体表现:Ⅲ:患眼偏向下方和侧面,不能内收。
Ⅳ:患眼在静止时偏向上和向外,随着内收,它的运动甚至更上移。
Ⅵ:患眼向内侧固定,不能外展。
查体方法:首先大致检查眼睛和眼睑活动是否对称,有无异常。
嘱患者保持头部不动,并追踪检查者的手指。
检查者将手指移动到视野的四个象限,遵循“H”模式;再将手指移至患者鼻尖,观察双眼是否会聚,瞳孔是否缩小。
患者双眼若出现异常或不对称的运动可能表明神经麻痹,需要使用替代盖或红色玻璃测试来对其进一步测试或咨询专科医生。
请简述十二对脑神经的查体.Ⅰ。
嗅神经检查嗅觉的灵敏度可通过问诊了解.嘱病人闭目,并用手指压住一侧鼻孔,然后用醋、酒、茶叶、牙膏等带有气味的物品分别放于鼻孔前,让病人说出所嗅到的气味。
同法检查对侧.嗅觉正常时可明确分辨出测试物品的气味。
如一侧嗅觉减退或丧失,则为同侧的嗅球、嗅束、嗅丝的损害。
见于创伤、前颅凹占位病变、颅底脑膜结核等。
鼻粘膜炎症或萎缩亦可出现嗅觉障碍。
Ⅱ.视神经检查包括视力、视野和眼底检查.通过远、近视力表检查视力。
视野是指患者正视前方,眼球不动时所能看到的范围。
检查时一般可先用手试法,分别检查两侧视野。
嘱病人背光与医师对坐,相距约为60~100cm,各自用手遮住相对眼睛(病人遮左眼,医师遮右眼),对视片刻,保持眼球不动,医师用手指分别自上、下、左、右由周边向中央慢慢移动,注意手指位置应在检查者与病人之间,如医师视野正常,病人应与检查者同时看到手指,如病人视野变小或异常时应进一步作视野计检查。
视野的异常改变提示视神经通路的损害,对定位诊断有重要意义。
通过直接检眼镜或裂隙灯显微镜行眼底检查.Ⅲ.动眼神经检查动眼神经支配提睑肌、上直肌、下直肌、内直肌及下斜肌的运动,检查时如发现上睑下垂,眼球向内、上、下方向活动受限,均提示有动眼神经麻痹。
Ⅳ.滑车神经检查滑车神经支配眼球的上斜肌,如眼球向下及外展运动减弱,提示滑车神经有损害。
Ⅴ.三叉神经检查三叉神经具有运动与感觉两种功能。
检查内容包括面部感觉检查、运动功能检查、角膜反射检查及下颌反射检查.面部感觉检查时,医师用针、棉签及盛有冷、热水的试管分别检查面部三叉神经分布区域(前额、鼻部两侧及下颌内皮肤的痛觉、触觉及温度觉,两侧对比。
观察有无减退、消失或过敏.运动功能检查时,医师将双手置于病人两侧下颌角上面嚼肌隆起处,嘱病人作咀嚼动作,即可对比两侧嚼肌力量强弱的差异。
也可将一手置于病人的颊下向上用力,然后嘱病人作张口动作,以感触张口动作时的肌力。
正常人两侧翼内、外肌肌力相等,张口时下颌位于中间而无偏斜。
十二对脑神经,Ⅰ、Ⅱ、Ⅷ是感觉性神经;Ⅲ、Ⅳ、Ⅵ、XI、XⅡ是运动性神经,Ⅴ、Ⅶ、Ⅸ、Ⅹ是混合性神经。
一嗅二视三动眼,四滑五叉六外展,七面八听九舌咽,十迷十一副十二舌下神经全。
(Ⅰ)嗅神经:
让病人闻气味——醋、酒精、白水,分两侧鼻腔检查。
幻嗅,闻到烧焦味——提示可能有颞叶占位。
嗅觉丧失——可发生车祸致颅底骨折的病人。
(Ⅱ)视神经:
1、视力:受试者距视标5m测定。
2、视野:正常单眼视野范围大约是颞侧90°,下方70°,鼻侧和上方各60°。
3、眼底:在光线较暗处,请患者背光而坐,或仰卧床上,注视正前方,尽量勿转动眼球,检眼镜与患者眼球的距离不能超过2.5cm。
视乳头:注意观察形态、大小、色泽、隆起和边缘情况。
正常乳头呈圆形或椭圆形,直径约1.5mm,边缘整齐,色浅红。
中央部分色泽较浅,呈凹状,为生理凹陷。
(Ⅲ)动眼神经、(IV)滑车神经和(VI)展神经
1、眼裂:观察两侧眼裂是否对称、一致、有无增大或变窄,上睑有无下垂。
2、眼球:
(1)眼球的位置:观察眼球是否突出或内陷,是否存在斜视或偏斜。
(2)眼球运动:请患者向各个方向转动眼球,然后检查者将食指指于患者眼前30cm处,向左、右、上、下、右上、右下、左上、左下八个方向运动。
(3)眼震:观察患者是否存在眼球震颤,按眼球的移动形式可分为摆动性、冲动性、不规则性。
3.瞳孔:
(1)大小:在普通光线下,正常瞳孔直径3-4mm,儿童稍大,老人稍小,两侧等大,小于2mm为瞳孔缩小,大于5mm为瞳孔扩大。
(2)形态:正常瞳孔为圆形,边缘整齐
(3)对光反射:直接对光反射和间接对光反射。
(4)调节和辐辏反射:嘱患者注视正前方30cm处检查者的食指,然后迅速移动食指至患者鼻根部,正常时可见瞳孔缩小(调节反射)和双眼内聚(辐辏反射)。
(Ⅴ)三叉神经:
1、颜面痛触觉。
2、角膜反射。
3、咀嚼肌肌力及容积。
管面部感觉
管运动——把筷子放在病人口中,让病人咬住,正常人:从病人口中拿筷子会有阻力,异常症状是轻轻就拿出筷子了。
(Ⅶ)面神经:
1、上下组面肌运动。
2、舌前2/3味觉
左侧病变——右侧额纹消失,鼻唇沟变浅,口角右歪
副交感功能——进食后分泌唾液、泪腺(受损后眼干)、下颌下腺(受损后有鳄鱼泪综合征,是由于神经再生,长错位置了)
急性期7-14天,面瘫不主张针灸。
(Ⅷ)位听神经:
1、耳蜗神经
(1)听力检查:分别检查两耳,如果发现听力障碍,应进一步行电测听检查。
(2)音叉试验:可鉴别传导性耳聋(外耳或中耳病变)和感音性耳聋(内耳或耳蜗神经病变)。
2、前庭神经:病变时主要表现眩晕、呕吐、眼球震颤和平衡失调。
1、听力:Rinne试验:将震动的音叉柄放在耳后乳突上,至患者听不到声音后再将音叉移至同侧外耳道旁。
正常情况下,气导能听到的时间长于骨导能听到的时间,即气导大于骨导,称为Rinne试验阳性。
传导性耳聋时,骨导大于气导,称为Rinne试验阴性。
感音性耳聋时,虽然气导大于骨导,但气导和骨导时间均缩短。
Weber试验:将震动的音叉放在患者前额或颅顶正中。
正常时两耳感受到得声音相同。
传导性耳聋时患侧较响,称为Weber试验阳性。
感音性耳聋时健侧较响,称为Weber试验阴性。
Schwabach试验:比较患者和检查骨导音响持续的时间。
传导性耳聋时间延长,感音性耳聋时间缩短。
2、眼球震颤:急性迷路病变引起冲动性眼震,慢相向患侧,快相向健侧,向健侧注视时重,向患侧注视时减轻。
中枢性前庭损害时眼震方向不一,可为水平、垂直或旋转性。
前庭神经——管平衡功能,受损后出现眼震,天旋地转,恶心呕吐,饮水呛咳,指鼻不稳。
蜗神经——管听力
(Ⅸ)舌咽神经和(X)迷走神经
1、运动功能:询问患者有无吞咽困难和饮水呛咳,注意说话声音有无嘶哑或鼻音。
一侧舌咽和迷走神经麻痹时,患侧软腭位置较低、动度减弱,悬雍垂偏向健侧。
2、软腭动度和悬雍垂位置。
3、咽反射:嘱患者张口发“啊”音,用棉签轻触两侧咽后壁粘膜,引起作呕及软腭上抬动作,反射的传入和传出均通过舌咽和迷走神经,中枢在延髓。
观察并比较刺激两侧咽后壁时引出的反射活动,舌咽和迷走神经周围性病变时患侧咽反射减弱或消失。
(XI)副神经:副神经支配胸锁乳突肌及斜方肌的随意运动。
1、转颈。
2、耸肩。
3、胸锁乳突肌及斜方肌容积。
受损可出现转头无力,耸肩无力,
(XⅡ)舌下神经:支配所有舌外和舌内肌群的随意运动。
首先嘱患者张口,观察舌在口腔内的位置、形态以及有无肌纤维颤动。
然后嘱患者伸舌,观察有无向一侧的偏斜,有无舌肌萎缩。
再请患者用舌尖分别顶推两侧口颊部,检查者用手指按压腮部测试肌力强弱。
一侧舌下神经周围性病变时,伸舌偏向患侧,可有舌肌萎缩和肌纤维颤动。
一侧舌下神经核上性病变时,伸舌偏向病灶对侧,无舌肌萎缩和肌纤维颤动。
双侧舌下神经病变时,舌肌完全瘫痪而不能伸舌。