病理妊娠-流产和异位妊娠
- 格式:ppt
- 大小:16.19 MB
- 文档页数:49




异位妊娠凡孕卵在子宫体腔以外着床发育,称为异位妊娠,俗称”宫外孕”。
中医学古籍中未见有异位妊娠的病名记载,但在”妊娠腹痛”、”经漏”、”癥瘕”等病证中有类似症状的描述。
异位妊娠包括输卵管妊娠、卵巢妊娠、腹腔妊娠、阔韧带妊娠、宫颈妊娠以及子宫残角妊娠。
宫外孕则仅指子宫以外的妊娠,不包括宫颈妊娠和子宫残角妊娠。
因此异位妊娠含义更广。
标签:异位妊娠;手术治疗;药物治疗异位妊娠(ectopic pregnancy):妊娠时,受精卵着床于子宫体腔以外又称宫外孕。
是常见的妇科急腹症之一,近年来发病率有上升趋势。
异位妊娠中90%以上是输卵管妊娠。
分类:①输卵管妊娠,以间质部、峡部、壶腹部、伞部,壶腹部最多,其次峡部;②腹腔妊娠;③阔韧带妊娠;④卵巢妊娠;⑤宫颈妊娠等。
病理:受精卵在输卵管发育特点,输卵管腔窄,管壁薄,蜕膜形成差,不利胚胎发育,输卵管血管分布不利于受精卵着床,胚胎滋养细胞穿破输卵管血管,血液自破口流入绒毛间,输卵管肌层薄,胚胎滋养细胞容易穿透管壁,引起输卵管破裂。
输卵管妊娠流产(tubal abortion):多见输卵管壶腹部,发病多在妊娠8~12w,由于输卵管妊娠时管壁蜕膜形成不完整,发育中的囊胚常向管腔突出,囊胚與管壁分离,易发生流产。
输卵管妊娠破裂(rupture of tubal pregnancy):多见输卵管峡部妊娠,发病在妊娠6w左右,受精卵着床于输卵管粘膜皱褶间,当囊胚生长发育时绒毛向管壁侵蚀肌层及浆膜,穿破浆膜,形成输卵管妊娠破裂,短期内即可发生大量腹腔内出血陷于休克。
输卵管间质部妊娠:较少,后果严重,结局几乎全为输卵管破裂,由于管腔周围肌层较厚,可以维持妊娠到3~4个月才发生破裂,间质部血运丰富,往往短期内发生大量腹腔内出血。
陈旧性宫外孕:输卵管妊娠流产或破裂,有时内出血停止,病情稳定。
时间久,胚胎死亡或吸收,长期反复内出血形成盆腔血肿。
若不消散血肿机化变硬并与周围组织粘连临床上称为陈旧性宫外孕。

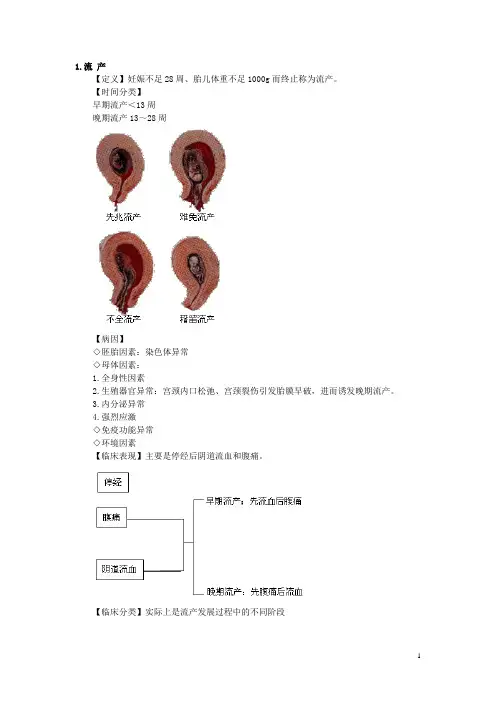
1.流产【定义】妊娠不足28周、胎儿体重不足1000g而终止称为流产。
【时间分类】早期流产<13周晚期流产13~28周【病因】◇胚胎因素:染色体异常◇母体因素:1.全身性因素2.生殖器官异常:宫颈内口松弛、宫颈裂伤引发胎膜早破,进而诱发晚期流产。
3.内分泌异常4.强烈应激◇免疫功能异常◇环境因素【临床表现】主要是停经后阴道流血和腹痛。
【临床分类】实际上是流产发展过程中的不同阶段先兆流产要点:流血、腹痛、宫口未开、胎膜未破、妊娠物未排出、子宫大小与停经周数相符。
处置:卧床休息、补充VE;酌情用药(黄体酮、hCG)难免流产要点:流血增多、腹痛加重、宫口已开或已破膜、妊娠物可见于宫口,子宫可略小。
处置:及时清宫。
不全流产要点:妊娠物部分留于宫腔或嵌顿宫口,大量流血。
处置:及时清宫、预防感染并发症:流产感染完全流产要点:症状消失、有块儿状物掉出史、宫口闭,子宫小于停经周数、超声示宫腔空。
处置:回家休息,观察随诊。
稽留流产要点:妊娠物已死、宫内滞留处置:谨慎清宫、防治并发症(DIC)◇查凝血4项,有凝血功能障碍应纠正后再清宫◇备血;◇清宫前3~5天给雌激素◇一次清净有困难,可5~7天后再次清宫习惯性流产(复发性流产)要点:连续自然流产3次及以上(复发性流产指连续2次及以上)处置:孕前及孕早期查原因,孕中期于流产月份保胎、产前早期入院待产。
流产合并感染要点:妊娠或人流史+感染体征+宫腔有内容处置:原则为控制感染同时尽快清宫。
【诊断】1.病史2.查体3.辅助检查①B超:孕囊大小、形态、胎心搏动;②妊娠试验:连续测定β-hCG;③孕激素测定;④习惯性流产者夫妇的染色体检查等。
【鉴别诊断】应鉴别流产的类型。
早期流产应与异位妊娠、葡萄胎、功能失调性子宫出血及子宫肌瘤等相鉴别。
【例题】女,28岁。
妊娠9周。
阵发性下腹痛2日,阴道少量流血1日就诊。
为确定是否能够继续妊娠,此时应进行的辅助检查是()A.尿妊娠试验B.B型超声检查C.检测血清雌三醇值D.检测血清雌二醇值E.检测血清甲胎蛋白值[答疑编号700268080101:针对该题提问]【答案】B女,25岁,停经68天,阵发性腹痛伴阴道少量流血8天,子宫如孕6周妊娠大小,宫口未开,有血液不断流出,处理首选的是()A.吸宫术终止妊娠B.中药保胎C.输血D.肌注黄体酮E.抗感染[答疑编号700268080102:针对该题提问]答案:A2.早产【定义】妊娠满28周至不满37足周(196~258天)间分娩者,所娩儿为早产儿,器官发育尚不够健全。

异位妊娠的病因、病理及诊断(2021最新版)作者:______编写日期:2021年__月__日妇产科主治医师辅导:病理妊娠——异位妊娠受精卵在子宫体腔以外着床称为异位妊娠,习称宫外孕。
根据受精卵种植的部位不同,异位妊娠分为:输卵管妊娠、宫颈妊娠、卵巢妊娠、腹腔妊娠、阔韧带妊娠等,其中输卵管妊娠最常见。
异位妊娠是妇产科常见的急腹症之一,发病率约为1%。
并有逐年增加的趋势。
由于其发病率高,并有导致孕产妇死亡的危险,一直被视为具有高度危险的妊娠早期并发症。
一、输卵管妊娠1.病因及病理输卵管妊娠的常见病因为输卵管异常、受精卵游走、避孕失败以及内分泌因素、精神紧张等原因。
受精卵着床在输卵管内发育其结局为输卵管妊娠流产、输卵管妊娠破裂,并伴随着子宫的变化。
2.临床表现典型的临床表现包括停经、阴道流血、腹痛、晕厥和休克。
腹部体征和盆腔体征明显。
3.诊断及诊断思路(1)病史与体征:输卵管妊娠在未发生流产与破裂时,临床表现不明显,诊断困难,常易漏诊或误诊。
流产与破裂后多数临床表现典型,诊断无困难,应严密观察病情变化,注意腹痛及内出血体征及血红蛋白下降情况,选用必要的辅助检查。
(2)辅助检查1)妊娠试验:血βHCG阴性一般可以排除异位妊娠,血βHCG阳性则需鉴别是宫内妊娠还是异位妊娠。
2)超声检查:异位妊娠的声像特点为子宫虽增大但宫腔内空虚,无孕囊声像;宫旁出现低回声区,该区若可探及胚芽及原始心管搏动,便可诊断异位妊娠。
3)阴道后穹隆穿刺或腹腔穿刺是一种简单可靠的诊断方法,用于疑有盆腹腔内出血的患者。
若抽出暗红色不凝固血液,则可确诊有盆腹腔内出血。
4)腹腔镜检查:有助于提高异位妊娠的诊断准确性,尤其适用于输卵管妊娠尚未破裂或流产的早期患者。
5)子宫内膜病理检查:诊刮仅适用于阴道流血量较多的患者,目的在于排除宫内妊娠流产。
4.鉴别诊断:应与流产、急性输卵管炎、急性阑尾炎、黄体破裂及卵巢囊肿蒂扭转鉴别。
5.治疗:治疗原则以手术治疗(分为患侧输卵管切除术和保守性手术)为主,其次是非手术治疗(中医治疗或化学药物治疗)。



异位妊娠异位妊娠,是孕卵在子宫腔外着床发育的异常妊娠过程。
俗称宫外孕。
以输卵管妊娠最常见。
病因常由于输卵管管腔或周围的炎症,引起管腔通畅不佳,阻碍孕卵正常运行,使之在输卵管内停留着床发育,导致输卵管妊娠流产或破裂。
在流产或破裂前往往无明显症状,也可有停经、腹痛、少量阴道出血。
破裂后表现为急性剧烈腹痛,反复发作,阴道出血,以至休克。
检查常有腹腔内出血体征,子宫旁有包块,超声检查可助诊。
治疗以手术为主,纠正休克的同时开腹探查,切除病侧输卵管,若为保留生育功能,也可切开输卵管取出孕卵。
少数轻症病例,可采用中医中药治疗。
分享基本资料异位妊娠子宫视图疾病别名:异位妊娠所属部位:生殖部位就诊科室:妇科症状体征:阴道出血,闭经,休克,晕厥,腹痛疾病用药:米非司酮片疾病自测:凡孕卵在子宫腔以外的任何部位着床者统称为异位妊娠,习称为宫外孕根据着床部位不同,有输卵管妊娠卵巢妊娠、腹腔妊娠、宫颈妊娠及子宫残角妊娠等异位妊娠中,以输卵管妊娠最多见。
约占90%以上异位妊娠异位妊娠当正常妊娠时,受精卵着床于子宫体腔内膜。
当受精卵于子宫体腔以外的部位着床时,称异位妊娠,习称宫外孕。
异位妊娠与宫外孕的含义稍有差别,宫外孕仅指子宫以外的妊娠,不能包括发生在宫颈或宫体的异位妊娠。
异位妊娠的发生率近年来呈明显上升趋势,在过去20年中美国异位妊娠的发生率增加了6倍,英国增加了4倍。
我国异位妊娠与正常妊娠的比例由1970年1:167~322上升至1989年1:56~93。
北京医科大学第一医院近15年来收治宫外孕占总妊娠的比例,由1981~1986年的3.6‰上升至1991~1995年的13.3‰。
异位妊娠是妇产科常见的急腹症之一,当异位妊娠破裂或流产后,可造成急性腹腔内出血,甚至危及患者生命.据报道异位妊娠约占妊娠相关死亡数的9%~13%。
鉴于目前的诊疗技术水平,在异位妊娠发生严重内出血之前即能诊断,并得到及时治疗。
但是,也有不少异位妊娠,特别是临床症状和体征不典型者,常易导致误诊。

临床执业助理医师考试之女性生殖系统第八章病理妊娠第八单元病理妊娠第一节自然流产定义:妊娠中止于28周之前(胎儿体重不足10O0g)称为流产;时间分类:早期流产<12周晚期流产12~27周末病因:染色体异常(最常见)母体因素:1.全身性因素:孕妇患全身性疾病(如严重感染、高热疾病等),刺激子宫强烈收缩导致流产;引发胎儿缺氧(如严重贫血、心力衰竭)、胎儿死亡(如细菌毒素、病毒经胎盘进入胎儿血循环)、胎盘梗死(如孕妇患慢性肾炎、高血压),均可导致流产。
2.生殖器官异常:子宫畸形、子宫肿瘤,均可影响胚胎着床发育导致流产。
宫颈内口松弛、宫颈重度裂伤引发胎膜早破导致晚期流产。
3.内分泌异常:黄体功能不足、甲状腺功能减退、严重糖尿病等,均可导致流产。
4.强烈应激:妊娠期严重躯体不良刺激(如手术,直接撞击腹部,性交过频)或过度紧张、焦虑、恐惧、忧伤等精神创伤,均可导致流产。
免疫功能异常:孕妇于妊娠期间对胎儿免疫耐受降低可致流产,如父方人白细胞抗原、胎儿抗原、母胎血型抗原不合、母体抗磷脂抗体过多、抗精子抗体存在、封闭抗体不足等,均是引发流产的危险因素环境因素:过多接触放射线和砷、铅、甲醛、苯等化学物质,均可能引起流产。
自然流产临床表现:主要是停经后阴道流血和腹痛。
早期流产的临床全过程,表现为先出现阴道流血,后出现阵发性下腹痛。
晚期流产的临床全过程,与早产和足月产相似,表现为先出现腹痛(阵发性子宫收缩),而后出现阴道流血。
临床分类:实际上是流产发展过程中的不同阶段先兆流产不全流产完全流产三种特殊的流产——稽留流产流产感染习惯性流产自然流产各型之间的关系先兆流产病例:停经51天,阴道出血尿HCG(+)要点:流血少、腹痛轻、宫口未开、胎膜未破、妊娠物未排出子宫大小与停经周数相符处置:休息、酌情用药难免流产病例:停经57天,淋漓出血,阵发性下腹痛,查体:宫口已开、有物块要点:流血增多、腹痛加重、宫口开或已破膜、妊娠物可见于宫口子宫可略小处置:及时清宫病例:患者停经2个月,一周前开始有阴道流血,给予休息,黄体酮肌注,阴道仍淋漓出血不断,尿HCG(+)要点:妊娠物全部或部分留于宫腔或嵌顿宫口大量流血处置:及时清宫、预防感染并发症:流产感染完全流产病例:患者停经50天,自述两天前有块儿状物自阴道掉出,阴道流血减少,查体宫口已闭要点:症状消失、有块儿状物掉出史、宫口闭子宫小于停经周数、超声示宫腔空处置:回家休息,观察随诊稽留流产病例:患者停经65天,阴道流血淋漓不断,查体子宫如孕50天大小超声示:宫腔内不规则光团,有液性暗区要点:妊娠物已死、宫内滞留、宫口未开、有早孕史、子宫小于妊娠周数处置:谨慎清宫、防治并发症(DIC)◇查凝血4项,有凝血功能障碍应纠正后再清宫◇备血;◇清宫前3~5天给雌激素◇一次清净有困难,可一周后再次清宫习惯性流产(复发性流产)病例:患者孕3产0,前三次皆于孕4个月发生自然流产,无明显诱因要点:连续自然流产3次以上(复发性流产指连续2次以上)处置:孕前及孕早期查原因、孕中期于流产月份保胎、产前早期入院待产流产感染病例:患者人流术后2个月,阴道少量流血有异味查体:下腹压痛、子宫稍大;超声示:宫腔回声紊乱要点:妊娠或人流史、感染体征、宫腔有内容处置:原则为控制感染的同时、尽快清宫。