吸烟对氯吡格雷抗血小板活化作用的影响
- 格式:pdf
- 大小:301.78 KB
- 文档页数:4

氯吡格雷片机制氯吡格雷片机制是一种药物作用机制,主要涉及抑制血小板的聚集,从而预防和治疗因血小板高聚集状态引起的心、脑及其他动脉循环障碍疾病。
以下是关于氯吡格雷片机制的详细解释。
首先,氯吡格雷是一种血小板抑制剂,其主要作用机制是通过选择性地抑制ADP(二磷酸腺苷)与血小板受体的结合,从而抑制血小板的聚集。
ADP是一种在血小板活化过程中起重要作用的物质,它能够促进血小板的聚集和活化。
氯吡格雷通过阻断ADP与血小板受体的结合,能够有效地抑制血小板的聚集,从而减少血栓的形成。
其次,氯吡格雷的作用不仅仅局限于抑制ADP诱导的血小板聚集。
它还能够通过阻断其他激动剂诱导的血小板聚集,进一步减少血栓的形成。
这种广泛的抑制作用使得氯吡格雷在预防和治疗动脉粥样硬化血栓形成方面具有显著的效果。
在临床上,氯吡格雷主要用于预防和治疗因血小板高聚集状态引起的心、脑及其他动脉循环障碍疾病,如心肌梗死、缺血性脑卒中、外周动脉疾病等。
通过抑制血小板的聚集,氯吡格雷能够有效地减少这些疾病的发生和发展,提高患者的生活质量。
然而,需要注意的是,氯吡格雷在使用过程中可能会引起一些不良反应,如出血等。
因此,在使用氯吡格雷时,需要根据患者的具体情况和疾病类型进行个体化的剂量调整,并密切监测可能出现的不良反应。
此外,氯吡格雷的吸收和代谢主要发生在肝脏,因此肝功能异常的患者在使用氯吡格雷时需要注意调整剂量或避免使用。
同时,氯吡格雷与其他药物的相互作用也需要关注,以避免可能的药物相互作用导致的不良反应。
总之,氯吡格雷片机制是一种通过抑制血小板聚集来预防和治疗动脉粥样硬化血栓形成的药物作用机制。
它在临床上具有广泛的应用价值,但需要注意可能的不良反应和药物相互作用。
通过合理的使用和管理,氯吡格雷能够为患者带来更好的治疗效果和生活质量。

氯吡格雷抵抗随着社会的发展及人民生活水平的提高,冠心病(coronary artery disease,CAD)的发病率及死亡率明显升高,目前已成为威胁我国人民身体健康的重要疾病,急性冠脉综合症(acute coronary syndrome,ACS)是冠心病的重要类型,包括不稳定心绞痛(unstable angina,UA)、ST段抬高型心肌梗死(ST- elevition myocardia infarction)、非ST段抬高型心肌梗死(non-ST-elevition myocardia infarction)。
急性冠脉综合症发生的共同病理生理机制是不稳定的粥样硬化斑块破裂引起的血小板活化、聚集,以致凝血系统激活和血栓形成,进而导致心肌的缺血性损伤。
具体机制是,机械或自发因素导致动脉粥样硬化斑块破裂,血管内皮下胶原暴漏于循环血液中,引发血小板粘附,聚集的血小板激活血小板的活化,释放二磷酸腺苷(adenosine diphosphate,ADP),其诱导更多的血小板聚集,导致激活血小板凝血瀑布反应。
氯吡格雷作为一种新型的抗血小板治疗药物,其本身是一种无活性的前体药,需要经肝脏细胞色素酶(cytochrome CYP)P450系统(CYP2C19,CYP3A4)代谢转化成有活性的代谢底物,与血小板表面的ADP P2Y12受体特异性的不可逆的结合,从而抑制ADP诱导的血小板聚集,预防血栓形成,发挥抗血小板治疗作用。
在接受 PCI治疗期间动脉血栓形成是急性冠脉综合症及动脉血栓事件发生主要原因,血小板的活化聚集是血栓形成重要病理机制,研究证明单独使用氯吡格雷能有效阻止动脉粥样硬化性血管疾病患者缺血性事件发生,其联合阿司匹林这一抗血小板治疗方案,可明显减少PCI术后患者亚急性血栓发生率及非ST段抬高型急性冠脉综合症心血管事件,然而,在所有患者中氯吡格雷的抗血小板效应是不一致的。
相关研究表明,部分患者虽服用氯吡格雷但仍然存在较高的心血管事件发生率,即所谓的氯吡格雷抵抗,指未能充分抑制血小板聚集导致支架内血栓形成等严重不良事件发生,Muller等发现在105例接受经皮冠状动脉介入治疗(PCI)治疗患者中有5%发生支架内血栓,原因可能为氯吡格雷低或无反应,因此提出了氯吡格雷抵抗的概念;Jaremo等发现接受 PCI治疗的稳定性心绞痛患者对同等剂量氯吡格雷反应性不一;Lepantalo等研究观察 50例PCI治疗患者,结果显示:8%患者无反应约并有40%患者对氯吡格雷反应较差。

氯吡格雷代谢基因氯吡格雷是一种抗血小板药物,常用于预防心脑血管疾病,例如心脏病和中风。
然而,每个人对药物的反应不同,其中一部分原因可能是由于个体的代谢基因差异。
首先,氯吡格雷主要通过肝脏酶系统代谢。
酶是一种催化化学反应的蛋白质,它们帮助将药物分解为代谢产物,以便能够在体内被排出。
对于氯吡格雷来说,其中一个关键的代谢酶是CYP2C19。
这个酶的活性有可能受到个体基因的表达水平的影响。
研究表明,CYP2C19基因有多个变异型。
其中,CYP2C19*1型被认为是正常活性的基因,而CYP2C19*2和CYP2C19*3则是常见的变异型。
这些变异型导致CYP2C19酶的活性降低,从而使得氯吡格雷的代谢速率下降。
因此,携带CYP2C19*2或CYP2C19*3的个体可能需要更低的氯吡格雷剂量来达到相同的药效。
此外,还有其他一些CYP2C19变异型,如CYP2C19*4、CYP2C19*5和CYP2C19*17等。
这些变异型对CYP2C19酶的活性也产生了不同程度的影响。
其中,CYP2C19*17型的表达与酶的活性升高相关,这可能导致氯吡格雷的代谢速度加快,从而需要更高的剂量才能达到预期的治疗效果。
了解个体的氯吡格雷代谢基因类型可以为个体化药物治疗提供有益的信息。
一些研究发现,携带CYP2C19变异型的个体在接受氯吡格雷治疗时可能更容易出现药物耐受性和治疗失败。
因此,对于这些患者,可能需要调整药物剂量或尝试其他的抗血小板药物。
总结而言,氯吡格雷代谢基因的变异可能对个体对药物的反应产生影响。
了解个体的CYP2C19基因型可以为氯吡格雷的药物治疗提供指导。
未来,个体化药物治疗的发展将依赖于对代谢基因的深入了解,从而为患者提供更有效的个性化治疗方案。

烟草损伤血管内皮系统原理烟草对血管内皮系统的损伤原理引言:烟草是全球公认的致癌物之一,吸烟与多种心血管疾病密切相关。
烟草烟雾中的有害物质能够直接损伤血管内皮系统,导致血管功能异常,进而引发心血管疾病的发生。
本文将详细介绍烟草对血管内皮系统的损伤原理。
一、烟草烟雾中的有害物质烟草烟雾中含有多种有害物质,其中包括尼古丁、一氧化碳、多环芳烃、重金属、氰化物等。
这些有害物质中的尼古丁是导致烟草成瘾的主要成分,而其他物质则对血管内皮系统产生直接的损伤。
二、烟草对血管内皮系统的直接损伤1. 内皮细胞受损烟草烟雾中的有害物质可直接损伤血管内皮细胞,导致细胞膜脂质过氧化,细胞膜通透性增加。
尼古丁可以通过诱导内皮细胞凋亡和氧化应激,破坏内皮细胞屏障功能,进而加速动脉粥样硬化的形成。
2. 内皮依赖性舒张因子受损内皮依赖性舒张因子(EDRF)是一种由内皮细胞产生的一氧化氮(NO),它具有血管扩张、抗血小板聚集和抑制血管平滑肌增生的作用。
烟草烟雾中的有害物质可以抑制内皮细胞产生NO,降低EDRF活性,导致血管收缩和血小板聚集增加,进而引发血栓形成和动脉硬化等疾病。
3. 炎症反应的激活烟草烟雾中的有害物质可以激活血管内皮细胞和炎症细胞的炎症反应,引起内皮细胞黏附分子表达增加,白细胞黏附和渗出。
炎症反应的激活可导致血管内皮功能障碍,进而加速动脉粥样硬化的进展。
4. 氧化应激的增加烟草烟雾中的有害物质可以促进内皮细胞和炎症细胞的氧化应激过程,导致氧自由基产生增加,抗氧化能力下降。
氧化应激的增加可以损伤细胞膜、DNA和蛋白质,加速动脉粥样硬化的形成。
三、烟草对血管内皮系统的间接损伤1. 促进血栓形成烟草烟雾中的一氧化碳可以与血红蛋白结合,降低血红蛋白的氧携带能力,导致组织缺氧。
缺氧状态下,血小板聚集和血液黏稠度增加,容易形成血栓,导致心肌梗死和中风等血管疾病。
2. 加速动脉粥样硬化的形成烟草烟雾中的多环芳烃和重金属等有害物质可以诱导内皮细胞和炎症细胞产生炎症因子,促进动脉粥样硬化的形成。

氯吡格雷代谢基因
【实用版】
目录
1.氯吡格雷的概述
2.氯吡格雷的代谢基因
3.氯吡格雷代谢基因的作用
4.氯吡格雷代谢基因的研究意义
正文
氯吡格雷是一种抗血小板药物,常用于预防和治疗心血管疾病。
它的作用机制是通过抑制血小板聚集,降低血栓形成的风险。
然而,氯吡格雷在体内的代谢过程却并不完全清楚,这限制了我们对其作用机制的深入理解。
近年来,科学家们发现,氯吡格雷的代谢与一种名为 CYP2C19 的基因有关。
CYP2C19 是一种肝脏酶,主要负责药物在体内的代谢。
在人体内,氯吡格雷首先被 CYP2C19 代谢为活性代谢物,然后再被进一步代谢为无活性的代谢物,最后排出体外。
CYP2C19 基因有多种变异型,这些变异型对氯吡格雷的代谢能力有所不同。
其中,CYP2C19*2 和 CYP2C19*3 是两种常见的变异型,它们分别对应着氯吡格雷代谢的高效和低效。
研究发现,CYP2C19*2 基因型的个体对氯吡格雷的反应更好,能够更有效地预防血栓形成。
相反,CYP2C19*3 基因型的个体对氯吡格雷的反应较差,血栓形成的风险较高。
因此,研究氯吡格雷代谢基因的作用,可以帮助我们更好地理解氯吡格雷在体内的代谢机制,为临床治疗提供更个性化的方案。
例如,对于CYP2C19*3 基因型的患者,可能需要调整氯吡格雷的剂量或选择其他抗血小板药物,以达到更好的治疗效果。
总的来说,氯吡格雷代谢基因的研究对于我们理解氯吡格雷的作用机制,以及优化治疗方案具有重要的意义。

氯吡格雷(Clopidogrel),属于噻吩吡啶类抗血小板药物,第二代ADP受体拮抗剂。
氯吡格雷为无活性的药物前体,需经肝细胞内细胞色素P450酶系活化,其中约85%被酯化为无活性的代谢产物经肠道代谢,仅有约15%氯吡格雷被活化生成具有活性的代谢产物发挥其抗血小板药理作用。
主要机制:为选择性的、不可逆的抑制二磷酸腺苷(ADP)与血小板受体P2Y12的结合及继发ADP介导的糖蛋白GPIIIb/IIIa复合物的活化从而抑制血小板聚集。
火化后的氯吡格雷主要是与血小板P2Y12受体结合,阻断其与ADP结合位点,从而持久的抑制继发的腺苷酸环化酶的激活,抑制血小板的活性。
氯吡格雷反应多样性的定义:氯吡格雷在临床上作为抗血小板制剂其疗效使大多数患者明显受益,然而,仍有一部分患者不可避免的出现并发症,研究发现,不同患者对氯吡格雷的反应呈现明显的个体差异,这种对氯吡格雷呈现低应答(Low responder)或无应答(Clopidogrel nonresponse)的现象称之为氯吡格雷抵抗(Clopidogrel resistance,CR)。
目前学者们将临床上患者对氯吡格雷呈现不同应答状态的现象称之为氯吡格雷反应多样性(Clopidogrel Response Diversity,CRD)。
氯吡格雷反应多样性的定义:?CRD的相关因素:CYP2C19酶基因多态性、糖尿病、体重指数等因素有关。
脂溶性他汀类药物包括阿托伐他汀、辛伐他汀等和除泮托拉唑外的质子泵抑制剂可通过竞争性抑制影响氯吡格雷活化、增加氯吡格雷应答和无应答几率。
CYP2C19酶作为细胞色素P450药物代谢酶家族中的重要成员,在不同种族和人群中具有显著差异。
有研究指出,CYP2C19酶基因多态性与该酶活性密切相关。
不同研究对氯吡格雷翻一个多样性产生的机制看法不同,目前大多数学者认为导致氯吡格雷反应多样性的原因有以下几个方面:1、C YP2C19基因多态性与氯吡格雷反应多样性所谓基因多态性(polymorphism ),是指在一个生物群体编码的基因序列中,存在由一个或多个不连续等位基因(allele)发生突变。

氯吡格雷长期服用,至少要知道这五点提起来氯吡格雷,想必大家并不陌生。
它是临床上十分常见的一种抗血小板药物。
被批准用于预防心肌梗死、缺血性脑卒中、动脉粥样硬化性疾病的血栓事件。
然而,是药三分毒,氯吡格雷也不例外,在治病的同时,也能“致命”。
因此,长期服用,至少要知道这五点。
一、用药时机依据氯吡格雷药物说明书,该药物一天服用一次,单次剂量为75毫克。
也就是说,氯吡格雷日剂量为75毫克。
服用时与或不与食物同服均可以。
国内仿制药物的一致性评价结果显示,餐后服用氯吡格雷,可以增加该药物的生物利用度。
但并不影响药效的发挥。
因此,氯吡格雷服用时,要么餐前服用,要么餐后服用,只要固定服药时间即可。
服用过程中不建议随意更换服药时间。
二、漏服后如何处理?众所周知,氯吡格雷是一个前体药物,本身并没有活性。
需要在肝脏CYP2C19的作用下,转化为活性代谢产物,而该代谢产物的半衰期为30分钟。
因此,出现漏服后,牢记两个“12”。
如果发现漏服时间距离服药时间小于12小时,则建议马上补服一次,不影响下次服药时间和剂量。
而如果发现时间距离服药时间超过12小时,就不建议补服,只需要在下次常规服药时间服用标准剂量即可。
三、不良反应有哪些?研究表明,氯吡格雷长期服用后,最常见的不良反应为出血,最常见的有鼻出血,消化道出血,皮肤出血瘀斑等。
如果怀疑自己有出血,建议前往医院进行凝血相关的检查,如INR,凝血酶原时间,红细胞计数等。
四、能与质子泵抑制剂联用?正如前面所说,氯吡格雷需要经过肝脏CYP2C19的代谢后才能转化为活性代谢产物。
而奥美拉唑或艾司奥美拉唑是CYP2C19的抑制剂,会导致活性氯吡格雷代谢产物的浓度。
因此,不推荐与氯吡格雷联合使用。
但必须使用时,可以选用泮托拉唑或者雷贝拉唑。
五、停药时机使用氯吡格雷期间,切勿擅自停药。
因为过早停药会导致心血管事件的发生风险增加。
如果不得不停用,建议尽早恢复用药。

氯吡格雷机制氯吡格雷(Clopidogrel)是一种选择性、不可逆性的ADP受体拮抗剂,是一种抑制血小板聚集的抗血小板药物。
它通过阻断ADP受体P2Y12的功能,抑制血小板激活和聚集,从而预防血管内血小板凝块的形成,降低了心血管疾病的风险。
氯吡格雷机制主要是通过与ADP受体P2Y12结合,阻断ADP 对血小板的激活作用。
血小板是血液中的细胞片段,主要功能是在血管受损时形成血栓,帮助止血。
然而,当血小板过度激活时,会导致血小板聚集,形成血栓,堵塞血管导致心脑血管疾病。
ADP是一种在血小板活化和聚集过程中发挥重要作用的物质。
当血管受损时,血小板会释放ADP,并结合于ADP受体P2Y12上,从而触发一系列化学反应,使更多的血小板活化和聚集,形成血栓。
氯吡格雷作为一种抗血小板药物,可以与ADP受体P2Y12结合,阻断ADP对P2Y12的结合,从而抑制血小板的活化和聚集。
具体来说,氯吡格雷在肝脏内经细胞酯化酶产生活性代谢物(氯吡格雷酯化物),该代谢物通过血液循环直接到达血小板,与P2Y12结合,阻断ADP对P2Y12的结合位点,从而抑制血小板的激活。
ADP受体P2Y12的激活是血小板凝集的关键步骤,所以氯吡格雷的抑制作用可以减少血小板的聚集,从而预防血栓的形成。
一旦血管受损,血小板受到刺激,释放出ADP,与P2Y12结合,导致血小板聚集,形成血栓。
而氯吡格雷的作用就是阻断ADP与P2Y12的结合,从而防止血小板聚集和血栓的形成。
氯吡格雷还可以通过其他机制发挥作用。
例如,氯吡格雷与血小板膜上的其他受体结合,如糖蛋白IIb/IIIa受体,从而阻止血小板的黏附和聚集。
同时,氯吡格雷还可以降低细胞内钙离子浓度,减少血小板的收缩能力,进一步抑制血小板的活化和聚集。
总之,氯吡格雷机制主要是通过与ADP受体P2Y12结合,阻断ADP对血小板的激活作用,从而抑制血小板的聚集和血栓的形成。
此外,氯吡格雷还可以通过其他机制发挥作用,如阻止血小板黏附和聚集,降低血小板收缩能力。

从8个临床问题学习氯吡格雷说明书1. 什么是氯吡格雷?氯吡格雷是一种抗血小板药物,常用于预防心血管事件和血栓形成。
它可以阻断血小板的活化和凝聚,从而减少血栓的形成和血管阻塞的风险。
2. 氯吡格雷的适应症是什么?氯吡格雷的适应症主要包括:•冠心病:对于曾经发生过心肌梗塞、稳定型心绞痛或不稳定型心绞痛的患者,氯吡格雷可以降低心血管事件的风险。
•卒中:对于曾经发生过缺血性卒中或短暂性脑缺血发作的患者,氯吡格雷可以预防再次发生。
•外周动脉疾病:对于患有外周动脉疾病的患者,氯吡格雷可以减少心血管事件的风险。
3. 如何使用氯吡格雷?按照医生的指导和药品说明书的建议使用氯吡格雷。
一般情况下,每天口服75毫克的氯吡格雷,可以搭配食物一起服用。
如果出现药物不良反应或不适,应及时向医生咨询。
4. 氯吡格雷可能的副作用有哪些?使用氯吡格雷的过程中,可能会出现一些副作用,包括:•出血:氯吡格雷会减少血小板的聚集能力,增加出血的风险。
出现不正常的出血或伤口不易止血时,应立即就医。
•胃肠道反应:包括胃痛、恶心、呕吐等症状。
可以通过饭后服用、减少辛辣食物和肠胃刺激物的摄入来减轻不适。
•过敏反应:个别患者可能对氯吡格雷过敏,出现荨麻疹、皮疹、呼吸困难等过敏症状。
如果出现过敏反应,应立即停药并就医。
5. 是否有禁忌症?有一些病情是禁用氯吡格雷的,主要包括:•严重的出血倾向或正在发生的活动性出血。
•严重的肝功能损害或出现黄疸。
•严重的肾功能损害,如肾衰竭。
•曾发生过哮喘和过敏反应等。
在使用氯吡格雷之前,应告知医生自己的详细病史和用药情况,以避免不必要的风险。
6. 如何存储氯吡格雷?氯吡格雷应存放在干燥、避光、阴凉的地方,远离儿童。
避免暴露在高温或潮湿环境中,也不要存放在冰箱中。
药品的有效期一般为3年,过期的药物应进行正确处理。
7. 是否可以与其他药物同时使用?在使用氯吡格雷时应注意不要与其他抗血小板药物同时使用,以免增加出血的风险。
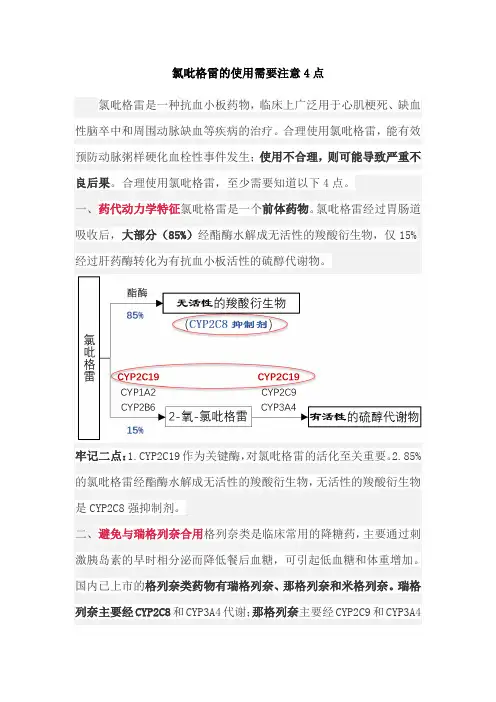
氯吡格雷的使用需要注意4点氯吡格雷是一种抗血小板药物,临床上广泛用于心肌梗死、缺血性脑卒中和周围动脉缺血等疾病的治疗。
合理使用氯吡格雷,能有效预防动脉粥样硬化血栓性事件发生;使用不合理,则可能导致严重不良后果。
合理使用氯吡格雷,至少需要知道以下4点。
一、药代动力学特征氯吡格雷是一个前体药物。
氯吡格雷经过胃肠道吸收后,大部分(85%)经酯酶水解成无活性的羧酸衍生物,仅15%经过肝药酶转化为有抗血小板活性的硫醇代谢物。
牢记二点:1.CYP2C19作为关键酶,对氯吡格雷的活化至关重要。
2.85%的氯吡格雷经酯酶水解成无活性的羧酸衍生物,无活性的羧酸衍生物是CYP2C8强抑制剂。
二、避免与瑞格列奈合用格列奈类是临床常用的降糖药,主要通过刺激胰岛素的早时相分泌而降低餐后血糖,可引起低血糖和体重增加。
国内已上市的格列奈类药物有瑞格列奈、那格列奈和米格列奈。
瑞格列奈主要经CYP2C8和CYP3A4代谢;那格列奈主要经CYP2C9和CYP3A4代谢;米格列奈主要通过与葡萄糖醛酸结合排泄,极少量经CYP2C9代谢。
因为,85%的氯吡格雷经酯酶水解成无活性的羧酸衍生物,无活性的羧酸衍生物可显著抑制CYP2C8。
若氯吡格雷与瑞格列奈合用,可抑制瑞格列奈的体内代谢,使瑞格列奈血药浓度升高3.9~5.1倍,增加低血糖风险,因此氯吡格雷应避免与瑞格列奈合用。
三、能与哪些质子泵抑制剂合用?氯吡格雷可增加胃肠道出血风险。
为了预防氯吡格雷引起的胃肠道损害事件,临床广泛合用质子泵抑制剂。
氯吡格雷是前体药物,在体内经CYP2C19转化后,才能成为能抑制血小板聚集的活性物质。
奥美拉唑、埃索美拉唑能和氯吡格雷竞争CYP2C19,导致氯吡格雷活性过程受阻,可能影响其抗血小板活性。
如果必须合用质子泵抑制剂,可选择兰索拉唑、泮托拉唑、雷贝拉唑和艾普拉唑等。
氯吡格雷(原研药)药品说明书:质子泵抑制剂药品说明书:四、餐前服还是餐后服?氯吡格雷的常规用法用量为:每次75mg,每日一次,与或不与食物同服。

抗血小板活化与聚集口服药物—普拉格雷摘要】目的重点介绍新型的口服抗血小板药物普拉格雷的方法,查阅国内外相关文献资料,结果与结论普拉格雷在治疗冠状动脉综合症方面有巨大的潜力。
【关键词】普拉格雷抗血小板冠状动脉综合症普拉格雷是一个新型的口服噻吩吡啶类抗血小板药物,英文名prasugre,商品名Effient。
是由日本三共ube Industries美国礼来公司共同研发,2009年7月10日获美国食品药品监督管理局批准上市,用于治疗冠状动脉综合症。
它的化学名称是2-乙酰氧基-5-(环丙基羰基-2-氟苯基)-4,5,6,7-四氢噻吩(3,2-c)吡啶。
1.作用机制[1]普拉格雷是一个前体药物,其活性代谢物与血小板P2Y12ADP(腺苷二磷酸)受体不可逆结合,从而抑制血小板活化和并发的聚集。
2.药动学[2]口服给药后血药浓度在30min达峰,生物利用度≥79%,广泛在肝脏代谢,代谢物为R-138727。
消除半衰期为8h,主要排泄途径是尿液和粪便。
高脂﹑高热量食物对活性代谢物的AUC无影响,tmax由0.5h延迟为1.5h。
健康受试者﹑稳定的动漫粥样硬化患者﹑接受经皮冠状动脉介入术治疗的患者的药动学特征相似。
性别﹑吸烟对药动学影响不大。
3.适应症[2]美国食品药品监督管理局批准普拉格雷用于降低经皮冠状动脉介入治疗中的血栓风险,包括:①不稳定心绞痛或无ST段抬高的心肌梗死患者②接受初级PCI治疗的ST段抬高的心肌梗死患者。
4.用法用量[2]首次给负荷剂量60mg,维持剂量为10mg,每日一次. 患者应同时服用阿司匹林75-325mg。
餐前餐后均可。
体重低于60kg的患者维持量可考虑降至5mg,但是此剂量的有效性和安全性无前瞻性研究。
5.不良反应[2]普拉格雷最常见不良反应是出血。
其它不良反应包括头痛﹑头昏﹑血小板减少﹑白细胞减少﹑贫血﹑血管性水肿﹑高血压﹑高脂血症﹑恶心﹑腹泻﹑呼吸困难﹑非心性胸痛﹑心房颤动﹑心动过缓﹑皮疹﹑发热﹑过敏反应等。
长期服用氯吡格雷的患者,这五点要注意,否则等于白吃提起双抗治疗,想必冠心病患者并不陌生。
双抗指的是两种抗血小板的药物,分别是阿司匹林和氯吡格雷。
与阿司匹林不同的是,氯吡格雷通过拮抗P2Y12受体,抑制血小板的聚集,进而预防血栓的形成。
临床上常用于预防心肌梗死,缺血性脑卒中等血栓事件的发生。
然而,抗血小板药物是一把双刃剑,用的好了可以治病,用的不好则可以致病。
关于氯吡格雷,长期使用过程中,这5点要注意。
一、避免与奥美拉唑联合使用众所周知,氯吡格雷是一种前体药物,需要在CYP2C19的催化下,才能转化为具有抗血小板活性的代谢产物。
而奥美拉唑不仅是CYP2C19的底物,还是该肝药酶的抑制剂。
这就使得氯吡格雷的转化过程受到抑制,不能有效转化为活性代谢产物,进而降低其药效。
如果不可避免同时服用时,可将奥美拉唑替换为泮托拉唑或者雷贝拉唑。
二、避免与瑞格列奈同时使用瑞格列奈在肝脏中需要经由CYP2C8的代谢后,方可排出体外。
而氯吡格雷在体内代谢生成的无活性羧酸衍生物可显著抑制CYP2C8的活性,导致瑞格列奈代谢过程受到抑制,从而使得其在体内蓄积,而产生剂量相关性不良反应。
三、出现漏服怎么办如果在常规服药时间的12小时内发现漏服,应当马上补服一次标准剂量,并且按照规定的服药时间服用下次剂量。
如果超过常规服药时间12小时后发现漏服,则可不用补服。
四、餐前服用还是餐后服用食物对氯吡格雷影响不大,餐前餐后都可以,关键是每天要固定一个服药时间,在规定时间长期服用。
五、服用多久后可以外科手术据研究,氯吡格雷一次治疗终止后,血小板抑制作用可以维持5天,因此,建议择期进行外科手术的患者至少停用氯吡格雷5天。
硫酸氢氯吡格雷片的功效与作用硫酸氢氯吡格雷片的功效与作用硫酸氢氯吡格雷片是一种常用的抗血小板药物,广泛应用于心血管系统疾病的治疗中。
它能够抑制血小板聚集和血栓形成,对于预防心血管事件的发生起到重要的作用。
本文将详细介绍硫酸氢氯吡格雷片的功效与作用,包括适应症、药理学作用、副作用等。
一、适应症硫酸氢氯吡格雷片主要用于以下疾病的治疗和预防:1. 心肌梗死和不稳定性心绞痛:心肌梗死和不稳定性心绞痛是由于冠状动脉狭窄、血流受阻造成的心肌缺血引起的疾病。
硫酸氢氯吡格雷片能够减少血小板聚集,降低血栓的形成风险,从而预防心肌梗死和心绞痛的发生。
2. 冠状动脉支架术后:冠状动脉支架术是一种介入性治疗方法,用于治疗冠状动脉疾病患者。
在支架术后,血小板的聚集和形成血栓的风险增加,因此需要使用硫酸氢氯吡格雷片进行抗血小板治疗,预防血栓的发生。
3. 脑血管疾病的预防:脑血管疾病是指脑供血不足引起的疾病,如脑梗死和短暂性脑缺血发作。
硫酸氢氯吡格雷片可以抑制血小板聚集,降低血栓形成的风险,预防脑血管意外的发生。
4. 外周动脉疾病的治疗:外周动脉疾病指下肢动脉或其他区域动脉狭窄或闭塞引起的疾病,如闭塞性动脉硬化、动脉栓塞等。
硫酸氢氯吡格雷片可以改善血流,防止血栓的形成,减轻病情。
二、药理学作用硫酸氢氯吡格雷片的主要作用机制是通过抑制血小板聚集和减少血栓的形成,从而预防和治疗心血管疾病。
1. 抑制血小板聚集:硫酸氢氯吡格雷片能够通过抑制ADP受体P2Y12和血栓素受体的激活,阻断血小板聚集的过程。
它可以阻止ADP和血栓素的结合,使血小板不能聚集形成血栓。
2. 抗炎和抗氧化作用:硫酸氢氯吡格雷片还具有抗炎和抗氧化作用,能够减轻血管内膜的炎症反应,改善血管的功能。
同时,它还能够抑制氧化应激反应,减轻血管内皮细胞的损伤。
3. 降低血浆纤溶活性:硫酸氢氯吡格雷片可通过抑制血小板活化和血栓素的释放,降低血浆纤溶活性,改善血液流变学,减少血栓形成的风险。
吸烟者更易从抗血小板药物中获益
佚名
【期刊名称】《浙江中西医结合杂志》
【年(卷),期】2013(000)011
【摘要】美国一项研究显示,氯吡格雷降低心血管疾病引起的死亡、心肌梗死及卒中的疗效,可最先在吸烟患者中观察到。
该研究9月17日发表于《英国医学杂志》(BMJ2013,347:f5307)。
该研究纳入检测抗血小板药物在吸烟与非吸烟患者中临床效果的9项随机试验(患者74489例,其中吸烟者21717例)。
【总页数】1页(P902-902)
【正文语种】中文
【相关文献】
1.LC-MS/MS法测定吸烟者和被动吸烟者尿液中的烟碱及其代谢物
2.C反应蛋白水平在COPD病人、IHD病人,吸烟者和非吸烟者中的比较研究
3.吸烟者更易发生痴呆
4.服用≥50%目标剂量β受体阻滞剂的患者或更易在维利西呱治疗中获益
5.双联抗血小板药物联合大剂量阿托伐他汀与氟伐他汀治疗ACS行直接PCI患者的获益和安全性分析
因版权原因,仅展示原文概要,查看原文内容请购买。
氯吡格雷的调查报告氯吡格雷是一种新型医药,作为一种抗血小板药物,它主要用于预防心血管事件的发生。
随着人类生活水平的不断提高和生活方式的改变,心血管疾病的发病率也越来越高。
为了解决这一问题,人们开始寻求新型的药物治疗方法。
氯吡格雷便是一个比较成功的例子,它在防治心血管疾病中发挥了重要作用。
因此本文将对氯吡格雷进行全面的调查研究,以了解其治疗效果、使用方法和存在的问题等方面的内容。
一、氯吡格雷的基本信息氯吡格雷是一种新型抗血小板药物,其英文名为Clopidogrel。
它主要通过阻止血小板的活化和聚集来达到预防心血管事件的发生的治疗效果。
这种药物主要用于治疗冠心病、心肌梗死、脑血管疾病等方面的疾病。
通常用于控制血脂和血压等基本治疗无效或不适宜的情况下。
二、氯吡格雷的治疗效果1、治疗冠心病氯吡格雷作为一种抗血小板药物,对治疗冠心病具有独到的效果。
冠心病是缺血性心脏病的一种,其主要特征是心肌的供血不足,导致心脏缺氧和病变。
氯吡格雷主要通过减少血小板的聚集和活化来防止血栓形成,从而减轻心脏负担,提高心脏的供血情况,达到治疗冠心病的效果。
研究表明,氯吡格雷能够显著降低心肌梗死和死亡的风险。
2、治疗心肌梗死心肌梗死是由于冠状动脉阻塞导致心肌缺血和坏死的一种疾病。
氯吡格雷主要通过与ADP受体的结合来发挥对血小板的抑制作用,从而防止血小板的活化和聚集,减轻再次发生心肌梗死的风险。
研究表明,使用氯吡格雷能够显著降低心肌梗死、再次血栓形成和死亡的风险。
3、治疗脑血管疾病脑血管疾病指的是大脑血管阻塞或出血导致的神经系统疾病。
氯吡格雷主要通过减少血小板的聚集和活化来发挥对血管的保护作用,加强脑血管的通透性和抗缺血功能,降低脑血管疾病的风险。
研究表明,使用氯吡格雷能够显著降低脑血管疾病的发病率,降低血栓形成和死亡的风险。
三、氯吡格雷的使用方法1、氯吡格雷的剂量和频次氯吡格雷的常规剂量为75mg一天一次或300mg一次,一般应在饭后使用,因为在食物的帮助下,能够被更好地吸收。
从8个临床问题学习氯吡格雷说明书单选题1.关于氯吡格雷的描述,错误的是 (C)错误(D/E)A.氯吡格雷的活性代谢物抑制ADP受体P2Y12,阻止血小板聚集形成血栓B.氯吡格雷本身没有活性,在体内需要经过CYP3A4、CYP2C19等代谢活化,才有活性C.氯吡格雷抗血小板活性受CYP2C19基因多态性的影响,慢代谢型患者疗效很差D.氯吡格雷对血小板的抑制作用是可逆的,因此必须每天75mg bid给药E.对于ACS患者,可以合用氯吡格雷和阿司匹林双联抗血小板治疗6-12个月2.关于氯吡格雷体内的药动学过程的描述,正确的是 (C)正确A.氯吡格雷吸收入血总量的50%被CYP3A4和CYP2C19代谢为活性成分,抑制血小板B.氯吡格雷吸收入血总量的50%被酯酶水解,随后与葡萄糖醛酸结合成为无活性的产物C.氯吡格雷代谢物能不可逆地抑制CYP2C8,因此要谨慎合用瑞格列奈,避免发生低血糖D.氯吡格雷的代谢活化不受奥美拉唑、艾司奥美拉唑的影响,临床可以合用E.氯吡格雷的代谢产物不影响瑞格列奈的代谢,临床合用无需调整剂量3.对于冠心病的预防,氯吡格雷的说法正确的是 (C)正确A.在稳定型心绞痛患者长期抗血小板的治疗中,首先氯吡格雷B.对于既往发生过急性心肌梗死的患者,氯吡格雷的长期治疗获益优于阿司匹林C.对于稳定性冠心病患者,如果不耐受阿司匹林,可以选择氯吡格雷长期治疗D.根据药品说明书的提示,氯吡格雷可以用于冠心病的一级预防E.与阿司匹林抵抗不同,氯吡格雷不存在抵抗的问题4.关于氯吡格雷的临床应用注意事项,说法错误的是 (C)错误(D/E)A.有活动性病理性出血的患者禁用氯吡格雷B.严重肝功能不全患者禁用氯吡格雷C.急性缺血性脑卒中发作7天内不宜使用氯吡格雷D.CYP2C19慢代谢型患者不能代谢活化氯吡格雷,建议换成其它抗血小板药物E.氯吡格雷可以和奥美拉唑、艾司奥美拉唑合用,不影响其抗血小板活性5.关于氯吡格雷和替格瑞洛治疗转换的说法,正确的是 (A)正确A.无论之前氯吡格雷剂量如何,ACS患者换成替格瑞洛时首剂180mg,之后90mg bidB.无论之前氯吡格雷剂量如何,ACS患者换成替格瑞洛都是90mg bidC.无论之前氯吡格雷剂量如何,ACS患者换成替格瑞洛都是60mg bidD.无论之前氯吡格雷剂量如何,ACS慢性期换成替格瑞洛是首剂180mg,之后90mg bidE.无论之前氯吡格雷剂量如何,ACS慢性期换成替格瑞洛都是首剂180mg,之后60mg bid多选题1.氯吡格雷的适应证包括(ABCD)正确A.ACSB.近期过心肌梗死C.近期缺血性脑卒中D.确诊外周动脉性疾病E.慢性稳定型心绞痛2.关于氯吡格雷的作用机制说法正确的是(ABC)错误A.氯吡格雷活性代谢物选择性地抑制ADP受体P2Y12,抑制血小板聚集。
氯吡格雷片机制全文共四篇示例,供读者参考第一篇示例:氯吡格雷片是一种用于预防和治疗心血管疾病的药物,具有抑制血小板聚集和减少心血管事件风险的作用。
其主要成分是氯吡格雷,通过干扰血小板聚集的生物化学途径来发挥药效。
氯吡格雷是一种P2Y12受体拮抗剂,能够抑制ADP介导的血小板激活和聚集。
在炎性环境中,血小板会通过释放ADP、TXA2和5-羟色胺等介质,促进血栓形成和动脉粥样硬化的进展。
而氯吡格雷可以选择性地结合于血小板P2Y12受体上,阻断ADP的结合,从而抑制血小板的激活和聚集,减少血栓的形成,降低心血管事件的风险。
氯吡格雷片的机制主要可以分为以下几个方面:2. 保护心血管内皮功能:氯吡格雷通过减少血小板的活化和聚集,可以降低血管内皮细胞的受损程度,保护血管内皮功能。
这对于预防动脉粥样硬化等心血管疾病的发生具有积极意义。
3. 减少炎症介质的释放:ADP的释放不仅可以促进血小板激活和聚集,还会引起炎症反应,促进动脉粥样硬化的进展。
氯吡格雷的抑制作用可以减少炎症介质的释放,降低炎症反应,降低心血管事件的风险。
4. 提高血流动力学:血小板的激活和聚集会导致血栓形成,阻塞血管,影响血流动力学,增加心血管疾病的风险。
氯吡格雷通过抑制血小板的激活和聚集,可以改善血流动力学,保护心血管健康。
氯吡格雷片通过抑制血小板的激活和聚集,减少血栓形成,保护血管内皮功能,降低炎症反应,改善血流动力学等多种机制,来预防和治疗心血管疾病,降低心血管事件的风险。
患者在服用氯吡格雷片的过程中应密切监测血小板功能和不良反应,以确保药物的有效性和安全性。
【本段字数:443】值得注意的是,虽然氯吡格雷片在预防和治疗心血管疾病中具有重要作用,但在使用过程中也需要注意一些潜在的风险和注意事项。
氯吡格雷片属于抗血小板药物,对血小板功能的影响比较强,因此患者在使用过程中应密切监测血小板计数和功能,避免出现出血等不良反应。
患者在使用氯吡格雷片的同时应遵循医生的建议,严格按照用药剂量和时间进行服用,不可自行停药或更改剂量,以免影响药效和安全性。