急诊科常用镇痛镇静方法
- 格式:ppt
- 大小:3.60 MB
- 文档页数:44


中国成人ICU镇痛和镇静治疗指南中国成人ICU镇痛和镇静治疗指南近年来,中国的医疗水平不断提高,成人ICU镇痛和镇静治疗也得到了更多的关注。
成人ICU镇痛和镇静治疗对于重症患者的康复具有重要影响,因此制定一套可行的治疗指南对于提高患者的生活质量至关重要。
首先,呼吸机治疗是ICU患者最常见的治疗方式之一。
我们需要确保患者在长时间接受呼吸机治疗时的镇痛和镇静效果。
对于镇痛治疗,我们可选用吗啡等镇痛药物进行输注,剂量需根据每位患者的具体疼痛程度和耐药性来确定。
此外,可以联合使用局部麻醉剂或神经阻滞以增强镇痛效果。
对于镇静治疗,常用药物包括丙泊酚和咪达唑仑等,剂量和浓度的控制需要根据患者的镇静效果和心理状态来调整。
其次,成人ICU中的焦虑和睡眠障碍是颇为常见的问题,也需要得到积极的治疗。
焦虑和睡眠障碍对患者手术后恢复以及康复过程都有重要的影响,因此我们需要对其给予足够的重视。
对于焦虑治疗,我们可以选择给予药物如苯二氮卓类抗焦虑药物或选择行心理干预等方法。
对于睡眠障碍治疗,我们可以通过优化环境和提供合适的睡眠设施来改善患者的睡眠质量,也可以使用一些药物辅助,如地西泮等。
此外,ICU环境的噪音和光线也是常常被忽视的干扰因素。
噪音和光线过强会对患者的睡眠产生负面影响,进而影响康复过程。
因此,我们需要通过控制噪音和光线来改善患者的睡眠质量。
可以采用降噪设备和控制人员的噪音产生,同时保持适度的光线照明条件。
另外,成人ICU患者的心理问题也值得关注。
患者长时间处于ICU环境中,丧失了正常的社交和生活功能,容易出现抑郁、失意等心理问题。
因此,我们需要开展心理干预,关注患者的心理状态,提供相关的心理支持和治疗。
心理治疗的方法包括个体心理咨询、家庭支持等,针对患者的具体需求进行有针对性的干预。
最后,对于重症患者来说,早期康复是至关重要的。
在ICU中,严密监测患者的生命体征,及早发现和纠正问题,促进患者尽早脱离危险状态。
此外,我们可以通过物理治疗和康复训练等方式,获得更好的康复效果。

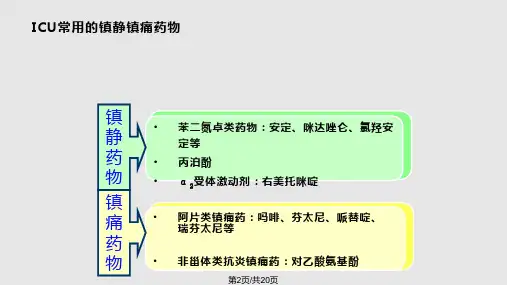
ICU镇痛镇静药物使用ICU(重症监护室)是一种专门为病情严重的患者提供高级护理和监测的医疗设施。
在ICU里,医生和护士们为患者提供24小时的监测和治疗,以确保他们的疾病得到控制和管理。
在ICU里,镇痛和镇静药物的使用非常常见,因为这些药物可以帮助患者缓解疼痛,减轻焦虑和不适感,提高他们的舒适度和治疗效果。
首先,让我们来看看ICU中使用的镇痛药物。
镇痛药物是用于减轻或缓解患者的疼痛感。
在ICU中,常见的镇痛药物包括阿片类药物(如吗啡、哌替啶)、非阿片类药物(如酮痛定、布洛芬)和局部麻醉药物(如琥珀酸盐)。
这些药物可以通过静脉注射、口服或贴片等方式给予患者。
镇静药物是用于减轻或缓解患者的焦虑和不适感,使其变得镇静和平静。
在ICU中,常见的镇静药物包括苯二氮䓬类药物(如咪达唑仑、地西泮)、昏迷药物(如丙戊酸盐)、重症镇痛镇静药物(如芬太尼、异丙酚)等。
这些药物可以通过静脉注射、皮下注射或吸入的方式给予患者。
ICU中的镇痛和镇静药物的使用需要慎重考虑。
首先,医生需要根据患者的病情和需要确定使用的药物类型和剂量。
剂量的选择通常要考虑患者的年龄、体重、肝功能和肾功能等因素。
其次,医生和护士需要密切监测患者的反应和副作用,以确保药物的安全使用。
镇痛和镇静药物可以导致呼吸抑制、低血压、心动过缓和心电图改变等不良反应,因此需要密切观察患者的呼吸、心率和生命体征。
同时,ICU中的镇痛和镇静药物的使用还需要遵循一些相关的指南和规范。
例如,美国重症医学会(SCCM)和欧洲重症医学会(ESICM)联合制定了重症镇痛和镇静药物管理指南,指导临床医生在ICU中使用这些药物。
指南强调了镇痛和镇静的个体化治疗策略,根据患者的表现和需要来确定合适的药物选择和剂量。
此外,指南还强调了评估、监测和管理镇痛和镇静药物的副作用和并发症的重要性。
总结起来,ICU中的镇痛和镇静药物的使用是为了帮助患者缓解疼痛、减轻焦虑和不适感,并提高他们的舒适度和治疗效果。


(续)ICU病人镇痛镇静治疗指南(初稿)ICU病人镇痛镇静治疗的方法与药物选择一.镇痛治疗疼痛治疗包括两方面:即药物治疗和非药物治疗。
药物治疗主要包括阿片类镇痛药、非阿片类中枢性镇痛药、非甾体抗炎药(NSAIDS)及局麻药。
非药物治疗主要包括心理治疗、物理治疗。
(一).镇痛药物治疗1.阿片类镇痛药理想的阿片类药物应具有以下优点:起效快,易调控,用量少,较少的代谢产物蓄积及费用低廉。
临床中应用的阿片类药物多为相对选择μ受体激动药。
所有阿片受体激动药的镇痛作用机制相同,但某些作用,如组织胺释放,用药后峰值效应时间,作用持续时间等存在较大的差异,所以在临床工作中,应根据病人特点、药理学特性及副作用考虑选择药物。
阿片类药物的副作用主要是引起呼吸抑制、血压下降和胃肠蠕动减弱[1];在老年人尤其明显。
阿片类药诱导的意识抑制可干扰对重症病人的病情观察,在一些病人还可引起幻觉、加重烦躁。
治疗剂量的吗啡对血容量正常病人的心血管系统一般无明显影响。
对低血容量病人则容易发生低血压,在肝、肾功能不全时其活性代谢产物可造成延时镇静及副作用加重。
芬太尼具有强效镇痛效应,其镇痛效价是吗啡的100-180倍,静脉注射后起效快,作用时间短,对循环的抑制较吗啡轻。
但重复用药后可导致明显的蓄积和延时效应。
快速静脉注射芬太尼可引起胸壁、腹壁肌肉僵硬而影响通气[2]。
瑞芬太尼是新的短效μ受体激动剂,在ICU可用于短时间镇痛的病人,多采用持续输注[3-5]。
瑞芬太尼代谢途径是被组织和血浆中非特异性酯酶迅速水解。
代谢产物经肾排出,清除率不依赖于肝肾功能。
在部分肾功不全病人的持续输注中,没有发生蓄积作用[3,6,7]。
对呼吸有抑制作用,但停药后3-5分钟恢复自主呼吸。
舒芬太尼的镇痛作用约为芬太尼的5-10倍,作用持续时间为芬太尼的两倍。
一项与瑞芬太尼的比较研究证实,舒芬太尼在持续输注过程中随时间剂量减少,但唤醒时间延长[8]。
哌替啶(杜冷丁)镇痛效价约为吗啡的1/10,大剂量使用时,可导致神经兴奋症状(如欣快、瞻妄、震颤、抽搐),肾功能障碍者发生率高,可能与其代谢产物去甲哌替啶大量蓄积有关。

![[医药]ICU常用镇痛镇静药物的应用](https://uimg.taocdn.com/2e440b8da98271fe900ef931.webp)

ICU患者如何进行精细化的镇痛镇静治疗?一般情况下,在ICU进行住院的患者,本身正处于急危重症的状态,患者可能面临缺氧、休克、高热、昏迷、大出血甚至其他各种危机状态。
与此同时,患者饱受疾病的折磨,甚至出现全身多发炎症反应、器官衰竭等紧急情况,均会导致患者疼痛感剧烈。
这不仅严重危害患者的生命安全,也对医护人员的治疗和处理造成了极大的困难。
由于ICU对急危重症患者的治疗措施中,如气管插管、无创呼吸机等操作会令患者产生不适感,同时其他治疗措施也会使患者产生排斥感、不接受治疗、心情烦躁甚至焦虑,这种状态下的患者不仅不能很好的配合医务人员的治疗,同时还会加剧患者的痛苦,使患者的生命安全受到危害。
1、什么情况下需要进行镇静镇痛在当前,对ICU的重症患者使用镇静和镇痛已经成为医务人员普遍的共识。
在对患者进行使用镇静和镇痛药物时,我们必须重点关注患者是否有相应药物指征,根据患者不同状态进行相应处理。
当患者疼痛剧烈时,需要医务人员及时使用镇痛药物,同时对患者的生命体征的进行严格检测。
造成患者疼痛的原因较多,如:疾病本身造成的疼痛;ICU各种有创操作对患者造成的疼痛。
这种疼痛的刺激不仅会使患者治疗难度加大,配合程度差,更会使患者全身肌肉僵硬,从而导致呼吸功能出现障碍。
因此,在此情况下,有必要使用适当的镇痛药物减少患者的疼痛。
当患者产生焦虑烦躁的情绪时,同样要对患者采取适当的镇静和镇痛措施。
患者之所以会产生焦虑的原因,一方面是由于疼痛的刺激使患者产生不良情绪,另一方面是由于环境的改变。
患者长时间处于ICU的环境当中,各类仪器的报警声和其他患者的不良情绪会增加患者的紧张感,使患者不能很好的配合医务人员进行及时治疗,同时环境的应激以及关心疾病后续能否痊愈的,均会增加患者的焦虑情绪。
因此,在此情况下,需要采取适当的镇静,使患者平复心态,从而更好地配合医务人员进行治疗。
当患者出现睡眠障碍时,同样也需要对患者进行适当的镇静。
由于睡眠是人体组织损伤修复的一个重要途径,也是维持精神状态稳定的重要方法。

急诊科患者的疼痛管理与缓解方法疼痛是导致患者就医的常见症状之一,而在急诊科尤其需要及时有效地管理和缓解患者的疼痛。
本文将介绍急诊科患者的疼痛管理和缓解方法,以确保患者能够快速获得舒适和缓解。
一、疼痛评估与量化疼痛评估是疼痛管理的第一步,它有助于医务人员了解患者的疼痛状况并采取相应的治疗措施。
常用的疼痛评估工具包括视觉模拟评分(VAS)、面部表情评分(FPS)、数字评分量表(NRS)等。
医务人员应根据患者的特点选择合适的评估工具,并及时记录和量化患者的疼痛程度。
二、非药物疼痛缓解方法1. 生理疗法:包括冷热敷、按摩、牵引等。
适用于轻度疼痛患者,可以通过改善血液循环和肌肉松弛来缓解疼痛。
2. 心理疗法:如放松训练、音乐疗法、认知行为疗法等。
这些方法可以帮助患者分散注意力、调节情绪,达到缓解疼痛的效果。
3. 牵引疗法:适用于骨伤患者,可以减轻骨折或脱位引起的疼痛,稳定患者骨骼并缓解疼痛。
三、药物疼痛管理方法1. 非处方药物:例如非甾体抗炎药(NSAIDs)、对乙酰氨基酚等,适用于轻度到中度疼痛的缓解。
2. 强化镇痛药:如阿片类药物、硝酸甘油等,适用于重度或急性疼痛,但应注意患者的生命体征监测和不良反应的风险。
3. 局部麻醉药:如利多卡因贴片、益康唑等,适用于局部疼痛的缓解,可以直接作用于疼痛部位。
4. 镇静和镇痛的联合应用:地西泮、酮咯酸等药物,可以提供镇静和镇痛效果,提高疼痛缓解的效果。
四、个体化疼痛管理方案由于每位患者的疼痛特点和耐受度不同,个体化的疼痛管理方案非常重要。
1. 评估患者的疼痛类型和强度,选择合适的疼痛管理方法,如药物和非药物疼痛缓解方法的结合。
2. 根据患者的特殊情况,选择合适的药物剂型和途径,如口服、皮下注射、静脉注射等。
3. 定期评估患者的疼痛缓解效果,调整疼痛管理方案以满足患者的需求。
五、疼痛管理的团队合作急诊科疼痛管理的团队包括急诊医生、护士、麻醉医生等,他们需要紧密合作,共同制定和执行疼痛管理方案。
急诊镇痛镇静镇痛(analgesia)与镇静(sedation)治疗是特指应用药物手段以消除患者疼痛,减轻患者焦虑和躁动,催眠并诱导顺行性遗忘的治疗。
由于自身疾病因素、治疗环境、气管插管等操作性疼痛及对于未来的忧惧,急诊患者往往处于应激状态,良好的镇痛镇静可以减轻患者的痛苦和恐惧,有助于治疗。
一、目的和意义1.消除或减轻患者的疼痛及躯体不适感,减少不良刺激及交感神经系统的过度兴奋。
2.帮助和改善患者睡眠,诱导遗忘,减少或消除患者对治疗期间病痛的记忆。
3.减轻或消除患者焦虑、躁动甚至谵妄,防止患者的无意识行为(如挣扎)干扰治疗,保护患者的生命安全。
4.降低患者的代谢率及减少氧耗,使得机体组织的氧需尽可能适应已受损的氧输送状态,减轻各器官的代谢负担。
二、适应证1.疼痛自身疾病、监测治疗手段和卧床制动及气管插管等可诱发疼痛。
疼痛刺激可导致肌肉僵直,并可能诱发呼吸功能障碍等病理生理损害。
因此,需要镇痛以减轻疼痛带来的损害。
2.焦虑病房噪声灯光刺激等环境因素、医疗干预带来的不适,陌生环境及对于自身治疗效果的恐惧等因素均会导致患者产生焦虑。
充分镇静及优化治疗环境,祛除不良因素干扰后应予患者镇静治疗。
3.躁动很多因素可导致急重症患者出现躁动,如药物副反应、低氧血症等。
躁动可增加氧耗,人与呼吸机对抗,意外拔除各种留置管路,严重者危及生命。
因此,在祛除诱因的前提下,可适当给予镇静治疗,增加患者依从性,有利于治疗。
4.谵妄急危重症患者由于缺氧、循环不稳定、颅脑损伤及环境等原因,可出现谵妄状态。
一旦出现谵妄,必须及时祛除诱因,给予适当镇痛镇静。
5.睡眠障碍良好的睡眠有助于组织修复,但是由于所处治疗环境及本身疾病影响,大量急危重症患者存在睡眠障碍。
良好的镇痛镇静,有助于这些患者改善睡眠质量。
三、镇痛镇静的评估方法准确评价急危重症患者疼痛与意识状态及镇痛和镇静疗效是适度镇痛镇静治疗的保证,可以避免“过度”或“不足”镇痛镇静带来的损害。