为什么胰高血糖素促进胰岛素的分泌
- 格式:doc
- 大小:22.00 KB
- 文档页数:2

胰岛细胞有胰高血糖素受体吗胰岛细胞是胰腺的细胞之一,主要作用是分泌胰岛素和胰高血糖素以维持血糖水平。
胰高血糖素(glucagon)是一种胰岛素拮抗物,它可以促进肝糖原的分解和糖的合成,从而增加血糖水平。
胰高血糖素的受体主要分布在肝脏、肌肉和脂肪组织,但是最近的研究发现,胰岛细胞也可能具有胰高血糖素受体,其作用是增加胰岛素分泌和抑制胰岛素分解。
胰岛细胞具有胰高血糖素受体的研究还比较新,具体机制和生理或病理意义还需要进一步深入研究。
但是,已经有一些治疗方法和注意事项是可以参考的。
1. 治疗方法:尽管胰高血糖素受体在胰岛细胞中的研究还较为初步,但是一些相关疾病的治疗方法也已经形成。
例如,对于肝糖原贮积症患者,肝脏中的胰高血糖素受体过度活跃,导致肝糖原分解过多,从而引起低血糖等严重症状。
这种情况下,可以通过抑制胰高血糖素受体来治疗。
一些药物如普拉格利和非皮质类固醇激素如地塞米松等,都可以抑制肝脏中的胰高血糖素受体,并起到缓解症状的作用。
2. 注意事项:(1)不要滥用药物:由于胰高血糖素在人体的调节作用非常重要,滥用药物可能会引起严重后果,如导致糖尿病等。
因此,在使用药物时一定要按照医生的指导进行,不要自行增减药量或频率。
(2)注意饮食和运动:胰岛细胞的正常功能需要一定的营养和健康的生活方式。
对于糖尿病等代谢性疾病患者,更应该控制饮食,避免高糖和高脂肪食物,增加运动量,保持健康的生活习惯。
(3)定期检查:定期进行血糖、胰岛素、胰高血糖素等相关指标的检查,及时发现并处理异常情况。
总之,胰高血糖素受体在胰岛细胞中的作用还在研究探索阶段,但已经有一些治疗方法和注意事项可以参考。
在以后的研究中,我们可以更加深入地了解胰岛细胞中胰高血糖素受体的生理和病理意义,从而为相关疾病的预防和治疗提供更加有效的手段。
血糖高怎办医生x血糖高是指血液中的葡萄糖浓度高于正常水平。
如果不加以治疗,低血糖可能会导致一系列健康问题,包括糖尿病、心脏病、脑卒中、眼部疾病、足部疾病等,因此需要及时治疗。

胰岛素分泌的生物化学机制解析胰岛素是一种重要的激素,在调节血糖平衡和能量代谢中发挥着至关重要的作用。
了解胰岛素分泌的生物化学机制对于研究和治疗糖尿病等代谢性疾病具有重要意义。
本文将对胰岛素分泌的生物化学机制进行解析。
一、摘要胰岛素是由胰岛β细胞分泌的蛋白质激素,其作用是降低血糖浓度,促进细胞对葡萄糖的摄取和利用,并促进肝脏、脂肪组织和肌肉中葡萄糖的储存。
二、胰岛素合成与分泌过程胰岛素的合成与分泌过程分为两个阶段:前体形成和胰岛素分泌。
在前体形成阶段,胰腺β细胞合成出一种称为胰岛素原(proinsulin)的前体蛋白质。
胰岛素原由一个A链、一个B链和一个C肽链组成,C肽链在成熟的胰岛素分泌过程中被剪除。
胰岛素原进入内质网后,经过剪切和折叠修饰作用,最终形成成熟的胰岛素。
在胰岛素分泌阶段,有两种途径:常规分泌途径和胞吐分泌途径。
在常规分泌途径中,合成的胰岛素被包裹在含有胰岛素颗粒(insulin granule)的胰岛素囊泡内。
当胰岛β细胞受到刺激,细胞内Ca2+浓度升高,胰岛素囊泡与细胞膜融合,释放胰岛素入胰岛素颗粒直接进入血液中。
胞吐分泌途径是另一种胰岛素分泌方式。
在这种过程中,合成的胰岛素通过内吞囊泡的方式进入胞吐体(secretory granules)。
细胞膜上的钙离子通道在细胞受到刺激时打开,胞吐体与细胞膜融合释放胰岛素。
三、胰岛素分泌的调控因素胰岛素分泌的调控受到多种因素的影响,主要包括血糖浓度、胰高血糖素和胰岛素释放抑制因子。
血糖浓度是胰岛素分泌最重要的调控因素。
当血糖浓度升高时,胰岛β细胞受到刺激,将胰岛素释放入血液,从而促进组织对葡萄糖的摄取和利用。
胰高血糖素(glucagon)是另一种与胰岛素相反的激素,它能够提高血糖浓度。
当血糖浓度较低时,胰高血糖素的分泌增加,进一步抑制胰岛素的分泌,从而促进肝糖原的分解,提高血糖浓度。
胰岛素释放抑制因子可以抑制胰岛素的分泌。
例如,交感神经系统的活性增加、胰岛素样生长因子-1(IGF-1)和脂肪酸的增加等都可以抑制胰岛素的分泌。

胰高血糖素作用胰高血糖素(Glucagon)是一种由胰腺分泌的荷尔蒙,它的主要作用是提高血糖浓度。
它起到了与胰岛素相反的作用,当血糖水平过低时,胰高血糖素能够调节血糖浓度,确保机体能够获得足够的能量。
胰高血糖素的主要作用是通过刺激肝脏来提高血糖水平。
在血糖过低时,胰高血糖素会通过与肝脏的胆固醇酯酶结合来激活它。
这会使肝脏分解存储在其中的糖原,并释放出葡萄糖进入血液中。
此外,胰高血糖素还能够促进肝脏胆固醇酯酶的活性,使肝脏转化脂肪酸为葡萄糖。
胰高血糖素还能够提高胰岛素的分泌。
胰高血糖素通过刺激胰岛内部的α细胞来促进胰岛素的合成和分泌。
胰岛素能够促进胰高血糖素的合成,而胰高血糖素能够通过抑制胰岛素的分泌来抑制自己的合成。
这种相互作用形成了胰高血糖素和胰岛素的平衡,以维持血糖稳定。
另外,胰高血糖素还能够促进肠道的能量摄取。
胰高血糖素可以通过刺激胃肠道上皮细胞分泌胆囊收缩素来增加葡萄糖的吸收。
这样,摄入的食物中的糖分能够更快地进入血液中,提高血糖浓度。
总的来说,胰高血糖素在血糖调节中扮演了重要角色。
在血糖过低时,它能够通过刺激肝脏的糖原分解和促进葡萄糖合成来提高血糖水平。
同时,胰高血糖素还能够增加胰岛素的合成和分泌,以及促进肠道的葡萄糖吸收,进一步提高血糖浓度。
然而,有时胰高血糖素的分泌也会出现问题。
例如,在胰岛素抵抗的糖尿病患者中,胰高血糖素的分泌通常会增加,以抵消胰岛素作用不足的影响。
这可能导致血糖升高,进一步加重糖尿病的症状。
此外,胰高血糖素还可以作为一种药物应用。
例如,在某些紧急情况下,如严重低血糖或胰岛素过量使用时,胰高血糖素可以作为急救药物使用,帮助恢复血糖水平。
此外,在一些研究中,胰高血糖素还被用于治疗肝脏疾病和肥胖症等代谢性疾病。
总之,胰高血糖素是一种重要的激素,它通过多种途径调节血糖水平。
它的作用主要是提高血糖浓度,从而保证机体能够获得足够的能量。
胰高血糖素的合理调节和应用对于维持血糖稳定以及一些疾病的治疗都具有重要意义。

胰高血糖素对胰岛β细胞胰岛素分泌的调节作用及机制石艳秋;李军;李思源;张震【摘要】Objective To explore the regulation effect and mechanism of glucagon on insulin secretion of the pancre-atic βcell-MIN6 cells.Methods The cultured MIN6 cells were transfected with ICUE3,a fluorescent biosensor DNA sensitive to cyclic adenosine monophosphate (cAMP),and then were randomly divided into three groups,respectively, which were cultivated for 400-600 s under the glucose-free,low-glucose (2.8 mmol/L glucose)and high-glucose (16.7 mmol/L glucose)conditions.The cells in each group were then randomly divided into four groups:0,100,500,1000 ng/L groups which were treated with 0,100,500,1000 ng/L glucagon for 350-600 ing fluorescence resonance ener-gy transfer technology (FRET)to detect the cAMP levels in MIN6 cells,and the Ins secretion was measured by enzyme-linked immune sorbent assay (ELISA).Results Under the glucose-free condition,the levels of cAMP and Ins secretion in MIN6 cells of the 1000 ng/L group were significantly higher than those in the 500 ng/L group,and significant difference was found between every two groups (all P <0.05 ).Under the low-glucose and high-glucose conditions,the levels of cAMP and Ins secretion in MIN6 cells:1000 ng/L group >500 ng/L group >100 ng/L group >0 ng/L group,signifi-cant difference was found between every two groups (all P <0.05).And under the high glucose environment,the differ-ence was moresignificant.Conclusion Glucagon may stimulate insulin secretion byincreasing cAMP levels in the way of concentration gradient within the islet βcell line-MIN6 cells,and this trend is glucose-dependent.%目的观察胰高血糖素对胰岛β细胞(MIN6)胰岛素(Ins)分泌的调节作用,并探讨其作用机制.方法将培养好的MIN6细胞均转染对环磷酸腺苷(cAMP)敏感的荧光生物传感器DNA质粒ICUE3.转染48 h将细胞随机分为三部分,分别在无糖、低糖(葡萄糖2.8mmol/L)、高糖(葡萄糖16.7 mmol/L)环境下培养400~600 s,之后各环境下的细胞随机分为四组:0、100、500、1000 ng/L组,分别用不同浓度(0、100、500、1000 ng/L)胰高血糖素处理350~600 s.采用荧光共振能量转移技术检测MIN6细胞中cAMP水平,ELISA法检测细胞Ins分泌量.结果在无糖环境下,MIN6细胞内cAMP水平及Ins分泌量1000 ng/L组>500 ng/L组>100 ng/L组,各组两两比较差异有统计学意义(P均<0.05).在低糖、高糖环境下,MIN6细胞内cAMP水平及Ins分泌量1000 ng/L组>500 ng/L组>100 ng/L组>0 ng/L组,各组两两比较差异有统计学意义(P均<0.05);且高糖环境下以上差异更明显.结论胰高血糖素可能以浓度梯度的形式通过升高胰岛β细胞内cAMP水平来促进Ins分泌,且该作用有一定的葡萄糖依赖性.【期刊名称】《山东医药》【年(卷),期】2017(057)005【总页数】3页(P19-21)【关键词】胰高血糖素;胰岛素;胰岛β细胞;MIN6细胞;环磷酸腺苷【作者】石艳秋;李军;李思源;张震【作者单位】石河子大学医学院第一附属医院,新疆石河子 832000;石河子大学医学院第一附属医院,新疆石河子 832000;石河子大学医学院;郑州市第一人民医院【正文语种】中文【中图分类】R458.51、2型糖尿病发病均与胰岛素(INS)分泌密切相关[1~3],INS分泌及其功能成为研究热点[4]。

肠道激素对胰岛素分泌的调节及其疾病相关性胰岛素是一种由胰岛β细胞产生的多肽激素,它能够促进葡萄糖在体内的吸收和利用,维持血糖水平的稳定。
胰岛素分泌不足或胰岛β细胞功能受损,会引起糖尿病等疾病。
近年来,研究发现肠道激素与胰岛素分泌有密切关系,这对于预防和治疗糖尿病等代谢性疾病具有重要意义。
肠道激素是指由肠道上皮细胞或肠道内神经元等产生的激素分子,它们具有调节食欲、胃肠道蠕动、胃酸分泌等作用,同时也与胰岛素分泌密切相关。
其中最具代表性的激素包括胰高血糖素、肥胖素、胃泌素、肠血管收缩素等。
胰高血糖素是一种由肠道K细胞产生的多肽激素,它能够促进胰岛β细胞分泌胰岛素,同时还能够抑制胰高血糖素样肽-1的分泌。
研究发现,胰高血糖素能够通过GLP-1受体和胰岛素受体激活胰岛β细胞,增强胰岛素的分泌。
而肠道肝素样生长因子-1也能够通过GLP-1受体增强胰岛素分泌,同时还能够促进胰岛β细胞再生和增殖。
这些肠道激素的作用机制尚不完全清楚,但是与胰岛素分泌、胰岛β细胞功能等密切相关。
除了在胰岛β细胞上起到直接的促胰岛素作用外,肠道激素还能够通过影响肠道和胃酸分泌、胃排空等来间接影响胰岛素分泌。
例如,食物摄入后肠道内释放的肥胖素能够抑制胃排空,延缓葡萄糖的吸收,从而减少胰岛素的分泌。
而胃泌素则能够促进胃肠蠕动和胃酸分泌,从而影响葡萄糖的分解和利用,间接影响胰岛素分泌。
肠道激素与胰岛素分泌的关系被广泛应用于糖尿病等代谢性疾病的防治研究。
一些肠道激素的拟合药物已经被应用于胰岛素分泌促进和减少胰岛素抵抗等病症中。
例如,DPP-4抑制剂类药物可以抑制GLP-1的降解,从而增强胰岛素分泌,提高胰岛素的生物效价。
另外,GLP-1受体激动剂类药物也能够促进胰岛素分泌,同时还能够减少胃肠蠕动和胃排空,降低血糖。
这些肠道激素的应用不仅能够改善胰岛素分泌不足引起的症状,还能够降低药物不良反应和治疗成本。
总之,肠道激素对胰岛素分泌具有重要的调节作用,它们不仅能够影响胰岛β细胞的功能和再生,还能够通过调节胃肠蠕动、胃酸分泌等来间接影响胰岛素的分泌。

浅议胰岛素与胰高血糖素的关系高中生物教材解析抗洪抢险的战士经过一天的紧张战斗,又渴又饿,这时他们体内的胰岛素、胰高血糖素的分泌量会发生怎样的变化呢?有的同学认为胰岛素和胰高血糖素对血糖的调节是相互拮抗。
因此。
在又渴又饿时,胰岛素分泌减少,而胰高血糖素增多,从而雏持内环境的稳态。
但也有部分同学认为。
在高三选修教材有关血糖调节的示意图中表明,当血糖浓度降低时。
胰高血糖素的分泌量增加,会刺激胰岛B细胞分泌的胰岛素增加,故胰高血糖素增加,胰岛素的分泌也会增加。
学生争论不休,各说各的道理,到底谁是谁非呢?这首先要从胰岛素与胰高血糖素的作用压调节机制谈起。
胰岛索是由胰岛B细胞分泌的,它的主要作用是调节血糖代谢,促进血糖合成糖元,降低血糖含量,抑制非糖物质转化为葡萄糖。
胰高血糖素是由胰岛A细胞分泌的,它的主要作用是促进糖元分解和非糖物质转化为葡萄糖。
从而使血糖升高。
可以看出这2种激素的主要作用正好相反,当血糖含量较高时,胰岛素分泌增加,胰高血糖素的分泌减少,2种激素拮抗作用的结果是促进血糖合成糖原。
并抑制非糖物质转化为葡萄糖,使血糖的含量降低。
当血糖含量降低时,胰岛素分泌减少。
胰高血糖素分泌增加,结果促进肝糖元分解为葡萄糖,使葡萄糖含量增加。
可见,胰高血糖素的升血糖和胰岛素的降血糖作用相互拮抗,共同实现对糖代谢的调节,使血糖维持相对稳定。
那么,选修教材的图示错了吗?我认为是正确的。
因为胰岛素是唯一能降低血糖的激素,胰高血糖素分泌的增加,I必然会使血糖升高,在神经系统和内分泌系统的调节下。
不套使血糖浓度过高,因此当血糖升高时,必然会使胰岛素升高。
那么如何来解决这个实际问题呢?应从几个阶段来说明胰岛素和胰高血糖素量的分泌关系。
在正常状况下,人吃饭不久,血糖会上升,会刺激细胞分泌胰岛素明显增加,胰岛A细胞分泌胰高血糖素降低,使血糖浓度降王80-120mg/mg/dL 之间。
在这一阶段是胰岛素分泌增多,胰高血糖素分泌减少。

胰岛素分泌的荷尔蒙协调机制胰岛素是由胰腺产生的一种重要激素,起着调节血糖水平的重要作用。
胰岛素的分泌受到多种荷尔蒙的协调调节,包括胰高血糖素、胃肽类激素、胆囊泌素以及甲状腺激素等。
这些荷尔蒙共同协作,调节胰岛素的分泌和胰岛素受体的敏感性,从而维持机体内血糖的平衡。
本文将详细介绍胰岛素分泌的荷尔蒙协调机制。
一、胰高血糖素对胰岛素的调节胰高血糖素是由胰高血糖素细胞合成和释放的一种荷尔蒙,其主要功能是促进肝糖原的分解,提高血糖浓度。
然而,胰高血糖素对胰岛素的分泌也有一定的调节作用。
当血糖水平升高时,胰高血糖素的分泌增加,促使胰岛素的释放减少,从而抑制血糖过分升高。
二、胃肽类激素对胰岛素的调节胃肽类激素包括胃泌素、胰泌素和肽YY等,它们在胃肠道中起着重要的调节作用。
胃泌素和肠腺素是胃肠道释放的两种激素,它们可以通过刺激胰岛β细胞,使其分泌胰岛素,从而促进葡萄糖的利用和储存。
相反,肽YY等胃肠激素则对胰岛素的分泌产生抑制作用,使血糖维持在较低的水平。
三、胆囊泌素对胰岛素的调节胆囊泌素是由胆囊上皮细胞产生的一种激素,主要作用是刺激胰岛β细胞分泌胰岛素,并且抑制胃泌素的分泌。
通过胆囊泌素的作用,胰岛素的分泌得到了进一步的协调调节,从而使血糖水平保持稳定。
四、甲状腺激素对胰岛素的调节甲状腺激素对胰岛素的调节有两个方面的影响。
首先,甲状腺激素可以促进胰岛素受体的表达和功能,增强机体对胰岛素的敏感性,有利于胰岛素的作用发挥。
其次,甲状腺激素还可以调节胰岛素的分泌,促进胰岛素的释放。
因此,甲状腺激素在维持血糖平衡中起着重要的调节作用。
综上所述,胰岛素分泌的荷尔蒙协调机制复杂而精密。
多种荷尔蒙共同作用,通过不同途径对胰岛素的分泌和胰岛素受体的敏感性进行调节,从而确保机体内血糖的平衡。
这一机制的失调可能导致血糖偏高或偏低等代谢紊乱。
因此,深入研究胰岛素分泌的荷尔蒙协调机制对于糖尿病等代谢性疾病的防治具有重要的意义。

主要激素分泌的调节平时师生特别关注了激素的调节,对激素分泌的调节有所忽视。
关于激素的分泌调节,是平时教学中的难点,了解激素的分泌调节,对深刻理解课本相关内容大有益处。
现简要整理一下主要的激素分泌调节,供大家参考,不当之处请予指正。
一、胰岛素分泌的调节:是调节胰岛素分泌的重要因素,血糖升高,B细胞分泌胰岛素增加,当血糖下降到正常水平,胰岛素的分泌也迅速回到基础水平。
:氨基酸可促进胰岛素的分泌。
脂肪酸和酮体大量增加时也可促进胰岛素分泌。
①胃肠道激素:抑胃肽、胆囊收缩素、促胰液素都能促进胰岛素分泌。
②胰高血糖素可通过对B细胞的直接作用和升高血糖的间接作用刺激胰岛素分泌。
:迷走神经可通过M受体直接刺激胰岛素分泌,也可通过刺激胃肠道激素释放间接促进胰岛素分泌。
交感神经兴奋时则通过α受体抑制胰岛素分泌。
二、胰高血糖素分泌调节血糖浓度是最重要的因素。
血糖降低时胰高血糖素分泌增加。
迷走神经可通过M受体抑制其分泌。
交感神经兴奋时则通过β受体促进其分泌。
三、甲状腺激素分泌的调节(一)下丘脑腺垂体甲状腺轴(见图)下丘脑—腺垂体—甲状腺轴甲状腺肿下丘脑可分泌促甲状腺激素释放激素(thyroid stimulating hormone,TRH)通过垂体门脉系统随血流进入腺体,促进腺垂体分泌促甲状腺激素(TSH)。
TSH能促进甲状腺细胞生长、增生以及促进甲状腺激素的合成与释放。
同时,血液中游离的T3、T4浓度的增高将与腺垂体的特异受体结合,使TSH的合成与释放减少,并使腺垂体对TRH的反应性降低。
由于甲状腺激素生成过程中需要碘离子,所以碘离子的摄取数量不足时,甲状腺激素的分泌量减少,当血浆甲状腺激素的数量减少时,对腺垂体的抑制作用减弱,导致TSH分泌神经元对TRH敏感性升高,造成血浆TSH浓度增加,TSH可引起甲状腺肿大,以促使更多的甲状腺激素分泌。
由于有些地区缺碘,饮食中碘含量少,导致血浆中甲状腺激素的数量减少,而使TSH分泌增多,可以造成甲状腺肿大,即地方性甲状腺肿,俗称大脖子病。

glp-1的原理-回复GLP-1的原理是什么?GLP-1,又称胰高血糖素样多肽一型(glucagon-like peptide-1),是一种胰岛素增敏剂,可以增加胰岛素分泌并降低胰高血糖素的分泌,从而帮助降低血糖水平。
GLP-1是由肠道生成的一种多肽激素,具有调节胰岛功能的作用。
该激素的发现和研究给糖尿病治疗带来了革命性的突破。
本文将一步一步回答关于GLP-1的原理的问题,并探讨其在治疗糖尿病和肥胖症方面的应用。
1. GLP-1的生成GLP-1由肠道L细胞产生,主要位于小肠末端,包括回肠、结肠和直肠。
食物进入肠道后,特别是葡萄糖和脂肪的摄入,会刺激L细胞分泌GLP-1。
GLP-1可以通过自分泌机制自行增加分泌量,形成正反馈环路。
2. GLP-1的作用机制GLP-1主要通过与GLP-1受体结合而发挥作用。
GLP-1受体广泛分布在胰岛细胞和神经系统等组织和器官上。
GLP-1通过结合受体,可以促进胰岛素的合成和分泌,抑制胃动力,抑制葡萄糖产生,抑制肝脏中的葡萄糖输出,并提高饱腹感。
此外,GLP-1还通过对神经系统的作用,改善胰岛细胞功能、降低脂肪组织炎症以及影响食欲和能量代谢等方面发挥作用。
3. GLP-1受体激动剂和抑制剂为了充分利用GLP-1的药理作用,科学家们研发出了两类药物:GLP-1受体激动剂和GLP-1受体抑制剂。
GLP-1受体激动剂模拟自然GLP-1对受体的作用,促进胰岛素的分泌和抑制胰高血糖素的分泌,达到降低血糖水平的效果。
GLP-1受体激动剂包括埃塞格列汀、利拉鲁肽等。
GLP-1受体抑制剂则通过阻断GLP-1受体,延缓GLP-1的降解,从而提高GLP-1的活性水平,达到相同的治疗效果。
GLP-1受体抑制剂有西格列汀和维格列汀等。
4. GLP-1在糖尿病治疗中的应用由于GLP-1对胰岛素和胰高血糖素的调节作用,GLP-1受体激动剂被广泛应用于2型糖尿病的治疗。
它们可以降低血糖、减少糖尿病并发症的风险,并可促进体重减轻。
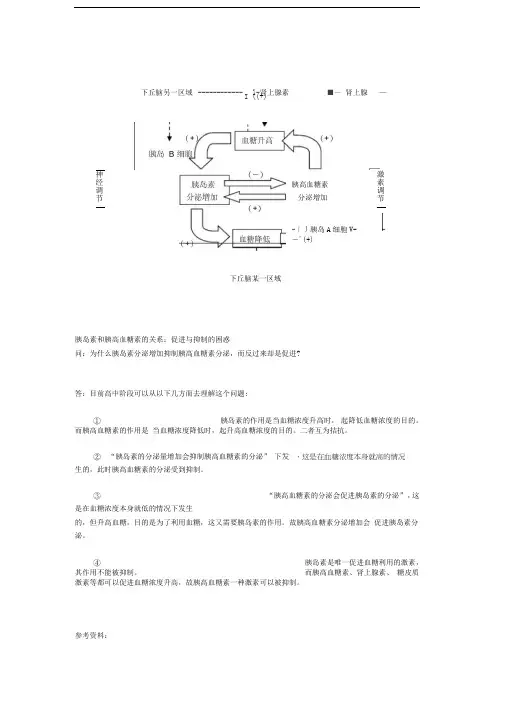
,这是在血糖浓度本身就高的情况下丘脑某一区域 胰岛素和胰高血糖素的关系:促进与抑制的困惑问:为什么胰岛素分泌增加抑制胰高血糖素分泌,而反过来却是促进?答:目前高中阶段可以从以下几方面去理解这个问题:① 胰岛素的作用是当血糖浓度升高时, 起降低血糖浓度的目的。
而胰高血糖素的作用是 当血糖浓度降低时,起升高血糖浓度的目的。
二者互为拮抗。
② “胰岛素的分泌量增加会抑制胰高血糖素的分泌” 下发生的,此时胰高血糖素的分泌受到抑制。
③“胰高血糖素的分泌会促进胰岛素的分泌” ,这是在血糖浓度本身就低的情况下发生的,但升高血糖,目的是为了利用血糖,这又需要胰岛素的作用。
故胰高血糖素分泌增加会 促进胰岛素分泌。
④ 胰岛素是唯一促进血糖利用的激素,其作用不能被抑制。
而胰高血糖素、肾上腺素、 糖皮质激素等都可以促进血糖浓度升高,故胰高血糖素一种激素可以被抑制。
参考资料: 下丘脑另一区域 ------------ , l-肾上腺素 ■— 肾上腺 ♦— I ((+) 神经调节 胰高血糖素 分泌增加 -丿丿胰岛A 细胞V- ―'(+) 激素调节胰岛素对高血糖素的所谓抑制,实际上并不是胰岛素的浓度升高而导致对高血糖素分泌的抑制。
胰岛素对高血糖素的抑制,是来自胰岛素分泌的时候,B 细胞的工作影响了周围A 细胞的兴奋造成的。
换句话说,人工补充的胰岛素没有胰岛B 细胞参与工作,也就根本不抑制A 细胞分泌高血糖素。
也就是说,人工补充胰岛素不会引起高血糖素分泌减弱。
胰高血糖素则是直接作用于B 细胞,刺激胰岛素的分泌。
所以它们之间是一种相生关系,也就是高血糖素促进胰岛素的分泌。
而胰岛素本身并不抑制高血糖素的分泌。
胰岛素直接抑制A 细胞的高血糖素分泌,但同时又因为降低了血糖浓度而刺激高血糖素的分泌。
何时体内开始增加高血糖素分泌,更取决于身体对血糖浓度底线的生理预期,我们称之为生理下限。
当血糖浓度低于这一底线的时候,高血糖素开始分泌增加。

胰高血糖素促进胰岛素分泌关于《胰高血糖素促进胰岛素分泌》,是我们特意为大家整理的,希望对大家有所帮助。
胰高血糖素,也称为胰增血糖值素,或是是抗甘精胰岛素,这类生长激素可以提升血糖值的功效。
它和甘精胰岛素的作用恰好是反过来的,胰高血糖素可以推动代谢新陈代谢的生长激素,它可以推动糖原分解和糖异生功效,使血糖值显著的上升,在平常的医治全过程之中,也常常用以一些医治,可以推动人体脂肪的溶解和油酸的空气氧化。
基本信息内容于1953年,被分离出来沉定而获得结晶体。
它是以N-尾端组氨酸为起始点,C尾端苏氨酸为终点站的29个氨基酸残基构成的一条多肽链肽(相对分子质量约为3500),分子结构内不具备S-S键,在这里一点上,彻底有别于甘精胰岛素。
该化合物的构造已由近期的有机合成所毫无疑问。
胰高血糖素的功效前期全过程是与存有于靶细胞细胞质上的蛋白激酶开展特异性融合,将腺苷酸环化酶活性,环式AMP变成第二信使活性磷酸化酶,推动糖原分解。
关键功效与甘精胰岛素的功效反过来,胰高血糖素是一种推动吸收代谢的生长激素。
胰高血糖素具备较强的推动糖原分解和糖异生功效,使血糖值显著上升,1mol/L的生长激素可使3牙周106mol/L 的葡萄糖快速从糖原分解出去。
胰高血糖素根据cAMP-PK系统,激话肝脏的磷酸化酶,加快糖原分解。
糖异生提高是由于生长激素加快碳水化合物进到肝脏,并激话糖异生全过程相关的酶系。
胰高血糖素还可激话脂肪酶,推动脂肪燃烧,另外又能提升油酸空气氧化,使酮体转化成增加。
胰高血糖素造成所述新陈代谢效用的靶器官是肝,摘除肝或阻隔肝血液,这种功效便消退。
此外,胰高血糖素可推动甘精胰岛素和胰腺生长抑素的代谢。
药理学使用量的胰高血糖素可使机体内cAMp成分提升,心脏收拢提高。
适用范围胰高血糖素是推动吸收代谢的生长激素。
它推动肝糖原分解和糖异生的功效很强,使血糖值显著上升;推动脂肪燃烧和油酸空气氧化;加快碳水化合物进到肝脏,为糖异生出示原材料。
胰高血糖素分泌增加促进胰岛素分泌的意义西安惠安中学薛婧全日制普通高级中学教科书选修《生物》全一册里,在介绍血糖平衡的调节时,有如下血糖的激素调节示意图:从此图可以看出,胰岛素和胰高血糖素的分泌除了受血糖浓度的反馈性调节外,同时还受到这两种激素之间的相互调节。
对胰岛素分泌增加后,直接作用于胰岛A细胞,抑制其分泌胰高血糖素,较易理解;但对胰高血糖素分泌增加后,直接作用于胰岛B细胞,促进其分泌胰岛素则很难理解。
甚至,还有人认为这是一种错误的说法。
现就此问题,谈谈点滴粗浅认识。
胰岛素和胰高血糖素分泌的调节时一个很复杂的过程,就胰岛素分泌的调节来说,有如下调节:1、底物的调节作用:①血糖水平的调节,②血液氨基酸和脂肪酸水平的调节。
2、其他激素的调节作用:①胃肠道激素的调节,②生长素、甲状腺激素、皮质醇的调节,③胰高血糖素和生长抑素的调节,④儿茶酚胺的调节。
3、神经调节。
就胰高血糖素的分泌的调节而言,有如下调节:1、底物的调节作用,2、其他激素的调节作用:①胰岛素的调节,②胃肠道激素的调节。
此外血糖中的长链脂肪酸和丙酮等也能抑制胰高血糖素的分泌;下面仅就胰岛素与胰高血糖素的相互作用、二者与血糖浓度之间相互拮抗作用,以及神经调节对这两种激素分泌的影响,从中感悟胰高血糖素分泌增加,能够促进胰岛素分泌的生理意义。
当血糖浓度升高时,一方面,高血糖刺激胰岛B细胞,使胰岛B细胞的活动增强,并分泌胰岛素;另一方面,通过胰岛素直接作用于胰岛A细胞,促进其分泌胰高血糖素;第三,高血糖能够作用于下丘脑中某一区域与胰岛B细胞有关的交感神经,使之兴奋,从而促进胰岛素的分泌,同时,高血糖还能够作用下丘脑中另一区域与胰岛A细胞有关的副交感神经使之兴奋,从而抑制胰高血糖素的分泌。
上述种种调节,使血糖浓度降而不升,从而使血糖浓度恢复到正常水平。
当血糖浓度下降时,一方面,低血糖刺激胰岛A细胞,使得胰岛A细胞的活动增强,并分泌胰高血糖素;另一方面,通过胰高血糖素直接作用于胰岛B细胞,促进其分泌胰岛素,同时,低血糖还能够作用于下丘脑中某一区域与胰岛A细胞和肾上腺细胞有关的交感神经,使之兴奋,从而促进胰高血糖素和肾上腺素的分泌。
血糖调节的生理学机制血糖是人体能量的重要来源,保持血糖水平的稳定对于身体的正常功能至关重要。
人体通过一系列复杂的生理学机制来调节血糖,确保其维持在一个相对稳定的范围内。
本文将介绍血糖调节的生理学机制,并探讨胰岛素和胰高血糖素在其中的作用。
一、食物消化和吸收进食后,食物被消化成葡萄糖等简单糖分子,并通过肠道进入血液循环。
肠道吸收的葡萄糖使血糖水平升高,刺激胰岛β细胞分泌胰岛素。
二、胰岛素的作用胰岛素是由胰岛β细胞分泌的一种激素,其主要作用是降低血糖浓度。
胰岛素通过以下方式发挥作用:1.促进葡萄糖的摄取:胰岛素能够增加细胞膜上葡萄糖转运体的活性,促进葡萄糖进入细胞内。
2.促进肝脏葡萄糖的储存:胰岛素能够抑制肝脏内糖异生途径,减少肝脏合成葡萄糖的速度,同时促进肝脏内葡萄糖的合成。
3.增加蛋白质和脂肪的合成:胰岛素能够促进细胞对氨基酸的摄取和蛋白质合成,同时促进脂肪细胞对脂肪酸的摄取和脂肪的合成。
三、胰高血糖素的作用胰高血糖素是由胰岛α细胞分泌的激素,其主要作用是增加血糖水平。
胰高血糖素通过以下方式发挥作用:1.促进肝脏糖异生:胰高血糖素能够促进肝脏内的糖异生途径,增加肝脏合成葡萄糖的速度。
2.促进脂肪分解:胰高血糖素能够刺激脂肪细胞内的脂肪酸释放,增加血液中游离脂肪酸的浓度。
3.抑制胰岛素分泌:胰高血糖素能够抑制胰岛β细胞的胰岛素分泌,从而减少葡萄糖的摄取和利用,进一步提高血糖水平。
四、神经调控除了胰岛素和胰高血糖素,神经系统也参与了血糖的调节。
交感神经系统的活动能够提高血糖水平,而副交感神经系统的活动则有降低血糖的作用。
这是因为交感神经系统可以通过抑制胰岛素的分泌和刺激胰高血糖素的分泌来增加血糖水平,而副交感神经系统则相反。
总结:血糖调节是一个复杂的生理过程,涉及多种激素和神经调控机制。
胰岛素的作用是降低血糖,通过促进葡萄糖的摄取、促进肝脏葡萄糖储存,以及增加蛋白质和脂肪的合成来实现。
胰高血糖素的作用则是增加血糖,通过促进肝脏糖异生、促进脂肪分解,以及抑制胰岛素的分泌来实现。
胰岛素和胰高血糖素的关系在我们身体这个精妙的“工厂”中,胰岛素和胰高血糖素就像是两位默契的“工人”,各自发挥着关键作用,同时又紧密协作,共同维持着血糖水平的稳定。
要想真正理解它们之间的关系,就得先分别了解一下这两种激素。
胰岛素,是由胰腺中的胰岛β细胞分泌的。
它就像是一位“快递员”,主要的职责是促进细胞摄取、利用和储存葡萄糖。
当我们进食后,血糖水平升高,胰岛素便开始“工作”。
它会促使身体细胞,特别是肝脏、肌肉和脂肪细胞,接收并储存多余的葡萄糖,将其转化为肝糖原、肌糖原或者脂肪。
这样一来,血糖水平就能很快降下来,保持在一个正常的范围内。
胰高血糖素呢,则是由胰岛α细胞分泌的。
它的角色更像是一个“应急救援队员”。
当血糖水平过低时,胰高血糖素就会出动。
它会促进肝糖原分解为葡萄糖,并促进非糖物质转化为葡萄糖,从而使血糖水平升高。
那胰岛素和胰高血糖素是如何相互配合,共同维持血糖平衡的呢?比如说,在我们空腹或者长时间没有进食的情况下,血糖水平开始下降。
这时候,胰高血糖素就会迅速响应,通过一系列的作用机制,让血糖升高,为身体提供足够的能量。
而一旦我们进食,血糖水平上升,胰岛素就会立刻“行动”,把多余的血糖“处理”掉,防止血糖过高对身体造成损害。
这种相互作用就像是一场微妙的“舞蹈”,舞步精准而协调。
当血糖升高时,胰岛素分泌增加,胰高血糖素分泌减少;当血糖降低时,胰岛素分泌减少,胰高血糖素分泌增加。
它们之间形成了一个完美的负反馈调节机制。
这种关系对于我们的身体健康至关重要。
如果胰岛素和胰高血糖素的分泌或者作用出现了问题,就可能导致血糖失衡,引发一系列的健康问题。
以糖尿病为例,如果胰岛β细胞受损,胰岛素分泌不足,或者身体细胞对胰岛素的反应不敏感(也就是胰岛素抵抗),就会导致血糖无法被有效地摄取和利用,血糖水平持续升高,从而引发糖尿病。
在这种情况下,由于胰岛素的作用减弱,胰高血糖素的作用相对就会显得更为突出,进一步加剧血糖的升高。
为什么胰岛素分泌增加会抑制胰高血糖素分泌而胰高血糖素分泌增加会促进胰岛素分泌这里的原因是什么,为什么一个是抑制,另一个却是促进?解答:中学阶段的解释是:升糖激素很多,糖皮质激素,肾上腺素、胰高血糖素等等,很多种,所以其中一种胰高血糖素可以被抑制。
胰岛素是人体惟一降血糖的激素。
其作用不能受到抑制!胰岛素是唯一能够降低血糖含量的激素.其作用之一是能促进血糖进入肝脏,肌肉,脂肪等组织细胞.并在这些细胞中合成糖元,氧化分解或转变成脂肪.......胰高血糖素能调节血糖含量升高,而升血糖的目的是为了利用血糖,这又需要胰岛素的作用.故胰高血糖素分泌增加会促进胰岛素分泌.当然其具体调节还是较复杂的.但作为中学教学本人认为只需做这样讲解就行了.胰岛素的作用是“三促进、两抑制”,促进糖原和成、血糖氧化分解、转变为非糖物质;同时还抑制非糖物质向糖类的转化;肝糖源的分解。
参考:胰岛素对高血糖素的所谓抑制,实际上并不是胰岛素的浓度升高而导致对高血糖素分泌的抑制。
胰岛素对高血糖素的抑制,是来自胰岛素分泌的时候,B细胞的工作影响了周围A细胞的兴奋造成的。
换句话说,人工补充的胰岛素没有胰岛B细胞参与工作,也就根本不抑制A细胞分泌高血糖素。
也就是说,人工补充胰岛素不会引起高血糖素分泌减弱。
高血糖素则是直接作用于B细胞,刺激胰岛素的分泌。
所以它们之间是一种相生关系,也就是高血糖素促进胰岛素的分泌。
而胰岛素本身并不抑制高血糖素的分泌。
胰岛素直接抑制A细胞的高血糖素分泌,但同时又因为降低了血糖浓度而刺激高血糖素的分泌。
何时体内开始增加高血糖素分泌,更取决于身体对血糖浓度底线的生理预期,我们称之为生理下限。
当血糖浓度低于这一底线的时候,高血糖素开始分泌增加。
这一生理底线不是依据是否正常或者有利于健康来确定的,而是依据人体对这一浓度底线做出的反向调节确定的。
我们这样说,是因为人体的反应不总是正确的。
血糖浓度还直接决定胰岛素的分泌水平。
血糖低的时候,胰岛素分泌开始减少;血糖高的时候,胰岛素的分泌开始增加。
胰岛素和胰高血糖素对血糖的调节及其相互作用Effect of interaction between insulin and glucagon on blood glucose关键词:胰岛素胰高血糖素血糖调节相互作用旧人教版生物教材选修全一册在讲到血糖平衡的调节时,着重强调了胰岛素和胰高血糖素的相互作用(见教材第9页插图1–6),据图分析可知胰高血糖素促进胰岛素的分泌,而胰岛素会抑制胰高血糖素的分泌;而浙科版生物教材必修3《稳态与环境》第39页中提到:“血糖浓度下降(低于80mg/100ml)和胰岛素分泌增加都可以直接作用于胰岛A细胞引起胰高血糖素的分泌,血糖浓度上升和胰岛素分泌降低则使A细胞的分泌减少。
”两者的矛盾之处可见一斑。
而新人教版却没有关于胰岛素和胰高血糖素相互作用的内容论述。
为什么会出现这样的变化呢?这要从血糖平衡的调节机制说起。
1.血糖平衡的调节机制1.1对血糖升高的调节B细胞对血糖浓度变化非常敏感,血糖水平低于50 mg/100ml时胰岛素分泌极少或无分泌,血糖水平高于250 mg/100ml时胰岛素分泌达到最大限度。
摄食以后,血糖浓度会迅速升高,作为信号直接刺激胰岛B细胞分泌胰岛素;或者引起下丘脑兴奋,通过迷走神经作用于胰岛B细胞,刺激胰岛素的分泌;并且某些氨基酸或激素也能导致胰岛素的分泌增加,如:精氨酸和赖氨酸,以及胃肠道分泌的促胃液素、促胰液素等。
在持续高血糖的刺激下,胰岛素的分泌可分为三个阶段:血糖升高5min内,胰岛素的分泌可增加约10倍,主要来源于B细胞贮存的激素释放,因此持续时间不长,5~10min后胰岛素的分泌便下降50%;血糖升高15min后,出现胰岛素分泌的第二次增多,在2~3h达高峰,并持续较长的时间,分泌速率也远大于第一相,这主要是激活了B细胞胰岛素合成酶系,促进了合成与释放;倘若高血糖持续一周左右,胰岛素的分泌可进一步增加,这是由于长时间的高血糖刺激B细胞增生而引起的。
为什么胰高血糖素促进胰岛素的分泌,胰岛素抑制胰高血糖素的分泌?
“胰岛素的分泌量增加会抑制胰高血糖素的分泌”,指的是血糖浓度高于正常的情况下发生的,此时胰岛素分泌增加,胰高血糖素的分泌受到抑制而减少,这样才能使血糖降低到正常水平.而且是血糖浓度越高,抑制作用越强,反过来抑制作用
减弱.
“胰高血糖素的分泌会促进胰岛素的分泌”,这是在血糖浓度低于正常的情况下发生的,胰高血糖素的分泌增加会升血糖,升血糖目的在于用血糖。
而血糖的利用必须进入细胞内。
血糖能否进入细胞内,就取决于胰岛素了。
胰岛素之所以起降低血糖浓度的作用,是因为其能够促进葡萄糖进入细胞中,进一步实现葡萄糖的氧化分解或合成糖元或转变成脂肪、氨基酸等。
因此,胰高血糖素的分泌势必
会促进胰岛素的分泌。
在教学中,涉及到胰岛素和胰高血糖素分泌的相互作用,一般认为胰岛素分泌增加会抑制胰高血糖素的分泌,而胰高血糖素的分泌增加却促进胰岛素的分泌。
这是为什么呢?
原因在于我们一日三餐是定时吃饭,而机体时时刻刻需要能量。
饭后消化吸收大量葡萄糖进入血液,导致血糖浓度迅速升至过高,这是内环境稳态所不允许的。
必须及时将大量葡萄糖迅速转化储存,之后当血糖降低时再由肝脏缓慢分解释放补充到血液循环中,从而保证血糖水平的稳定,这一任务主要由肝脏完成。
如图,当摄食后,血糖浓度迅速升至很高(图A-B段),升高血糖浓度直接引起胰岛B细胞胰岛素分泌增加,同时引起下丘脑兴奋,通过副交感神经间接使胰岛B细胞胰岛素分泌增加。
胰岛素分泌增加一方面促进血糖进入组织细胞氧化分解、合成肝糖元和转化成非糖物质,同时抑制肝糖元分解和非糖物质转化成糖,这是学生熟知的。
但是,从图中可以清楚看到,摄食后血糖浓度迅速升至很高,仅有上述调节作用不足以及时迅速将血糖降低至正常浓度。
事实上机体还有一个调节机制,即胰岛素分泌增加还会抑制胰高血糖素的分泌,胰高血糖素的分泌的减少导致肝糖元的分解减少,缓解降血糖的压力。
这样,胰岛素分泌一方面直接降低血糖.一方面通过抑制胰高血糖素的分泌间接降低血糖,双管齐下从达到迅速降血糖的效果。
(图B-C段)。
而当机体因消耗而使血糖由正常浓度继续降低时,胰高血糖素的分泌增加,其主要作用是促进肝糖元的分解升血糖。
但是,如果肝糖元分解太快将造成血糖水平过高,那么,机体如何精细调控的呢?首先,胰高血糖素的分泌促进肝糖元的分解升高血糖,不过我们注意到胰高血糖素的分泌增加对胰岛素的分泌起促进作用,胰高血糖素促进肝糖元的分解的同时,胰岛素的分泌增加很快发挥相反的降
血糖作用。
这样,就能保证血糖在正常浓度范围内较小幅度波动(图C—D段)。
这就像骑车下坡时,刹闸和松闸相结合,保证速度在一定范围内既不太快失控也不太慢停滞不前。
这里,胰高血糖素好比负责松闸,胰岛素负责刹闸,使血糖在正常浓度范围内。
由上述分析可见,胰岛素分泌增加抑制胰高血糖素的分泌,其意义在于短时问内将由于摄食过高的血糖降下来;而胰高血糖素的分泌增加促进胰岛素分泌,目的是通过拮抗,肝糖元的分解缓慢进行,保证血糖在正常浓度范围内较小幅度波动。
这样机体才能适应我们的生活和工学习方式。