穿透性植入性胎盘3例分析
- 格式:pdf
- 大小:254.27 KB
- 文档页数:1



HIFU联合清宫术治疗胎盘植入三例分析于丽;肖雁冰;梁志刚【摘要】目的探讨高强度聚焦超声(HIFU)联合清官术治疗胎盘植入的效果.方法对3例确诊为胎盘植入的病人先行HIFU治疗,HIFU治疗后3d在B超监测下行清宫术.结果 3例病人均完整刮出植入胎盘组织,B超提示无残留,血HCG降至正常,无并发症出现.结论 HIFU联合清官术治疗胎盘植入是安全有效的,值得临床进一步研究.【期刊名称】《遵义医学院学报》【年(卷),期】2012(035)003【总页数】3页(P227-229)【关键词】高强度聚焦超声(HIFU);清宫术;胎盘植入;治疗【作者】于丽;肖雁冰;梁志刚【作者单位】遵义医学院附属医院妇科,贵州遵义563099;遵义医学院附属医院妇科,贵州遵义563099;遵义医学院附属医院妇科,贵州遵义563099【正文语种】中文【中图分类】R714.46胎盘植入是引起产妇产后出血的主要原因之一,可导致大出血及失血性休克等,严重危及产妇生命。
高强度聚焦超声(High Intensity Focused Ultrasound,HIFU)作为一种新型无创治疗手段,已逐渐应用于妇科领域,但HIFU在产科领域的应用却鲜有报道。
我院率先用HIFU联合清宫术治疗3例胎盘植入,取得了良好的效果,现报道如下。
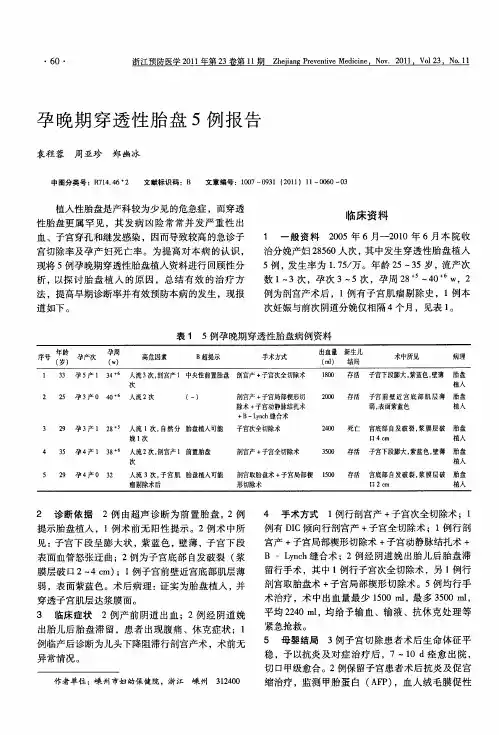
1 资料与方法1.1 病例资料1.1.1 研究对象 2011年10月至2012年1月于我院就诊3例病人,年龄22~28岁,孕3~5次,产次0~2次,孕周16~39周。
3例均有人工流产史,其中1例有引产史,1例有剖宫产史。
3例均在自然分娩或引产后胎盘未剥离,经手胎盘剥离术和钳夹术后,胎盘均未能全部取出,经彩超及MRI检查后,诊断为胎盘植入。
1.1.2 3例病人均存在不同程度阴道流血,无大出血征象,无明显子宫压痛。
1.1.3 辅助检查彩超示子宫增大,2例于子宫前壁见不均质强回声光团,内见点条状血流信号。
1例于宫底及右侧壁见不均质强回声光团,内见短枝状血流信号。

中外医疗 CH IN A F OR EI G N ME DI C AL T R EA TM EN T 临 床 医 学1 病历报告例1:孕妇24岁,孕21+3周,要求终止妊娠于2005年4月2日入院。
入院后B超检查“宫内中孕,双顶径4.3cm,胎盘子宫后壁,羊水量正常”。
生育史:1-0-1-1。
查无引产禁忌后,于入院当天行利凡诺羊膜腔内引产术,36h后排出一死胎,排胎后30min胎盘未排出,阴道流血不多。
彩超检查,符合植入性胎盘的诊断。
当日给予中药生化汤口服,米非司酮50mg,口服3次/d,5d,并肌注催产素,同时预防宫内感染。
7d后排出一胎盘组织,复查B超,子宫复旧好,宫内无残留物。
例2:孕妇32岁,孕38周,下腹部阵痛3+小时于2007年11月2日15时:30入院。
入院后查胎心140次/min,宫缩30〞/2-3,宫口开4+cm,胎膜存。
生育史:2-1-3-2。
入院后产程进展快,于16:40在保护会阴下助娩一男活婴。
胎儿娩出后5m in阴道有大量鲜血涌出,行人工剥离胎盘,部分胎盘与宫壁粘连,无法剥离,7min内出血量约2000mL,发生失血性休克,生命体征不稳定,考虑为植入性胎盘,征得家属同意后,在抗休克治疗同时,立即行子宫次全切除术。
术后病理诊断为植入性胎盘。
例3:孕妇34岁,孕39+3周,疤痕子宫,中央型前置胎盘,腰酸伴见红30min,于2010年7月13日10:00入院。
入院后查,胎心140次/min,偶有宫缩。
7月10日B超“宫内单活胎,双顶径9.3c m,羊水指数14.0cm,胎盘于子宫前壁,覆盖宫颈内口”。
生育史:1-0-2-1,考虑为中央型前置胎盘、疤痕子宫,于2010年7月13日11:00行剖宫产术,术前备600mL浓缩红细胞,术中打开腹腔后见子宫下段有多条静脉曲张。
切开子宫下段穿过胎盘,取出一男活婴,体重3.2kg, Apgar10分。
人工剥离胎盘时发现胎盘植入子宫下段及宫颈,出血量多,约有2000mL,征得家属同意后,立即行全子宫切除术。

中西医结合保守治疗植入性胎盘3例分析病历资料例1:患者6岁孕产以“孕足月阵发性腹痛小时”为主诉入院。
查体:T 68℃P 7次/分R 次/分BP 1/7mmHg心肺听诊无异常腹隆符合孕周肝脾肋下未触及双下肢无浮肿。
产科检查:宫高cm腹围96cm估计胎儿体重g胎方位OA胎心音1次/分可触及规律宫缩。
阴道检查:宫口开大cm先露头S-胎膜未破。
入院小时后阴道分娩女婴体重5gApgar评分:1-1-1分。
胎儿娩出分钟后胎盘无剥离迹象无阴道流血试行手取胎盘失败。
给予哌替啶1mg肌注再次徒手剥离胎盘失败B超检查胎盘位于宫体前壁与子宫肌层界限不清诊断为完全性植入性胎盘。
建议患者行介入治疗但因费用较高患者拒绝施术要求保守治疗。
给予广谱抗生素预防感染甲氨蝶呤每日mg肌肉注射连用5日。
胎儿娩出后7天复查B超仍示胎盘与宫壁界限不清晰行钳刮术钳刮困难未取出胎盘组织。
胎儿娩出后11天患者无发热阴道仅有间断极少量流血拒绝继续住院观察治疗自动出院并随访观察。
出院后继续应用抗生素并服用中药。
胎儿娩出后6天自阴道内排出大块肉样组织约5g阴道少量流血。
病检结果示:胎盘组织。
复查B超宫腔内无胎盘残留。
例:患者1岁孕产1以“孕8个月阴道流水小时”入院。
查体:T 71℃P 8次/分R 次/分BP 1/8mmHg心肺听诊无异常腹隆肝脾未触及浮肿-。
产科检查:宫高1cm腹围81cm胎方位SA胎心音18次/分可触及不规律宫缩。
阴道检查:宫颈管消退7%宫口容1指先露臀胎膜已破羊水清。
B超提示:胎儿双顶径8cm羊水深7cm单胎臀位。
入院诊断:①宫内孕+5周;②孕产;③骶左前位;④胎膜早破;⑤先兆早产。
行期待疗法:给予硫酸镁抑制宫缩地塞米松促胎肺成熟破膜1小时后给予抗生素应用。
于天后早产不可避免行臀牵引术助娩男婴羊水Ⅲ度污染有粪臭味体重15g 新生儿出生后重度窒息抢救无效死亡。
胎儿娩出分钟后胎盘不剥离胎盘与子宫壁紧密相粘连牵拉阻力极大徒手剥离胎盘失败。

药物保守治疗胎盘植入3例发表时间:2014-06-06T10:03:41.937Z 来源:《中外健康文摘》2013年第49期供稿作者:江玉华[导读] 胎盘植入是指胎盘绒毛侵入子宫肌层,胎盘就像大树长根一样,错综分散并深深扎根于子宫肌壁内。
江玉华(内蒙古赤峰市计划生育技术服务中心 024000)【摘要】胎盘植入是产科严重的并发症,胎盘植入时子宫剥离面出血凶险,往往需要切除子宫;对于一些植入浅、出血少、有生育要求需要保留子宫的妇女,药物治疗是一种安全有效的治疗措施和方法。
是否为适应症,要从多方面综合分析判断、动态观察,治疗过程中需要检验、病理、彩超的配合,还要根据患者的病情,选择个体化的治疗方案,以达到预期的治疗目的。
【关键词】胎盘植入药物保守治疗临床价值【中图分类号】R714 【文献标识码】B 【文章编号】1672-5085(2013)49-0276-02 胎盘植入是指胎盘绒毛侵入子宫肌层,胎盘就像大树长根一样,错综分散并深深扎根于子宫肌壁内,胎盘的植入部分不能自行剥离,人工剥离时会损伤子宫基层。
产时或术中发现胎盘不能剥离,徒手剥离时发现胎盘部分或全部与子宫壁相连,不能分离,可确诊为胎盘植入[1]。
根据病情分三类:粘连性胎盘;植入性胎盘;穿透性胎盘。
胎盘植入是产科严重的并发症,发病率有逐年上升趋势[2]。
植入性胎盘和穿透性胎盘多合并胎盘前置,病情凶险,短时发生大量出血,处理不及时会危及产妇生命,切除子宫是切实有效的措施;对于植入浅、面积小、出血少、有保留子宫愿望的妇女,保守治疗就显得很可贵。
我院近两年应用药物保守治疗子宫胎盘植入,取得良好的治疗效果,现选三例典型病例进行临床分析,探讨其诊断及治疗方法、临床应用价值。
1 临床资料1)病例1 经产妇,自然产一次,人流一次,本次孕39周自然分娩一女活婴,产后15分钟牵拉脐带,按压宫底,胎盘未娩出,按压耻骨联合上方,脐带回缩,出血不多,给子宫按摩及药物加强宫缩处理,30分钟后胎盘仍未娩出,考虑胎盘粘连。

穿透性植入性胎盘3例分析病例1:36岁,G3P1,因停经50天行人工流产,人工流产后3个月未来月经入我院就诊。
门诊超声检查宫腔内低回声,内见丰富血流信号。
患者已于人工流产后1周行清宫术,未清出残留物,因血流丰富入院行清宫术。
生育史:剖宫产1例,流产2例。
入院妇科检查:宫颈轻度糜烂,子宫前位约40天妊娠大小,活动可,无压痛,双附件未触及异常。
取截石位消毒后清宫术,探宫腔后进入刮匙刮第3次见血如涌泉样流出,难以止血,患者血压下降立即吸氧,抗休克治疗,复查血常规:血红蛋白92g/L,较入院时急剧下降,立即配血,患者有1女,征求家属意见后急行子宫全切术。
术中探查发现,子宫左前臂近峡部约5cm×5cm紫蓝色包块植入子宫至浆膜下极接近左侧子宫血管,若穿破子宫浆膜层可致血管破裂出血。
总出血量约2000ml,输血1200ml、血浆200ml。
术后抗炎对症支持治疗,术后7天拆线,痊愈出院。
病理报告为植入性胎盘。
病例2:35岁,G4P2,因停经70天,要求终止妊娠入院。
妇科检查:子宫如孕70天大小,质中,活动,无压痛,双附件未见异常。
B超提示宫内孕囊5.2cm×3.9cm,可见胎心搏动,胎盘前壁。
患者1年前有剖宫产史。
入院后服用米非司酮+米索前列醇行药物流产,流出胚胎,未见胎盘,行清宫术,术中刚探宫腔即有大量活动性出血,在输液、输血的同时清宫术,但未夹出胎盘组织,考虑有胎盘植入,经缩宫、止血等治疗后,仍有大量活动性阴道出血,病人处于休克状态,在抗休克的同时立即行次全子宫切除术,术中见子宫如孕2月大小,子宫下段右侧有一4cm×4cm紫蓝色结节,浆膜完整。
切开紫蓝色结节,内有胎盘组织。
切下子宫见子宫下段一圈均有植入的胎盘,总出血量约2300ml,输血1400ml。
术后10天痊愈出院。
病理报告:植入性胎盘。
病例3:29岁,G4P1,孕21周,外院用利凡诺羊膜腔内注射引产及缩宫素静脉点滴引产,胎盘胎膜未娩出,阴道出血2h急诊转入我院。



穿透性胎盘植入合并完全子宫破裂临床分析及文献复习郝丽英【摘要】目的探讨穿透性胎盘植入合并完全子宫破裂的高危因素、临床特点、诊疗方法及诊断时机.方法回顾性分析2011年1月至2017年12月首都医科大学附属北京妇产医院围产医学部收治的28例完全子宫破裂孕妇中4例由穿透性胎盘植入导致的病例资料.结果穿透性胎盘植入合并完全子宫破裂的发生率约为0.003%(4/128 242),占子宫破裂的14.3% (4/28).其中,3例瘢痕子宫(2例有剖宫产史,1例有腹腔镜子宫肌瘤剔除术+宫腔镜宫腔赘生物切除术史),2例凶险性前置胎盘,3例有人工流产史(1~3次),2例胎盘附着于宫角,2例高龄.2例胎盘植入于剖宫产切口,2例植入于宫角;2例行全子宫切除,2例保留子宫,出血量2 000~5 000 mL;4例孕产妇均存活,3例死胎/新生儿重度窒息.结论穿透性胎盘植入合并完全子宫破裂起病急,进展快,易误诊,出血严重,对孕产妇和胎儿影响巨大.因此,快速诊断、及时手术是减少不良结局的关键.【期刊名称】《医学综述》【年(卷),期】2019(025)001【总页数】5页(P198-201,207)【关键词】穿透性胎盘植入;完全子宫破裂;高危因素;临床特点;诊断与治疗【作者】郝丽英【作者单位】首都医科大学附属北京妇产医院产科,北京100026【正文语种】中文【中图分类】R714.7胎盘植入是指胎盘绒毛异常侵入子宫肌层,依据侵入深度及是否侵入子宫毗邻器官分为胎盘粘连、胎盘植入及穿透性胎盘植入。
其中,胎盘侵入子宫浅肌层为胎盘粘连,侵入子宫深肌层为胎盘植入,穿透子宫壁达子宫浆膜层甚至侵入子宫毗邻器官时为穿透性胎盘植入[1-2]。
近年来,由于剖宫产率不断上升、2次及2次以上剖宫产明显增多、各类微创手术的广泛推广、人工流产和药物流产人数增加、高龄孕妇增多等,胎盘植入的发生呈上升趋势,其发生率为(0.1~2.3)/1 000次分娩,其中穿透性胎盘植入的发生率约为0.03/1 000次分娩[3-4]。
胎盘植入3 例报道摘要】 2008年在我院住院患者中,有2例前置胎盘与胎盘植入并存。
1例为引产时发现胎盘植入。
1例子宫切除, 2例保守成功。
【关键词】胎盘植入1 资料病例1:患者42岁,G3P2,2年前因前置胎盘在妊娠30周行剖宫产术,终止妊娠。
新生儿未成活。
此次妊娠自28周左右出现阴道流血,量多,至入院时妊娠34周。
阴道大量流血3次,明显贫血外观。
HB:69g,经B超检查:胎儿双顶径7.9厘米,股骨长径6. 2厘米,中央壁前置胎盘,胎心良好。
给予促胎肺成熟及对症止血的同时,实行二次剖宫产术,术中见子宫下段血运丰富,切开后见为胎盘组织,20分钟胎盘无剥离征象,却出血较多,手入宫腔,发现胎盘仅小部分自行剥离,大部分无法剥离,因患者新生儿 1900g,状态良好,无生育要求,征求家属意见后,行子宫次全切除术。
病例2:患者24岁,G2P0,妊娠45周,臀位,2年前有妊娠 12周死胎剖宫史,因胎儿体重3600g左右选择行剖宫产术。
患者妊娠过程顺利,无阴道流血史,剖宫产术为常规子宫下段横切口,发现胎盘距切口上缘仅0.5厘米,胎儿娩出后15分钟胎盘部分剥离,出血多,立即手取胎盘,娩出大部分胎盘组织,而切口上缘处胎盘组织不能完整完全剥离,呈碎块状取出,搔刮残留胎盘组织,创面出血,患者年轻要求保留子宫,“8”字缝合出血创面,宫腔填塞纱布止血后,24小时取出填塞纱布,阴道流血量少,无感染,住院应用广谱抗生素8天,出院,效果良好,保留子宫成功。
病例3:患者32岁,G4P2,引产史1次。
此次妊娠18周。
因胎儿畸形行利凡诺羊膜腔注射中引术。
穿刺顺利。
24小时后发动宫缩,产程10小时流产一无脑儿,10多分钟后阴道流血多,胎盘尚未剥离,立即手入宫腔人工剥离胎盘,大部分剥离较顺利,但宫腔有大块胎盘不能与子宫腔剥离,B超提示5CM大小胎盘与子宫肌层关系密切,患者阴道流血少考虑胎盘植入,患者要求保留子宫,给予催产素肌注7天,MTX2次,一个月后复查B超宫腔占位约3CM,行刮宫术刮出约5g,宫腔扔有部分组织不能刮出。
穿透性胎盘植入并子宫破裂3例诊治分析周世琼;胡美霞;杜玉丹【期刊名称】《中国生育健康杂志》【年(卷),期】2015(026)003【总页数】2页(P277-278)【作者】周世琼;胡美霞;杜玉丹【作者单位】332000 江西九江,江西省九江市妇幼保健院产科;332000 江西九江,江西省九江市妇幼保健院产科;332000 江西九江,江西省九江市妇幼保健院产科【正文语种】中文穿透性胎盘是指绒毛侵入子宫肌层,且穿透子宫壁达浆膜层,可导致子宫破裂者。
Lemercie等[1]报道平均发病率为1:7000,近年总体发病率呈上升趋势。
穿透性胎盘植入致子宫破裂者往往术前难以及时诊断,处理不当可能危及母婴生命。
现将本院救治的3例报道如下。
临床资料病例1,33岁,因停经29周,下腹隐痛20余天,加重2天入本院。
入院前2天当地医院诊断“先兆早产”予硫酸镁治疗,症状稍缓解后再次出现腹痛,以右下腹为主。
G6P2,顺产2次。
体检:T 36.5℃,P 88次/分,R 20次/分,BP 129/80 mmHg。
腹部妊娠隆起,软,脐平面偏右5 cm处压痛(+),反跳痛(±);子宫轮廓清,胎心145次/分,刺激有弱宫缩。
B超示宫内单活胎,臀位;右侧髂窝可见83 mm×32 mm液暗区,左侧髂窝可见23 mm×19 mm液暗区。
血常规示Hb 99 g/L,WBC 8.75×109/L。
考虑先兆早产?急性阑尾炎?给予抗炎、安胎、促胎肺成熟治疗,患者腹痛缓解。
5天后再次出现右下腹痛,予硫酸镁治疗后患者腹痛加重,表情痛苦,贫血外观,复查B超示腹腔积液,内见密集光点和絮状回声;血常规示Hb 93 g/L,WBC 13.03×109/L;请外科会诊行剖腹探查术。
术中见腹腔内暗红色血液、血块共1 700 ml,子宫底及左后壁呈紫蓝色,面积约9 cm×8 cm,表面血管丰富,左后壁有一破裂口长1 cm,活动性出血,内见胎盘组织,新生儿Apgar评分1分,阑尾外观正常,术中诊断穿透性胎盘植入致子宫破裂,行子宫胎盘植入病灶切除+子宫修补术。
3例穿透性胎盘患者的护理
王芳;易萍;杨宇菁
【期刊名称】《中华现代护理杂志》
【年(卷),期】2009(015)012
【摘要】胎盘植入是由于子宫底脱膜发育不良,胎盘绒毛侵入或穿透子宫肌层所
致的一种异常的胎盘种植。
按植入程度不同,胎盘绒毛达深部肌层,称植入性胎盘,更深者,胎盘达浆膜层,甚至可穿透浆膜层,达膀胱或直肠,称穿透性胎盘。
按胎盘植入不同,可分为完全性和部分性植入。
胎盘植入少见但可引起严重的产后出血,是分娩期严重并发症。
近年来发生率有逐年增加趋势。
任何可能导致子宫蜕膜缺乏或发育不全的原因都有可能导致胎盘植入。
在内膜损伤、炎症或瘢痕形成之后,如徒手剥离胎盘、过度刮宫、围生期感染、
【总页数】2页(P1160-1161)
【作者】王芳;易萍;杨宇菁
【作者单位】100083,北京大学第二医院盘产科;100083,北京大学第二医院盘产科;100083,北京大学第二医院盘产科
【正文语种】中文
【中图分类】R71
【相关文献】
1.中央性前置胎盘伴穿透性胎盘植入1例的抢救及护理
2.瘢痕子宫穿透性前置胎盘剖宫产术中急救护理配合
3.1例穿透性胎盘继发腹腔内大出血患者的护理
4.凶险性
前置胎盘合并穿透性胎盘植入患者行子宫下段剖宫产术1例的麻醉管理5.持续性人文关怀在穿透性胎盘植入患者术后护理中的应用体会
因版权原因,仅展示原文概要,查看原文内容请购买。
穿透性植入性胎盘3例分析
发表时间:2013-07-31T09:02:32.183Z 来源:《中外健康文摘》2013年第21期供稿作者:韩燕[导读] 本组3例,2例在早孕期,1例在中期妊娠时发现凶险型植入胎盘状态,病例1术前难以明确诊断
韩燕(山东省宁阳县第一人民医院妇产科山东宁阳 271400)【中图分类号】R719.9+1 【文献标识码】A【文章编号】1672-5085(2013)21-0191-02 1 病例报告
病例1:36岁,G3P1,因停经50天行人工流产,人工流产后3个月未来月经入我院就诊。
门诊超声检查宫腔内低回声,内见丰富血流信号。
患者已于人工流产后1周行清宫术,未清出残留物,因血流丰富入院行清宫术。
生育史:剖宫产1例,流产2例。
入院妇科检查:宫颈轻度糜烂,子宫前位约40天妊娠大小,活动可,无压痛,双附件未触及异常。
取截石位消毒后清宫术,探宫腔后进入刮匙刮第3次见血如涌泉样流出,难以止血,患者血压下降立即吸氧,抗休克治疗,复查血常规:血红蛋白92g/L,较入院时急剧下降,立即配血,患者有1女,征求家属意见后急行子宫全切术。
术中探查发现,子宫左前臂近峡部约5cm×5cm紫蓝色包块植入子宫至浆膜下极接近左侧子宫血管,若穿破子宫浆膜层可致血管破裂出血。
总出血量约2000ml,输血1200ml、血浆200ml。
术后抗炎对症支持治疗,术后7天拆线,痊愈出院。
病理报告为植入性胎盘。
病例2:35岁,G4P2,因停经70天,要求终止妊娠入院。
妇科检查:子宫如孕70天大小,质中,活动,无压痛,双附件未见异常。
B超提示宫内孕囊5.2cm×3.9cm,可见胎心搏动,胎盘前壁。
患者1年前有剖宫产史。
入院后服用米非司酮+米索前列醇行药物流产,流出胚胎,未见胎盘,行清宫术,术中刚探宫腔即有大量活动性出血,在输液、输血的同时清宫术,但未夹出胎盘组织,考虑有胎盘植入,经缩宫、止血等治疗后,仍有大量活动性阴道出血,病人处于休克状态,在抗休克的同时立即行次全子宫切除术,术中见子宫如孕2月大小,子宫下段右侧有一4cm×4cm紫蓝色结节,浆膜完整。
切开紫蓝色结节,内有胎盘组织。
切下子宫见子宫下段一圈均有植入的胎盘,总出血量约2300ml,输血1400ml。
术后10天痊愈出院。
病理报告:植入性胎盘。
病例3:29岁,G4P1,孕21周,外院用利凡诺羊膜腔内注射引产及缩宫素静脉点滴引产,胎盘胎膜未娩出,阴道出血2h急诊转入我院。
6年前早孕自然流产1次,3年半前剖宫产1次, 1年前及7月前各人工流产一次。
入院时脉搏118次/min,血压90/60mmHg,精神差,面色苍白,四肢湿冷,宫底脐下1指,质地较硬。
阴道检查示阴道及宫颈外口有大量凝血块堆积,宫颈及外阴阴道无裂伤,清除凝血块可见宫口约5cm,有暗红色血液流出。
B超提示子宫下段宫腔内有中强回声团块,约8.8cm×8.0cm×8.5cm,边界清晰规则,子宫下段处肌壁厚1mm,浆膜层完整,符合胎盘植入、前置胎盘。
初步诊断为晚期流产后出血、胎盘植入、失血性休克。
抗休克治疗同时,在全麻下行子宫次全切术,术中见子宫如孕5月大,子宫下段前壁血管怒张,密集迂曲,浆膜层完整。
术中出血约900ml,输红细胞800ml,新鲜血浆360ml。
术后剖视子宫,可见胎盘位于子宫下段前壁,约9cm×9cm×8cm,子宫瘢痕处约5cm×5cm×4cm植入子宫前壁,深达浆膜层,其余部位胎盘粘连。
病理回报符合胎盘植入。
术后第7天,腹壁切口拆线,II/甲愈合。
2 讨论
2.1 早孕时胎盘植入极为罕见,目前报告甚少。
胎盘植入一般发生在妊娠中、晚期,其发生率仅为0.52%。
导致胎盘植入的原因是人工流产及剖宫产,引起子宫肌层及内膜损伤,血液供应减少,造成蜕膜发育缺陷而使绒毛植入,患者均有剖宫产史,胎盘植入部位正是手术疤痕处。
另外,多孕多产、孕次过密,造成子宫肌纤维少,结缔组织增多,伸缩性差,弹性减少,血液供应减少,使绒毛植入甚至穿透子宫肌层。
2.2 剖宫产瘢痕处妊娠属高危妊娠,一旦发现及时终止妊娠剖宫产瘢痕处早期妊娠,在行人工流产术或药物流产时,会发生难以控制的急性大出血,甚至危及生命,故在人工流产前应准确诊断。
对剖宫产术后有流产症状的早孕者应常规行阴道彩色多普勒超声检查,若发现子宫瘢痕部位增大及子宫峡部有妊娠囊或混合性包块,周边血液丰富,妊娠囊和膀胱间有薄的子宫肌层,提示剖宫产瘢痕处妊娠。
怀疑剖宫产瘢痕处妊娠者禁止刮宫,可分次给予足量的甲氨蝶呤100mg、米非司酮250mg;若人工流产手术中大量出血应立即停止手术,可压迫宫颈止血,也可行子宫动脉栓塞术,必要时切除子宫。
2.3 本组3例,2例在早孕期,1例在中期妊娠时发现凶险型植入胎盘状态,病例1术前难以明确诊断;病例2、3流产后出血、失血性休克。
病情凶险,出血凶猛,但皆有共同特征,即多次妊娠,有剖宫产史,术前通过B超明确诊断为剖宫产瘢痕切口处胎盘前置或胎盘植入,通过及时处理,切除子宫,使患者转危为安。
2.4预防减少植入性胎盘在于首先严格掌握剖宫产指征,降低剖宫产率,重视产后避孕指导;其次避免粗暴的宫腔操作,流产或有感染等待治愈后避孕1-2年再妊娠。