营养治疗流程图
- 格式:dps
- 大小:22.00 KB
- 文档页数:1

肠外营养安全输注专家共识肠外营养是指通过静脉输注氨基酸、葡萄糖、脂类、电解质、维生素和微量元素等营养物质的一种营养治疗方式。
由于肠外营养组成成分复杂、稳定性较差,在配置和使用过程中存在一定风险。
配置不当可导致液体发生沉淀或污染,输注不当则会导致静脉炎、导管相关性血流感染、血糖异常等并发症,严重影响患者安全。
一、多学科协作模式1.建立由医生、护士、营养师、药剂师等组成的多学科团队,共同完成肠外营养管理。
2.制订团队成员的岗位准入制度及职责,并定期对团队成员进行培训和考核。
3.定期对营养管理质量进行分析,提出持续改进意见。
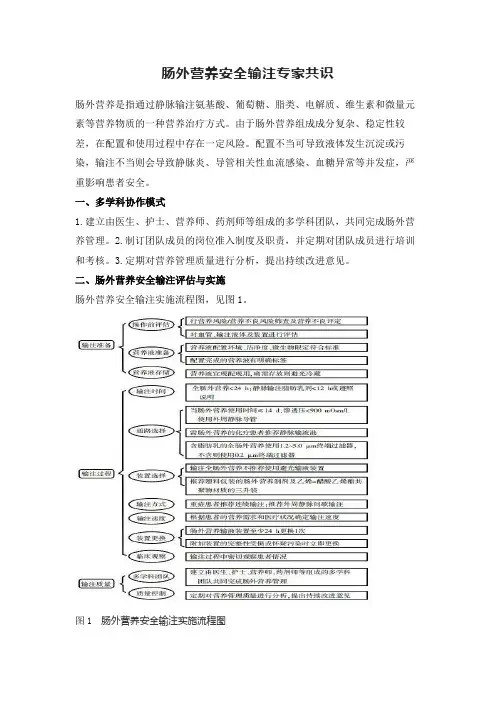
二、肠外营养安全输注评估与实施肠外营养安全输注实施流程图,见图1。
图1 肠外营养安全输注实施流程图为监测肠外营养安全输注的落实情况,制订相应的查检表进行核查,见图2。
图2 肠外营养安全输注查验表1.营养评估①成人患者可使用营养风险筛查2002工具进行营养风险筛查。
②患者入院24h内行营养风险筛查,每周评估1次。
如病情发生变化,随时评估。
③医生、护士、营养师均可进行营养风险筛查。
④成人使用营养不良通用筛查工具(MUST)或营养不良筛查工具(MST)评估;其中老年人使用微型营养评估量表(MNA-SF)评估,危重患者使用重症营养风险评分量表(NUTRIC)评估。
2.血管通路评估①血管评估:穿刺前评估患者偏好、生理状况(年龄、诊断、合并症)和血管条件(静脉选择、血管穿刺史、穿刺部位、相关静脉血流量、近端血管和皮肤情况);穿刺后评估血管通路的功能。
②输注液体评估:穿刺前评估输注方式、输液量、输液持续时间、液体渗透压、液体酸碱度、给药频率、输液通路数量。
③输注装置评估:定期评估血管通路系统(输液器、过滤器、给药装置及附加装置)的完整性和通畅性。
三、操作规范1.配置环境要求①肠外营养液应集中调配与供应。
②各功能室洁净度应满足配液需求并定期评估。
③肠外营养液的配制操作应在B级(ISO 5级)环境中完成,需保持静脉用药调配室温度为18~26℃,相对湿度为35%~75%。





住院患者营养诊疗管理制度范文住院患者营养诊疗管理制度范文第一章绪论一、背景和意义饮食是人类的基本需求,营养健康与生活质量密切相关。
对于住院患者来说,合理的营养诊疗管理可以促进康复,提高治疗效果,降低并发症发生率,缩短住院时间,减轻疾病和治疗对患者身体的损害。
因此,建立科学、规范的住院患者营养诊疗管理制度,对于提高患者的生活质量和医疗服务水平具有重要意义。
二、制度目的本制度的目的是为了规范住院患者营养诊疗管理的流程,确保患者能够获得高质量的饮食和个体化的营养支持,减少饮食相关并发症的发生,促进患者康复。
第二章住院患者营养评估一、评估目的1. 了解患者的基本情况,包括年龄、性别、身高、体重等;2. 评估患者的营养状况和饮食习惯,判断患者是否存在营养不良或营养过剩的情况;3. 分析患者的疾病情况和治疗方案,确定个体化的营养治疗目标和计划。
二、评估内容1. 基本信息:包括患者的个人资料、身体测量数据等;2. 疾病和治疗情况:包括患者的疾病诊断、住院时间、手术情况等;3. 营养评估指标:包括患者的体重、身高、体重指数、饮食习惯、饮食偏好、营养摄入量等;4. 营养相关指标:包括血液生化指标、肌肉量、皮肤厚度等;5. 营养相关问题:包括患者是否存在嗜食、厌食、吞咽困难等问题。
三、评估方法1. 体格检查:包括测量患者的体重、身高、体重指数等;2. 问卷调查:通过与患者或其家属的面谈收集饮食习惯、饮食偏好等信息;3. 实验室检查:包括血液生化指标、肌肉量、皮肤厚度等的测定;4. 营养评估工具:包括营养评估问卷、营养摄入调查表等。
第三章住院患者营养治疗一、治疗目标根据患者的评估结果,制定个体化的营养治疗目标,包括:1. 恢复或改善营养状况:根据患者的体重指数、肌肉质量等指标,评估患者的营养状况,并制定相应的饮食和营养补充方案;2. 改善疾病管理和治疗效果:根据患者的疾病情况和治疗方案,制定适宜的饮食和营养支持方案,促进疾病管理和治疗效果;3. 预防或减少并发症的发生:根据患者的疾病风险因素和营养状况,制定相应的饮食和营养干预方案,预防并发症的发生。
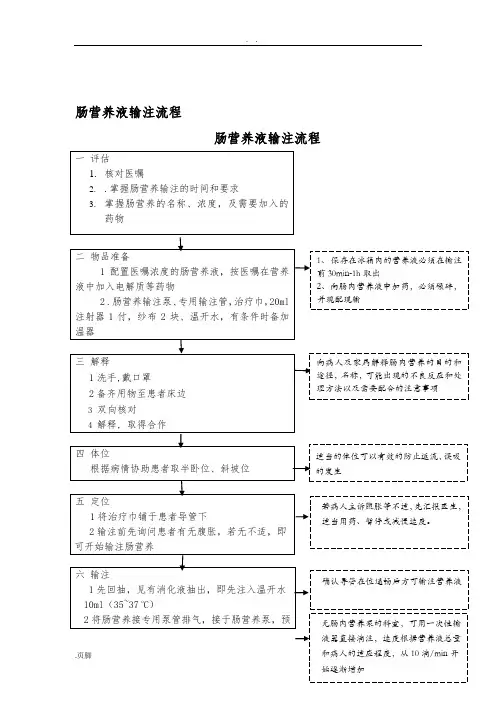
肠营养液输注流程肠营养液输注流程3. 肠营养液配置流程肠营养配制流程4. 鼻肠(胃)管固定规鼻肠(胃)管固定规【要求】牢固美观舒适清洁通畅【固定方法】1.分叉交织法取抗过敏透气弹性胶布,按胶布背面刻度剪出7cm×3cm胶布1块,延纵向正中剪开至4cm处,修边角至美观。
鼻胃(肠)管留置成功后,擦净鼻部分泌物,用未剪开的3cm(此长度可根据患者鼻的情况而定)的胶布纵向固定于整个鼻部,剪开的一条沿胃管在鼻孔处顺时针螺旋形缠绕数圈,将导管稍向鼻插入0.5cm,目的使得导管和鼻子之间插入些胶布,减少导管对鼻子的刺激,再将另一条逆时针螺旋形缠绕。
2.碟翼法选择一条长15cm的宽胶布,将胶布从中间剪开10cm,将未剪开的一端贴于鼻头上,将剪开的部分缠绕在鼻饲管上。
将鼻饲管外露部分用皮肤膜或宽胶布贴于病人的脸颊上。
3. 吊线法选择10×1.5cm的宽胶布,缠绕胃管2圈后固定于鼻部,取1长约10cm的装订线将胃管出鼻孔处系死扣,注意勿过紧过松,双线捻成1股后向上固定于额头,用3×4宽胶布固定。
(图5)4. 固定带法用专用固定带或自制固定带将鼻胃管粘贴于固定带上,再将固定带固定于脑后。
(如图6、7所示)5. 挂耳法选择一条长15cm的宽胶布,将胶布从中间剪开10cm,将未剪开的一端贴于鼻头上,将剪开的部分缠绕在鼻饲管上。
将鼻饲管外露部分用线绳挂于病人的耳朵上。
(见图8、9)空肠造口管的固定螺旋法取抗过敏透气弹性胶布,按胶布背面刻度剪出14cm×5cm胶布1块,延纵向正中剪开三条至7cm处,中间一条宽1cm,边上两条分别为宽2cm,修边至美观(见图10)。
空肠造口管首先用缝线固定于周围皮肤,在造口管处覆盖2cm×2cm开口无菌纱布,消毒并擦净周围皮肤,用未剪开的7cm端胶布粘贴于导管上方皮肤,将剪开的正中一条1cm宽胶布缠绕于造口管上数周至牢固,胶布末端折稍许,两边的两条并排贴于导管下方的皮肤上(如图11所示)。

肿瘤放疗患者营养规范化管理放疗是治疗恶性肿瘤的主要手段之一,据统计约60%-70%的恶性肿瘤患者在整个病程中需要接受放疗。
恶性肿瘤患者约有40%-80%存在营养相关问题,而营养不良对放射肿瘤患者治疗和预后具有不良影响,包括增加不良反应、延长住院时间、增加放疗摆位误差、影响放疗精准度、降低放疗敏感性和疗效。
规范合理的营养支持可降低放疗患者的不良反应,减少放疗非计划性中断,提高放射敏感性和精确度,从而提高放疗患者近远期疗效,并最终提高患者生活质量。
01放疗患者营养规范化诊疗流程围放疗期是指从决定患者需要放疗开始至与这次放疗有关的治疗结束的全过程,包括放疗前、放疗中和放疗后3个阶段。
一般情况下,围放疗期应至少为患者接受放疗前2周直至放疗结束后3个月。
肿瘤放疗患者在围放疗期需要全程规范化营养管理,有助于改善肿瘤放疗患者营养状况,维持治疗连续性,改善预后。
放疗前进行营养风险筛查量表2002(nutritional risk screening -2002,NRS-2002)筛查,筛查显示有营养风险时可直接制定营养支持计划,必要时进行患者自评-主观全面评定(patient-generated subjective global assessment, PG-SGA)量表评定;放疗中保证患者营养支持充足,每周营养监测,根据NRS-2002评分和RTOG急性放射损伤分级,进行个体化营养治疗;放疗后每月进行营养监测,持续3个月,根据NRS-2002评分和RTOG晚期放射损伤分级,尽早采取干预措施来改善患者的营养状况。
营养宣教和营养监测应贯穿始终,无营养风险患者定期进行营养风险筛查;有营养风险患者,应进行动态监测,观察营养支持的效果。
具体诊疗流程如图1所示。
推荐意见1恶性肿瘤放疗患者在"围放疗期"需要进行全程规范化营养管理。
围放疗期应定期进行营养风险筛查,必要时可以进行PG-SGA营养评定,存在营养风险的患者,在放疗前、中、后分别给予规范化个体化营养指导和支持治疗。
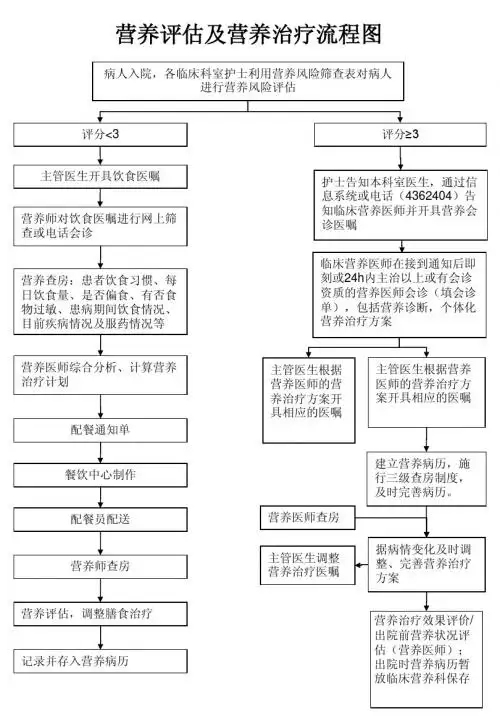
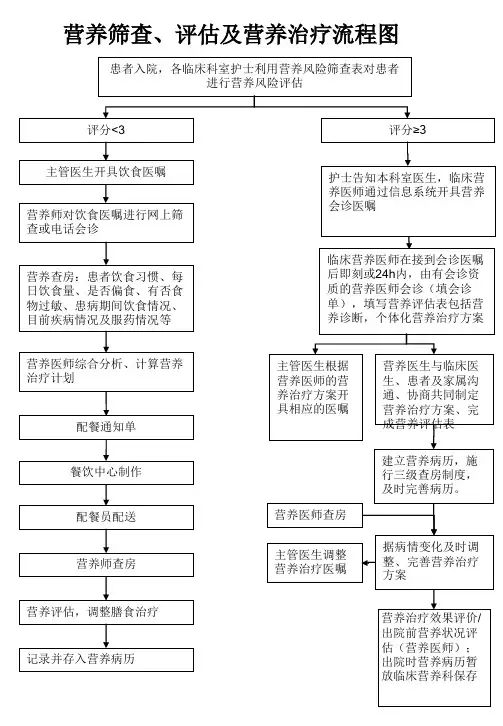
患者入院,各临床科室护士利用营养风险筛查表对患者进行营养风险评估
营养医师开具个体化肠内治疗方案
营养护士校对肠外医嘱,并记录
静脉用药调配中心按医嘱配置
下送护士站、临床护士执行
评分≥3,有营养风险的患者
护士告知本科室医生,通过信息系统或电话(4362404)告知临床营养医师并开具营养会诊医嘱
临床营养医师在接到会诊通知后即刻或24h 内由有会诊资质的营养医师会诊(填会诊单),包括营养诊断,个体化营养治疗方案、填写营养评估表
营养医师在电子系统开具肠外营养医嘱
营养医师开具个体化肠内治疗方案
营养护士配置肠内营养制剂
配送人员下送病房并记录
临床护士执行
符合肠内营养诊疗指南
营养医师查房
符合肠外营养诊疗指南
主管医生开具医嘱
营养医师查房
根据病情调整营养治疗方案
主管医生调整医嘱
营养治疗效果评价/出院前营养状况评估(营养医师);出院时营养病历暂放临床营养科保存
营养治疗流程图。