肺功能检查规范指南规范.doc
- 格式:doc
- 大小:1.23 MB
- 文档页数:14
肺功能检查指南(第二部分)––肺量计检查肺量计检查是肺功能检查中最常用的方法,采用肺量计测量呼吸容积和流量,两者可通过呼吸时间的微分或积分相互转换。
肺量计分为两种:容积型肺量计通过密闭系统直接测量呼吸气体的容积,直观易懂,但仪器体积大,易于交叉感染,且呼吸阻力高,测定参数少;流量型肺量计则测量气体流量,呼吸阻力低,操作简单,体积小,清洁和维护方便,已逐渐取代容量型肺量计。
(一)肺量计技术标准见。
1.测试环境的校准:由于气体容积受环境温度、压力、湿度等因素的影响而变化,故肺量计检查时需将测试环境校准为生理条件,即正常体温(37 ℃)、标准大气压(760 mmHg,1 mmHg=kPa)及饱和水蒸气状态(BTPS)。
若仪器已内置温度计和压力计,需确认其可靠性。
2.肺量计校准:是对实际测量值与理论值之间的误差进行校准。
用于校准肺量计的校准仪,常称为定标筒,须精确到总量程的±%。
校准时应确保肺量计与定标筒的连接无漏气、无阻塞。
若校准超出范围应及时查找原因,必要时请专业人员检修。
关键措施见。
容量计的质量控制:①每天检查是否漏气:封闭容量计的出口,给予≥ cmH2O(1 cmH2O=kPa)的持续正压,若1 min后容积减少>30 ml则存在漏气。
②每天用定标筒检查容积精确度,误差应≤±3%。
③每个季度检查容积线性,方法有2种,一种以1 L 容积递增,连续注入肺量计,如0~1、1~2、2~3、……、7~8 L;另一种初始容积以1 L递增,以3 L容积分次注入肺量计,如0~3、1~4、2~5、3~6、4~7和5~8 L。
比较相应的累积容积与实测容积的差异,若误差均符合容积精确性要求,则其容积线性可接受。
流量计的质量控制:①校准:每次启动流量计均需经定标筒校准,误差应≤±3%,校准后可获得一个校准系数。
流量计检查的结果是以传感器计量的数值乘以校准系数所得的。
②校准验证:每天都应用定标筒在~L/s范围内以不同流量进行校准验证,至少操作3次,误差应≤±3%。


肺功能检查指南———呼气峰值流量及其变异率检查(全文)一概述呼气峰值流量(PEF)是指用力呼气时的最高流量,亦称最高(大)呼气流量、呼气峰流量(速)等。
PEF 是检查肺通气功能的常用项目之一,与肺量计测定的第1 秒用力呼气容积(FEV1 )具有良好的相关性,能较好地反映气道的通畅性,也可用于测定大气道功能和了解呼吸肌肉力量。
呼气峰值流量变异率是指一定时间内PEF 在各时间点或时间段的变化程度,能较好地反映气道的舒缩功能,是检测气道反应性和(或)可逆性的重要肺功能检查项目之一,主要用于支气管哮喘(哮喘)的诊断和病情监测。
正常情况下人体PEF 也有一定波动,一般清晨最低、下午最高,但变化程度较小;非稳定期哮喘患者PEF 变异率较大,并随患者病情改变而变化,因此在临床中被广泛应用。
二适应证与禁忌证1. 适应证:(1)哮喘的诊断和鉴别诊断;(2)自我监测哮喘、慢性阻塞性肺疾病(慢阻肺)等疾病的病情及程度变化;(3)评价药物疗效、指导治疗;(4)基层医院对慢阻肺的筛查。
2. 禁忌证:与用力肺通气功能检查的禁忌证基本相同。
三检查方法和步骤(一)PEF 检查仪器PEF 检查主要使用微型呼气峰值流量计(简称峰流量计,L/min),目前主要有机械式和电子式两种类型。
肺量计也可测定PEF(L/S),但临床上更多使用的是前者。
我国已颁布微型呼气峰值流量计的技术标准。
机械式峰流量计利用呼气气流推动仪器上的滑杆游标,通过游标在相应流量刻度表上的位置标识出测量值。
流量刻度可呈均匀或非均匀分布,主要根据不同的弹簧特性而定。
成人用的峰流量计量程为100 ~800L/min,儿童用的低流量峰流量计量程为50 ~400 L/min。
电子式峰流量计采用压差式、涡轮式、超声式等不同类型的流量传感器测量呼气流量,并用电子数字方式记录。
有自动存储记录、低流量报警、实时传输等附加功能。
由于峰流量计构造简单、携带方便、价格便宜、易教易学,且能在家中自我监测,故使用峰流量计连续测量PEF 已成为临床上哮喘辅助诊断及病情监测的常用手段之一。




《肺功能检查指南——呼气峰值流量及其变异率检查》要点《肺功能检查指南,呼气峰值流量及其变异率检查》是对呼吸系统进行评估的一种重要方法。
它能够帮助医生判断肺功能是否正常,同时也可以用于诊断肺部疾病。
本文将重点介绍肺功能检查指南中关于呼气峰值流量及其变异率检查的要点。
首先,我们来了解什么是呼气峰值流量(PEF)。
呼气峰值流量是指从肺部最大吸气开始,进行最强力的呼气到肺部尽量呼完空气的峰值流量。
一般来说,PEF的测量需要使用专用的仪器,峰流量计。
这种仪器能够在呼气过程中测量气流速度,并转化为流量值。
PEF的单位通常是升/分钟或者升/秒。
在进行呼气峰值流量及其变异率检查时,需要注意以下几个要点:1.适当的准备:在进行呼气峰值流量及其变异率检查之前,患者应该避免吃饱或饮酒,因为这些因素可能会影响呼吸。
此外,患者应该遵循医生的指示,停用可能影响呼气流量的药物,如支气管扩张剂等。
2.呼气力量的控制:在测量呼气峰值流量之前,患者应该学会正确地使用峰流量计。
他们需要用最大的力量进行呼气,直到将空气完全呼出为止。
医生应该进行必要的教育和指导,以确保患者正确掌握使用技巧。
3.测量方法的选择:目前有两种主要的测量方法可供选择,即预测值法和个体最大值法。
预测值法是根据人群的特点和病史等信息,通过计算得出预期的呼气峰值流量值。
而个体最大值法是通过多次测量得到患者自身最大的呼气峰值流量值。
根据不同的研究结果,医生可选择合适的测量方法。
4.变异率的计算:在呼气峰值流量及其变异率检查中,除了测量PEF的数值外,还需要计算其变异率。
变异率是指同一患者在不同时间点测量到的PEF值之间的差异。
通常,变异率大于20%被认为存在异常。
变异率的计算可以帮助医生判断患者的呼吸状况是否稳定,并辅助诊断呼吸系统疾病。
5.结果的解读与判断:在呼气峰值流量及其变异率检查中,医生需要结合患者的病史、体格检查和其他辅助检查结果进行综合判断。
通过分析PEF和变异率的数值,可以了解患者的呼吸功能是否正常,以及是否存在与呼吸系统相关的疾病。

肺功能检查指南——第一部分:概述及一般要求郑劲平1、高怡1、宋元林2、孙兴国3、蒋雷服4、王惠妩5、李琦6、阙呈立7、韩江娜8、赵桂华9、杨文兰10、周明娟11、赵海涛12、梁斌苗13、刘志军14、汪涛15、谢燕清1中华医学会呼吸病学分会肺功能专业组1广州医科大学附属第一医院广州呼吸疾病研究所(呼吸疾病国家重点实验室、呼吸疾病国家临床医学研究中心),2复旦大学附属中山医院呼吸科,3国家心血管病中心心肺功能检测中心,4 江苏省人民医院,5新疆医科大学第一附属医院,6 北京结核病胸部肿瘤研究所,7北京大学第一医院,8 北京协和医院,9河南省人民医院,10上海肺科医院,11广东省中医院,12沈阳军区总医院,13四川大学华西医院,14中南大学湘雅第二医院,15 华中科技大学同济医院通讯作者:郑劲平()、高怡()。
广州医科大学附属第一医院广州呼吸疾病研究所(呼吸疾病国家重点实验室、呼吸疾病国家临床医学研究中心)广州510120一、概述呼吸生理功能研究的迅速进展是近代医学科学的重要成就之一。
疾病诊断从病理诊断、病因诊断进一步深入至机体器官、组织的功能诊断,因而更趋完善。
胸部X线影像、电子计算机断层扫描(CT)、呼吸组织病理及免疫组化等检查反映的是静态的组织学改变,而呼吸生理却是研究活体动态的功能学改变。
生理功能的维护与修复是疾病诊治的重要环节。
肺功能检查是运用呼吸生理知识和现代检查技术来了解和探索人体呼吸系统功能状态的检查,临床上常用的检查包括肺容积检查、肺量计检查、支气管舒张试验、支气管激发试验、肺弥散功能检查、气道阻力检查、运动心肺功能检查等方法。
肺功能检查是临床上对胸肺疾病诊断、严重程度评估、治疗效果和预后评估的重要检查内容,目前已广泛应用于呼吸内科、外科、麻醉科、儿科、流行病学、潜水及航天医学等领域。
二、肺功能检查在我国的发展历程在我国,呼吸功能检查的研究与临床应用已有70多年历史。
1939年,蔡翘等首先报告大学生及中学生肺活量的测定。


肺功能检查操作规范肺功能检查操作规范-3000字在医学领域中,肺功能检查是一项常见的检查方法,用于评估患者肺部功能的状态。
这项检查可以帮助医生判断患者是否存在肺功能障碍,进而指导临床治疗方案。
为了确保检查结果的准确性和安全性,医务人员需要按照规范操作进行肺功能检查。
本文将详细介绍肺功能检查的操作规范。
首先,在进行肺功能检查之前,医务人员需要事先了解患者的病史和主诉,包括患者是否有呼吸系统疾病,是否有过敏史及用药情况等。
同时,医务人员还需了解患者的年龄、性别和体格指标,以便更好地判断检查结果的临床意义。
接下来,医务人员需要引导患者保持平静和放松。
肺功能检查通常需要合作患者主动参与,因此在检查的过程中,医务人员需要与患者进行充分的沟通和交流,帮助患者理解检查的目的和过程,并解答患者可能存在的疑问和担忧,从而缓解患者的紧张情绪。
在操作肺功能检查仪器之前,医务人员需要对仪器进行仔细检查和调试,确保仪器正常工作并保持良好的技术性能。
此外,医务人员还需确认仪器的漏气情况,以免因漏气导致检查结果的不准确。
如果发现仪器存在故障或异常,应立即进行维修或更换。
在进行肺功能检查时,医务人员需要根据患者的具体情况选择适当的检查方法。
肺功能检查包括呼气流量-容积曲线(FVC)检查、弥散功能检查(DLCO)等。
对于不同的检查方法,医务人员需要根据具体仪器的操作指南进行正确操作。
对于需要使用特殊器械和配件的检查方法,医务人员需要事先检查其可用性和完整性,确保仪器和配件的正常使用。
在进行肺功能检查的过程中,医务人员需要耐心和细心地观察患者的状态。
患者的体位、呼吸频率和深度等因素都会影响检查结果的准确性。
因此,在操作过程中,医务人员需要不断监测患者的呼吸情况,确保患者能够按照要求配合完成检查。
如果发现患者存在一些不利于检查的因素,如呼吸困难、咳嗽等,应及时采取相应的措施,以保证检查的顺利进行。
在检查结束后,医务人员需要对检查结果进行评估和分析。

2022肺功能检查技术规范:脉冲振荡技术检查(全文)脉冲振荡(IOS )检查技术是一种基于强迫振荡技术的测量呼吸阻力的方法,检查过程中患者仅需自然平静呼吸,操作简便,适用人群广泛,提供呼吸生理参数丰富。
为促进IOS检查在我国的规范化应用和推广,本文结合了国内外相关研究报道并参照国外指南建议,对IOS检查规范的制定背景、适应证和禁忌证、仪器校准、检查方法和标准操作流程、可接受测试和重复性等质量控制要求、各检查指标及图形含义、检查结果解读、预计值及正常值参考范围、报告格式模板以及在评估气道通畅性、气道可逆性及反应性、小气道功能及新兴研究等方面的临床应用等进行了详细的介绍,对相关诊断和评估阈值给予了建议。
脉冲振荡(impulse oscillometry , IOS )检查技术是一种无创、非用力依赖的测量气道阻力等呼吸系统力学特性的方法。
其检查原理基于强迫振荡技术(force impulse oscillometry , FOT ),即在自然平静呼吸过程中给呼吸系统外加振荡波(压力信号),并测量呼吸系统在该振荡压力信号下产生的对应流量变化,振荡压力与流量的比值即为呼吸系统阻抗[L2]。
1956年FOT被首次应用于呼吸阻抗的测量13】,随着技术的不断改进,先后发展出单频正弦信号、多频信号、伪随机信号、矩形脉冲信号等振荡技术14 5 ],其中使用矩形脉冲信号并经傅里叶转换为不同频率正弦波的FOT测量即为IOS检查。
IOS法测量气道阻力的过程中受检者仅需平静呼吸,无需用力或浅快等呼吸动作,且仪器构造简单,无需体积庞大的体描箱,因此其适用人群广泛,尤其适用于无法完成肺量计检查等传统肺功能检查的受检者,如老年人、儿童及重症患者等,且提供丰富的呼吸生理指标(黏性阻力、弹性阻力和惯性阻力)可更深入掌握呼吸疾病的功能变化,具有良好的应用前旦IOS检查在我国应用已有20余年,相关的研究报道已超300篇[6], 但因一直缺乏技术规范的指导,部分研究质量欠佳,研究结果的可靠性和可比性堪忧,也影响了其在临床上的应用推广。
儿童肺功能系列指南(二):肺容积和通气功能(完整版)肺通气功能检查又称肺量计检测,是肺功能检查中最常用的一种方式。
肺量计一般分为2种[1,2,3,4],一种是容积型,一种是流量型。
前一种也称之为直接描记法,后一种又称之为间接描记法,其通过开放的管路可同步测定流量和容积(流量对时间的积分为容积)。
因流量型体积小,操作简便,故为目前常用。
在讨论通气功能前,先讨论肺容积。
1 肺容积肺容积反映的是肺内气体量的多少,在呼吸周期中,其大小随胸廓的扩张、收缩及呼吸肌肉的运动而改变,其变化幅度主要与呼吸深度有关。
肺容积是肺通气和换气功能的基础,容积的减少将导致患儿所需通气量的减少,影响呼吸功能。
肺容积(图1)主要包括4种基础肺容积(lung volume)[3]及4种基础肺容量。
基础肺容积:(1)潮气容积(VT)指平静呼吸时,每次吸入或呼出的气量;(2)补吸气容积(IRV),平静吸气后再用力吸入的最大气量;(3)补呼气容积(ERV),平静呼气后再用力呼出的最大气量;(4)残气容积(RV),补呼气后肺内不能呼出的残留气量。
图1肺容积Figure 1Lung capacity由2个或2个以上的基础肺容积组成基础肺容量,包括:(1)深吸气量(IC),指平静呼气后所能吸入的最大气量(VT+IRV);(2)肺活量,最大吸气后所能呼出的最大气量(IC+ERV或VT+IRV+ERV),若不讲求速度的称为慢肺活量(又称最大肺活量,VCmax),而用力快速呼气所得的肺活量称之为用力肺活量(FVC)或时间肺活量,正常情况下二者相等,有阻塞性通气功能障碍时(尤其存在气体陷闭时)前者大于后者;(3)功能残气量(FRC),指平静呼气后肺内所含气量(ERV+RV);(4)肺总量(TLC)指深吸气后肺内所含有的总气量(肺活量+RV)通过肺量计所测的肺容积不包括RV,由此也不包含与之相关的FRC 和TLC。
RV需体积描记法或气体稀释法进行测定。
肺功能检查报告篇1肺功能障碍分为通气功能障碍和换气功能障碍。
两种皆采用基于占正常预计值百分比的三级分类法:其中通气功能障碍分为阻塞性、限制性、混合性三种基本类型。
阻塞性通气功能障碍:气流呼出和/或吸入受限引起的病理生理状态。
FEV1 /FVC% pred < 92% 是阻塞性通气功能障碍的基本诊断标准;限制性通气功能障碍:肺扩张和/或回缩受限引起的病理生理状态。
FVC占正常预计值百分比( FVC% pred) < 80% 作为限制性通气功能障碍的定性诊断标准;混合性通气功能障碍:同时存在阻塞性和限制性通气功能障碍,即 FEV1 /FVC% pred < 92% 、FVC% pred < 80% ,VC、TLC、FRC、RV 下降具有重要辅助诊断价值。
肺功能检查报告篇2用力肺活量(呼气)FVC也有称时间肺活量,是指最大吸气后,尽力尽快呼气所能呼出的最大气量。
一秒用力呼气容积FEV1最大深吸气后做用力呼气,第一秒呼出的气体的容积为一秒用力呼气量,反映气道的阻塞程度。
一秒率FEV1/FVC临床上一般认为,在阻塞性通气障碍早期,FEV1首先降低,而FVC不降低,此时应用FEV1/FVC可较敏感地反映早期气流的阻塞,FEV1/FVC小于下限值则有慢阻肺高风险。
呼气峰值流量PEF是指在最大用力呼气过程中,呼出气体流量的瞬间最大值,临床上常用检测气道阻塞的指标。
吸气峰值流量PIF是指在最大用力吸气过程中,吸入气体流量的瞬间最大值,与MIP呈线性相关。
最大呼气压力MEP最大呼气压力的大小体现呼气肌力量,当MEP<60cmH2O时,说明患者无法通过咳嗽有效清除痰液。
最大吸气压MIP最大吸气压力高低代表吸气肌所能举起的重量大小。
当MIP绝对值<30%正常预计值时,易出现呼吸衰竭。
最大呼气中段流量MMEF也可以表示为MMEF75/25或FEF25%~75%,表示用力呼出25%~75%肺活量时的平均呼气流速。
最大自主通气量MVV表示1分钟内的最大通气量。
【基层常见疾病诊疗指南】常规肺功能检查基层指南(完整版)一、概述呼吸系统疾病常见、多发、危害重大,是影响我国人民健康的主要疾病之一。
我国呼吸系统疾病总体存在诊断不足和治疗不足的情况,而肺功能检查作为最常用的一项筛查和诊断技术,在我国的开展并不平衡,特别是在基层普及率不高,存在较为突出的问题。
随着我国对呼吸疾病诊治的重视和未来呼吸慢性病管理的重心下移和关口前移,提高基层医务人员对呼吸慢性病的筛查和诊断水平,有必要根据社区的实际情况,制定切实可行的基层版肺功能指南,向基层医师普及肺功能的基本操作和质控,强化基层对基本的肺功能检查的意义和使用方法的掌握。
肺功能是呼吸系统通气和换气等功能的总称,可运用特定的手段和仪器对受试者的呼吸功能进行检测和评价。
临床常用技术包括:肺通气功能检查(肺量计检查)、肺弥散功能检查、支气管激发试验、支气管舒张试验、气道阻力检查、运动心肺功能检查等,其中以肺通气功能检查最为常用,即本指南所叙述的常规肺通气功能检查。
支气管舒张试验在通气功能检查的基础上比较吸入支气管舒张剂前后的通气功能指标变化,也是基层医疗机构最为常用和简单易行的检查之一,本指南也对此进行介绍。
肺功能检查是呼吸系统疾病诊断、鉴别诊断、严重程度评估、疗效评估以及疾病随访的重要工具。
呼吸病学的发展,尤其是气道疾病防治的发展,离不开呼吸生理学与肺功能的检查。
考虑到肺功能正常值的更新和新技术的应用,近几年来中华医学会呼吸病学分会肺功能专业组以及儿科学分会呼吸学组肺功能协作组等已经分别牵头制定了我国成人和儿童的肺功能检查系列指南[1,2,3,4,5,6,7,8,9,10,11,12,13,14,15],为推动呼吸病学的发展奠定了坚实的基础。
随着慢性病管理的普及,肺功能检查在基层的推广和应用越来越重要。
全国最新流行病学统计资料显示,支气管哮喘(哮喘)的患病率为1.24%[16],40岁以上人群慢性阻塞性肺疾病(慢阻肺)患病率为13.7%[17],提示慢性气道疾病尤其是慢阻肺已经成为制约民众健康的主要慢性病之一。
肺功能检查指南(第二部分)––肺量计检查肺量计检查是肺功能检查中最常用的方法,采用肺量计测量呼吸容积和流量,两者可通过呼吸时间的微分或积分相互转换。
肺量计分为两种[1,2,3,4,5,6]:容积型肺量计通过密闭系统直接测量呼吸气体的容积,直观易懂,但仪器体积大,易于交叉感染,且呼吸阻力高,测定参数少;流量型肺量计则测量气体流量,呼吸阻力低,操作简单,体积小,清洁和维护方便,已逐渐取代容量型肺量计[4,5,6,7]。
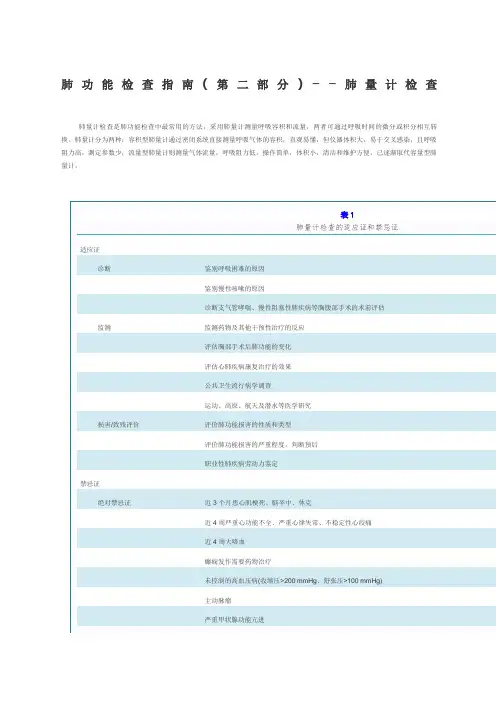
三、肺量计的仪器标准(一)肺量计技术标准[1,4,5]见表2。
1.测试环境的校准:由于气体容积受环境温度、压力、湿度等因素的影响而变化,故肺量计检查时需将测试环境校准为生理条件,即正常体温(37 ℃)、标准大气压(760 mmHg,1 mmHg=0.133 kPa)及饱和水蒸气状态(BTPS)[6,8,9,10]。
若仪器已内置温度计和压力计,需确认其可靠性。
2.肺量计校准:是对实际测量值与理论值之间的误差进行校准。
用于校准肺量计的校准仪,常称为定标筒,须精确到总量程的±0.5%。
校准时应确保肺量计与定标筒的连接无漏气、无阻塞。
若校准超出范围应及时查找原因,必要时请专业人员检修。
关键措施见表3[1]。
容量计的质量控制:①每天检查是否漏气:封闭容量计的出口,给予≥3.0 cmH2O(1 cmH2O =0.098 kPa)的持续正压,若1 min 后容积减少>30 ml 则存在漏气。
②每天用定标筒检查容积精确度,误差应≤±3%。
③每个季度检查容积线性,方法有2种[4,10],一种以1 L 容积递增,连续注入肺量计,如0~1、1~2、2~3、……、7~8 L ;另一种初始容积以1 L 递增,以3 L 容积分次注入肺量计,如0~3、1~4、2~5、3~6、4~7和5~8 L 。
比较相应的累积容积与实测容积的差异,若误差均符合容积精确性要求,则其容积线性可接受。
流量计的质量控制[10]:①校准:每次启动流量计均需经定标筒校准,误差应≤±3%,校准后可获得一个校准系数。
流量计检查的结果是以传感器计量的数值乘以校准系数所得的。
②校准验证:每天都应用定标筒在0.5~12.0 L/s 范围内以不同流量进行校准验证,至少操作3次,误差应≤±3%。
③线性验证:每周还需以低、中、高3种不同的流量(0.5~1.5、1.5~5.0和5.0~12.0 L/s)进行流量线性验证,每种流量至少操作3次,每种流量对应的容积误差均应≤±3%。
标准呼吸模拟器校准:某些肺功能实验室和厂家还会采用微机控制的气泵,称为标准呼吸模拟器,产生多种标准波形(如ATS 的24个FVC 波形和26个PEF 波形)的气流,气流通过肺量计,对比肺量计的测量值与模拟器的标准值之间的差异,即为肺量计的误差。
我国的肺功能仪校准规范推荐定期用标准呼吸模拟器对肺功能仪进行质量检测[11],并可获得权威机构签发的证书。
1.检查前应详细询问受试者的病史,判断肺量计检查的适应证,排除禁忌证,并了解受试者的用药情况。
2.准确测量身高和体重:详见肺功能指南第一部分[12]。
3.体位:取坐位,测试时应挺胸坐直不靠椅背,双脚着地不翘腿,头保持自然水平或稍微上仰,勿低头弯腰俯身。
正确的坐姿有助于受试者获得最大的呼吸量。
若采用站位或卧位,应在报告中说明。
4.检查动作的练习:检查前应先向受试者介绍及演示检查动作,并指导受试者进行练习。
也可播放演示录像[13],有助于受试者更快地掌握动作要领。
肺量计检查主要包括慢肺活量、用力肺活量及最大自主通气量3部分内容,其中慢肺活量检查将在肺容量检查部分详细介绍,本章主要介绍用力肺活量和最大自主通气量检查。
(一)FVCFVC 是指最大吸气至肺总量(TLC)位后,做最大努力、最快速度的呼气,直至残气量(RV)位所呼出的气量。
用力呼气时单位时间内所呼出的气量又称为时间肺活量。
1.检查程序分为4个阶段。
图1FVC检查的程序2.测试曲线和指标:容积-时间曲线(V-T曲线)是呼气时间与容积变化的关系曲线(图2)。
流量-容积曲线(F-V曲线)是呼吸气体流量随肺容积变化的关系曲线。
曲线形状和指标大小取决于呼气力量、胸肺弹性、肺容积及气道阻力对呼气流量的综合影响。
在F-V曲线的起始部分,呼气肌的长度最长,收缩力最大,流量也最大,图形上表现为流量迅速增至峰值,其值与受试者的努力程度有关,故称为用力依赖部分。
在曲线的终末部分,呼吸肌长度显著缩短,收缩力显著降低,呼气流量与用力无关,流量的大小与小气道的通畅程度密切相关,故称为非用力依赖部分。
T-V曲线和F-V曲线上的常用指标[14,15]:(1)FVC:指完全吸气至TLC位后以最大的努力、最快的速度做呼气,直至残气量位的全部肺容积。
在正常情况下,VC与FVC相等。
但在气流阻塞的情况下,用力呼气可致气道陷闭,VC可略大于FVC。
(2)t秒用力呼气容积(FEVt):指完全吸气至TLC位后在t秒以内的快速用力呼气量。
按呼气时间,可分为FEV0.5、FEV0.75、FEV1、FEV3和FEV6等指标,分别表示完全吸气后在0.5、0.75、1、3、6 s的用力呼气量。
(3)一秒率(FEV1/FVC ):是FEV1与FVC的比值,常用百分数(%)表示,是判断气流阻塞的主要指标。
气流阻塞时,给予充足的呼气时间,受试者可充分呼出气体,FVC可基本正常或轻度下降,但呼气速度减慢,FEV1/FVC下降;随着阻塞程度的加重,FEV1/FVC 进一步下降;当严重气流阻塞时,受试者难以完成充分呼气,FVC也明显下降,FEV1/FVC反而有所升高。
因此FEV1/FVC 可反映气流阻塞的存在,但不能准确反映阻塞的程度。
在严重气流阻塞的情况下,受试者充分完成FVC的时间显著延长,甚至达到20、30 s以上,但受试者难以耐受呼气时间过长,甚或晕厥,因此推荐以FEV1/ VC、FEV1/ FEV6取代一秒率来评价气流阻塞。
其他情况不宜使用,否则易致误诊[14]。
(4)最大呼气中期流量(MMEF):指用力呼出气量为25%~75%肺活量间的平均呼气流量,亦可表示为FEF25%~75%FVC非用力依赖部分,流量受小气道直径所影响,流量下降反映小气道的阻塞。
(5)呼气峰值流量(PEF):是指用力呼气时的最高气体流量,是反映气道通畅性及呼吸肌肉力量的一个重要指标。
(6)用力呼出x%肺活量时的瞬间呼气流量(FEFx%)。
根据呼出肺活量的百分率不同,可衍生出FEF25%、FEF50%、FEF75%,分别表示用力呼出25%、50%、75%肺活量时的瞬间呼气流量,单位是L/s。
图2图3流量-容积曲线及常用指标3.FVC检查的质量控制标准:(1)呼气起始标准:呼气起始无犹豫,有爆发力,F-V曲线显示PEF尖峰出现。
外推容积(EV)应小于FVC的5%或0.150 L(取较大值)。
EV是呼气时间零点开始前所呼出的气体容积。
时间零点由外推法[4]来确定。
呼气爆发力越强,时间零点出现越早,EV亦越少;而呼气爆发力不足时,EV则较大。
(2)呼气结束标准:①受试者不能或不应继续呼气。
尽管应鼓励受试者呼气至最大限度,但当受试者出现不适或晕厥,应立即停止试验,并保护受试者避免摔倒。
②呼气时间≥3 s(10岁以下儿童)或≥6 s(10岁以上受试者),或T-V曲线显示呼气平台出现(容积变化<0.025 L)持续1 s以上。
(3)可接受的呼气标准:①达到满意的试验开始标准;②呼气第1秒无咳嗽,曲线平滑,其后亦无影响结果的咳嗽;③达到满意的试验结束标准;④没有声门关闭;⑤没有漏气;⑥牙齿或舌头无堵塞咬口器;⑦呼气期间没有再吸气。
一条有用的曲线仅需符合以上①和②两个条件,但可接受的曲线必须符合以上全部条件。
(4)可重复性:在3次可接受的测试中,FVC和FEV1的最佳值与次佳值之间的差异应≤0.150 L。
若FVC≤1.000 L,则差异应≤0.100 L。
多次测试时可作F-V曲线和T-V曲线的重叠打印,如曲线重叠,说明测试的重复性佳;反之,则重复性不理想,这对重复性的评判甚有帮助。
不可接受的测试在评价重复性之前应剔除,且不能用于判定最大值。
若3次测试均未达标准,则应再测试,但通常不超过8次。
气道反应性较高者,多次重复用力呼吸可诱发气道痉挛,呼吸容积和流量递次减少而无法重复,应在报告中说明。
依检查的质量,可分为5个等级(表4)。
呼气时间零点和外推容积4.FVC和时间肺活量检查结果的选择(图5):FVC和FEV1均取所有符合可接受标准的测试中的最大值,可来自不同的测试。
FVC与FEV1总和最大的曲线为最佳测试曲线。
MMEF、FEF50%、FEF75%等指标均从最佳测试曲线上取值[9]。
图5用力肺活量检查结果的选择(二)最大自主通气量(MVV)MVV:是指1 min内以尽可能快的速度和尽可能深的幅度重复最大自主努力呼吸所得到的通气量,即潮气量与呼吸频率的乘积。
MVV的大小与呼吸肌力量、胸廓弹性、肺组织弹性和气道阻力均相关,是一项综合评价肺通气功能储备量的指标。
1.MVV检查的程序:平静呼吸4~5次,待呼气容量基线平稳后,以最大呼吸幅度、最快呼吸速度持续重复呼吸12 s或15 s。
休息5~10 min后重复第2次检查。
2.MVV的测试曲线和质量控制:MVV的V-T曲线可直观地反映呼吸的速度和深度。
正常人呼吸频率为60~120次/min,所测得的MVV值差异小[16]。
一般测定的呼吸频率宜在60次/min以上,理想频率为90~110次/min[1],每次呼吸的容量约为50%~60%肺活量。
至少进行2次可接受的测试,误差应<8%[2]。
某些气道反应性明显增高者在努力呼吸过程中可出现咳嗽或气道痉挛,应在报告中说明。
图6最大自主通气量的V-T曲线3.MVV检查结果的选择:选择呼吸幅度基本一致、呼吸速度均匀的曲线。
将12 s或15 s的通气量乘以5或4,即为MVV。
重复测试应当选取MVV的最大值进行报告。
MVV与FEV1呈良好的线性相关关系,故临床上可用FEV1换算MVV。
不同研究的换算公式不全相同,但结果差别不大。
常用的公式有:MVV(L/min)=FEV1(L)×35。
六、肺量计检查结果的评价肺量计检查的指标众多,单纯报告某项指标的正常或下降并无价值,应结合受试者的临床资料进行综合评价,不仅要判断肺通气功能是否障碍,还应判断障碍的部位、性质及程度等。
(一)参考值与正常范围肺功能的参考值受多种因素影响,如年龄、身高、体重、性别、种族、体力活动或工种、生存环境、吸烟等,应尽量选取相似人群的参考值方程。
可参考穆魁津和刘世琬[17]编著的《全国肺功能正常值汇编》。
如选用国外参考值,应加用矫正系数[18]。