脊柱的类型和常见影像学表现及诊断
- 格式:ppt
- 大小:12.43 MB
- 文档页数:76


脊柱X线检查报告详解脊柱X线检查是一种常见的医学影像检查方法,通过X射线的透视影像来观察和评估脊柱的结构、形态和功能。
下面我们将详细解读脊柱X线检查报告,以帮助您更好地理解和掌握相关知识。
1. 检查项目:脊柱X线检查通常包括正侧位、位位及斜位等多个角度的拍片,这样可以从不同的角度观察脊柱的各个部分。
在报告中会明确标注所拍摄的角度和部位。
2. 脊柱结构:报告中会对每个部位的脊柱结构进行描述,比如颈椎、胸椎和腰椎等。
通常会注明每个椎段的骨质情况、椎间隙的宽度、椎体的高度和形态等。
此外,还会观察脊柱的弯曲情况,如生理性曲度和病理性曲度等。
3. 椎间盘:椎间盘是连接脊柱椎体的软骨结构,在报告中会单独描述各个椎间盘的状况。
包括椎间盘的高度、骨刺和退变的情况。
退变可能表现为椎间盘变薄、骨刺的形成等,这些退变可能会对周围神经和血管造成压迫和疼痛。
4. 椎间孔和神经根管:报告会详细描述椎间孔和神经根管的情况,这是神经根从椎间孔通过的通道。
报告会观察椎间孔的宽度、神经根管的形态和是否存在骨刺等。
如果椎间孔狭窄或有骨刺影响到神经根,可能会引起神经根的受压和疼痛症状。
5. 脊柱骨折和畸形:如果有脊柱骨折或畸形,报告中会明确描述其位置、程度和类型。
骨折或畸形可能是外伤、骨质疏松或先天性畸形所致,需要根据具体情况制定相应的治疗方案。
6. 附加发现:除了描述脊柱结构和椎间盘等主要部分之外,报告中可能还会提及一些附加的发现。
这些发现可能与脊柱问题有关,也可能是其他病理改变,需要结合临床情况综合分析。
需要注意的是,脊柱X线检查仅仅是一种影像检查方法,它可以提供重要的脊柱结构和异常情况的信息,但结果需要与其他临床检查数据结合进行综合分析和判断,最终做出准确的诊断。
因此,如果您有任何疑问或需要进一步解读报告,请及时咨询专业的医生。
正文到此结束,希望对您理解脊柱X线检查报告有所帮助。
如有任何问题或需要详细了解,请与专业医生进行沟通。



常见脊柱MRI的异常征象及临床意义xxxx人民医院骨科xxMRI是脊柱脊髓疾病非常灵敏的检查方法,临床应用广泛,现收集了八种常见脊柱的MRI异常征象,就其MRI表现及临床意义分述如下:(一)Romanus病灶(又称椎角炎或椎缘炎)Romanus病灶是由Romanus 和Yden于1952年率先提出并命名的,是AS常见的MRI表现,其病理基础是发生于前后纵韧带在椎体和纤维环交界区附着点处的炎症所致的骨髓水肿和随后发生的一系列修复反应,发生在椎体四角中的一角或多角,呈边界清楚的三角形或圆形,不累及整个终板,影像学上可分为急性和慢性病变。
(1)急性Romanus病灶:急性炎症表现为韧带附着点周围的骨髓水肿,在T1WI上呈低或略低信号,在T2FS及STIR上呈高信号。
增强造影后脂肪抑制T1WI相应区域明显强化。
(2)慢性Romanus病灶:可因脂肪沉积,在T1WI、T2WI均为高信号,T2FS及STIR呈低信号,或因骨质硬化于T1WI、T2WI均为低信号(此时X片或CT上表现为椎角密度增高,成为亮角征)。
Romanus病灶可导致椎体前方韧带骨赘形成,并可使两个邻近椎体间形成骨桥。
是晚期AS特征性改变。
Romanus病灶常见于AS,亦可以出现于脊柱退行变患者,甚至无任何症状的患者,但AS患者发生率明显高于机械性腰痛患者,且为多发病灶,好发生于胸腰椎交界处,而机械性腰腿痛患者Romanus病灶常为单发,且好发生于下腰椎,并且随年龄增加而发生率高。
脊柱各段中,以下胸椎的Romanus病灶有相对较高的诊断意义,急性Romanus病灶的诊断意义高于慢性Romanus病灶,以脊柱急性Romanus诊断中轴SPA时有较高的特异性,但以脊柱Romanus病灶诊断中轴SPA时的敏感性及阳性似然比尙不足以将之定为诊断标准,下胸段的急性Romanus病灶对SPA有一定的提示作用。
有报道Romanus病灶≥2个作为标准,其诊断AS的敏感性为52.9%(),特异性为94.1%(),当Romanus病灶≥3个作为标准,诊断AS的敏感性为43.1%(),特异性为98.0%(),所以Romanus病灶对脊柱关节炎不足以定为标准,但当Romanus病灶数≥2个时,诊断SPA有较高的特异性。


脊柱侧弯影像学诊断标准1. 引言1.1 背景介绍脊柱侧弯是一种常见的脊柱畸形疾病,其主要特征是脊柱在冠状面上呈现侧弯的状态。
这种疾病在青少年中尤为常见,特别是女性患者。
脊柱侧弯不仅会影响患者的外观,还会导致身体不平衡、肌肉劳损、脊柱关节痛等一系列问题。
及早发现和诊断脊柱侧弯对于预防并治疗其后果具有重要意义。
目前,影像学诊断在脊柱侧弯的诊断中起着至关重要的作用。
通过X线片、磁共振成像(MRI)以及计算机断层扫描(CT)等影像学方法,医生可以准确地评估脊柱的结构和变形情况,从而帮助确定脊柱侧弯的严重程度和类型。
深入了解脊柱侧弯的影像学诊断标准和评估方法对于提高诊断准确性、选择合适的治疗方案具有重要意义。
1.2 研究目的研究目的是为了探讨脊柱侧弯影像学诊断标准的制定和应用,为临床医生提供更准确的诊断依据和治疗方案。
通过对脊柱侧弯的定义、常见的影像学表现以及影像学诊断标准的系统整理和分析,可以为临床实践提供更加科学的指导。
我们还将对影像学评估方法进行探讨,以及指出影像学诊断的局限性,为临床医生提供全面的认识和应对策略。
通过本研究的开展,希望能够进一步完善脊柱侧弯的影像学诊断标准,提高诊断的准确性和精准度,为患者的治疗和康复提供更好的支持和指导。
也为未来对脊柱侧弯影像学诊断的研究方向提供参考和借鉴,推动学科的进步和发展。
2. 正文2.1 脊柱侧弯的定义脊柱侧弯是一种常见的脊柱畸形,其特征为脊柱在冠状面(身体正面)呈现侧向曲度。
正常的脊柱在冠状面上应该是直的,但脊柱侧弯则呈现出一种C形或S形的曲度。
脊柱侧弯通常发生在青少年期,女性患病率高于男性。
脊柱侧弯会导致脊柱的旋转和骨盆的不对称,可能引起身体不平衡、肌肉疼痛和呼吸受限等问题。
脊柱侧弯的严重程度可以通过角度来描述,一般来说,超过10度的脊柱侧弯被视为异常。
脊柱侧弯可以分为结构性侧弯和功能性侧弯,结构性侧弯是由脊柱本身的异常引起的,而功能性侧弯则是由其他因素(如肌肉不平衡)引起的暂时性曲度。

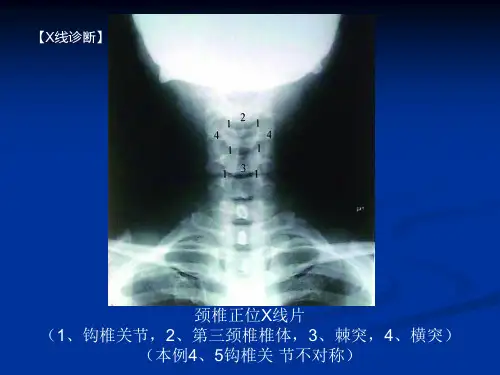


脊椎的影像学总结概述:1、椎体:呈方形或长方形, 外为骨皮质,内为骨松质,应注意其形状、轮廓、密度及有无脱位等。
2、附件:包括椎弓根、椎板、横突、棘突及上下关节突等。
3、椎间隙:为椎间盘组成,椎间盘包括髓核、纤维环及软骨板。
椎间盘富有弹性,起缓冲作用。
X 线表现为两椎体间的低密度影。
4、椎旁软组织:颈前软组织,胸椎双侧的胸膜反折线及腰椎双侧的腰大肌影。
5.生理曲度:颈、腰向前,胸、骶向后。
一、脊柱骨折【影像学表现】X线表现①?椎第?椎体呈楔形改变,②骨皮质断裂、皱折,可见横形不规则线状致密带。
③有时椎体前上方可见分离的骨碎片,严峻时常并发脊椎后突成角、侧移,乃至发生椎体错位。
④临近椎间隙未见变窄,其余?椎各椎体未见骨折及滑脱,椎间隙等宽,未见变窄。
⑤常并发棘间韧带撕裂,使棘突间隙增宽,也可并发棘突撕脱骨折,横突也可发生骨折(书写报告时注意强调椎体形态及密度的改变,同时应注意观察椎间隙及椎旁软组织等改变,以便与椎体结核及转移瘤等辨别。
)特殊:齿状突骨皮质断裂,向?侧移位,齿状突与环椎侧块关节间隙失对称,?侧明显变窄,较对侧狭小约5mm。
齿状突骨折、环枢椎关节脱位。
CT:重点是观察骨折对脊髓和神经根的影响,了解有无骨折片突入椎管和骨折移位对脊髓的压迫情形。
①骨折的椎体内出现横行,纵行,斜行,丫行等形态的骨折线,重者呈崩裂状,表现为多数长短不等骨折线,使椎体割裂成大小不等骨块,如椎体后缘骨折。
②注意在椎管内有无游离的骨折块,其大小,形态及位置和对脊髓的压迫情形。
③椎体紧缩骨折常归并上下关节突,横突,椎弓根及棘突骨折和椎间小关节脱位。
轻微附件骨折X线片显示不清,CT检查可明确诊断。
MRI:在脊柱外伤,MRI可用以观察椎体骨折,椎间盘突出和韧带撕裂。
同时还能够观察脊髓挫裂伤和脊髓受压等,有较高的诊断价值。
①对X线平片及CT不能发觉,而MRI检查能够发觉的骨折,称为隐性骨折,隐性骨折即骨小梁骨折,可表现为隐性骨折线和骨髓水肿,出血,无骨皮质中断。