内科护理学课-肝硬化
- 格式:ppt
- 大小:13.09 MB
- 文档页数:64


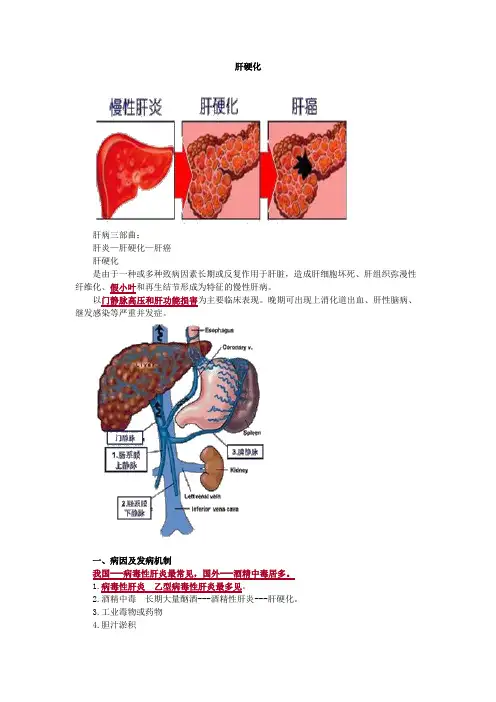
肝硬化肝病三部曲:肝炎—肝硬化—肝癌肝硬化是由于一种或多种致病因素长期或反复作用于肝脏,造成肝细胞坏死、肝组织弥漫性纤维化、假小叶和再生结节形成为特征的慢性肝病。
以门静脉高压和肝功能损害为主要临床表现。
晚期可出现上消化道出血、肝性脑病、继发感染等严重并发症。
一、病因及发病机制我国---病毒性肝炎最常见,国外---酒精中毒居多。
1.病毒性肝炎乙型病毒性肝炎最多见。
2.酒精中毒长期大量酗酒---酒精性肝炎---肝硬化。
3.工业毒物或药物4.胆汁淤积5.循环障碍慢性充血性心力衰竭等。
6.遗传和代谢障碍7.营养障碍8.血吸虫病9.免疫紊乱10.其他:营养障碍、血吸虫病等。
肝硬化的临床表现(一)代偿期早期以乏力、食欲减退较为突出,可伴有上腹部不适、腹胀、恶心、腹泻、厌油腻等,症状经休息或治疗可缓解。
肝脏轻度肿大,质偏硬,可有轻度压痛,脾脏轻、中度肿大。
肝功能正常或轻度异常。
(二)失代偿期主要为肝功能减退和门静脉高压引起的表现。
1.肝功能减退的临床表现(1)全身症状:消瘦、乏力,面色灰暗无光泽,皮肤干而粗糙,常有不规则低热及水肿。
(2)消化道症状:食欲明显减退,甚至厌食,进食后感上腹饱胀不适、恶心、呕吐等。
稍进油腻食物即可引起腹泻。
少数可有中或重度黄疸,提示肝细胞有进行性或广泛坏死。
(3)出血倾向和贫血:可有鼻出血、牙龈出血、皮肤紫癜等。
原因:肝脏合成凝血因子减少。
脾功能亢进和毛细血管脆性增加。
(4)内分泌失调:⑤肝功能减退时---醛固酮及抗利尿激素灭活作用减弱---钠水潴留、水肿,促进和加重腹水的形成。
⑥肾上腺皮质功能减退,表现为面部和其他暴露部位皮肤色素沉着。
2.门静脉高压的临床表现门脉高压症的三大临床表现是脾大、侧支循环建立与开放、腹水。
(1)脾大、脾功能亢进:晚期脾大常出现白细胞、红细胞、血小板计数的减少,称为脾功能亢进。
(2)侧支循环建立与开放:①食管和胃底静脉曲张---常因恶心、呕吐、剧烈咳嗽等使腹腔压力增高,或因粗糙坚硬食物机械损伤,或因胃酸反流腐蚀损伤时---曲张静脉破裂出血---呕血和黑便,严重者可有周围循环衰竭的表现。



消化系统疾病病人的护理讲稿第六节肝硬化患者的护理肝硬化(hepatic cirrhosis)是各种慢性肝病发展的晚期阶段,是由一种或多种病因长期反复作用后引起的慢性、进行性、弥漫性肝病。
病理上以肝脏弥漫性纤维化、再生结节和假小叶形成为特征。
临床上,起病隐匿,发展缓慢,以肝功能损害和门静脉高压为主要表现。
肝硬化是常见病,世界范围内的年发病率为(25~400)/100000,发病高峰年龄在35~50岁,男性多见,男女比例为(3.6~8)∶1,出现并发症时死亡率高。
一、病因和发病机制1.病因:(1)病毒性肝炎最常见的病因,主要为乙型、丙型和丁型肝炎病毒感染,占60%~80%,通常经过慢性肝炎阶段演变而来,急性或亚急性肝炎如有大量肝细胞坏死和肝纤维化可以直接演变为肝硬化,乙型和丙型或丁型肝炎病毒重叠感染可加速发展成肝硬化。
(2)慢性酒精中毒欧美国家肝硬化的主要病因,在我国占15%,近年来有上升趋势。
长期大量饮酒,乙醇及其代谢产物(乙醛)的毒性作用可引起酒精性肝炎,继而发展为肝硬化。
(3)非酒精性脂肪性肝炎随着世界范围肥胖的流行,非酒精性脂肪性肝炎(NASF)的发病率日益升高,约20%的非酒精性脂肪性肝炎可发展为肝硬化。
(4)胆汁淤积持续肝内淤胆或肝外胆管阻塞时,高浓度胆酸和胆红素可损伤肝细胞,引起原发性胆汁性肝硬化或继发性胆汁性肝硬化。
(5)其他病因①肝静脉回流受阻:慢性心力衰竭、缩窄性心包炎、肝静脉阻塞综合征(Budd-Chiari综合征)、肝小静脉闭塞病等,引起肝脏长期淤血缺氧而导致肝硬化。
②遗传代谢性疾病:先天性酶缺陷,致使某些物质不能被正常代谢而沉积在肝脏而发展成肝硬化,如肝豆状核变性(铜沉积)、血色病(铁沉积)、α1-抗胰蛋白酶缺乏症等。
③工业毒物或药物:长期接触四氯化碳、磷、砷等或服用双醋酚汀、甲基多巴或服用异烟肼、甲氨蝶呤等,可引起中毒性或药物性肝炎而演变为肝硬化。
④自身免疫性肝炎:可演变为肝硬化。

肝硬化名词解释内科护理学
肝硬化是一种慢性进展性肝病,它是由于长期的肝脏损伤和炎症导致肝脏逐渐失去正常的功能而形成的。
在肝硬化过程中,肝脏的正常组织被疤痕组织所代替,这会导致肝脏功能的严重损害。
肝硬化的症状可以在疾病的早期阶段并不明显,但随着疾病的进展,症状可能会变得越来越严重。
常见的症状包括腹胀、腹痛、肝区疼痛、黄疸、恶心、呕吐、食欲不振、体重下降和疲劳等。
内科护理学中的护理重点是减轻肝硬化患者的症状和促进肝脏功能的恢复。
护士需要与医生密切合作,监测患者的病情,包括肝功能和代谢指标的监测。
此外,护士还需要评估患者的饮食和营养状况,并帮助患者制定合适的饮食计划,以及提供心理支持和教育,帮助患者管理肝硬化,控制相关症状,提高生活质量。
护士还应该注意到患者可能会出现并发症,如肝性脑病、腹水、肝癌等,并及时采取必要的护理措施。

肝硬化是由于一种或多种致病因素长期或反复作用于肝脏,造成肝细胞坏死、肝组织弥漫性纤维化、假小叶和再生结节形成为特征的慢性肝病。
以门静脉高压和肝功能损害为主要临床表现。
晚期可出现上消化道出血、肝性脑病、继发感染等严重并发症。
一、病因引起肝硬化的病因很多,我国以病毒性肝炎(乙型)最为常见,国外则以酒精中毒居多。
二、临床表现1.代偿期常以疲乏无力、食欲减退为主要表现,可伴腹胀、恶心、轻微腹泻等。
上述症状呈间歇性,劳累或发生其他疾病时症状表现明显,休息或治疗后可缓解。
体征:肝轻度肿大,质变硬,无或轻度压痛,脾轻度肿大。
2.失代偿期主要为肝功能减退和门静脉高压症。
(1)肝功能减退的表现1)全身症状:营养状况较差,可有不规则低热,消瘦乏力。
2)消化道症状。
3)出血倾向和贫血:常有皮肤紫癜、牙龈出血、鼻出血、胃肠出血等倾向,病人常有程度不同的贫血。
主要与肝合成凝血因子减少、脾功能亢进、肠道吸收障碍、营养不良、毛细血管脆性增加等因素有关。
4)内分泌紊乱:由于肝功能减退对雌激素灭活能力减退,男性病人可有性欲减退、乳房发育;女性病人可有月经失调、闭经、不孕等症状。
可见蜘蛛痣和肝掌。
可有继发性醛固酮和精氨酸加压素增多,使水钠潴留,对腹水形成起重要作用。
由于肾上腺皮质功能损害,病人面部和其他暴露部位可出现皮肤色素沉着。
(2)门静脉高压症的三大表现:脾大、侧支循环的建立和开放、腹水。
其中腹水是晚期最突出的表现。
(3)肝触诊:早期表面尚光滑,肝脏质地坚硬,边缘较薄,晚期可触及结节。
3.并发症(1)上消化道出血:为最常见的并发症。
(2)肝性脑病:是晚期肝硬化最严重的并发症。
(3)感染:自发性腹膜炎体征可有全腹压痛、腹膜刺激征。
(4)肝肾综合征。
(5)肝肺综合征。
(6)其他:电解质和酸碱平衡紊乱。
近年来发现门静脉血栓形成并不少见。
三、辅助检查1.血常规脾功能亢进时白细胞和血小板减少。
2.尿常规黄疸时尿胆红素阳性,尿胆原增加。
3.肝功能检查失代偿期:转氨酶增高。

内科学《肝硬化》教案教案:内科学《肝硬化》一、教学目标:1.了解肝硬化的概念、病因、发病机制以及流行病学特点。
2.掌握肝硬化的临床表现、辅助检查、诊断和鉴别诊断方法。
3.理解肝硬化的并发症和治疗原则。
4.提升学生对于肝硬化的综合治疗和护理的认识。
二、教学内容:1.肝硬化的概念、病因和发病机制:a.肝硬化的定义和流行病学特点。
b.肝硬化的病因,包括病毒感染、酒精性肝病、自身免疫性肝病等。
c.肝硬化的发病机制,包括肝纤维化、再生结节形成等。
2.肝硬化的临床表现和辅助检查:a.肝硬化的临床表现,包括肝功能受损、门脉高压和肝性脑病等。
b.肝硬化的辅助检查方法,包括肝功能检查、超声检查、肝组织活检等。
3.肝硬化的诊断和鉴别诊断:a.肝硬化的诊断标准和临床评估方法。
b.肝硬化的鉴别诊断,包括非酒精性脂肪性肝病、原发性胆汁性肝炎等。
4.肝硬化的并发症和治疗原则:a.肝硬化的常见并发症,包括食管静脉曲张、肝性脑病、腹水、肝癌等。
b.肝硬化的治疗原则和方法,包括药物治疗、介入治疗和肝移植等。
5.肝硬化的综合治疗和护理:a.肝硬化患者的日常生活护理,包括膳食、运动和避免诱发因素。
b.肝硬化患者的心理护理,包括情绪调节和家庭支持等。
三、教学方法:1.讲授教学法结合案例分析法:通过讲解理论知识,辅以典型病例分析,使学生更好地理解和掌握肝硬化的诊治原则。
2.讨论教学法:组织学生进行小组讨论,共同分析解决肝硬化的鉴别诊断和并发症治疗等问题,培养学生的思维能力和团队协作精神。
四、教学资源:1.电子多媒体设备:用于展示肝硬化的病例、图片和视频等。
2.临床病例数据库:用于提供典型病例和相关资料供学生讨论和分析。
五、教学评价:1.平时表现评价:根据学生参与讨论、作业完成情况、主动性和合作精神进行评价。
2.考试评价:针对肝硬化相关知识进行笔试,包括选择题、判断题和简答题。
六、教学反思:。


一、实训背景肝硬化是一种慢性肝病,是由于各种原因导致的肝细胞损伤和纤维化,最终形成肝硬变。
在我国,肝硬化是常见的慢性肝病之一,严重威胁着人们的健康。
为了更好地了解肝硬化患者的护理方法,提高护理质量,我参加了内科护理学肝硬化实训。
二、实训目的1. 了解肝硬化的病因、病理生理、临床表现及诊断方法。
2. 掌握肝硬化患者的护理评估、护理措施及护理评价。
3. 提高临床护理技能,为肝硬化患者提供优质的护理服务。
三、实训内容1. 肝硬化基础知识(1)病因:病毒性肝炎、酒精性肝炎、非酒精性脂肪性肝病、药物性肝损伤等。
(2)病理生理:肝细胞损伤、炎症、纤维化、肝硬化结节形成。
(3)临床表现:乏力、食欲不振、腹胀、黄疸、蜘蛛痣、腹水等。
(4)诊断方法:血液学检查、影像学检查、肝穿刺活检等。
2. 肝硬化患者的护理评估(1)病史询问:了解患者的年龄、性别、职业、生活习惯、既往病史等。
(2)体格检查:观察患者的面色、皮肤、巩膜、腹部、肝脾等。
(3)实验室检查:肝功能、血常规、肾功能、电解质等。
(4)影像学检查:超声、CT、MRI等。
3. 肝硬化患者的护理措施(1)一般护理:保持病室环境舒适,注意保暖,给予易消化、低脂、高蛋白、高维生素饮食。
(2)病情观察:密切观察患者的生命体征、神志、黄疸、腹水、肝功能等。
(3)药物治疗:根据医嘱给予保肝、抗病毒、利尿、抗感染等药物治疗。
(4)腹水护理:给予患者低盐饮食,保持床铺干燥,注意皮肤护理,防止皮肤破溃。
(5)心理护理:给予患者心理支持,鼓励患者树立战胜疾病的信心。
4. 肝硬化患者的护理评价(1)病情变化:观察患者的生命体征、神志、黄疸、腹水、肝功能等指标是否改善。
(2)并发症:观察患者是否出现并发症,如肝性脑病、感染、消化道出血等。
(3)护理满意度:了解患者及家属对护理服务的满意度。
四、实训总结通过本次肝硬化实训,我对肝硬化患者的护理有了更深入的了解,掌握了肝硬化患者的护理评估、护理措施及护理评价。