脑血管供应区域与其梗塞影像实际表现
- 格式:ppt
- 大小:1.64 MB
- 文档页数:70

致密动脉征【英文】The dense artery sign【又名】大脑中动脉高密度征(The hyperdense middle cerebral artery sign;The hyperdense MCA sign;The dense middle cerebral artery sign;The hyperattenuating MCA sign ;HMCA sign ;HMCA)【表现】CT平扫征象,表现为与对侧相比大脑中动脉的第1到2段密度增加或大脑其他动脉的密度增加。
【解释】致密动脉征是大脑动脉(常见于大脑中动脉)阻塞导致脑梗塞的间接征象。
高密度的成分代表大脑动脉腔内的血块、血栓或栓子。
流动血液的CT值大约是40 Hu,与血红蛋白浓度线性相关,栓塞时血栓内血浆浓缩,血栓的CT 值大约是80 Hu,呈现高密度。
【讨论】致密动脉征,文献认为系血栓所致,其密度(77-89Hu)介于正常血管( 35- 60HU )与钙化斑(114-321Hu)之间,常见于心源性脑梗塞。
大脑中动脉第一段(M1)位于侧裂内,动脉阻塞的机会也较多,从而卒中后显示此征的机会较多,目前已有较多学者进行研究,故又称此征为“大脑中动脉高密度征”。
实际上大脑内的动脉均可发生栓塞而导致脑梗塞,因此,称“致密动脉征”更为恰当。
CT常为急性脑梗塞的首选检查方法,但是,在梗塞后的先头几个小时,CT常表现正常。
当早期缺血性梗塞的影像改变出现时,一开始常为隐蔽的并随时间而明显,熟悉一些急性梗塞的影像征象有助于识别其病因。
在一些研究中,大脑中动脉分布区有脑梗塞的病人,约22.6% -61%出现HMCA 征。
血管造影提示,HMCA征最可能的原因是血栓栓塞。
大脑中动脉阻塞的早期征象包括HMCA征,豆状核征、岛带消失征、低密度灶、占位征及皮质征,这些征象在梗塞后6小时可变得明显,HMCA征从理论上讲可在血管阻塞时就能在CT图像上看见,早于急性脑卒中的其他改变。

丘脑梗死的临床和影像学特征完整版丘脑是间脑的一部分,作为大脑皮质和皮质下区域之间的中转中心发挥着功能,在调节唤醒和意识水平方面也起着重要作用。
丘脑不同供血血管的病变会导致不同的丘脑梗死综合征,本文通过图文结合的形式,对丘脑常见部位梗死的临床和影像学表现进行了梳理。
丘脑血供特点概览丘脑的不同部位分别从前循环和后循环获得血供。
丘脑旁正中动脉(或穿通动脉)通常来自前循环,为丘脑和中脑的前下部供血;来自后循环的血管则为丘脑其余部位供血,丘脑和中脑的内侧由来自大脑后动脉(PCA)P1段的分支供血,丘脑的外侧和上方由P2段分支供血。
丘脑梗死及临床综合征丘脑前部梗死丘脑前部区域由丘脑结节动脉供血,该动脉起源于后交通动脉的中部1/3处,这与源自PCA的其他丘脑动脉区域不同。
该部位的梗死临床特征很明显,主要表现为严重和广泛的神经心理缺陷。
该部位梗死早期可表现出不同程度的意识水平改变和沉默寡言,持续的人格变化则见于疾病的后期,包括时间和空间定位障碍、冷漠、缺乏自知力等,情感方面的障碍可能很明显。
丘脑前部梗死的其他常见症状是顺行记忆障碍,以及伴有低频发音和构音障碍的失语症。
图3 丘脑结节动脉供血示意图和梗死影像学表现丘脑旁正中区域梗死该部位由丘脑旁正中动脉供血,此动脉从PCA的P1段发出,该动脉的相关变异较多,根据不同起源部位可分为3类(图4)。
➤I型:丘脑旁正中动脉最常见的变异,血管起源双侧对称,双侧旁正中动脉均起源于相应PCA的P1段。
➤II型:这种变异双侧不对称,并且可分为两种亚型。
IIa型双侧供血来源于同侧PCA;IIb型则是所谓的Percheron动脉,即旁正中动脉先从单侧PCA发出,随后分成两支,这个单一的动脉主干同时为双侧正中丘脑和中脑区域供血。
➤III型:这种变异也是双侧对称的,双侧PCA发出丘脑旁正中动脉,并且两侧旁正中动脉中间有拱形血管连通。
图4 丘脑旁正中动脉的变异示意图丘脑旁正中动脉梗死的症状取决于血管变异的类型,可能为单侧或双侧。
脑梗死的定位诊断,一文读懂!干货!关于脑梗死的定位诊断,你想看的这里都有。
不同部位脑梗死导致相应部位的功能改变,功能与解剖结构有一定的对应关系。
通过特定的临床表现及功能损害可以初步推测梗死部位。
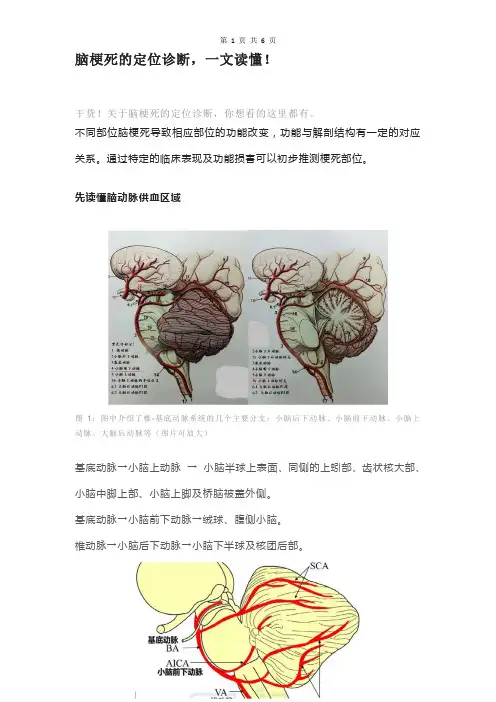
先读懂脑动脉供血区域图1:图中介绍了椎-基底动脉系统的几个主要分支:小脑后下动脉、小脑前下动脉、小脑上动脉、大脑后动脉等(图片可放大)基底动脉→小脑上动脉→小脑半球上表面、同侧的上蚓部、齿状核大部、小脑中脚上部、小脑上脚及桥脑被盖外侧。
基底动脉→小脑前下动脉→绒球、腹侧小脑。
椎动脉→小脑后下动脉→小脑下半球及核团后部。
图2:供应小脑各个血管的走行(BA:基底动脉AICA:小脑前下动脉VA: 椎动脉SCA:小脑上动脉)图3 小脑各个分支的供血范围(AICA:小脑前下动脉PICA: 小脑后下动脉SCA:小脑上动脉)图4 小脑各个分支的供血范围(AICA:小脑前下动脉PICA: 小脑后下动脉SCA:小脑上动脉)▎小脑上动脉:内侧支:小脑上蚓部、前髓帆等处。
外侧支:小脑半球上面。
▎小脑前下动脉内侧支和外侧支:供应小脑下面前部。
(小脑下前动脉主要供应小脑、内耳、脑桥下部和延髓上部等处血液。
)▎小脑后下动脉(起自椎动脉或基底动脉下1/3段):供应小脑下面后部(小脑蚓部和小脑半球下部)和延髓背外侧。
在临床工作中,记住下图5,可以快速帮我我们判断病变的供血分支:图5红色ACA:大脑前动脉;黄色MCA:大脑中动脉;绿色PCA:大脑后动脉蓝色PICA:小脑后下动脉;紫色AICA:小脑前下动脉;灰色SCA:小脑上动脉;浅蓝Branches from Vertebral arteries:椎动脉分支;墨绿Branches from Basilar artery:基底动脉分支;天蓝ACHA:脉络膜前动脉;橙色LSA:纹动脉。
1额叶病变额叶的主要功能是控制随意运动、语言、情感和智能,与内脏活动和共济运动有关。
■额叶前部:表现为精神、情感、人格、行为和智能障碍。
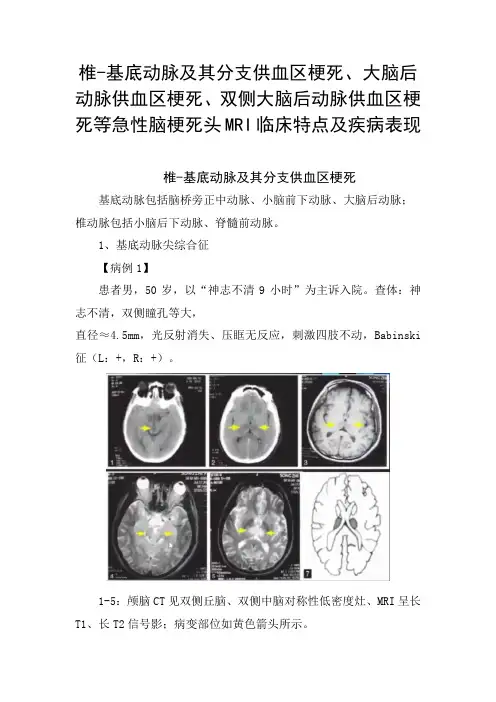
椎-基底动脉及其分支供血区梗死、大脑后动脉供血区梗死、双侧大脑后动脉供血区梗死等急性脑梗死头MRI临床特点及疾病表现椎-基底动脉及其分支供血区梗死基底动脉包括脑桥旁正中动脉、小脑前下动脉、大脑后动脉;椎动脉包括小脑后下动脉、脊髓前动脉。
1、基底动脉尖综合征【病例1】患者男,50岁,以“神志不清9小时”为主诉入院。
查体:神志不清,双侧瞳孔等大,直径≈4.5mm,光反射消失、压眶无反应,刺激四肢不动,Babinski 征(L:+,R:+)。
1-5:颅脑CT见双侧丘脑、双侧中脑对称性低密度灶、MRI呈长T1、长T2信号影;病变部位如黄色箭头所示。
6:本例患者瞳孔散大。
7:基底动脉尖综合征典型的双侧丘脑受累区域模式图。
临床诊断:脑梗死(基底动脉尖综合征)。
病例2患者女,28岁,以“头晕半个月,加重伴左侧肢体活动不灵3天”为主诉入院。
半个月前患者突感头晕,耳鸣,感冒,按感冒治疗未见好转,3天前出现眼歪、左侧肢体活动不灵,同时发现不能说话,发病以来一直意识清楚。
查体:神清,言语不清,双瞳孔不等大,右侧直径≈3.0mm,左侧直径≈2.0mm,右眼睑下垂,双眼不能上视、下视,左眼不能外展,同时伴有眼震,右眼呈外斜位,右眼不能内收,左侧面瘫,伸舌居中,右侧肢体肌力Ⅳ级,左侧肢体肌力0级,Babinski征(L:+,R:-),感觉查体不能配合。
颅脑MRI平扫示右侧丘脑、左侧小脑、中脑多发长T2病灶,如黄色箭头所示。
临床诊断:脑梗死(基底动脉尖综合征)。
基底动脉尖综合征以各种原因导致的以基底动脉顶端为中心的5条血管(双侧大脑后动脉、双侧小脑上动脉、基底动脉)交叉部血液循环障碍所引发的以丘脑、中脑、小脑、枕颞叶不同程度损害为主的一组临床症候群。
当基底动脉尖闭塞时可出现眼球运动障碍及瞳孔异常,一过性或持续数日的意识障碍、对侧偏盲或皮质盲、严重记忆障碍等。
颅脑CT或MRI出现双侧枕叶、颞叶内侧、丘脑、小脑及中脑等2个以上部位的病灶提示TOBS。
![[深度学习]动脉性(区域性)梗死的分布特点及影像表现](https://uimg.taocdn.com/a3616f0a54270722192e453610661ed9ad5155d0.webp)
[深度学习]动脉性(区域性)梗死的分布特点及影像表现动脉性(区域性)梗死大血管梗死较好辨认,梗死范围符合血管分布区,并且会同时累及灰质和白质。
3支主要大血管梗死中,大脑中动脉梗死最常见,其次为大脑后动脉,大脑前动脉最少见。
如前所述,大脑中动脉负责供应大脑半球外侧面(包括岛叶、颞叶前部和外侧)(图1)。
图1左侧大脑中动脉梗死,累及大部分大脑中动脉供血区。
多层DWI图像显示受累区域。
注意基底节回避,提示阻塞区域在豆纹动脉发出点远端。
大脑中动脉供血区靠前部位和颞叶大部分未受累,提示阻塞区域在眶额动脉和颞前动脉发出点远端。
梗死范围还包括部分后分水岭区域(白箭头)。
起自大脑中动脉M1段的外侧豆纹动脉供应内囊、尾状核、壳核和苍白球(2)。
大脑后动脉大多(80%)起自基底动脉尖,少数(20%)胚胎型大脑后动脉直接起自颈内动脉。
大脑后动脉供应颞下回、顶叶内侧、枕叶、部分脑干、丘脑、内囊后肢(图3)。
梗死经常只累及大动脉供血区的一部分(图4、图5)。
大脑前动脉供血豆状核前部、尾状核头、内囊前肢、下丘脑、胼胝体、大脑半球内侧面(图6)。
少数情况下,梗死可以同时累及大脑前动脉和大脑中动脉供血区(图7)。
图2急性梗死,累及豆状核后部、外囊、尾状核体以及邻近放射冠。
这些区域是外侧豆纹动脉供血区,外侧豆纹动脉比内侧豆纹动脉更长,直径也更大。
这种表现比累及内侧豆纹动脉少见。
图3大脑后动脉亚急性早期梗死。
临床表现为眩晕伴同向偏盲2天。
CT和MR(上图)显示左侧颞叶内侧、后下方血管源性水肿,合并轻度占位效应,左侧脑室轻度受压,脑沟消失,后者在T2WI上显示最清楚。
丘脑的一部分也由大脑后动脉供血,常常同时受累,如本例(白箭头,下图,DWI)。
注意丘脑病灶在T2WI和CT上显示不清,前者是由于该序列对水肿显示欠佳(不如FLAIR,或者DWI,后者显示细胞毒性水肿更佳,正如此例),后者受限于CT检查本身的低敏感性。
CT发现右侧丘脑一类圆形慢性梗死灶。

【医学图文】图说脑梗死的主要影像诊断2014-09-22放射沙龙【导语:脑梗死是指各种原因致脑部血液供应障碍,又无充分侧枝循环代偿供血时导致脑组织缺血、缺氧性坏死,进而出现相应的神经功能缺损征候群。
】根据其发病机制和临床表现,将脑梗死分为脑血栓形成、脑栓塞和腔隙性脑梗死三种类型,而脑血栓形成是其最常见的类型。
蓝色部分为常见梗死部位急性脑梗死分为超早期(1~6小时内)、急性期(1~2周)和恢复期(2周~6个月)和后遗症期(6个月以后)四个阶段。
在诊断脑梗死时,需选择恰当的影像检查方式。
除了可以直观地显示脑梗死的范围、部位、血管分布、有无出血、陈旧和新鲜梗死灶等,还能帮助临床判断组织缺血后是否可逆、血管状况,以及血液动力学改变。
同时对选择溶栓患者、评估继发出血的危险程度以及对临床诊断和治疗至关重要。
头颅CT扫描头颅CT平扫是脑梗死最常用的检查,对超早期缺血性病变和皮质或皮质下小的梗死灶不敏感,特别是后颅窝的脑干和小脑梗死更难检出。
多数梗死病灶发病后24小时CT不显示密度变化,24~48小时后逐渐出现与闭塞血管一致的低密度区,如梗死体积较大可有占位效应。
如果可能,尽早完善CT套餐(CT+CTP+CTA)。
磁共振(MRI)成像MRI对脑梗死灶发现早、敏感性高。
发病后1小时可见局部脑回肿胀,脑沟变窄;随后出现长T1和长T2信号异常。
MRI对基底节、丘脑、小脑和脑干的腔隙性梗死灶十分敏感。
T1像脑脊液呈低信号影。
主要显示解剖结构,病灶多成较低信号。
T2像脑脊液呈高信号,病灶呈较高信号,能较好的显示病灶 经颅多普勒超声(TCD)TCD颅脑检查的优势是无创,检查费用低,而且可以到床边检查。
它主要对判断颅内外血管狭窄或闭塞、血管痉挛、侧支循环建立程度有帮助,多用于溶栓治疗监测,对脑梗预后判断有参考意义。
总结一般情况下,对于中年以上的高血压及动脉硬化患者,静息状态下或睡眠中急性起病,一至数日内出现局灶性脑损害的症状和体征,并能用某一动脉供血区功能损伤来解释,考虑急性脑梗死可能;CT或MR I检查发现梗死灶可明确诊断。

最全脑血管供血区图谱:脑动脉供血区篇临床上,对脑血管供血区的掌握很重要,它可以帮助识别动脉供血区和静脉区梗死,同时有助于区分梗死和其他脑部病变。
下面我们通过一些图片和实例来学习下(前方多图,建议在 WIFI 条件下阅读)。
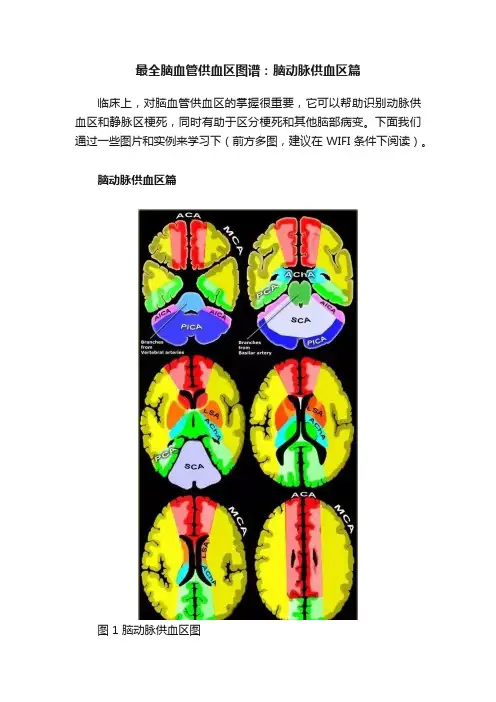
脑动脉供血区篇图 1 脑动脉供血区图注:(1)小脑后下动脉(PICA,蓝色):PICA 供血区位于小脑后枕部,与位于侧面的小脑前下动脉(AICA)供血区域(紫色)处于平衡状态。
PICA 供血区越大,AICA 供血区越小,反之亦然。
(2)小脑上动脉(SCA,灰色):SCA 供血区位于小脑上和小脑幕表面。
(3)椎动脉和基底动脉分支:这些分支供应延髓(浅蓝色)和脑桥(绿色)。
(4)脉络膜前动脉(AchA,蓝色):AChA 供血区包括部分海马,内囊后肢,向上延伸至侧脑室中央部外侧区域。
(5)豆纹动脉(LSA):外侧 LSA(橙色)是大脑中动脉(MCA)的深穿支动脉,供血区域包括大部分基底神经节;内侧 LSA(暗红色)起自大脑前动脉(通常是A1 段)。
Heubner 动脉是最大的内侧豆纹动脉,供应尾状核头前内侧和内囊前下部。
(6)大脑前动脉(ACA,红色):ACA 供应额叶和顶叶内侧面,胼胝体,基底节和内囊前部。
详谈缺血性脑血管疾病诊治↓↓↓点击下方观看课程↓↓↓卫生部北神经内科主任医师蒋云医生汇推荐视频(7)大脑中动脉(MCA,黄色):大脑中动脉的皮质分支供应半球的侧面,除前额叶和顶叶内侧(大脑前动脉)和颞叶下部(大脑后动脉)。
(8)大脑后动脉(PCA,绿色):P1 段从 PCA 的起点延伸到后交通动脉,构成Willis 环。
丘脑穿通动脉起自P1 段,供应中脑和丘脑,向中脑和丘脑供血。
PCA 的皮质分支供应颞叶,枕叶内侧面、下面,视觉皮层和胼胝体压部。
1、基底节供血区图2:红色:内侧豆纹动脉;黄色:外侧豆纹动脉;蓝色:脉络膜前动脉;绿色:大脑后动脉穿支动脉(P1 段)2、小脑后下动脉(PICA)供血区图 3 左侧 PICA 供血区的梗死,椎动脉夹层(蓝色箭头)引起图 4 左侧 PICA 供血区的梗死单侧 PICA 供血区梗死,其内侧界位于中线,清晰锐利,因为上蚓支呈矢状位走形而不穿过中线。
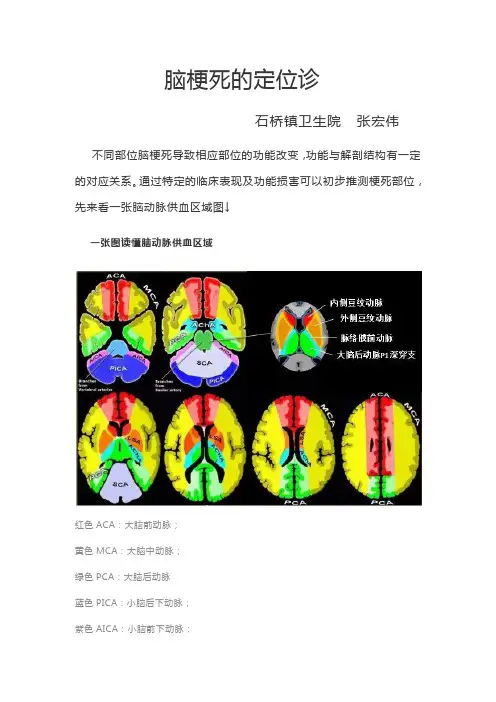
脑梗死的定位诊石桥镇卫生院张宏伟不同部位脑梗死导致相应部位的功能改变,功能与解剖结构有一定的对应关系。
通过特定的临床表现及功能损害可以初步推测梗死部位,先来看一张脑动脉供血区域图↓一张图读懂脑动脉供血区域红色ACA:大脑前动脉;黄色MCA:大脑中动脉;绿色PCA:大脑后动脉蓝色PICA:小脑后下动脉;紫色AICA:小脑前下动脉;灰色SCA:小脑上动脉浅蓝Branchesfrom Vertebral arteries:椎动脉分支墨绿Branches from Basilar artery:基底动脉分支天蓝ACHA:脉络膜前动脉;橙色LSA:纹动脉额叶病变额叶的主要功能是控制随意运动、语言、情感和智能,与内脏活动和共济运动有关。
额叶前部:表现为精神、情感、人格、行为和智能障碍。
额叶后部(中央前回):刺激症状为癲痫发作,破坏性病变引起对侧偏瘫。
额叶底部:刺激症状为呼吸间歇、血压升高等植物功能障碍,破坏性病变造成精神障碍、愤怒或木僵。
额下回后部(说话中枢):表现为运动性失语;额中回后部(书写中枢):表现为失写症;额中回后部书写中枢前(眼球凝视中枢):刺激性病变引起双眼向健侧的同向凝视,破坏性病变引起向病侧的同向凝视;额中回(排尿中枢):表现为尿失禁。
严重额叶损害除痴呆外,可影响基底节和小脑引起震颤、肌强直等。
颞叶病变颞叶的主要功能是听觉功能。
颞横回:刺激性病变表现为耳鸣和幻听,破坏性病变为听力减退和声音定位障碍。
颞上回前部:表现为乐感丧失,颞上回后部(听话中枢):表现为感觉性失语。
颞中回和颞下回:表现为对侧躯干性共济障碍,深部病变合并同向上1/4 象限缺损。
颞叶内侧:表现为颞叶癲痫、钩回发作,破坏性病变表现为记忆障碍。
颞叶广泛损害表现为人格、行为、情绪及意识的改变,记忆障碍,呈逆向性遗忘及复合性幻觉幻视。
顶叶病变顶叶的功能与邻近结构有重叠。
顶叶前部(中央后回):刺激性症状为对侧局限性感觉性癲痫和感觉异常,破坏性病变引起对侧半身的偏身感觉障碍。
