临床执业医师考点:免疫性疾病
- 格式:docx
- 大小:12.92 KB
- 文档页数:3
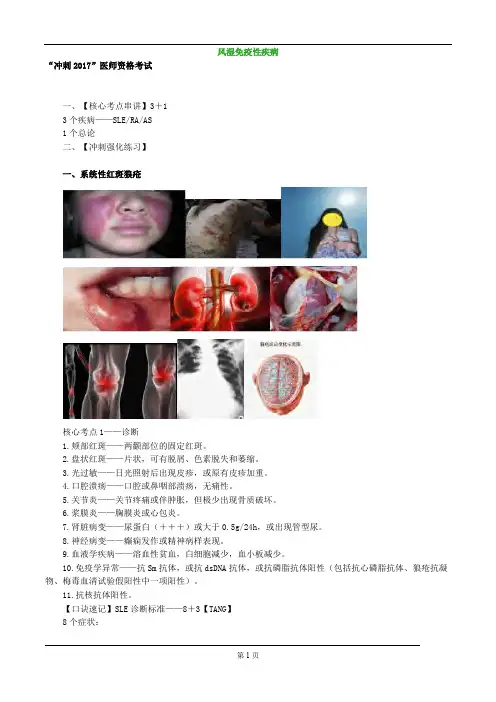
风湿免疫性疾病“冲刺2017”医师资格考试 一、【核心考点串讲】3+1 3个疾病——SLE/RA/AS 1个总论 二、【冲刺强化练习】 一、系统性红斑狼疮 核心考点1——诊断 1.颊部红斑——两颧部位的固定红斑。
2.盘状红斑——片状,可有脱屑、色素脱失和萎缩。
3.光过敏——日光照射后出现皮疹,或原有皮疹加重。
4.口腔溃疡——口腔或鼻咽部溃疡,无痛性。
5.关节炎——关节疼痛或伴肿胀,但极少出现骨质破坏。
6.浆膜炎——胸膜炎或心包炎。
7.肾脏病变——尿蛋白(+++)或大于0.5g/24h,或出现管型尿。
8.神经病变——癫痫发作或精神病样表现。
9.血液学疾病——溶血性贫血,白细胞减少,血小板减少。
10.免疫学异常——抗Sm抗体,或抗dsDNA抗体,或抗磷脂抗体阳性(包括抗心磷脂抗体、狼疮抗凝物、梅毒血清试验假阳性中一项阳性)。
11.抗核抗体阳性。
【口诀速记】SLE诊断标准——8+3【TANG】 8个症状: 脸上长斑口腔烂, 浆膜关节发了炎; 对光过敏得癫痫, 最严重是肾病变。
3组检查: ①血液系统(减少) ②抗核抗体 ③抗磷脂/Sm/dsDNA 核心考点2——免疫学检查免疫学检查在SLE 诊断中的意义(TANG小结)抗Sm抗体标记性抗体,特异性99%,敏感性30%。
与疾病活动性无关。
抗双链DNA(dsDNA)抗体重要抗体,与疾病活动性密切相关;狼疮肾。
抗核抗体(ANA)见于几乎所有患者,但特异性低。
抗RNP抗体与雷诺现象有关。
自身抗体抗SSA抗体与皮肤病变有关。
阳性的母亲所产婴儿易患新生儿红斑狼疮。
免疫学检查在S1E 诊断中的意义(TANG小结)自身抗体抗磷脂抗体包括:抗心磷脂抗体、狼疮抗凝物、梅毒血清试验假阳性。
对于诊断SLE和抗磷脂抗体综合征有意义。
补体总补体以及补体C3、C4 有助于诊断,且提示疾病活动 A.抗双链DNA抗体——狼疮肾炎; B.抗血小板抗体、抗红细胞抗体——血小板减少和溶血性贫血; C.抗SSA抗体——经胎盘进入胎儿心脏——新生儿心脏传导阻滞; D.抗心磷脂抗体——血栓形成、血小板减少、习惯性流产。

2022年临床执业助理医师资格考试风湿免疫性疾病A3/A4型题、B1型题库一、A3/A4型题()(共用题干)女,25岁,2周来发热,四肢关节酸痛,无皮疹,胸透示两侧少量胸腔积液,体检:体温39℃,心率120次/分,两下肺叩诊浊音,呼吸音降低,肝脾未触及,两手掌指关节及膝关节轻度肿胀,Hb100g/L,白细胞3×109/L,血小板50×109/L,尿常规蛋白1g/L。
1. 本病最可能的诊断是()。
A. 类风湿性关节炎B. 系统性红斑狼疮C. 结核性胸膜炎D. 病毒感染E. 再生障碍性贫血【答案】 B2. 根据以上病史还需作进一步检查,下列检查中,你认为对诊断最为关键的检查是()。
A. 类风湿因子B. 抗核抗体谱检查C. 血沉D. C反应蛋白E. 血免疫球蛋白+补体【答案】 B【解析】检查结果:类风湿因子弱阳性,血沉120mm/h,IgG19g/L,抗核抗体阳性,C3及CH50降低,抗双链DNA抗体增高。
3. 本例首选药物为()。
A. 非甾体抗炎药+慢作用抗风湿药B. 糖皮质激素C. 环磷酰胺D. 羟基氯喹E. 青霉胺【答案】 B(共用题干)女,23岁,3个月来四肢关节肿胀,尤以双手腕关节,掌指关节,近端指间关节肿痛明显。
4. 如考虑为类风湿关节炎,应做哪些检查排除其他的结缔组织病()。
A. 血常规,尿常规B. 双手+双足X线片C. 抗核抗体谱检查D. 类风湿因子E. 以上均是【答案】 E5. 若诊断类风湿关节炎基本明确,下列不是类风湿关节炎的活动指标是()。
A. X线关节破坏融合B. CRP升高C. 高滴度类风湿因子D. 关节软组织肿胀或积液E. ESR升高【答案】 A【解析】类风湿关节炎的病情活动与否不是以X线类风湿关节炎的关节的骨质疏松及骨质破坏来表现的,而是以患者是否发热,关节是否肿痛,以及RF滴度,CRP浓度和ESR变化来反映的。
(共用题干)女性,23岁,间断发热、关节痛1年。

免疫性疾病知识点免疫性疾病是指机体免疫系统对自身组织错误产生免疫应答,导致组织损伤和疾病发生的一类疾病。
它不同于传染性疾病,不是由外界病原体引起的,而是由机体免疫系统异常反应所致。
本文将介绍一些常见的免疫性疾病知识点。
一、自身免疫疾病的分类1.系统性红斑狼疮(SLE):它是一种以全身性慢性炎症反应为特征的自身免疫性疾病,可累及多个器官和系统,病因尚不十分清楚。
2.类风湿关节炎(RA):RA是一种以慢性关节炎为主要表现的自身免疫性疾病,多发生于中老年人,关节受累常常表现为关节肿胀、疼痛、活动受限等。
3.甲状腺自身免疫病:甲状腺自身免疫病包括Graves病和甲状腺自身免疫性甲状腺炎(AITD),前者为高功能甲状腺肿大病,后者为低功能甲状腺肿大。
二、免疫性疾病的发生机制1.自身抗原的异常表达:在免疫性疾病中,自身抗原往往由于突变、病毒感染等异常情况导致其表达或结构发生改变,进而被机体免疫系统识别为异物。
2.免疫耐受的破坏:正常情况下,机体免疫系统通过多种机制对自身抗原进行耐受,防止自身免疫应答的产生。
但在免疫性疾病中,这种免疫耐受机制被破坏,导致免疫系统对自身组织产生攻击。
3.免疫调节失衡:调节性T细胞(Treg)对维持免疫系统平衡具有重要作用,而在免疫性疾病中,调节性T细胞的数量和功能发生异常改变,导致免疫系统的调节失衡。
三、免疫性疾病的诊断和治疗1.诊断:免疫性疾病的诊断通常基于病史、体格检查和相关实验室检查。
常见的检查项目包括血常规、免疫学指标、自身抗体检测等。
2.治疗:治疗免疫性疾病的方法多样,常用的治疗手段包括药物治疗、手术治疗和免疫调节治疗等。
具体治疗方案要根据患者的具体情况进行选择。
四、预防免疫性疾病的措施1.保持良好的生活习惯:良好的生活习惯可以增强机体免疫力,如合理膳食、适度运动、保持心情稳定等。
2.避免过度免疫刺激:过度的免疫刺激可能导致机体免疫系统过度激活,增加发生免疫性疾病的风险。

免疫疾病知识点免疫疾病是指机体的免疫系统出现异常,导致免疫系统对自身组织产生攻击反应,从而引发疾病。
免疫疾病可以影响机体的不同部位和系统,如关节、皮肤、肌肉、消化道、神经系统等。
本文将介绍一些常见的免疫疾病知识点。
一、自身免疫性疾病自身免疫性疾病是指免疫系统攻击并损害机体自身组织,出现炎症反应和组织损伤的疾病。
其中,类风湿关节炎、系统性红斑狼疮、硬皮病等是常见的自身免疫性疾病。
1. 类风湿关节炎:类风湿关节炎是一种以关节炎为主要表现的自身免疫性疾病。
该疾病常表现为关节痛、肿胀、活动受限等,严重时可引发关节变形和功能障碍。
治疗方案包括药物治疗、物理治疗和手术治疗等。
2. 系统性红斑狼疮:系统性红斑狼疮是一种以多器官受累为特征的自身免疫性疾病。
该疾病的症状多样,可出现疲劳、发热、关节痛、皮疹等症状。
治疗方案通常包括免疫抑制剂和抗炎药物等。
3. 硬皮病:硬皮病是一种以皮肤硬化和内脏纤维化为特点的自身免疫性疾病。
该疾病可以影响皮肤、血管、肺、胃肠道等部位,严重时可引发内脏功能障碍。
治疗方案包括免疫抑制剂、抗纤维化药物等。
二、过敏性疾病过敏性疾病是指机体对特定物质产生过敏反应,出现多系统的临床表现。
其中,过敏性鼻炎、荨麻疹、过敏性哮喘等是常见的过敏性疾病。
1. 过敏性鼻炎:过敏性鼻炎是一种以鼻黏膜充血、鼻塞、流涕等为主要症状的过敏性疾病。
该疾病常由花粉、尘螨等过敏原引起,治疗方案包括使用抗组胺药物、局部激素喷雾剂等。
2. 荨麻疹:荨麻疹是一种以皮肤瘙痒、红斑、水肿等为主要表现的过敏性疾病。
该疾病常由食物、药物、昆虫叮咬等过敏原引起,治疗方案包括使用抗组胺药物、激素等。
3. 过敏性哮喘:过敏性哮喘是一种以气喘、咳嗽、胸闷等为主要症状的过敏性疾病。
该疾病常由花粉、尘螨等过敏原引发,治疗方案包括使用支气管扩张剂、抗炎药物等。
三、免疫缺陷疾病免疫缺陷疾病是指机体免疫系统功能低下或缺陷,导致易感染细菌、病毒和真菌等的疾病。

临床执业医师考试风湿免疫性疾病试题临床执业医师考试风湿免疫性疾病试题2017只有学习才能实现我们的目标,我们的理想,不要认为学习是一种负担。
下面是店铺为大家搜索整理的2017临床执业医师考试风湿免疫性疾病试题,希望对大家考试有所帮助。
1.患者,男性,45岁。
出现鼻塞、流脓涕,咳嗽、痰中带血6个月,有低热,关节痛,胸片见双肺中下肺野有渗出性病灶。
临床疑诊为Wegener肉芽肿。
下述哪一项检查对患者的诊断有提示性意义A.p-ANCAB.C-ANCAC.ANAD.嗜酸性粒细胞大于10%E.ESR答案:B解析:C-ANCA是Wegener肉芽肿的特征性抗体,对诊断最有价值。
2.患者,女性,18岁。
时常感头晕、头痛1年。
伴有双下肢无力、发凉。
平素易疲劳、多汗。
体重1年来下降约3kg,上肢血压170/100mmHg,下肢血压150/90mmHg。
腹部闻及血管杂音。
该患者最可能的诊断为A.结节性多动脉炎B.颞动脉炎C.Wegener肉芽肿D.大动脉炎E.多发性肌炎答案:D解析:年轻女性,双下肢无力、发凉,腹部闻及血管杂音,血压升高伴头晕、头痛,考虑胸腹主动脉型大动脉炎可能性最大。
其他几种血管炎及多发肌炎很少听到腹部的血管杂音。
3.患者,女性,30岁。
近3个月来出现低热、消瘦、多关节疼痛。
查体可见双下肢轻度可凹性水肿。
尿常规检查:尿蛋白(++),红细胞10~20个/HP。
p-ANCA阳性,余自身抗体均阴性肾穿刺病理显示:微小动脉有坏死性炎症性改变,无免疫复合物沉着肾血管造影未发现血管狭窄。
该患者最可能的诊断为A.结节性多动脉炎B.Wegener肉芽肿C.系统性红斑狼疮D.显微镜下型多血管炎E.干燥综合征答案:D解析:肾脏小动脉的坏死性炎症性改变,且无免疫复合物沉着是显微镜下多血管炎的特征性改变。
临床表现以肾、肺受累为主,伴其他非特异症状,多出现p-ANCA阳性。
4.A.Wegener肉芽肿B.过敏性紫癜C.变应性肉芽肿性血管炎(Chung-Strauss综合征)D.支气管哮喘E.结节性多动脉炎答案:C解析:患者有过敏性鼻炎、支气管哮喘等呼吸道过敏症状,伴有紫癜样皮疹等血管炎表现,外周血嗜酸性粒细胞增多>10%,IgE升高,p-ANCA阳性,变应性肉芽肿性血管炎诊断可能性最大。

2022年临床执业助理医师资格考试风湿免疫性疾病A1/A2型题库一、A1/A2型题()1. 风湿性疾病指()。
A. 累及关节及周围软组织的一大类疾病B. 病毒感染的一类疾病C. 嗜酸粒细胞增多的一类疾病D. 过敏性疾病E. 血尿酸增高的一组疾病【答案】 A2. 对于风湿性疾病的概念,下述哪一种叙述是对的?()A. 风湿病就是结缔组织病B. 风湿病就是胶原性疾病C. 风湿病只包括风湿热和类风湿关节炎D. 风湿病、结缔组织病、胶原病均是同范畴的疾病E. 结缔组织病、胶原病仅是风湿病的一部分,不能互相等同【答案】 E3. 真正结缔组织病包括()。
A. SLE、RA、进行性全身性硬皮病(PSS)、多发性肌炎(PM)、结节性多动脉炎(PN)B. SLE、RA、白塞综合征、干燥综合征C. SLE、RA、PSS、混合性结缔组织病(MCTD)D. SLE、RA、PSSE. SLE、PSS、RA、韦格纳肉芽肿(Wegenergranulomatosis)、脂膜炎【答案】 A4. 女性,32岁,间断发热1个月,无消瘦、贫血,无咳嗽、咳痰、咽痛。
查心肺腹无明显阳性体征,但心肌酶升高,肝肾功能轻度异常,尿蛋白(++),下列检查更具诊断意义的是()。
A. 血常规B. 血沉C. 肝胆B超D. 肾活检E. 抗核抗体、抗Sm抗体【答案】 E5. 下列哪一种自身抗体是SLE的标记性抗体?()A. 抗Sm抗体B. 抗核抗体C. 抗SSA抗体D. 抗磷脂抗体E. 抗RNP抗体【答案】 A【解析】抗Sm抗体及抗dsDAN抗体均为sLE的标记性抗体,前者的特异性为99%,敏感性为25%,它不表明疾病的活动性,后者的特异性为95%,敏感性为70%,它表明疾病的活动性。
6. 下列哪一项不提示SLE活动?()A. 皮疹B. 发热C. 抗双链DNA抗体效价升高D. C3、CH50水平下降E. 抗Sm抗体阳性【答案】 E7. 对系统性红斑狼疮的诊断最特异的检查项目是()。

临床执业医师-综合笔试-风湿免疫性疾病-类风湿关节炎[单选题]1.下列关于类风湿关节炎描述不正确的是A.类风湿关节炎的基本病理改变是滑膜炎B.晨僵可出现在95%以上的患(江南博哥)者C.血清类风湿因子阳性可出现在98%以上的患者D.最常见合并肺病变是肺间质病变E.类风湿结节是血管炎的一种表现正确答案:C参考解析:血清类风湿因子阳性可出现在70%以上的患者,其余描述正确。
掌握“类风湿关节炎的病因及发病机制”知识点。
[单选题]3.下列关于类风湿性关节炎发病机制的叙述错误的是A.免疫紊乱被认为是类风湿性关节炎主要的发病机制B.类风湿性关节炎的发病与遗传因素无关C.类风湿性关节炎是以对称性多关节炎为主要临床表现的异质性疾病D.一些感染性因素可影响RA的发病和病情进展E.对于RA的发病机制不是很清楚正确答案:B参考解析:RA的发病与遗传因素密切相关。
掌握“类风湿关节炎的病因及发病机制”知识点。
[单选题]4.下列哪一项是类风湿关节炎的主要发病机制A.遗传易感性B.环境因素C.免疫紊乱D.病毒感染E.药物滥用正确答案:C参考解析:免疫紊乱是类风湿关节炎的最主要发病机制;主要是T细胞受到不同的抗原刺激而活化增殖,产生大量的致炎性因子,导致炎性细胞因子和抗炎性细胞因子处于失衡状态,导致关节滑膜发生慢性炎症等等。
掌握“类风湿关节炎的病因及发病机制”知识点。
[单选题]5.在类风湿关节炎中,最常受累的关节是A.脊柱关节B.髋关节C.膝关节D.远端指间关节E.近端指间关节正确答案:E参考解析:类风湿关节炎可侵犯周围小关节和大关节,但以近端指间关节、掌指关节、腕关节及足关节最常见,其次为肘、肩、踝、膝、颈、颞颌及髋关节。
远端指间关节和脊柱关节(颈椎除外)极少受累。
掌握“类风湿关节炎的临床表现及影像学检查”知识点。
[单选题]6.类风湿关节炎最先受累的关节组织是A.关节囊B.韧带C.骨组织D.滑膜组织E.软骨组织正确答案:D参考解析:类风湿性关节炎疾患首先侵害滑膜,表现为炎症改变,滑膜充血、水肿,以靠近软骨边缘处最为明显,在滑膜表面有纤维蛋白渗出物覆盖,在滑膜下层有大量粒细胞浸润,并聚集于小血管周围。

临床执业医师考试真题解析(基础医学综合)-医学免疫学第一章免疫学概论【考纲要点】1 .免疫学的基本概念2 .免疫系统的组成3 .固有免疫和适应性免疫4 .免疫系统的主要功能【考点纵览】1 .免疫(immunity)是机体免疫系统识别“自己",解除,,异己”(如外来病原体及其有害产物和自身苍老、渊亡、您变的体细胞等),以维持机体内环境槎定的爱护性机制。
2 .免疫系统的由免疫器官、免疫细胞、免疫分子三部分组成3 .免授系统的主要功能包括:免疫防卫、免疫监视、免疫自稳【历年试题】其次章免疫涔官和组织【考纲要点】1 .中枢免疫器守(1)概念(2)组成(3)主要功能2 .外周免疫器官⑴概念⑵组成(3)主要功能【考点纵览】1 .中枢免疫器官包括骨■惆和胸腺2 .骨的是造血冷官:各种免疫细胞的发源地,是人类B细胞、NK细胞发育、分化、成熟的部位。
体液免疫应答的发牛.场所:造血干细胞系的分化:3 .T细胞在胸腺中发行成熟,是T细胞分化成熟的场所;诱导臼身免疫耐受,削减自身免疫病的发生:免疫调整功能。
4 .外周免疫器官包括:淋巴结、脾脏、粘膜伴随(或相关)淋巴组织5 .淋巴结主要功能:滤过淋巴液,捕获抗原并递呈给免疫活性细胞,启动免疫应答。
6 .脾脏:主要功能:储存和调整循环血量,泄过血液,捕获抗原并递呈给免疫活性细胞,后动免疫应答.7 .粘膜伴随(或相关)淋巴组织(mucosa1.-associated1.ymphoidtissue.MA1.T)8 .MIS的主要功能:产生IgA类抗体和细胞因子等,执行黏膜免疫功能。
【历年试题】1.属于粘膜免疫系统的免疫器官是(C)——2013年A.胸腺B.脾脏C.扁桃体D.骨髓E.肝脏2.B细胞发育成熟的场所是(八)——2010年A.件畅B.淋巴结C.胸腺D.外周免疫器官E.脾3.免疫应答发生的基地是(D)一—2010年A.骨髓B.淋巴结C.胸腺D.外周免疫罂官E牌.第一:章抗原【考纲要点】1 .基本概念(I)抗原及其特性(2)抗原表位(3)T细胞抗原衣位和B细胞抗原表位(4)共同抗原(5)交叉抗原(6)耐受原与变应原2 .抗原的分类(1)完全抗原和半抗原(2)胸腺依靠性抗原ITD-AG)和胸腺非依靠性抗原(T1.AG)(3)异嗜性抗原、异种抗原、同种异型抗原、自身抗原和独特型抗原3.超抗原⑴概念(2)种类(3)与一般抗原的区分(4)与临床疾病的关系4佐剂⑴概念(2)种类(3)作用机制【考点纵览】1 .抗原是一类能刺激机体免疫系统使之产生特异性免疫应答,并能与相应的免疫应答产物(指抗体或致敏淋巴细胞〉在体内外发生特异性反应的物质2 .抗原表位(CPitoPc):又称抗原确定孩,是指抗原分子中被相应抗体或淋巴细胞受体识别的特定部位或化学基团。

免疫缺陷病大纲要求一、基本概念二、原发性免疫缺陷病三、获得性免疫缺陷病一、基本概念(一)定义免疫缺陷病是免疫系统先天发育不全或后天损害而使免疫细胞的发育、增殖、分化和代谢异常并导致免疫功能不全所出现的临床综合征。
(二)分类原发性免疫缺陷病继发性免疫缺陷病(三)特点1.易感染:B细胞、吞噬细胞或补体缺陷者易患化脓性细胞感染;细胞免疫缺陷者主要易患病毒、真菌、胞内寄生菌和原虫引起的感染;2.易患肿瘤3.易发生自身免疫病二、原发性免疫缺陷病(一)B细胞缺陷:反复感染1.X-性连锁低丙球血症2.选择性IgA缺乏症3.高IgM综合征(二)T细胞缺陷DiGeorge综合征:先天性胸腺发育不全(三)联合免疫缺陷:重症联合免疫缺陷综合征(SCID):X-性连锁重症联合免疫缺陷病:IL-2Rγ链基因突变使T细胞发育停滞于pro-T阶段、B细胞和NK细胞发育受阻。
(四)吞噬细胞缺陷慢性肉芽肿病:还原型辅酶Ⅱ氧化酶系统基因缺陷白细胞黏附缺陷:整合素β2亚单位基因表达障碍(五)补体系统缺陷C3缺陷:严重的致死性化脓菌感染C1-INH缺陷:遗传性血管神经性水肿三、获得性免疫缺陷病获得性免疫缺陷综合征(AIDS):HIV感染和破坏CD4+T细胞引起的细胞免疫严重缺陷,导致以机会性感染、恶性肿瘤和神经系统病变为特征的临床综合征。
例题【1~3小题共用备选答案】A.慢性肉芽肿B.Digeorge综合征C.Bruton病D.SCIDE.遗传性血管神经性水肿1.属于吞噬细胞缺陷病()。
[答疑编号700544160101] 【正确答案】A2.属于T细胞缺陷病()。
[答疑编号700544160102] 【正确答案】B3.属于补体缺陷病()。
[答疑编号700544160103] 【正确答案】E例题HIV侵犯的主要靶细胞是()。
A.CD4+T细胞B.CD8+T细胞C.巨噬细胞D.B细胞E.NK细胞[答疑编号700544160104]【正确答案】A谢谢大家!。

第十五讲自身免疫与自身免疫病1、概念:(1)自身免疫(autoimmunity):在感染、外伤、药物等因素作用下,自身耐受遭受破坏,机体免疫系统可对自身抗原产生应答,诱生自身抗体和(或)自身致敏淋巴细胞的现象。
(2)自身免疫病(autoimmune disease,AID):某些情况下,若自身免疫应答过强或持续时间过久,表现为质和量异常,所产生的自身抗体和(或)自身致敏淋巴细胞对表达自身靶抗原的细胞和组织发动攻击,导致损伤或功能障碍,并出现相应临床症状。
(3)分子模拟(molecular mimicry):一些微生物与正常宿主细胞或细胞外成分有相似的抗原决定基,感染人体后激发的免疫应答也能攻击人体的细胞或细胞外成分,引起自身免疫性疾病,这种现象称为分子模拟。
(4)表位扩展(epitope spreading):机体的免疫系统在对抗原进行持续性免疫应答的过程中,对该抗原表位的数目产生免疫应答者不断增加,或者是对隐蔽抗原表位相继发生免疫应答,这种现象称为表位扩展。
2、自身免疫性疾病的特点: 1).可测到高效价的自身抗体和(或)自身应答性致敏淋巴细胞造成相应组织损伤或功能障碍;2).可复制出相似的动物模型,通过患者血清或致敏淋巴细胞可使疾病被动转移;3).反复发作和慢性迁延。
病情转归与自身免疫应答强度密切相关,免疫抑制剂治疗有效。
4).有遗传倾向,部分易发生于女性;5).一个患者可以同时患一种以上的自身免疫病。
3、自身免疫病的发病机制: 包括一、诱发自身免疫病的因素: (一)抗原方面的因素;(二)免疫调节功能的异常;(三)遗传因素;(四)内分泌因素和二、组织损伤机制:自身免疫性疾病实际上是由自身抗体,自身反应性T淋巴细胞或二者共同引起的针对自身抗原的超敏反应性疾病。
4、损伤机制及典型疾病。

临床执业医师考试历年真题必考知识点汇总-免疫学篇★免疫1.中枢免疫器官:胸腺、骨髓。
外周免疫器官:脾脏、淋巴结。
2.免疫系统功能:免疫防御、免疫监视、免疫自稳。
3.固有免疫:先天性,非特异性。
适应性免疫:获得性,特异性,有免疫记忆。
T细胞、B细胞。
4.免疫应答:识别、活化、效应。
5.胚胎期可产生特异性免疫耐受。
免疫耐受有免疫特异性(记忆性)。
增强机体免疫功能不利于免疫耐受。
T细胞克隆中枢耐受因阴性选择。
6.免疫原性:诱导产生抗体。
抗原性(免疫反应性):特异性结合。
完全抗原:有免疫原性、抗原性。
半抗原:只有抗原性,无免疫原性。
7.抗原表位:抗原决定簇,决定特异性。
T细胞抗原表位:T细胞受体TCR,必需MHC分子参与。
B细胞抗原表位:B细胞受体BCR,无需MHC分子参与。
交叉反应:不平行。
8.TD-Ag:胸腺依赖性抗原,B+T。
TI-Ag:胸腺非依赖性抗原,B。
异嗜性抗原(Forssman抗原):与种属无关。
异种抗原:另一物种。
同种异型抗原:同一种不同个体。
独特性抗原:抗体作为抗原。
9.胸腺:T细胞。
新生期摘除:细胞免疫缺陷,体液免疫受损。
骨髓:再次体液免疫应答的主要部位,受损时细胞免疫、体液免疫均缺陷。
淋巴结:免疫应答主要场所。
脾:产生抗体主要器官,对血源性抗原产生免疫应答的主要场所。
10.B细胞表面最主要标志:BCR。
特征性:mIg。
活化辅助受体:CD19。
T细胞表面最主要标志:TCR。
特征性:TCR-CD3复合体。
11.CD4+ T细胞:Th,辅助性,受MHCⅡ(外源性)限制。
CD8+ T细胞:Tc/CTL,杀伤性,受MHCⅠ(内源性)限制。
Th1细胞:Th0、IL-12→Th1→Tc,分泌IL-2、IFN-γ、LTα,参与细胞免疫。
Th2细胞:Th0、IL-4→Th2→Ab,分泌IL-4、IL-5、IL-6、IL-10、IL-13,参与体液免疫。
12.抗原提呈细胞:树突状细胞,单核-巨噬细胞(分泌细胞因子IL-1、IL-6、TNF-α和炎症介质)。
临床执业医师考点:免疫性疾病临床执业医师考点:免疫性疾病1、T细胞免疫(细胞免疫)胸腺 3~4岁时胸腺影在X线上消失,青春期后胸腺开始萎缩。
T细胞细胞因子干扰素肿瘤坏死因子B细胞免疫(体液免疫)骨髓和淋巴结B细胞免疫球蛋白唯一能通过胎盘的:IgGIgA含量增高提示宫内感染的可能。
2、免疫缺陷病(1)抗体缺陷病发病率最高①X连锁无丙种球蛋白血症:常见各种化脓性感染,如肺炎、中耳炎、疖。
扁桃体和外周淋巴结发育不良。
②选择性IgA缺陷:反复呼吸道感染,伴有自身免疫性疾病(SLE、类风湿性关节炎)和过敏性疾病(哮喘、过敏性鼻炎)体液免疫缺陷的.检测血清免疫球蛋白测定白喉毒素试验同族血型凝集素测定淋巴结活检,查找浆细胞(2)细胞免疫缺陷病胸腺发育不全:生后不久出现不易纠正的低钙抽搐,常伴有畸形,如食道闭锁、悬雍垂裂、先心病、人中短、眼距宽、下颌发育不良、耳位低等。
细胞免疫的实验室检查结核菌素试验(–)植物血凝素(–)末梢血淋巴细胞﹤1.5×109/LL淋巴细胞转化率﹤60%皮肤迟发型超敏反应(–)治疗:输血—只能输经X照射过的血,不能输新鲜血。
否则易发生移植物抗宿主反应。
(3)抗体和细胞免疫联合缺陷病3、小儿扁桃体发育规律2岁后扁桃体增大,6~7岁达到顶峰。
4、发病率最高的原发性免疫缺陷病——抗体缺陷病。
选择性IgA缺陷禁忌输血或血制品。
支气管哮喘1、诊断标准喘息发作≥3次肺部出现哮鸣音喘息症状突然发作其他特异性病史一、二级亲属中有哮喘2、咳嗽变异性哮喘诊断标准咳嗽持续或反复发作﹥1个月常伴夜间或清晨发作性咳嗽,痰少,运动后加重临床无感染征象,长期抗生素治疗无效支气管扩张剂可使咳嗽发作缓解(诊断本病的基本条件)有个人或家庭过敏史怀疑支气管哮喘患者——查外周血嗜酸性粒细胞计数有助于诊断。
免疫疾病的知识点总结一、免疫疾病的病因1. 遗传因素:免疫疾病在一定程度上具有遗传倾向,某些免疫疾病在家族中易有发病。
例如,类风湿关节炎、系统性红斑狼疮、炎症性肠病等免疫疾病易见家族聚集现象。
2. 环境因素:环境因素如感染、化学物质、药物等能诱发免疫疾病。
例如,病毒感染与糖尿病、甲状腺疾病、类风湿关节炎等免疫疾病有关。
3. 免疫异常:免疫系统异常是免疫疾病发生的重要病因,包括自身免疫疾病、免疫缺陷病、过敏性疾病等。
4. 其他因素:营养不良、心理因素、激素水平、年龄等因素也可能与免疫疾病有关。
二、免疫疾病的病理生理1. 自身免疫疾病:自身免疫疾病是由于机体免疫系统对自身组织和细胞发生异常的免疫反应,导致组织损伤和炎症反应。
免疫系统主要包括T细胞、B细胞、巨噬细胞、树突细胞等,它们可以产生抗体、细胞毒性及吞噬细胞等效应来对抗病原体和异己抗原。
当免疫系统出现异常时,会导致自身免疫疾病的发生。
2. 过敏性疾病:过敏性疾病是机体对特定抗原产生异常的免疫反应,包括变态反应、过敏症等。
免疫系统对抗原产生过度敏感,引起炎症反应和组织损伤,表现为皮肤瘙痒、鼻塞、哮喘等症状。
3. 免疫缺陷病:免疫缺陷病是由于免疫系统功能低下而导致的易感染状态。
免疫缺陷病包括先天免疫缺陷病和后天免疫缺陷病两种,前者是由于遗传或先天性异常导致,后者则是由于某些因素(如感染、药物、疾病等)引起免疫功能低下。
4. 免疫调节异常:免疫调节异常是由于机体对免疫系统的调节失常,导致免疫系统过度激活或过度抑制,从而引发一系列免疫性疾病。
免疫调节异常还包括免疫耐受失调、免疫反应亢进等情况。
三、免疫疾病的诊断1. 临床表现:免疫疾病的临床表现多种多样,包括疲乏、发热、关节疼痛、皮疹、肿瘤、溃疡、贫血等症状。
2. 实验室检查:包括免疫学检查、免疫组化检查、免疫酶标测定法、免疫电泳法、血清蛋白电泳等检查。
3. 影像学检查:如X线、CT、MRI等影像学检查可以帮助进一步明确诊断。
临床医学中常见的免疫性疾病及其诊断方法免疫性疾病是指由于免疫系统异常反应引起的疾病,表现为机体自身免疫功能异常,攻击和破坏自身组织和器官。
这类疾病在临床中较为常见,给患者带来很大的身体和心理负担。
本文将介绍几种常见的免疫性疾病及其诊断方法。
一、类风湿性关节炎类风湿性关节炎(Rheumatoid Arthritis,RA)是一种慢性、炎症性的自身免疫性疾病,常累及多个关节。
其主要症状包括关节疼痛、肿胀、晨僵等。
对于RA的诊断,临床医生一般会根据患者的临床表现、关节X线或超声检查结果以及免疫学指标来进行判断。
常见的免疫学指标有类风湿因子(Rheumatoid Factor,RF)和抗环瓜氨酸肽抗体(anti-CCP抗体),阳性结果对RA的诊断有重要意义。
二、狼疮狼疮(Systemic Lupus Erythematosus,SLE)是一种病因不明的自身免疫性疾病,可累及全身多个器官,临床表现多样化。
常见症状有皮肤损害、关节痛、疲劳、发热等。
SLE的诊断主要依靠临床症状、实验室检查和免疫学指标。
常见的免疫学指标包括抗核抗体(ANA)、抗双链DNA抗体(anti-dsDNA抗体)等,阳性结果对SLE的诊断具有重要的辅助作用。
三、溃疡性结肠炎溃疡性结肠炎(Ulcerative Colitis,UC)是一种以结肠黏膜慢性持续性炎症为主的免疫性疾病。
主要症状包括腹泻、腹痛、排便次数增多等。
UC的诊断主要通过结肠镜检查,观察结肠黏膜的变化情况。
此外,免疫学检查也具有一定的辅助诊断价值,如血沉、C-反应蛋白测定以及白细胞介素-6(IL-6)等。
四、系统性硬化症系统性硬化症(Systemic Sclerosis,SSc)是一种以皮肤、血管和内脏器官纤维化为特征的自身免疫性疾病。
该病的主要症状包括皮肤硬化、内脏器官受累等。
诊断SSc依靠患者的临床表现、免疫学指标、血清肌酐酸激酶(CK)等。
免疫学方面,抗体检测是非常重要的辅助方法,例如抗核抗体(ANA)以及抗Scl-70抗体。
临床分析免疫系统疾病与免疫分析免疫系统是人体内重要的防御机制,负责保护机体免受外界病原体的侵害。
然而,免疫系统也会出现各种疾病,给人体健康带来严重威胁。
在临床实践中,对免疫系统疾病的准确分析和免疫分析技术的应用是非常重要的。
一、免疫系统疾病的分类和病因分析免疫系统疾病可以分为先天性和后天性两类,其中先天性疾病是由遗传因素引起,而后天性疾病则与环境、感染等因素有关。
常见的免疫系统疾病包括自身免疫性疾病、免疫不全病和过敏反应等。
1. 自身免疫性疾病自身免疫性疾病是由机体免疫系统对正常组织和细胞产生异常免疫反应而引起的疾病。
包括类风湿性关节炎、系统性红斑狼疮、硬皮病等。
这些疾病的发病机制主要涉及自身免疫失调和炎症反应的异常。
2. 免疫不全病免疫不全病是指机体免疫系统功能异常或缺陷,导致机体无法有效地抵御感染和肿瘤细胞的疾病。
常见的免疫不全病有艾滋病、先天性免疫缺陷综合征等。
这些疾病的病因可以是遗传、药物、感染等多种因素引起。
3. 过敏反应过敏反应是机体免疫系统对某些外界抗原产生过度反应,导致各种临床症状的疾病。
常见的过敏反应包括过敏性鼻炎、药物过敏等。
过敏反应的发生与机体免疫系统的超敏反应有关。
二、免疫分析技术在免疫系统疾病诊断上的应用免疫分析技术是一种通过检测免疫相关指标来评估机体免疫系统功能的方法。
在免疫系统疾病的诊断中,免疫分析技术发挥着重要作用。
1. 免疫学检测免疫学检测包括血清学检测、免疫组化、流式细胞术等方法。
通过检测血清中的抗体或免疫细胞表面标记物,可以评估免疫系统的功能状态和是否存在异常反应。
2. 免疫组织化学免疫组织化学是通过免疫染色技术对组织标本进行分析,以评估免疫系统疾病的病理变化和免疫细胞的分布情况。
例如,对于自身免疫性疾病可以通过检测免疫球蛋白的异常沉积来确定诊断。
3. 分子生物学技术分子生物学技术可以通过检测免疫相关基因的突变和表达水平来评估免疫系统疾病的发生机制和预后情况。
临床医学中的免疫疾病与治疗方法免疫疾病是指由免疫系统失调导致的疾病,这些疾病可以影响人体的免疫系统,导致免疫系统攻击健康组织或器官。
在临床医学中,免疫疾病的发病率逐年上升,因此寻找有效的治疗方法成为医学界的一项重要任务。
本文将重点讨论免疫疾病的常见类型以及目前可用的治疗方法。
一、免疫疾病类型免疫疾病可以分为原发性和继发性两大类。
原发性免疫疾病是指由免疫系统基因突变引起的疾病,如先天性免疫缺陷病和自身免疫病。
继发性免疫疾病是指由于其他原因导致免疫系统异常而引起的疾病,如感染、某些药物和环境因素等。
自身免疫病是免疫疾病的重要类型。
它是指免疫系统错误地攻击正常组织和器官,导致炎症和组织损伤。
常见的自身免疫病包括类风湿性关节炎、系统性红斑狼疮和乙型肝炎等。
二、免疫疾病的治疗方法1. 药物治疗药物治疗是常见的治疗免疫疾病的方法。
例如,糖皮质激素是免疫抑制剂常用的一种,通过抑制免疫系统的活性来减轻炎症和免疫反应。
对于严重的自身免疫病例,糖皮质激素通常是首选治疗药物。
免疫抑制剂也是治疗免疫疾病的常用药物之一。
这些药物可以通过干扰免疫系统的活性来减轻炎症和免疫反应。
常用的免疫抑制剂包括环孢素、甲氨蝶呤和金刚烷胺等。
2. 免疫调节治疗免疫调节治疗是一种新兴的治疗免疫疾病的方法。
这种治疗方法通过改变免疫系统的调节机制来修复免疫系统的功能失调。
免疫调节治疗包括用于增强免疫功能的免疫增强剂和用于抑制免疫功能的免疫抑制剂。
这些治疗方法可以针对不同的免疫疾病和个体进行个体化治疗。
例如,对于类风湿性关节炎,免疫调节治疗包括使用非甾体抗炎药物和疾病修饰抗风湿药。
这些药物通过调节免疫系统的活性来减轻疼痛和炎症。
3. 细胞治疗细胞治疗是近年来兴起的一种治疗免疫疾病的方法。
该治疗方法利用干细胞或特定细胞的活性修复或替代受损的组织或器官。
对于自身免疫病的治疗,细胞治疗可以通过调节免疫系统的平衡来实现病情的改善。
4. 免疫疫苗免疫疫苗是一种预防性治疗免疫疾病的方法。
针对医师资格来说风湿免疫性疾病每年助理所占分值是4分;其他篇每年助理所占分值在10分左右。
可以看到这两个科目所占不是很多,助理两个单元都可以出现;助理医师风湿免疫性疾病一般都是出现在第二单元,总体来说此部分的知识点基本都不是难点,但是知识点比较零碎。
针对这两个系统简单的介绍或者总结部分内容,希望对各位考生有所帮助。
一、风湿免疫性疾病:1.系统性红斑狼疮核心考点——诊断1.颊部红斑——两颧部位的固定红斑。
2.盘状红斑——片状,可有脱屑、色素脱失和萎缩。
3.光过敏——日光照射后出现皮疹,或原有皮疹加重。
4.口腔溃疡——口腔或鼻咽部溃疡,无痛性。
5.关节炎——关节疼痛或伴肿胀,但极少出现骨质破坏。
6.浆膜炎——胸膜炎或心包炎。
7.肾脏病变——尿蛋白(+++)或大于0.5g/24h,或出现管型尿。
8.神经病变——癫痫发作或精神病样表现。
9.血液学疾病——溶血性贫血,白细胞减少,血小板减少。
10.免疫学异常——抗Sm抗体,或抗dsDNA 抗体,或抗磷脂抗体阳性(包括抗心磷脂抗体、狼疮抗凝物、梅毒血清试验假阳性中一项阳性)。
11.抗核抗体阳性。
2.类风湿关节炎(RA)核心考点——实验室检查(1)类风湿因子(RF):70%(+);滴度与疾病活动性和严重性相关;(-)不能排除;(+)不一定能够诊断。
(2)抗环瓜氨酸肽抗体(抗CCP):早期诊断。
敏感性66%,特异性95%.高滴度阳性——预后不良。
(3)血沉、C反应蛋白:活动性。
(4)轻中度贫血、血小板增高。
3.风湿免疫性疾病的总论警惕B型题!A.类风湿关节炎——滑膜炎;B.系统性红斑狼疮——小血管炎;C.骨关节炎——关节软骨变性;D.强直性脊柱炎——附着点炎;附着点:肌腱、韧带、关节囊附着于骨的部位E.干燥综合征——外分泌腺体炎症;F.多发性肌炎/皮肌炎——肌炎;G.血管炎——大、中、小动、静脉炎;H.系统性硬化病——皮下纤维组织增生。
二、其他篇1.手术前准备和手术后处理手术后早期恶心、呕吐常见的原因是麻醉反应;术前常规禁食的时间是禁食12小时,禁饮4小时;轻度或中度高血压病人,术前要求血压维持原水平。
临床执业医师考点:免疫性疾病
临床执业医师考点:免疫性疾病
1、T细胞免疫(细胞免疫)
胸腺3~4岁时胸腺影在X线上消失,
青春期后胸腺开始萎缩。
T细胞
细胞因子干扰素肿瘤坏死因子
B细胞免疫(体液免疫)
骨髓和淋巴结
B细胞
免疫球蛋白唯一能通过胎盘的:IgG
IgA含量增高提示宫内感染的.可能。
2、免疫缺陷病
(1)抗体缺陷病发病率最高
①X连锁无丙种球蛋白血症:常见各种化脓性感染,如肺炎、中
耳炎、疖。
扁桃体和外周淋巴结发育不良。
②选择性IgA缺陷:反复呼吸道感染,伴有自身免疫性疾病(SLE、类风湿性关节炎)和过敏性疾病(哮喘、过敏性鼻炎)
体液免疫缺陷的检测血清免疫球蛋白测定
白喉毒素试验
同族血型凝集素测定
淋巴结活检,查找浆细胞
(2)细胞免疫缺陷病
胸腺发育不全:生后不久出现不易纠正的低钙抽搐,常伴有畸形,如食道闭锁、悬雍垂裂、先心病、人中短、眼距宽、下颌发育不良、耳位低等。
细胞免疫的实验室检查结核菌素试验(–)
植物血凝素(–)
末梢血淋巴细胞﹤1.5×109/L
L淋巴细胞转化率﹤60%
皮肤迟发型超敏反应(–)
治疗:输血—只能输经X照射过的血,不能输新鲜血。
否则易发生移植物抗宿主反应。
(3)抗体和细胞免疫联合缺陷病
3、小儿扁桃体发育规律
2岁后扁桃体增大,6~7岁达到顶峰。
4、发病率最高的原发性免疫缺陷病——抗体缺陷病。
选择性IgA缺陷禁忌输血或血制品。
支气管哮喘
1、诊断标准喘息发作≥3次
肺部出现哮鸣音
喘息症状突然发作
其他特异性病史
一、二级亲属中有哮喘
2、咳嗽变异性哮喘诊断标准
咳嗽持续或反复发作﹥1个月
常伴夜间或清晨发作性咳嗽,痰少,运动后加重
临床无感染征象,长期抗生素治疗无效
支气管扩张剂可使咳嗽发作缓解(诊断本病的基本条件)
有个人或家庭过敏史
怀疑支气管哮喘患者——查外周血嗜酸性粒细胞计数有助于诊断。