B—20中深度镇静治疗管理制度教学教材
- 格式:doc
- 大小:61.50 KB
- 文档页数:4



镇静治疗管理制度一、镇静治疗的定义和流程镇静治疗是通过给予患者一定的药物或其他方法,来控制其体内某些物质的分泌,使其保持一定的平静和冷静状态。
镇静治疗在精神病患者、焦虑症患者、抑郁症患者和其他情绪和行为障碍患者中都有着广泛的应用。
在医疗机构中,镇静治疗通常会在医生的指导下进行,以确保患者的安全和效果。
镇静治疗的流程通常包括以下几个步骤:1、评估患者的病情和病史,了解患者的体质和心理状态。
2、确定治疗方案,包括选择适当的镇静药物或其他治疗方法。
3、给予患者药物或其他治疗,监测患者的反应和效果。
4、定期评估患者的病情和治疗效果,调整治疗方案。
5、在治疗结束后,对患者进行康复和跟踪管理。
二、镇静治疗管理制度的重要性镇静治疗管理制度是医疗机构对镇静治疗进行管理和监督的制度和规定。
在医疗过程中,患者的安全和治疗效果是首要考虑的问题,而镇静治疗管理制度的建立可以确保医疗机构在镇静治疗过程中做到严格遵守制度和规定,提高医疗质量,保障患者的权益。
具体来说,镇静治疗管理制度的重要性主要体现在以下几个方面:1、保障患者的安全。
镇静治疗涉及到药物的使用和患者的监督,存在一定的风险。
建立健全的管理制度可以规范医护人员对患者的监督和管理,减少意外事件的发生,保障患者的安全。
2、提高医疗质量。
医疗机构通过建立良好的镇静治疗管理制度,可以规范医务人员的工作流程和行为规范,提高医疗质量和医疗效果。
3、保障患者的权益。
镇静治疗是对患者的一种干预,需要充分尊重患者的意愿和权益。
健全的管理制度可以规范医护人员的行为,确保医疗机构严格遵守相关法律法规,保障患者的权益。
4、促进临床研究和知识传播。
通过对镇静治疗管理制度的建设和完善,可以促进临床研究的开展,并提高医务人员的专业水平,促进知识的传播和交流。
三、镇静治疗管理制度的建立和实施要建立有效的镇静治疗管理制度,医疗机构需要做好以下几个方面的工作:1、建立相关规章制度。
医疗机构需要根据国家和行业相关法规,结合自身实际情况,建立健全的镇静治疗管理制度,明确医务人员的权责和患者的权益,规范医疗行为。


医院诊疗过程中的中深度镇静管理制度一、本制度不适用于下列情况(一)抗焦虑或镇痛药物治疗,以缓解焦虑或疼痛,如术前或术后使用止痛药控制疼痛。
(二)在疾病治疗过程中,因病情需要而使用镇静药物治疗的情况。
(三)轻度镇静和全身麻醉。
二、人员资格要求(一)符合以下条件的医师具有中深度镇静治疗资格1.具有ACLS证书。
2.参加医院组织,由麻醉科负责的中深度镇静治疗培训并考核合格,经医务部认证后授权的医师。
培训内容应包括患者评估、气道管理、镇静镇痛药物的使用、并发症处理等。
具有中深度镇静治疗资格医师须掌握(1)相关技术和各种镇静方法。
(2)镇静药物的药理和逆转剂的使用。
(3)监测要求。
(4)并发症的处置。
(二)符合以下条件的护士具有中深度镇静治疗资格1.具有BLS证书。
2.参加医院组织,由麻醉科负责的中深度镇静治疗培训并考核合格。
培训内容应包括患者评估、气道管理、镇静镇痛药物的使用、并发症应对等。
具有中深度镇静治疗资格的护士须掌握:(1)监测要求。
(2)并发症的应对。
(3)逆转剂的使用。
(4)恢复标准。
(三)具有中深度镇静治疗资格的医师和护士名单,在院内网上公布,两年更新1次。
三、实施中深度镇静治疗场所应配备相应的监护及急救设备(一)监护仪(包括血压、脉搏、心电图、经皮脉搏血氧饱和度)。
(二)除颤仪。
(三)吸引器、面罩、简易呼吸球囊、口咽通气道、喉镜、气管导管等气道管理设备。
(四)氧气、听诊器等。
(五)有符合儿童镇静治疗所需的专用设备,如呼吸器、监测仪等。
(六)急救药物及拮抗剂。
(七)静脉注射设备。
四、操作规范(一)镇静前患者评估:了解患者相关药物过敏史,进行体格检查,对生命体征、疼痛、呼吸循环功能、气道等进行风险和适宜性评估,并进行美国麻醉医师协会(ASA)分级,如患者的ASA 分级≥3级,则须请麻醉科医师会诊。
(二)镇静前准备1.实施镇静治疗前,医师需向患者本人或授权人介绍诊疗方案、风险、预后、防范措施及其他可选择的诊疗方式等,患方应该充分了解镇静治疗所带来的效益、风险、不良反应、可替代方案、注意事项等,并参与选择中深度镇静治疗方案,签署《中深度镇静治疗知情同意书》。
镇静护理管理制度1. 制度背景在医疗领域,许多医疗操作和治疗过程需要患者进行镇静,以减轻患者的痛苦和焦虑,同时也有利于医护人员的操作。
然而,不恰当的镇静护理可能会导致患者出现意外事件,危及患者的生命安全。
因此,建立一套科学合理的镇静护理管理制度对于医疗机构来说至关重要。
2. 制度目的镇静护理管理制度的主要目的是规范医护人员在为患者进行镇静过程中的行为和操作,确保患者在接受镇静治疗时的安全和舒适。
同时也通过制度的实施,提高医护人员的专业水平和护理质量,减少医疗事故的发生。
3. 制度内容(1)镇静护理评估:在进行镇静治疗之前,医护人员需要对患者进行全面的评估,包括患者的病史、身体状况、镇静药物过敏史等。
评估结果将决定患者是否适合接受镇静治疗,以及选择何种镇静方法。
(2)镇静药物选择:医护人员应根据患者的病情和个体差异选择适合的镇静药物,在保证疗效的同时尽量减少药物的副作用和风险。
医护人员需要了解各种镇静药物的特点,遵循医疗指南和制度规定进行使用。
(3)镇静护理操作:医护人员在为患者进行镇静治疗时,需要严格按照操作规程进行操作,确保患者在镇静过程中的安全。
包括监测患者的生命体征、注射镇静药物、注意患者的反应等。
(4)镇静风险评估和预防:医疗机构应建立镇静风险评估和预防机制,对患者在镇静治疗中可能出现的风险进行评估和预防。
并定期组织镇静风险管理培训,提高医护人员对镇静风险的认识和应对能力。
(5)镇静护理效果评估:医疗机构需要建立镇静护理效果评估制度,对患者在接受治疗后的效果进行评估,及时调整治疗计划和护理方案,以提高治疗效果和患者的满意度。
4. 制度实施为确保镇静护理管理制度的有效实施,医疗机构需要采取以下措施:(1)建立专门的镇静护理团队,由经验丰富的专业护士和医生组成,负责制定和实施镇静护理管理制度。
(2)加强医护人员的培训和教育,提高他们对镇静护理的专业知识和操作技能,确保镇静治疗的安全和有效。
(3)建立严格的监督和评估机制,对医护人员的操作和镇静治疗效果进行监督和评估,及时发现问题并采取相应措施加以改善。
一目的:本制度规定了患者在我院进行操作或手术等过程中需要中度、深度镇静时必须遵守的统一要求和需要达到的最低标准,以保证中、深度镇静治疗措施的正确使用,确保患者安全。
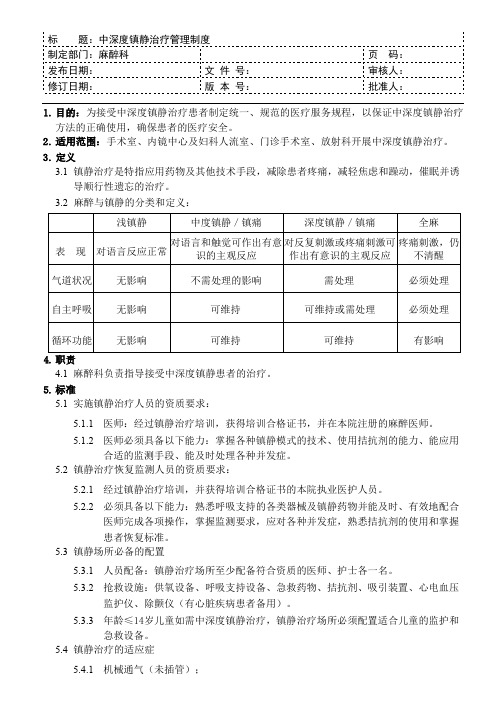
二镇静和麻醉的分类和定义:1 轻度镇静(焦虑消除):通过用药达到的一种状态。
患者意识清醒,情绪安静,对语言指令做出正常反应,认知功能和协调能力受影响,但呼吸和循环功能不受影响。
2 中度镇静(意识轻度抑制):一种由药物引起的意识轻度抑制状态。
这样患者能忍受不愉快的手术过程,同时维持心肺功能,并能对口头指令和/或触觉刺激作有目的的反应,保护性反射存在,气道通畅。
这种状态可由各种镇静剂、抗焦虑药、麻醉剂单独或联合应用而取得。
3 深度镇静(意识中度抑制):一种由药物引起的意识中度抑制状态。
不容易唤醒,对疼痛等刺激有相应反应,可伴有保护性反射部分或全部消失。
通气功能降低,可能需要人工维持气道,自主通气可能不足,但心血管功能通常是正常的。
4 全麻:在药物控制下,患者处于无意识状态,感觉功能丧失,甚至对疼痛刺激没有反应,保护性反射和生理反射消失,呼吸功能受影响,循环功能亦受影响。
可能需辅助控制呼吸并使用液体和药物等维持循环功能的稳定。
三本制度不包括:轻度镇静(抗焦虑)治疗不纳入本管理制度。
但由于镇静治疗的结果是一个连续变化的过程,进行轻度镇静治疗的病人也可能因个体差异而出现预期外的治疗结果。
因此,对于接受轻度镇静治疗的病人,一旦其转为中深度镇静状态,此类病人也应立即归于中深度镇静治疗的管理范畴。
四镇静治疗的对象涵盖住院病人、急诊病人和门诊病人。
镇静治疗场所必须配备的抢救设施包括供氧设备、呼吸支持设备、急救药物、吸引装置、多功能监护仪(至少基本生命体征监测)、除颤仪。
五镇静权限与要求:开展镇静治疗的主诊医师应为本院注册的麻醉医师、ICU医师或经过镇静治疗培训并获得培训合格证的本院执业注册医师。
参与镇静治疗的护士需经过镇静治疗培训,并获得培训合格证书的本院执业护士。
一目的:本制度规定了患者在我院进行操作或手术等过程中需要中度、深度镇静时必须遵守的统一要求和需要达到的最低标准,以保证中、深度镇静治疗措施的正确使用,确保患者安全。
二镇静和麻醉的分类和定义:1轻度镇静(焦虑消除):通过用药达到的一种状态。
患者意识清醒,情绪安静,对语言指令做出正常反应,认知功能和协调能力受影响,但呼吸和循环功能不受影响。
2中度镇静(意识轻度抑制):一种由药物引起的意识轻度抑制状态。
这样患者能忍受不愉快的手术过程,同时维持心肺功能,并能对口头指令和/或触觉刺激作有目的的反应,保护性反射存在,气道通畅。
这种状态可由各种镇静剂、抗焦虑药、麻醉剂单独或联合应用而取得。
3深度镇静(意识中度抑制):一种由药物引起的意识中度抑制状态。
不容易唤醒,对疼痛等刺激有相应反应,可伴有保护性反射部分或全部消失。
通气功能降低,可能需要人工维持气道,自主通气可能不足,但心血管功能通常是正常的。
4全麻:在药物控制下,患者处于无意识状态,感觉功能丧失,甚至对疼痛刺激没有反应,保护性反射和生理反射消失,呼吸功能受影响,循环功能亦受影响。
可能需辅助控制呼吸并使用液体和药物等维持循环功能的稳定。
三本制度不包括:轻度镇静(抗焦虑)治疗不纳入本管理制度。
但由于镇静治疗的结果是一个连续变化的过程,进行轻度镇静治疗的病人也可能因个体差异而出现预期外的治疗结果。
因此,对于接受轻度镇静治疗的病人,一旦其转为中深度镇静状态,此类病人也应立即归于中深度镇静治疗的管理范畴。
四镇静治疗的对象涵盖住院病人、急诊病人和门诊病人。
镇静治疗场所必须配备的抢救设施包括供氧设备、呼吸支持设备、急救药物、吸引装置、多功能监护仪(至少基本生命体征监测)、除颤仪。
五镇静权限与要求:开展镇静治疗的主诊医师应为本院注册的麻醉医师、ICU医师或经过镇静治疗培训并获得培训合格证的本院执业注册医师。
参与镇静治疗的护士需经过镇静治疗培训,并获得培训合格证书的本院执业护士。
一目的:本制度规定了患者在我院进行操作或手术等过程中需要中度、深度镇静时必须遵守的统一要求和需要达到的最低标准,以保证中、深度镇静治疗措施的正确使用,确保患者安全。
二镇静和麻醉的分类和定义:
1 轻度镇静(焦虑消除):通过用药达到的一种状态。
患者意识清醒,情绪安静,对语
言指令做出正常反应,认知功能和协调能力受影响,但呼吸和循环功能不受影响。
2 中度镇静(意识轻度抑制):一种由药物引起的意识轻度抑制状态。
这样患者能忍受
不愉快的手术过程,同时维持心肺功能,并能对口头指令和/或触觉刺激作有目的的反应,保护性反射存在,气道通畅。
这种状态可由各种镇静剂、抗焦虑药、麻醉剂单独或联合应用而取得。
3 深度镇静(意识中度抑制):一种由药物引起的意识中度抑制状态。
不容易唤醒,对
疼痛等刺激有相应反应,可伴有保护性反射部分或全部消失。
通气功能降低,可能需要人工维持气道,自主通气可能不足,但心血管功能通常是正常的。
4 全麻:在药物控制下,患者处于无意识状态,感觉功能丧失,甚至对疼痛刺激没有
反应,保护性反射和生理反射消失,呼吸功能受影响,循环功能亦受影响。
可能需辅助控制呼吸并使用液体和药物等维持循环功能的稳定。
三本制度不包括:轻度镇静(抗焦虑)治疗不纳入本管理制度。
但由于镇静治疗的结果是一个连续变化的过程,进行轻度镇静治疗的病人也可能因个体差异而出现预期外的治疗结果。
因此,对于接受轻度镇静治疗的病人,一旦其转为中深度镇静状态,此类病人也应立即归于中深度镇静治疗的管理范畴。
四镇静治疗的对象涵盖住院病人、急诊病人和门诊病人。
镇静治疗场所必须配备的抢救设施包括供氧设备、呼吸支持设备、急救药物、吸引装置、多功能监护仪(至少基本生命体征监测)、除颤仪。
五镇静权限与要求:开展镇静治疗的主诊医师应为本院注册的麻醉医师、ICU医师或经过镇静治疗培训并获得培训合格证的本院执业注册医师。
参与镇静治疗的护士需经过镇静治疗培训,并获得培训合格证书的本院执业护士。
镇静医师和护士必须具备以下能力:掌握各种镇静模式的技术;能应用合适的监测手段;具备基本生命支持技术和有CPR 证书;能及时处理各种并发症;会使用各种拮抗剂。
六镇静记录要求:
1 镇静操作前:医师必须完成镇静前评估(具体要求见《镇静记录单》或《手术室外
麻醉记录单》及《镇静操作知情同意书》或《手术室外麻醉知情同意书》。
2 镇静过程中及镇静后:根据要求记录患者生命体征等,具体见《镇静记录单》或《手
术室外麻醉记录单》。
3 ICU、急诊、儿科患者的镇静记录要求根据部门规定执行。
七镇静操作前准备:
1 对于非急诊病例,主管医生根据患者情况和镇静方法,决定术前禁食时间:
1.1 成年人:术前禁食固体食物6h,禁饮清亮液体2h(包括:水、无渣果汁、没
有加奶的茶和咖啡)。
1.2 婴幼儿:母乳喂养禁食4h,其它喂养6h。
禁饮清亮液体2h。
2 未按要求禁食或急诊时,须权衡镇静治疗的利弊;如行镇静治疗,须在镇静治疗期
间采取有效措施防止误吸。
3 根据要求建立有效的静脉通道。
4 由本院具有镇静权限的医生完成镇静操作前评估并记录。
具体包括以下内容:病史
和体检;手术指征;ASA身体状况分级;禁食状况;过敏史;过去给镇静药时发生
的不良反应史;镇静方案;向患者/家属告知麻醉风险、利弊及镇静/麻醉选择。
并签署镇静前知情同意书。
给予镇静剂前对患者进行再次评估。
5 镇静医嘱要求:
5.1 由我院具有镇静操作权限的医生书写。
5.2 详细注明药名、剂量、给药途径和用药频度。
5.3 药物剂量应按医嘱逐渐调整至有效的镇静效果。
6 物品配备:
6.1 多功能监护仪(心电图、血压、脉搏、血氧饱和度);
6.2 急救设备:气管插管工具、除颤仪、吸引装置、氧气、急救用药和拮抗剂。
八镇静术中监护要求:
1 由具有镇静监护权限的人员对患者进行持续的监护。
2 对所有处于中度镇静的患者,应全程监护其脉搏和血氧饱和度,并在给药前及整个
麻醉及恢复阶段定时测量血压、心率、呼吸、意识水平,每10分钟一次。
对有心脏病史的患者应予以心电监护。
3 对所有处于深度镇静的患者,应进行全程血氧饱和度和心电监护,并在给药前及整
个麻醉及恢复阶段定时测量血压、心率、呼吸、意识水平,每5分钟一次。
4 给麻醉药前、吸氧前须记录血氧饱和度,以便术后对比。
麻醉期间应常规吸氧。
5 记录所有用药、静脉输液和血制品。
6 记录并发症和其相应的处理过程。
7 记录所有参与诊疗操作的人员。
九镇静术后监护要求:
1 患者术后须由拥有CPR证书或精通气道管理的人员转运和持续监护。
2 术后评估应于手术结束后5分钟内开始,并记录以下内容:生命体征,包括血氧饱
和度和意识水平;给药情况(包括静脉液体),输血和血制品;任何意外情况或术后
并发症及这些情况相应的处理措施;观察者签名。
3 根据患者病情进行术后监护,并至少每15分钟记录一次血压、心率、呼吸、意识水
平。
4 用PACU评分标准对患者进行评分,评分9分或9分以上且呼吸平稳者可转至观察室、
病房或离院。
5 最后一次静脉给药后至少监护30分钟,最后一次肌注或口服镇静药后至少监护60
分钟。
6 质量改进:收集中度及深度镇静患者麻醉结果的资料,集中分析,不断改进质量。
十 ASA身体状况分级
1 定义:ASA 身体状况分级是由“美国麻醉医师协会”设计的用来描述患者全身状况
的一个分级系统。
它用来评估患者是否适合作镇静和/或麻醉。
需请麻醉科会诊的术前患者,由麻醉医生对患者进行ASA分级,并记录在术前镇静评估记录单。
作镇静诊疗操作的患者,由具有镇静操作权限的医生在操作前对患者进行ASA分级,并记录在“镇静操作记录单”中;如患者的ASA分级大于或等于3级,则须考虑请麻醉医师会诊。
2 分级标准:
十一PACU评分标准
1 定义:PACU评分是一种用来判断术后患者能否转入门诊观察室或病房的方法。
1 镇静术后患者转至观察室后,继续观察呼吸、循环和有否活动性出血情况,根据出
2.1 当患者状况符合出院指征时,观察室护士通知麻醉医生或主管医生。
2.2 麻醉医生或主管医生确认患者能安全地出院并签字后,开出出院医嘱。
2.3 护士给予患者术后宣教并记录。
2.4 给患者联系电话,以便在有任何不适时及时联系。
2.5 儿童患者须在成年家属护送下才能回家。
2.6 教育患者术后24小时内不得开车。
2.7 对不符合出院标准的患者应有相应的处理办法,并由医生记录在病历中。
2.8 在病历中记录患者出院日期、时间,患者出院时病情,出院带药或其它提供给
患者的物品。
获经批准
院长日期 2012.08.01。