中医病例-不寐
- 格式:ppt
- 大小:209.50 KB
- 文档页数:28

王女士,47岁,广州人
病者自述:病一年有余,心烦不寐,近两月病情加重,彻夜不眠,烦躁多怒,自汗,手足灼热,大便秘结,不能入睡,至夜则烦躁难眠,服用过安神镇静之剂未有效果。
症状:面色不容,精神萎靡,舌红少津无苔,脉弦数。
诊断:心火上亢,肾阴不济证,宜清心火,滋阴潜阳。
方组(潜阳宁神汤)加减
夜交藤,枣仁,远志,柏子仁,茯苓,,生地黄,玄参,牡蛎,代赭石,穿心莲,龙骨加减。
病情恢复:初服6剂,心神不寐收效,夜间安稳,能入睡3--5小时,但仍大便便秘,原方加大黄,继续服7剂。
复诊便畅症减,又服14剂,睡眠6--7小时,症状消失而愈。
方解:《内经》谓:卫气不得入于阴,常留于阳则阳气满,阳气满则阳跷盛,不得入于阴则阴气瘿,故目不瞑。
临床观察不寐多由五志过极,心阴暗耗,心阳亢奋所致。
本方用生地黄、玄参滋阴潜阳,用龙骨、牡蛎、代赭石以潜镇阳气,使阳入阴。
然此病日久,思虑过度,暗耗心阴,故再用远志、柏子仁、酸枣仁、夜交藤养心安神。
除滋阴潜阳外,必须用黄连以直达心火,从而达到泻南补北,心肾相交,阴平阳秘之目的。
附加:若阴亏甚,舌红少苔或无苔者,可加麦冬、百合、五味子;情志抑郁,烦躁易怒者,可加合欢、柴胡、以解郁安神;兼大便秘者多郁热,所谓“胃不和则卧不安”,可加大黄连的量,。

中医治疗不寐的典型病案患者李某,女性,40岁,平时工作繁忙,经常面临压力。
近期出现失眠症状,无法入睡,入睡后易醒,睡眠质量差,白天精神不振,影响了工作和生活。
经过详细询问患者病情和观察舌象,中医医生初步判断为肝郁气滞导致的失眠。
根据中医理论,肝主疏泄,肝气郁结会影响到心脾肾等脏腑的功能,从而导致失眠等症状。
因此,中医治疗不寐的关键是疏肝理气,调节心脾肾功能。
中医医生给予以下中药方剂治疗:1. 柴胡泻肝汤:柴胡、半夏、黄芩、人参、茯苓、生姜、大枣等药物组成,具有疏肝理气、调和胃气的作用,可以缓解肝郁气滞。
2. 安神补心汤:黄连、黄芩、白术、茯苓、远志、酸枣仁等药物组成,具有镇定安神、养心补脾的作用,可以帮助恢复心脾功能。
患者每天服用上述方剂,每日两剂,早晚空腹服用,每剂煎煮30分钟。
同时,医生还建议患者调整作息习惯,保持规律的生活作息,避免过度劳累和精神紧张。
经过一个疗程的治疗,患者的失眠症状明显减轻,入睡时间缩短,睡眠质量有所改善。
继续治疗一个月后,患者的失眠完全消失,精神状态良好,工作效率提高。
通过这个案例,我们可以看到中医治疗不寐的方法是以调节脏腑功能为基础的。
中药方剂的选择是根据患者的病情和体质来确定的,通过疏肝理气、调和心脾肾功能来改善失眠症状。
同时,合理的作息习惯对于治疗不寐也起到了重要的辅助作用。
需要注意的是,中医治疗不寐需要根据个体情况进行辨证施治,不同病因导致的失眠可能需要不同的治疗方法。
因此,在治疗失眠时,建议患者及时就医,寻求专业的中医诊断和治疗。
中医治疗不寐的典型病案是通过疏肝理气、调和心脾肾功能来改善失眠症状。
中药方剂的配伍和合理的作息习惯是治疗失眠的关键。
希望通过这个案例的介绍,能够对大家理解中医治疗不寐的方法和原理有所帮助。
如果您自己或身边的人有类似的问题,建议及时就医,寻求专业的中医治疗。


不寐
姓名:张某性别:女
年龄:39岁民族:汉
职业:教师现住址:
接诊时间:科别:心内
主诉:失眠1年,加重一周。
现病史:患者1年前开始失眠,每夜入睡困难,多梦易醒,醒后难以再次入睡。
伴心
慌心悸,乏力神疲,饮食无味,面色无华。
无咳嗽咳痰、无腹胀腹痛、无发热畏寒等。
既往史:否认糖尿病史、高血压病史,无外伤史、手术史、输血史,无“结核”、“肝炎”、“伤寒”等传染病史,否认药食过敏史,预防接种史不详。
个人史:出生本地,未曾到外地久居,否认血吸虫疫水和毒物接触史,无吸烟史,无
酗酒及冶游性病史。
婚育史:25岁结婚,育有1子,配偶及儿子均体健。
家族史:未询及特殊遗传家族史及类似的疾病史。
月经史:14岁初潮,每28—30天一次,持续5-7天。
体格检查:BP:125/85mmHg,HR:85次/分,律齐。
神志清,精神可,慢性病容,半卧位,查体配合。
无阳性体征。
舌色淡,脉细弱。
胸片、心电图、腹部B超等均无殊。
辅助检查:多导睡眠图
诊断:中医诊断:不寐
心脾两虚证
西医诊断:失眠?
处方:归脾汤加减。


肝阳上亢失眠中医门诊病历书写范文
病历号码:
姓名:
性别:
年龄:
职业:
婚姻状况:
初诊日期:
主诉:夜间难以入睡,睡眠质量差,白天容易疲劳乏力。
现病史:患者近几个月来睡眠质量逐渐下降,夜间难以入睡,经常彻夜难眠,即使睡着也易醒,醒后难以再入睡。
白天感到疲劳乏力,精神状态不佳,工作效率低下。
曾服用西药治疗失眠,效果不佳。
既往史:无特殊外伤及手术史。
个人史:工作压力较大,生活作息不太规律。
体格检查:
神志清楚,体型中等,营养状况良好。
舌质红绛,苔少,脉弦数。
辩证分析:
本病属于肝阳上亢证,主要症状为失眠、神经过敏、焦虑易怒等。
病因主要是由于肝失条达、肝阳偏亢所致。
肝主疏泄,条达失常,则气机郁阻,不能疏泄,故见睡眠不佳;肝阳偏亢,上冲于头目,故见头晕目眩、神经过敏等症状。
治则:疏肝解郁,平肝熄风。
处方:生肝汁10ml、酸枣仁12g、远志10g、龙齿10g、夜交藤10g、茯神10g、合欢皮10g、酸角浆10g。
服药方法:水煎服,早晚各一剂。
嘱咐:作息有规律,避免过度劳累,情绪宜稳定,远离烟酒等刺激物。
同时配合养生调理,如适当运动、冥想放松等。

病例分析不寐王某,男,34。
岁2011年6月14日初诊.主诉:眠差多梦10余年.现病史:患者近十多年眠差,多梦易醒, 醒后不能再寐,胃脘时痛,灼热,多食易饥,口干,鼻干,面色晦黯无华,倦怠乏力, 神疲懒言,面色萎黄,腰背酸痛,二便可。
舌红有齿痕,脉细。
既往史:浅表性胃炎。
中医诊断:1.不寐;2。
胃脘痛。
辩证:脾虚胃弱,心肾不交。
治法:健脾和胃,安神补肾。
方药:补中益气汤合交泰丸加味.黄芪30g党参15g当归10g 陈皮10g白术10g 柴胡10g 升麻10g甘草10g 煅龙骨30g 锻牡蛎30g 毕澄茄10g 何首乌10g 葛根10g 酸枣仁30g 黄连6g 肉桂6g2011年6月28日二诊:睡眠好转,胃痛轻,易饥轻,急躁,乏力轻,鼻干,手心热,纳可,二便可.舌红苔薄腻,脉细。
方药:补中益气汤+煅龙骨30g 煅牡蛎30g 毕澄茄10g 何首乌20g 葛根10g 酸枣仁30g 黄连6g 肉桂6g 元胡10g 地骨皮10g 玉竹14g按:失眠是临床常见病,致病机制复杂多样,心肾不交为失眠常见致病机制之一.《慎斋遗书》指出:“心肾相交, 全凭升降。
”心肾阴阳水火的升降, 与整个机体的阴阳升降是一致的, 亦与全身各脏腑的升降协调密切相关。
脾胃属土, 居于中焦, 配位中央, 能长养四脏。
又脾为阴土, 以太阴而主升; 胃为阳土, 以阳明而主降; 脾喜燥恶湿,胃喜湿恶燥。
脾胃燥湿相济, 升降相因, 为气机升降的枢纽。
脾胃又为心肾上下交通,水火升降必经之地。
《血证论》言:“血生于心火而下藏于肝,气生于肾水而上注于肺,其间运上下者脾也.”此言脾为水火上下运行之枢纽.故《证治准绳》言:“补肾不如补脾,以脾上交于心, 下交于肾故也。
”综上所言,脾胃升降协调, 为全身气机升降和心肾交通之枢纽,同时也是治疗心肾不交的重点。
患者脾胃功能异常, 脾气不升,少火不能上达于心; 胃气不降,心所化之精不能下达于肾, 心肾不能相交。

不寐的中医门诊病历范文# 不寐中医门诊病历。
一、初诊。
日期:[具体日期]患者姓名:[姓名]性别:[男/女]年龄:[X]岁。
职业:[具体职业]联系方式:[电话号码]住址:[详细住址](一)主诉。
“大夫啊,我最近可太遭罪了,晚上根本就睡不着觉啊,这都好长时间了。
”患者愁眉苦脸地说道。
(二)现病史。
患者自述失眠情况大约持续了[X]个月。
开始的时候是偶尔入睡困难,没太在意,以为是工作忙累的。
可是最近这一个月,几乎每天晚上都睡不着,躺在床上翻来覆去,脑子就像放电影似的,乱七八糟的事儿全冒出来。
好不容易有点困意了,稍微有点动静就又清醒了,然后就再也睡不着。
白天那叫一个难受啊,头晕乎乎的,没精神,工作效率特别低,还老是忘事儿。
问其生活习惯,患者说自己平时工作压力比较大,经常加班,晚上到家都八九点了,还得忙乎家里的事儿。
以前呢,晚上睡觉前还喜欢刷手机,看看新闻、短视频啥的,现在知道这样可能不好了,可就是改不了这个习惯。
饮食方面,口味比较重,爱吃辣的和咸的,还经常和朋友出去喝酒撸串。
(三)既往史。
否认高血压、糖尿病、心脏病等慢性病史。
无药物过敏史。
不过以前也有过一段时间睡眠不太好,但没这次这么严重,自己调整调整就好了。
(四)望诊。
患者面色略显晦暗,眼神疲惫,口唇有些干燥。
头发有点油腻,像是好几天没洗的样子。
舌象:舌红,苔薄黄腻。
(五)切诊。
脉象弦滑。
(六)辨证分析。
患者工作压力大,思虑过度,劳伤心脾,脾失健运,湿浊内生;又饮食不节,嗜食辛辣、咸腻及饮酒,酿生湿热,湿热上扰心神,故见失眠。
舌红、苔薄黄腻、脉象弦滑均为湿热内扰之象。
(七)诊断。
中医诊断:不寐(湿热扰心证)(八)治法。
清热利湿,宁心安神。
(九)处方。
黄连6g 黄芩10g 法半夏10g 茯苓15g 陈皮10g 竹茹10g 枳实10g 珍珠母30g(先煎)夜交藤30g 合欢皮15g 炒枣仁30g。
7剂,水煎服,日一剂,早晚分服。
(十)医嘱。
1. 睡前1小时内避免使用手机等电子设备。

此医案仅证明中医可以治疗此类疾病,但医案仅供参考,切勿个人盲目用药,建议到正规中医治疗机构详细辩证论治。
安神定志丸合酸枣仁汤治疗失眠病案:张某,女,48岁,2011年6月11日。
主诉:不寐、胆怯易惊、时有心悸3月余。
病史:因于2010年冬至后与妹妹生气,出现不寐、胆怯易惊。
表现为神魂不安,入寐困难,寐而不酣,多梦易醒,胆怯易惊且处事多虑。
至今年1月20日在当地医院门诊就诊,诊断为“顽固性失眠”,用中药治疗,具体药物不详,未见明显好转。
本年1月23日,到“市级医院”就诊,诊断为“心悸”,住院8天,静脉点滴丹参注射液(具体用量不详),口服降脂药(具体不详)。
病人仍自觉心烦、心神不宁、遇事易惊。
患者自述“难受的时候像要死了一样”。
近2个月来未上班,间断服用“阿普唑仑0.4-4mg,最近服用“希德(2片/日)”和“瑞美隆(1片/晚)”。
不寐情况无明显改善。
初诊:虚烦不寐,寐则多梦或易惊易醒,神魂不安,胆怯易惊,惊悸怔忡,处事多虑。
舌淡,苔薄白,脉弦细。
西医诊断:失眠中医诊断:不寐辨证审机:心胆气虚,热扰心神。
治法:益气镇惊,安神定志。
方药:安神定志丸合酸枣仁汤加减甘草15克知母20克茯苓15克炒枣仁45克(捣烂)炙远志15克当归30克川芎5克龙骨30克(先煎)茯神15克龙眼肉20克木香15克人参15克(先煎)炙黄芪40克夜交藤50克朱砂5克(研极细末,冲服)。
水煎,日一剂,分2次服。
二诊:2011年6月18日。
服药七剂,自述不适症状均有缓解,寐后梦少不常醒、胆怯易惊较前有改善。
舌质淡,苔薄白腻、脉弦细。
仍以益气镇惊,加以理气以安眠。
方药:甘草15克知母20克茯苓20克炒枣仁45克(捣烂)川芎10克当归30克炙远志15克琥珀粉5克(冲服)茯神15克龙眼肉20克木香15克人参15克(先煎)炙黄芪20克生白术15克夜交藤50克龙骨30克(先煎)清半夏15克陈皮15克厚朴15克石菖蒲30克。
水煎,日一剂,分2次服。

失眠(不寐)失眠是指夜间较长时间不能入睡,或入睡后易醒、早醒,醒后再睡不着,每夜睡眠时间不足4小时,伴多梦,烦躁,易怒。
西医认为,失眠是神经衰弱的一种表现,与精神因素有着密切关系。
失眠是人体大脑皮质细胞长期处于过度兴奋状态,产生兴奋性亢进,而与抑制过程失去平衡的结果。
中医古籍称失眠为“不寐”。
中医认为,不寐的病因是阴阳失衡,阳盛阴衰,阳不交阴所致。
用脑过度,焦虑不安,忧郁不畅,饮食不节,七情所伤,都会使人体的阴阳失衡,阳盛阴衰。
要恢复人体的阴阳平衡,应着重于脏腑的整体调治,尤其是心、肾、脾、肝的调治。
心主神,心神不安则不寐。
造成心神不安的因素,除了心本身的阴阳失衡外,还与肾、脾、肝的阴阳失衡有关。
心与肾的关系是升降相因,水火互济。
若劳累、房事过度,肾阴耗损,肾水不升,不能上济于心;心火不降,不能下温于肾;心肾不交,心阳独亢而成不寐。
心与脾的关系是相互资生,相互为用。
若思虑过度,思虑伤脾,脾伤无以生精微,不能上奉于心,心血不足而致心阴亏损,心阳盛于心阴而成不寐。
恼怒伤肝,肝阳偏盛,虚火上炎,心神受扰而成不寐。
过食伤胃,宿食停滞,积为痰热。
痰热阻遏心阴而成不寐。
故中医治疗不寐症的原则是育阴潜阳,补心安神,舒肝解郁,和胃化痰。
下面介绍中医治疗不寐(失眠)的验方。
验方1 补心汤【药物组成】生地黄、玄参、丹参、麦冬各20克,当归、太子参、茯神、远志、酸枣仁、柏子仁各15克,五味子10克。
【主治病证】失眠,烦躁,舌红少津,口干多饮,多汗,时有盗汗,大便结,脉细数。
【方药解析】本方由《摄生秘剖》载的“天王补心丹”加减化裁而成。
方中酸枣仁、柏子仁、远志、五味子养心安神;生地黄、玄参、麦冬滋阴壮水;当归、太子参、丹参益气和血。
全方具有滋阴补心、清热和血,恢复人体阴阳平衡功能。
【随症加减】若口苦,烦躁甚,加栀子、夏枯草15克;若梦多,常有梦中惊醒,加龟版、龙骨(均先煎)各30克。
【服用方法】每日1剂,每剂煎2次,分上、下午服。
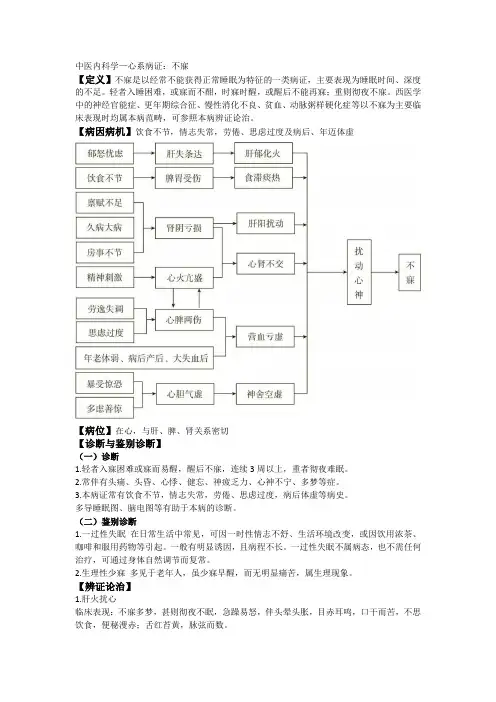
【定义】不寐是以经常不能获得正常睡眠为特征的一类病证,主要表现为睡眠时间、深度的不足。
轻者入睡困难,或寐而不酣,时寐时醒,或醒后不能再寐;重则彻夜不寐。
西医学中的神经官能症、更年期综合征、慢性消化不良、贫血、动脉粥样硬化症等以不寐为主要临床表现时均属本病范畴,可参照本病辨证论治。
【病因病机】饮食不节,情志失常,劳倦、思虑过度及病后、年迈体虚【病位】在心,与肝、脾、肾关系密切【诊断与鉴别诊断】(一)诊断1.轻者入寐困难或寐而易醒,醒后不寐,连续3周以上,重者彻夜难眠。
2.常伴有头痛、头昏、心悸、健忘、神疲乏力、心神不宁、多梦等症。
3.本病证常有饮食不节,情志失常,劳倦、思虑过度,病后体虚等病史。
多导睡眠图、脑电图等有助于本病的诊断。
(二)鉴别诊断1.一过性失眠在日常生活中常见,可因一时性情志不舒、生活环境改变,或因饮用浓茶、咖啡和服用药物等引起。
一般有明显诱因,且病程不长。
一过性失眠不属病态,也不需任何治疗,可通过身体自然调节而复常。
2.生理性少寐多见于老年人,虽少寐早醒,而无明显痛苦,属生理现象。
【辨证论治】1.肝火扰心临床表现:不寐多梦,甚则彻夜不眠,急躁易怒,伴头晕头胀,目赤耳鸣,口干而苦,不思饮食,便秘溲赤;舌红苔黄,脉弦而数。
代表方:龙胆泻肝汤。
2.痰热扰心临床表现:心烦不寐,胸闷脘痞,泛恶嗳气,伴头重,目眩;舌偏红,苔黄腻,脉滑数。
治法:清化痰热,和中安神。
代表方:黄连温胆汤。
3.心脾两虚临床表现:不易入睡,多梦易醒,心悸健忘,神疲食少,伴头晕目眩,面色少华,四肢倦怠,腹胀便溏;舌淡苔薄,脉细无力。
治法:补益心脾,养血安神。
代表方:归脾汤。
4.心肾不交临床表现:心烦不寐,入睡困难,心悸多梦,伴头晕耳鸣,腰膝酸软,潮热盗汗,五心烦热,咽干少津,男子遗精,女子月经不调;舌红少苔,脉细数。
治法:滋阴降火,交通心肾。
代表方:六味地黄丸合用交泰丸。
5.心胆气虚临床表现:虚烦不寐,胆怯心悸,触事易惊,终日惕惕,伴气短自汗,倦怠乏力;舌淡,脉弦细。
神农中医馆陈伟大夫使用天王补心丹治疗不寐一例
患者信息:女 43岁
初诊时:2024年6月26日
主诉:睡眠障碍6个月
现症见睡眠差,经常凌晨2点左右醒来,无法再次入睡,舌中裂纹,大便干结,舌红苔薄,脉细。
诊断:不寐病
证型:心阴不足
治法:
方药:天王补心丹加减
人参片6g茯苓15g玄参10g
丹参10g桔梗10g制远志10g
当归10g五味子10g麦冬15g
天冬10g柏子仁10g地黄15g
龙骨15g茯神15g
7剂水煎服,一日一剂,一日两次
二诊:2024年7月3日
大便干结的情况基本缓解,夜间苏醒时间推迟至凌晨5点左右,醒后能再次入睡,梦多。
效不更方,再予七剂加合欢花,首乌藤
三诊:2024年7月10日
患者偶尔可以睡到6点左右,二便调,白天精神充沛,上方去龙骨,再予14剂。
按语:
此患者工作性质思虑过多,半年的夜间醒来,按六经辨证为少阴症为主,心肾不交水火不济。
患者表示时间在肝经循环之中醒来,可见肝经多有不畅,因此使用天王补心丹滋补心阴。
方中人参,茯苓健脾祛湿,玄参当归地黄滋阴补肾,远志茯神柏子仁丹参养心安神,麦冬天冬滋补肺阴,五味子龙骨收敛潜阳。
不寐中医病例书写范文中医病历书写范文中医(中西医结合)病历书写范文住院病历姓名:. 性别:男年龄:5岁民族:. 出生地: .婚况:未婚职业:. 单位:. 邮政编码:..常住地址:...入院时间:xx年4月13日10时病史采集时间:xx年4月13日10时病史陈述者:患儿母亲可靠程度:基本可靠发病节气:清明后主诉:反复发热、咳嗽5天现病史:缘患儿5天前无明显诱因下开始出现发热,咳嗽,有痰,鼻塞,呕吐胃内容物一次,曾多次到我院门诊求治,予中药及静滴先锋VI、鱼腥草治疗,症状未见改善。
于今天再次来我院门诊求治,为求进一步系统治疗,遂由门诊收入院。
入院时症见:患儿精神疲倦,发热,咳嗽,有痰,无气促,呕吐胃内容物一次,耳痛,无耳鸣,纳呆,睡眠差,大便烂,日三次,小便调。
既往史:既往健康,否认水痘,麻疹,结核,肝炎病史。
个人史:母孕期健康,足月顺产,第一胎,出生时体重、身高不详。
出生时无窒息、缺氧史,无病理性黄疸,混合喂养,按时添加辅食,生长发育正常,智力正常,按时预防接种。
过敏史:自诉清开灵过敏史,否认其他食物及药物过敏史。
月经婚育史:家族史:父母健康。
否认家族遗传病史。
体格检查T 37℃ P 92次/分 R 20次/分 bp整体状况:望神:神志清楚,精神疲倦,表情正常。
望色:正常面容,色泽偏白。
望形:发育正常,营养一般,体型偏瘦。
望态:体位正常,姿势自然,步态正常。
声音:语言清晰,语言强弱适中,咳嗽,无呃逆、嗳气、哮鸣、呻吟等异常声音。
气味:无特殊气味。
舌象:舌红,苔白。
脉象:脉浮数。
皮肤、粘膜及淋巴结:皮肤粘膜:皮肤粘膜无黄染,纹理、弹性等均正常,皮肤稍热,无汗,无斑疹、疮疡、疤痕、肿物,无腧穴异常征、血管征、蜘蛛痣、色素沉着等,无皮肤划痕征。
淋巴结:双颌下各可扪及花生米大小淋巴结,表面光滑,无压痛,活动度好,无粘连。
头面部:头颅:头颅正常无畸形、肿物、压痛,头发疏密、色泽、分布均正常,无疖、癣、疤痕。
不寐中医住院病历书写范文英文回答:The patient, Mr. Li, was admitted to the hospital witha chief complaint of insomnia. He reported difficultyfalling asleep and staying asleep for the past three months. The symptoms were worse during stressful periods and heoften woke up feeling tired and unrefreshed. Mr. Li had no significant medical history or family history of sleep disorders. He denied any recent changes in his lifestyle or medication use.Upon examination, Mr. Li appeared fatigued and had dark circles under his eyes. His tongue was pale with a thin white coating, and his pulse was weak and thready. Based on these findings, a diagnosis of deficiency of heart and spleen was made in Traditional Chinese Medicine (TCM) terms.The treatment plan for Mr. Li consisted of acupuncture and herbal medicine. Acupuncture points such as HT7(Shenmen), SP6 (Sanyinjiao), and CV12 (Zhongwan) were selected to tonify the heart and spleen, promote qi circulation, and calm the mind. Herbal formulas containing ingredients like Suan Zao Ren (Semen Ziziphi Spinosae) and Fu Ling (Poria) were prescribed to nourish the heart, calm the spirit, and improve sleep quality.After two weeks of treatment, Mr. Li reported a significant improvement in his sleep. He was able to fall asleep faster and stay asleep throughout the night. His energy levels also improved, and he no longer felt tired during the day. The tongue and pulse examination showed signs of improvement as well, with a less pale tongue and a stronger pulse.In conclusion, Mr. Li's insomnia was successfully treated using a combination of acupuncture and herbal medicine. The TCM approach of addressing the underlying imbalances in the body proved effective in restoring his sleep patterns and overall well-being.中文回答:病人李先生因失眠主诉入院。
不寐中医病例书写范文中医病历书写范文中医(中西医结合)病历书写范文住院病历姓名:. 性别:男年龄:5岁民族:. 出生地: .婚况:未婚职业:. 单位:. 邮政编码:..常住地址:...入院时间:xx年4月13日10时病史采集时间:xx年4月13日10时病史陈述者:患儿母亲可靠程度:基本可靠发病节气:清明后主诉:反复发热、咳嗽5天现病史:缘患儿5天前无明显诱因下开始出现发热,咳嗽,有痰,鼻塞,呕吐胃内容物一次,曾多次到我院门诊求治,予中药及静滴先锋VI、鱼腥草治疗,症状未见改善。
于今天再次来我院门诊求治,为求进一步系统治疗,遂由门诊收入院。
入院时症见:患儿精神疲倦,发热,咳嗽,有痰,无气促,呕吐胃内容物一次,耳痛,无耳鸣,纳呆,睡眠差,大便烂,日三次,小便调。
既往史:既往健康,否认水痘,麻疹,结核,肝炎病史。
个人史:母孕期健康,足月顺产,第一胎,出生时体重、身高不详。
出生时无窒息、缺氧史,无病理性黄疸,混合喂养,按时添加辅食,生长发育正常,智力正常,按时预防接种。
过敏史:自诉清开灵过敏史,否认其他食物及药物过敏史。
月经婚育史:家族史:父母健康。
否认家族遗传病史。
体格检查T 37℃ P 92次/分 R 20次/分 bp整体状况:望神:神志清楚,精神疲倦,表情正常。
望色:正常面容,色泽偏白。
望形:发育正常,营养一般,体型偏瘦。
望态:体位正常,姿势自然,步态正常。
声音:语言清晰,语言强弱适中,咳嗽,无呃逆、嗳气、哮鸣、呻吟等异常声音。
气味:无特殊气味。
舌象:舌红,苔白。
脉象:脉浮数。
皮肤、粘膜及淋巴结:皮肤粘膜:皮肤粘膜无黄染,纹理、弹性等均正常,皮肤稍热,无汗,无斑疹、疮疡、疤痕、肿物,无腧穴异常征、血管征、蜘蛛痣、色素沉着等,无皮肤划痕征。
淋巴结:双颌下各可扪及花生米大小淋巴结,表面光滑,无压痛,活动度好,无粘连。
头面部:头颅:头颅正常无畸形、肿物、压痛,头发疏密、色泽、分布均正常,无疖、癣、疤痕。