【影像基础】脑出血的病理分期和MRI表现
- 格式:docx
- 大小:15.71 KB
- 文档页数:3

脑梗死是指因血管阻塞而造成的脑组织缺血性坏死或软化,常见原因包括动脉硬化、栓子栓塞以及血液病、血管炎等基础病变。
病理上于12-24小时后肉眼可见坏死脑组织肿胀、变性,镜下见神经元肿胀,细胞核和细胞质固缩、深染。
大多数发生在40岁以上,常有高血压病史。
起病急,因梗死部位不同而出现相应症状和体征,绝大多数患者出现各种不同程度的脑部损害,如偏瘫、偏身感觉障碍及偏盲等。
诊断要点1.脑实质内片状或楔形,并与血管分布一致的异常信号影,灰白质肿胀,分界消失,可有轻度占位效应;2.腔隙性脑梗死多位于基底核、内囊区、侧脑室旁白质及脑桥内,直径小于15mm,无占位效应;3.超急性期(发病6小时以内)T1WI,T2WI及FLAIR序列阴性,DWI呈高信号,PWI呈低灌注区;4.急性期(发病后6-72小时)T1WI呈低信号,T2WI呈高信号,FLAIR呈高信号,DWI呈高信号,PWI呈低灌注区;5.亚急性期(发病后72小时-10天)T1WI呈低信号,T2WI呈高信号,FLAIR呈高信号,而DWI呈信号下降趋势;6.慢性期(发病后11天到数月)T1WI呈低信号,T2WI呈高信号,FLAIR呈低信号,DWI呈低信号;7.注射对比剂后,可呈脑回状、片状或线状强化;8.大面积脑梗死MRA可见动脉狭窄、闭塞、中断等征象。
出血1.超急性期出血数分钟到数小时内。
漏出的血液尚未凝固,表现为长T1长T2,因此在T1WI上大多表现为略低信号,在T2WI上呈现高信号。
需注意两点:1。
与肿瘤等其他病变鉴别;2.该期血肿在低场MRI上T1WI可呈高信号。
DWI高信号ADC低信号2.急性期一般出血后2天内。
红细胞的包膜保持完整,细胞内为去氧血红蛋白,具有顺磁性,可造成局部磁场不均匀,加快了质子失相位,因此T2值明显缩短,在T2WI或T2﹡WI上表现为低信号。
但细胞内去氧血红蛋白对T1值的影响较小,因此T1WI信号变化不明显,呈稍低或等信号。
DWI低信号ADC低信号3.亚急性期早期一般为出血第3-6天。


脑出血的影像表现脑出血是指脑实质出血,又称脑溢血或出血性脑卒中。
本次主要讨论非损伤性脑出血,也叫原发性或自发性脑出血。
此病发病率仅次于脑梗死,死亡率居脑血管病首位。
病理过程:时间主要物质有无占位有无水肿超急性期小于等于6小时氧合血红蛋白无无急性期7~72小时脱氧核血红蛋白有少量水肿亚急性期 3天~2周正铁血红蛋白占位减轻大量水肿慢性期大于2周铁血黄素无水肿消失【影像学表现】1.CT(1)急性期(包括超急性期):脑内圆形、类圆形或不规则形高密度灶,CT值在50~80HU,灶周出现水肿,血肿较大者可有占位效应。
(2)亚急性期:血密度逐渐降低,灶周水肿由明显到逐步减轻;血肿周边吸收,中央仍呈高密度,出现“融冰征”;增强扫描病灶呈环形强化,呈现“靶征”。
(3)慢性期:病灶呈圆形、类圆形或裂隙状低密度影,病灶大者呈囊状低密度区。
急性、亚急性脑出血的CT表现a.急性脑出血:左侧基底核区不规则高密度灶,灶周低密度水肿带,脑室内少量积血;b.亚急性出血:10天后复查,血肿密度逐渐降低,中央仍呈高密度,出现“融冰征”2.MRI分期血肿成分T1WI T2WI DWI FLAIR超急性期氧合血红蛋白等信号高信号高信号高信号急性期脱氧血红蛋白低信号低信号低信号低信号亚急性早期正铁血红蛋白高信号低信号低信号低信号亚急性晚期正铁血红蛋白高信号高信号高信号高信号慢性期含铁血黄素低信号低信号低信号低信号亚急性期脑出血的MRI表现a.T2WI表现在左侧基底核区病灶的周围为薄层低信号,其内为高信号,病灶中心呈等或低信号,灶周有水肿,占位效应较明显;b.T1WI表现为环形高信号,血肿中心部位为低信号慢性期脑出血的MRI表现a.左侧基底核区T2WI高信号影,边界清楚,无灶周水肿,无占位效应;b、c.T1WI表现为边界清楚的低信号灶,邻近脑沟增宽,脑回变窄;d.水抑制像呈低信号,周边更低信号影环绕。
本例为陈旧性脑出血后遗改变,形成软化灶【诊断与鉴别诊断】高血压性脑出血多见于50岁以上的高血压患者,常因情绪激动、过度脑力与体力劳动或其他因素引起血压剧烈升高,导致已病变的脑血管或微小动脉瘤破裂出血并有神志改变。

脑出血的核磁表现之DWI & FLAIR篇最近在工作中发现大夫查头颅的时候脑出血时对于什么是DWI,什么是FLAIR根本就分不清楚,也不知道申请单要怎么开,那么下面我们就来说一下两者的区别。
我们分期细看:➤1. 超急性期(<24h),红细胞内氧合血红蛋白阶段,氧合血红蛋白抗磁性,血肿对核磁的影响主要为血肿里面含水比较多,所以出现T1低,T2高信号(类比普通水肿就好)。
➤2. 急性期(1-3d),两点决定信号,首先脱氧血红蛋白顺磁,影响了T2,T2较前黑下去了,其次脱氧血红蛋白结构所限,对T1还没发挥作用,依旧是黑的,双黑,所以这是最黑暗的阶段。
➤3. 亚急性早期(3-7d),正铁血红蛋白,依旧顺磁,T2依旧黑的,T1却因被正铁血红蛋白(和脱氧比铁原子位置变了)转正变白了。
➤ 4. 亚急性晚期(7-14d),细胞膜破了,T2顺磁作用的影响就没了,这个阶段,血肿里面水分增加,T2也变亮了,这个双白是脑出血最好记的阶段。
➤ 5. 到了慢性期(>14d),含铁血黄素不溶于水,且超顺磁性,这两点决定它在T1和T2都是黑的。
另外,还流行个I Bleed, I Die, Bleed Die, Bleed Bleed,Die Die。
具体意义可以自行搜索,据说自mayo clinic流出。
I代表等信号,有时候等和低比较微妙,大家记住一个就好。
FLAIR本身就受T2弛豫影响,当然还有很多其他因素(咱们就不要搞那么复杂难为自己了吧)。
总之一句话,勉强当成另一种T2记是可以接受的(血肿里面各种物质,算不上有自由水)。
而DWI呢:超急性期血肿高信号可能源自出血后血浆被吸收、粘度高、红细胞被挤到一起细胞内空间小弥散受限等很多目前不是特别确定的原因。
急性期和亚急性早期和T2一样由于顺磁性物质的强大作用产生低信号。
亚急性晚期,DWI高信号可能的原因很多,红细胞破坏、流出正铁血红蛋白,之前两个阶段的非均匀磁化效应(inhomogeneous susceptibility effect)消失、细胞内的物质分散到细胞外,组织粘度高等。

脑微出血MRI表现,诊断和识别及磁共振影像学表现脑微出血(CMBs)是脑小血管病的典型影像学表现之一,常见于高血压性动脉病和脑淀粉样血管病(CAA)患者。
CMBs还可以出现在一些脑小血管病的少见病因及其他疾病中。
脑淀粉样血管病脑淀粉样血管病是一种常见的脑小血管病,其特征性病理改变为β-淀粉样蛋白在大脑皮层和软脑膜的小动脉及毛细血管壁内进行性沉积。
磁共振T2WI或SWI显示广泛的皮质微出血或实质出血。
脑淀粉样血管病相关炎症(CAA-ri)通常认为是软脑膜及脑血管β-淀粉样蛋白引起的炎症反应。
典型的CAA-ri MRI表现为单灶或多灶不对称白质高信号(WMH)病变(皮质下或深部)延伸至皮质下白质,并伴有CAA相关出血并发症。
通常在相关WMH附近观察到大量的CMBs。
高血压脑动脉病高血压可导致皮质和皮质下小动脉硬化。
通常与深部脑出血和CMBs、基底节EPVS、梗死(尤其是腔隙,易发生在基底节和脑干)和WMH有关。
CMBs倾烟雾病烟雾病是一种罕见的特发性闭塞性脑血管疾病,其特征是颈内动脉远端或其近端分支的进行性狭窄或闭塞,以及大脑底部广泛的侧支血管网。
MMD与脑梗死、脑出血和CMBs有关。
CMB可作为预测moyamoya病患者出血风险的标志物。
亚洲MMD 患者,CMBs主要表现在深灰色核团和脑室周围区域,而欧洲MMD患者以皮质和灰质为主。
伴有皮质下梗死和白质脑病的常染色体显性遗传性脑动脉病(CADASIL)它是由NOTCH3突变引起的,CMBs以丘脑为主(常呈团状),也可见于其他深灰色核团、皮质下白质、脑干、小脑和灰质。
法布里病法布里病是一种由α-半乳糖苷酶的A基因突变引起的X连锁溶酶体储存障碍性疾病,其CMBs无特定的MRI表现,可在幕下(脑干或小脑)和/或幕上(基底节、丘脑、脑室周围白质、皮质下区)观察到。
Ⅳ型胶原α1和α2突变(COL4A1 and COL4A2 mutations) COL4α1突变携带者有着各种各样的MRI表现包括脑空洞、WMH (主要发生在后脑区)、ICH(通常在围产期)、短暂性脑缺血发作、脑(尤其是腔隙性)梗死、EPV、CMBs、颈动脉窦瘤和脑动脉瘤(通常累及颈动脉虹吸段)。


脑出血的鉴别诊断要点引言概述:脑出血是一种严重的神经外科疾病,及时准确地进行鉴别诊断对于患者的治疗和康复至关重要。
本文将从五个大点出发,详细阐述脑出血的鉴别诊断要点。
正文内容:1. 临床表现的分析1.1 突发剧烈头痛:脑出血患者常常突然出现剧烈头痛,其特点是发病迅速、疼痛强烈且持续时间较长。
1.2 神经系统症状:脑出血患者可能出现意识障碍、肢体瘫痪、言语障碍等神经系统症状,这些症状与出血部位有关。
1.3 伴随症状:脑出血患者常常伴随恶心、呕吐、颈项强硬等症状,这些症状可能与颅内压增高有关。
2. 影像学检查的应用2.1 头颅CT扫描:头颅CT扫描是诊断脑出血的主要手段,可以明确出血的位置、范围和性质。
2.2 磁共振成像(MRI):MRI对于脑出血的诊断也有一定的价值,尤其在早期出血、小出血灶和隐匿性出血的检测方面更为敏感。
2.3 血管造影:血管造影可以帮助确定脑出血的病因,尤其是动脉瘤、血管畸形等血管病变引起的脑出血。
3. 实验室检查的指导3.1 血常规检查:血常规检查可以了解患者的血红蛋白水平、白细胞计数等指标,有助于判断出血的程度和感染情况。
3.2 凝血功能检查:凝血功能检查可以评估患者的凝血状态,了解是否存在凝血功能异常,从而指导治疗。
3.3 生化指标检查:通过检查血糖、肝肾功能等生化指标,可以评估患者的全身情况,为治疗提供参考。
4. 脑脊液检查的应用4.1 脑脊液压力测定:脑脊液压力测定可以了解患者的颅内压情况,对脑出血的诊断和治疗有重要意义。
4.2 脑脊液常规检查:脑脊液常规检查可以了解脑脊液的细胞数、蛋白质含量等指标,有助于判断脑出血的病因和性质。
4.3 脑脊液培养:脑脊液培养可以帮助排除感染性疾病,并指导抗生素的选择。
5. 临床评分量表的应用5.1 Glasgow昏迷评分:Glasgow昏迷评分是评估患者意识状态的重要工具,可以帮助判断脑出血的严重程度和预后。
5.2 NIHSS评分:NIHSS评分是评估脑卒中患者神经功能损害程度的常用工具,对于脑出血的诊断和治疗具有指导意义。

脑出血的MRI表现特征目的探讨脑出血的MRI表现特征。
方法回顾性分析经30例脑出血患者的MRI表现。
结果急性期T1WI呈等信号或稍低信号,T2WI为低信号;亚急性期和慢性期T1WI和T2WI均表现为高信号,周围可有含铁血黄素低信号环。
结论MRI是较为敏感的和特异性无创伤的检查方法,特别是脑出血表现为额顶叶单纯小血肿。
标签:脑出血核磁共振成像脑出血(ICH)是指原发性非外伤性脑实质内出血。
高血压是脑出血最常见原因。
急性期CT检查迅速,诊断准确性高,吸收期需与胶质瘤、脑脓肿、脑梗死鉴别;MRI上亚急性及慢性期血肿具有特征性信号改变,易于鉴别。
MRI在显示脑内血肿方面,较之CT有独到之处[1]。
如果说血肿从出现到吸收在CT上是从高密度到等密度到低密度的转变过程的话,则MRI基本是从低信号到高信号再到低信号,恰可与CT形成互补。
现对临床收治的30例脑出血的患者的MRI表现分析如下。
1 资料与方法1.1 一般资料选取2010年1月至2010年12月收治的30例颅内出血患者,其中男性22例,女性8例。
年龄43~79岁,平均年龄64.1岁。
入院时有明确高血压史者25例,入院血压18~30/11~18Kpa,平均血压26/14.7Kpa,就诊时间发病后1h~3d。
1.2 MRI检查方法采用磁共振仪。
进行颅脑矢状、冠状、轴位扫描。
序列包括SE T1WI、FSE T2WI。
增强扫描的对比剂采用肘静脉注射磁显葡胺溶液(GdDTPA)0.2mL/kg。
2 MRI表现MRI血肿在不同时期,信号强度不一。
急性期对幕上及小脑出血的价值不如CT,对脑干出血优于CT,病程4~5周后CT不能辨认脑出血时,MRI仍可明确分辨,故可区别陈旧性脑出血和脑梗死;可明确出血原因。
MRI易发现脑血管畸形、血管瘤及肿瘤等出血原因。
血肿及周围脑组织MRI表现较复杂,主要受血肿所含血红蛋白量的变化影响。
(1)超急性期(3周):长T1、长T2信号。
3 讨论脑出血或称自发性脑出血,是指脑实质出血,约占脑卒中病人的20%,可由脑动脉瘤、血管畸形、炎症、肿瘤等引起。


脑出血后脑内血肿MRI表现规律脑出血后血肿的病理演变过程为:红细胞悬液-血液浓缩-血凝块形成和收缩-红细胞溶解-低蛋白血肿液。
血肿内血红蛋白的演变过程为:氧合血红蛋白(HBO2)-脱氧血红蛋白(DHB)-高铁血红蛋白(MHB)-含铁血黄素(H-S),其中可出现互相重叠现象。
根据脑内血肿的病理及血红蛋白变化规律,脑内血肿的MR信号表现规律为:1.超急性期(<24小时),血肿主要由完整红细胞内的HBO2组成,在MR 上可分为三阶段:(1)Ⅰ阶段(0-3小时),血肿在T1加权像上呈低信号,在T2加权像上呈高信号。
(2)Ⅱ阶段(3-12小时),血肿在T1加权像上呈略高信号,在T2加权像上呈高信号;此时出现轻度脑水肿。
(3)Ⅲ阶段(6-24小时),血肿在T1、T2加权像上可呈等信号,此时出现中等脑水肿。
2.急性期(2-7天),血肿内HBO2逐渐向DHB演化。
(1)Ⅰ阶段(2-3天),完整红细胞内的HBO2已演变为DHB。
血肿在T1加权像呈等或略低信号,在T2加权像上呈典型的低信号,此期伴重度脑水肿。
(2)Ⅱ阶段(3-4天),血肿除DHB之外,已有相当大部分转化为细胞内MBH,在T1加权像上呈典型的高信号,在T2加权像上呈典型的最低的黑信号,此期伴重度的脑水肿。
(3)Ⅲ阶段(5-7天),此期特征是红细胞开始溶解,血肿在T1加权像上仍呈典型的高信号,在T2加权像上仍呈低信号,(但不如Ⅱ阶段黑),脑水肿减轻为中度。
3.亚急性期(8-30天)。
(1)Ⅰ阶段(8-15天),血肿周边已经是游离稀释的MHB,中心部仍为未演化的DHB,在T1加权像上最有特征性。
周围为高信号厚环,中心为DHB低信号,在T2加权像上周围为略低信号厚环,中心为更低信号DHB,脑水肿从中度变为轻度。
(2)Ⅱ阶段(16-30天),血肿中心的DHB逐渐为游离稀释的MHB所取代,在所有成像序列中均逐渐完成高信号,以T1加权像最明显,T2加权像演变得慢一些,血肿周边可见含铁血黄素黑线,脑水肿从轻度至消失。
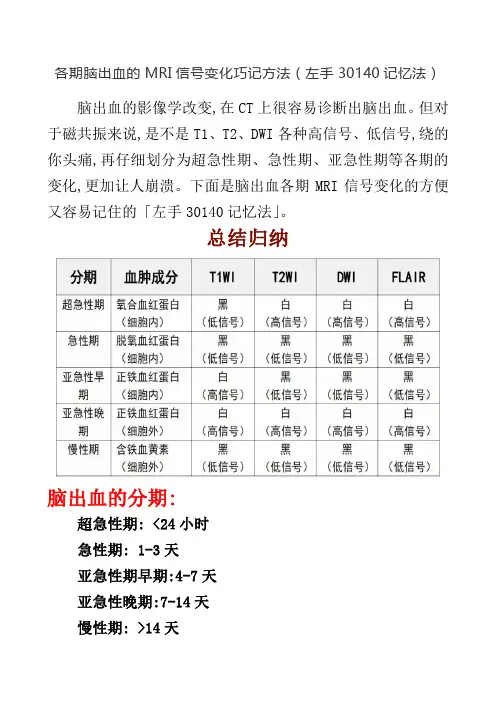
各期脑出血的MRI信号变化巧记方法(左手30140记忆法)脑出血的影像学改变,在CT上很容易诊断出脑出血。
但对于磁共振来说,是不是T1、T2、DWI各种高信号、低信号,绕的你头痛,再仔细划分为超急性期、急性期、亚急性期等各期的变化,更加让人崩溃。
下面是脑出血各期MRI信号变化的方便又容易记住的「左手30140记忆法」。
总结归纳脑出血的分期:超急性期: <24小时急性期: 1-3天亚急性期早期:4-7天亚急性晚期:7-14天慢性期: >14天“30140”的含义,这几个数字代表的就是高信号。
伸出左手,手心面向自己,用食指代表T1IW、中指代表T2WI、无名指代表DWI、小指代表 FLAIR。
用握着的手指代表黑(低信号),伸出的手指代表白(高信号)。
超急性期(<24 小时)超急性期是指出血的即刻,流出的血液尚未凝固,一般仅持续数分钟到数十分钟。
超急性期尚未凝固的血液表现出血液的长T1长T2特性,因此在TIWI上表现为略低信号,在T2WI上呈现高信号。
急性期(1-3 天)急性期一般为出血后3天内,血肿已经凝为血块,在这一期红细胞的细胞膜保持完整,细胞内的氧合血红蛋白释放出氧变成脱氧血红蛋白。
血肿T2弛豫明显缩短,在T2WI或T2*WI上表现为低信号。
脱氧血红蛋白对T1值的影响较小,因此该期血肿在T1WI 上信号变化不明显,常表现为略低信号或等信号。
亚急性早期(4-7 天)亚急性早期一般为出血后第4-7天。
初期,红细胞的细胞膜尚能保持完整,细胞内开始出现正铁血红蛋白,而细胞内正铁血红蛋白的出现一般从血肿周边向中心逐渐发展。
因此在T1WI上血肿从周边向中央逐渐出现高信号。
早期血肿在T2WI上不表现为高信号,一般仍为低信号。
后期,红细胞的细胞膜开始破裂,正铁血红蛋白溢出到细胞外,红细胞的破裂一般也是从血肿周边逐渐向中心发展。
血肿在T1WI上仍表现为高信号,在T2WI上表现为从血肿周边向中心逐渐蔓延的高信号。
【影像基础】脑出血的病理分期和MRI表现
(一)病理分期
急性期(血肿形成期)
血肿吸收期
囊腔形成期
出血后红细胞内血红蛋白演变过程:
氧合血红蛋白
脱氧血红蛋白
正铁血红蛋白---T1WI
T2WI }高信号
N(H)
持续数月~数年
含铁血黄素--短T2低信号
(二)根据血肿时间MRI分为:
超急性期
急性期
亚急性期:早期;中期;后期
慢性期
(三)MRI表现
1、超急性期(24小时内)
血肿形成,其内主要为含氧合血蛋白的红细胞凝集。
氧合血红蛋白缺少不成对的电子,具有抗磁性,无质子弛豫增强作用。
所以在磁共振成像时既不影响T1弛豫时间,也不影响T2弛豫时间。
此时血肿信号可为等信号。
但由于短期内血块收缩和血浆中水分被吸收而致蛋白含量增加,又可能造成T1弛豫时间缩短,此时血肿将表现为等或略高信号。
T1WI等或略高信号
T2WI 等信号
2、急性期(1—2天)
血肿内红细胞主要为脱氧血红蛋白,脱氧血红蛋白含有4个不成对的电子,呈高速自旋,具有很强的顺磁性作用。
但脱氧血红蛋白不引起质子和电子的偶极增强,因此不能缩短T1,所以不论在细胞内还是在细胞外,脱氧血红蛋白T1WI均呈等信号。
相反,脱氧血红蛋白对T2的作用非常明显,能显著缩短T2时间。
因此急性血肿在T2WI 呈中心低信号。
T1WI均呈等信号
T2WI呈中心低信号
3、亚急性初期(第3-5天)
红细胞的细胞膜完整,血肿内红细胞的脱氧血红蛋白进一步氧化,形成正铁血红蛋白,正铁血红蛋白细胞内期。
同时红细胞也可能发生溶解。
正铁血红蛋白内含有5个不成对电子,为强顺磁性物质,使T1弛豫时间缩短。
一般情况下,脱氧血红蛋白氧化成正铁血红蛋白的过程是由血肿外层向中心推移的。
T1WI血肿由外围开始出现高信号;
T2WI无高信号,仍为低信号。
4、亚急性血肿中期(6—10天)
红细胞的细胞膜破裂,正铁血红蛋白细胞外期
T1WI高信号区域由外周向中央增大
T2WI也出现高信号
5、亚急性血肿后期(10—3周)
血肿内以正铁血红蛋白为主,血肿周边形成含铁血黄素。
血肿内主要以T1WI T2WI为高信号
血肿周围出现低信号环,以T2WI明显
6、慢性期(3周以后)
随着血肿的进一步演变,由于吞噬细胞的不断吞噬、分解和移除血肿内血红蛋白,在血红蛋白分解的同时产生大量的含铁血黄素和铁蛋白,形成含大量含铁血黄素和铁蛋白的囊腔,
T1wI、T2wI均为低信号。
但这种情况也可能不出现,而直接形成
一类似脑脊液的囊腔。
T1WI为低信号
T2WI为高信号
周围水肿逐渐消退,
占位表现也消失。