危重病人抢救流程
- 格式:doc
- 大小:130.50 KB
- 文档页数:17

手术室危、急、重患者抢救流程1、手术室护士接到病房、产房或急诊科危急手术通知时,应简短询问患者科别、床号、姓名、诊断及病情,并立即提前通知二线、三线待班人员到场参与抢救,必要时通知科主任和护士长。
2、值班医护人员立即进入抢救应急状态,提前准备好手术间,分工备好手术器械、物品、药品、使用仪器等;随时准备接诊危重患者,与转送医生或护士进行核查,详细交接病情、各种管路、使用药物、腕式识别带等(特别是神志不清患者)。
3、患者入手术室后应立即建立两组以上静脉通路,同时协助麻醉医生接心电监护仪进行生命体征监测,吸氧, 手术安全核查可同时进行(进一步详细了解患者病史、病情、相关化验单)。
并负责现场记录患者从接诊开始的生命体征变化及抢救过程中病情变化及各种用药情况。
同时配合抢救过程中的用药,输血,抽血等工作。
4、负责备齐手术包及用物,立即洗手上台配合手术。
5、巡回护士配合进行台上所有器械及物品清点、术中物品添加并及时记录。
6、手术一经开始,所有医务人员必须严肃认真,一丝不苟,分工明确,保持手术间安静。
适当控制手术间人员,抢救手术一律不予参观。
术中正确执行口头医嘱,口头医嘱一经下达,护士必须大声复述一遍,所用药物均需经两人核对,确认无误方可执行。
药物空瓶及用后血袋集中存放,方便术后总查对及统计。
术中注意调节室内温度,为患者保温。
执行相关实验室检查,需选择正确试管,所抽血量必须准确,尽量避开在输液输血肢体采集血标本。
7、巡回护士时刻关注患者生命体征变化,及时向抢救指挥者汇报术中出血量,尿量、尿色、尿的性状,便于医生及时判断病情变化。
8、术后及时为患者擦拭身体血迹,加盖被保温,全身麻醉协助麻醉医生复苏,守护在患者身旁,防止坠床。
进一步核对及完善各种护理记录,包括手术病人交接单、物品清点记录单、手术安全核查表、患者送回病房时与病房护士认真交接术中生命体征,输液输血情况,各种管路通畅情况(管道标识清晰)。
交接完毕及时在交接单上签名。

危重病人抢救管理制度及诊治流程危重病人的抢救管理制度及诊治流程是医疗机构、医务人员和患者家属共同遵循的一套规范化、科学化和系统化的操作程序,旨在提高危重病人的生存率和治愈率。
以下是危重病人抢救管理制度及诊治流程的具体内容。
一、危重病人抢救管理制度1.建立抢救领导小组:医疗机构应组建由院领导及相关专家组成的抢救领导小组,负责制定危重病人抢救工作的管理规范,并及时调整和完善。
2.制定抢救标准和流程:根据相关法律法规和国家卫生健康委员会的指导意见,医疗机构应制定详细的危重病人抢救标准和流程,明确各个环节的具体操作步骤和责任人。
3.提供必要的抢救设备和药物:医疗机构应配备一定数量的抢救设备和药物,保障抢救过程中的必要设备使用和药物应用。
4.建立抢救信息管理系统:医疗机构应建立危重病人抢救的信息管理系统,记录患者的基本信息、抢救过程及效果,为后续的研究和改进提供参考。
5.开展抢救技术培训和演练:医疗机构应定期开展危重病人抢救技术培训和演练,提高医务人员的应急处置能力和协作能力,确保抢救工作的顺利进行。
二、危重病人诊治流程1.急诊接诊和评估:当危重病人到达急诊科时,医务人员应立即进行评估和初步处理,包括了解病情、采集必要的生命体征数据,并及时安排检查和检验。
2.多学科会诊:根据病人的具体情况,医务人员应及时召集相关专家进行会诊,确定诊断和治疗方案。
3.临床治疗:根据多学科会诊的结果,医务人员应根据病情严重程度进行相应的治疗,包括给予药物、输液、氧气供给、疼痛控制等。
4.抢救治疗:若病情继续恶化,需要进行进一步抢救,包括心肺复苏、气管插管、机械通气、血流动力支持等。
5.合并症处理:一些危重病人可能会出现多个器官功能障碍或合并症,医务人员应及时识别和处理,采取相应的治疗措施。
6.监测和观察:危重病人的生命体征应进行持续监测和观察,及时调整治疗方案,确保病情控制和安全。
7.病情评估和更新:医务人员应定期进行病情评估和更新,根据病情的变化进行相应的调整,确保治疗效果和病人的安全。

急危重病人抢救预案及流程1、对危重患者,应做到详细询问病史,准确掌握体征,密切观察病情变化,及时进行抢救。
我科的危重病人主要是“肝脾破裂”、“急性重症胆管炎”、“急性重症胰腺炎”等。
2、抢救工作应由值班医生、二线医生、值班护士执行,科主任、护士长负责组织和指挥,并将病情及时报告医务科、护理部。
对重大抢救或特殊情况(如查无姓名、地址者、无经济来源者)须立即报告总值班或医务科、护理部及分管院长。
3、在抢救过程中,应按规定做好各项抢救记录,须在抢救结束后6小时内补记。
4、抢救室内抢救车及抢救器械专人保管,做好急救、抢救药品、器械的准备工作,随时检查,随时补充。
确保药品齐全、仪器性能完好,保证抢救工作的顺利进行。
5、抢救时,护理人员要及时到位,按照各种疾病的抢救程序进行工作。
护士在医生未到以前,应根据病情,及时做好各种抢救措施的准备,如吸氧、吸痰、心电监护、建立静脉通道等。
在抢救过程中,护士在执行医生的口头医嘱时,应复述一遍,认真、仔细核对抢救药品的药名、剂量,抢救时所用药品的空瓶,经两人核对后方可弃去。
抢救完毕立即督促医生据实补写医嘱。
危重病人就地抢救,病情稳定后,方可移动。
6、抢救时,非抢救人员和家属一律不得进入抢救室或抢救现场,以保持环境安静,忙而不乱。
抢救完毕,整理抢救现场,清洗抢救器械,按常规分别消毒以便备用,清点抢救药品,及时补充,急救物品完好率要达到100%。
7、认真书写危重患者护理记录单,字迹清晰、项目齐全、内容真实全面,能体现疾病发生发展变化的过程,确保护理记录的连续性、真实性和完整性。
8、凡遇有重大灾害、事故抢救,应服从医院统一组织,立即准备,随叫随到。
科室之间支持支援配合,必要时成立临时抢救小组,加强抢救工作。
抢救后记录内容:1、病人一般情况(姓名、性别、年龄、住院号、床号、入院时间、入院诊断)。
2、危重病原因及抢救经过(抢救措施、抢救药物及抢救结果)。
3、组织抢救医师、主管医师姓名、参加抢救护士姓名。

危重病人救制度的基本原则与流程是什么危重病人救治的基本原则与流程危重病人救治是医疗工作中的一项重要任务,必须遵循一定的原则和流程,以确保救治工作的顺利进行,最大程度地提高患者的治愈率和生存率。
以下是危重病人救治的基本原则和流程。
一、基本原则1. 人道主义原则危重病人救治的首要原则是以人道主义精神为基础,将患者的生命和健康放在第一位,尊重患者的人权和尊严,提供高质量的医疗服务。
2. 快速反应原则危重病人的病情急剧恶化,需要快速反应和紧急处理。
医务人员应当迅速组织救治团队,采取有效的急救措施,争取最佳的救治时机。
3. 综合治疗原则危重病人救治需要综合治疗的方法,包括药物治疗、手术治疗、物理治疗等,以全面提高病人的治愈率。
医务人员应当根据患者具体病情,制定个体化的治疗方案。
4. 个体化原则每位危重病人的病情是不同的,需要个体化的治疗策略。
医务人员应当根据患者的身体状况、病史、家族遗传等因素,制定个体化的治疗方案,提供针对性的救治措施。
二、流程1. 应急响应一旦发现有危重病人,医务人员应立即作出应急响应。
首先,组织急救团队,确保人手充足;然后,确认病情,进行初步评估;最后,制定救治方案和行动计划。
2. 病情评估对危重病人进行全面的病情评估是救治的关键步骤。
医务人员应当进行详细的体格检查,获取患者病史和相关检查结果,判断病情严重程度,并听取患者或家属的描述。
3. 救治措施根据病情评估结果,医务人员应当制定相应的救治措施,包括药物治疗、机械通气、手术治疗、营养支持等。
同时,医务人员还需密切监测患者的生命体征,及时调整治疗方案。
4. 抢救与监护在危重病人救治过程中,医务人员需密切监测患者的生命体征和病情变化,及时调整治疗方案。
在抢救过程中,医务人员应当严密配合,采取紧急抢救措施,以最大限度地减少患者的损伤和并发症。
5. 后续治疗和康复危重病人抢救后,医务人员还需提供有效的后续治疗和康复护理,以帮助患者尽快康复。

ICU危重病人抢救配合流程概述在重症监护病房(ICU)中,抢救危重病人需要有一个完善的配合流程。
这个流程需要大家共同遵循,以保证最高效的抢救操作和最佳的病情控制。
本文将介绍ICU危重病人抢救配合流程的各个环节和相关要点。
前期准备在开始抢救工作之前,需要做好以下准备工作:1.确定抢救小组成员:根据患者情况,确定参与抢救的医生和护士,并明确每个人的职责和任务。
2.确定抢救设备:检查和确保所需的抢救设备和药品的完整性和可用性。
3.准备抢救车或床位:确保病人能够及时转移至抢救车或适当的床位。
4.与其他科室协调:如有需要,与其他科室协调安排相关检查、手术等。
ICU抢救配合流程ICU危重病人抢救配合流程通常包括以下环节:病情评估在进行抢救操作之前,首先需要对病人的病情进行评估。
评估的内容包括但不限于:•意识状态评估:判断患者是否清醒、昏迷或意识模糊。
•生命体征监测:包括心率、呼吸频率、血压、体温等指标的监测。
•症状评估:了解患者的主要症状,如呼吸困难、心悸、胸痛等。
•病史搜集:了解患者的基本病史、既往病史及相关诊疗情况。
抢救操作在评估完病情后,根据需要进行抢救操作。
主要包括以下环节:1.呼吸道管理:确保气道通畅,如气管插管、气管切开等操作。
2.心血管支持:包括心肺复苏、血流动力学监测、药物使用等操作。
3.代谢控制:包括血糖控制、电解质平衡、维持水电解质平衡等操作。
4.感染控制:包括抗生素应用、感染监测等操作。
抢救后处理在抢救操作结束后,还需要进行一系列的处理工作,包括但不限于:1.监测和观察:密切监测病人的生命体征,观察病情的变化。
2.药物治疗:根据病人的具体情况,适当调整药物治疗方案。
3.病情讨论:与ICU团队成员讨论病人的病情演变和下一步治疗方案。
4.家属沟通:及时与病人家属进行沟通,解释病情和治疗方案。
结束语ICU危重病人抢救配合流程是一个繁琐而复杂的过程,但它对于救治危重病人至关重要。
通过遵循正确的配合流程,可以高效地进行抢救操作,最大程度地减少病人的痛苦,提高抢救成功率。

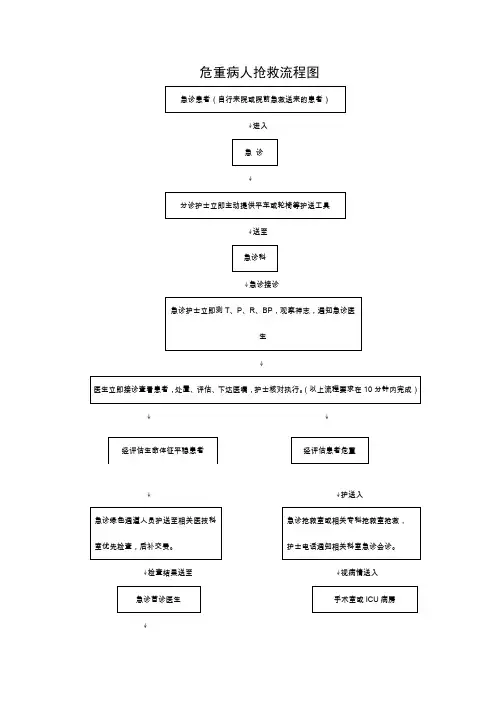
危重病人抢救流程1.接收报告与初步评估:当病人抵达时,接收报告并评估病情。
了解病人的病史和现状,包括生命体征、症状、意识状态等,以快速评估病情严重程度。
2.成立抢救团队:医师、护士、药师等专业人员按照医院的约定程序组成抢救团队。
分工合作,各自承担相应的职责。
3.现场保障:保证现场的清洁、安全,确保医疗设备的正常运转。
同时,维持病人的温暖和隐私。
4.快速建立静脉通道:建立静脉通道以保证后续的药物输液和监测。
选择合适的静脉通道,并进行完整的消毒和穿刺。
5.快速评估与紧急处理:通过辅助检查和体征监测,全面评估病情。
针对病人的具体情况,采取紧急处理措施,如气管插管、心肺复苏等。
6.根据抢救目标指导治疗:抢救目标包括确保病人的呼吸道通畅、保持循环功能、维持气体交换和恢复组织灌注等。
在治疗过程中,根据病情改变及时调整治疗方案。
8.病情记录与沟通:记录病人的生命体征、处理过程和用药情况,及时告知家属病人的病情和治疗进展。
与家属进行有效的沟通,解答疑问,提供支持。
9.继续监测和调整:持续监测病人的生命体征和病情改变情况,及时调整治疗方案。
确保治疗的持续性和准确性。
10.终止抢救或转运:当病人的生命体征稳定,病情得到控制时,可以考虑终止抢救,转入普通护理。
如果病情过于严重,需要进一步治疗或专科抢救,则根据实际情况决定是否转运。
11.事后评估和总结:抢救结束后,进行事后评估和总结。
回顾整个抢救过程,总结经验和不足,以提高团队的抢救效率和质量。
这只是一般情况下的危重病人抢救流程的基本步骤,具体的抢救流程会根据不同的病情和医院的实际情况适当调整。
对于危重病人抢救流程,医护人员需具备高度的责任感、决策能力和应变能力,以及良好的团队协作精神,以提供最佳的救治效果。


简述危重病人的抢救流程当遇到危重病人的时候,那可真是十万火急呀!就好像一场和死神的赛跑开始啦!首先呢,要迅速判断病人的情况。
这就好比是在迷雾中找到方向,得快、准、稳!看看病人的意识是不是清楚呀,呼吸顺不顺畅呀,心跳有没有异常呀。
这时候可不能马虎,得像侦探一样敏锐呢!然后呢,赶紧呼救!大喊一声“来人呀!”让周围的人都知道这里有紧急情况,大家一起帮忙。
这就像是吹响了战斗的号角,大家齐心协力来对抗病魔。
接下来,就是保持病人合适的体位啦。
可别小看这个,这就像是给病人找了个舒服的“窝”,让他们能更好地应对病情。
如果病人昏迷了,那就让他平躺着,把头歪向一边,免得呕吐物堵住呼吸道。
氧气就像是病人的“救命稻草”,得赶紧给他们吸上。
就好像给汽车加上了油,让病人能有更多的能量去和病魔斗争。
建立静脉通道也很重要呀!这就像是给病人开通了一条“生命通道”,药物可以通过这条通道快速到达病人体内,发挥作用。
监测生命体征可不能忘,这就像是给病人安装了一个“警报器”,时刻关注着他们的情况变化。
一旦有风吹草动,就能立刻采取行动。
别忘了迅速准备抢救设备,除颤仪呀、呼吸机呀等等,这些都是救命的宝贝呀!就像是战士手中的武器,关键时刻能派上大用场。
在抢救的过程中,每一个医护人员都要像精密的仪器一样默契配合。
不能你干你的,我干我的,那可不行!大家要心往一处想,劲往一处使。
而且呀,一定要不停地鼓励病人,告诉他们“加油呀,你能行的!”这就像是给他们打了一针“强心剂”,让他们有信心和病魔抗争到底。
想想看,如果我们能及时有效地抢救危重病人,那能挽回多少生命呀!能让多少家庭重新充满欢笑呀!这可不是小事呀,这是天大的事!所以呀,大家都要熟练掌握这些抢救流程,在关键时刻发挥出自己的作用。
别等到要用的时候才发现自己不会,那可就晚啦!让我们都行动起来,为了生命,加油!为了那些需要我们帮助的人,努力!让我们成为生命的守护者,让每一个危重病人都能看到生的希望!原创不易,请尊重原创,谢谢!。

危重患者的抢救流程在医疗护理工作中,遇到危重患者的抢救是一项重要且紧急的任务。
正确的抢救流程不仅可以挽救患者的生命,还可以减少并发症的发生,提高患者的生存率。
因此,医护人员需要严格按照规定的抢救流程进行操作,以确保患者得到及时有效的救治。
首先,当接到危重患者的抢救通知时,医护人员需要立即做好准备工作。
包括但不限于准备好必要的抢救器械、药品,组织好抢救人员,确保医疗设备的正常运转等。
同时,要确保自己的状态良好,保持冷静,不慌乱,以便做出正确的判断和行动。
其次,抢救流程中需要迅速评估患者的病情。
通过观察患者的意识状态、呼吸、循环等生命体征,了解患者的病情严重程度,判断患者是否需要立即进行抢救。
在评估的过程中,要做到全面、细致、准确,不错过任何可能影响患者生命的细节。
接着,根据患者的病情和评估结果,医护人员需要立即制定合理的抢救方案。
这包括但不限于确定抢救的优先顺序、选择合适的抢救措施、确定抢救的时间节点等。
抢救方案的制定需要依据医疗常识和临床经验,确保抢救的科学性和有效性。
然后,执行抢救方案。
在执行抢救过程中,医护人员需要密切关注患者的生命体征变化,及时调整抢救措施,确保抢救的及时性和针对性。
在执行抢救过程中,要做到有条不紊,不慌不乱,保持专业的操作技能和临床经验,确保抢救过程的顺利进行。
最后,抢救结束后,医护人员需要对抢救过程进行及时的总结和反思。
包括但不限于总结抢救过程中的不足之处,分析抢救效果,提出改进意见等。
通过总结和反思,不断提高医护人员的抢救能力和水平,为今后的抢救工作积累经验。
总之,危重患者的抢救流程是一项重要且复杂的工作,需要医护人员具备丰富的临床经验和专业技能。
只有严格按照规定的抢救流程进行操作,才能最大限度地挽救患者的生命,减少并发症的发生,提高患者的生存率。
希望全体医护人员能够牢记抢救流程,不断提高自身的抢救能力,为患者的健康和生命贡献自己的力量。

危重病人抢救及转诊流程下载温馨提示:该文档是我店铺精心编制而成,希望大家下载以后,能够帮助大家解决实际的问题。
文档下载后可定制随意修改,请根据实际需要进行相应的调整和使用,谢谢!并且,本店铺为大家提供各种各样类型的实用资料,如教育随笔、日记赏析、句子摘抄、古诗大全、经典美文、话题作文、工作总结、词语解析、文案摘录、其他资料等等,如想了解不同资料格式和写法,敬请关注!Download tips: This document is carefully compiled by theeditor. I hope that after you download them,they can help yousolve practical problems. The document can be customized andmodified after downloading,please adjust and use it according toactual needs, thank you!In addition, our shop provides you with various types ofpractical materials,such as educational essays, diaryappreciation,sentence excerpts,ancient poems,classic articles,topic composition,work summary,word parsing,copy excerpts,other materials and so on,want to know different data formats andwriting methods,please pay attention!一、病情评估1. 医护人员接到危重病人后,首先需要对病人的病情进行快速评估,包括意识状态、呼吸、心率、血压、出血情况等生命体征。
常见危重病人抢救流程及抢救技术1. 了解危重病人的常见情况首先,咱们得了解一下常见的危重病人都有哪些情况。
你想啊,这种情况往往都是在紧要关头,需要马上采取行动的。
例如,心脏病发作、急性呼吸衰竭、中毒、重度外伤等,这些都是大写的“危”。
不管是哪种情况,救命的速度和准确性都得像箭一样快。
说白了,就是病人没时间跟你浪费,得一气呵成、迅速解决问题。
1.1 心脏病发作说到心脏病发作,那简直是让人心惊胆战的情景。
病人往往会突然感到胸口疼痛、出汗、呼吸急促,甚至感觉到快要死了。
这个时候,你得赶紧让病人躺下,尽量保持安静。
心脏病发作时,通常需要赶紧给病人服用硝酸甘油,当然,得看病人的具体情况和医生的指导。
然后,打电话叫救护车,接下来的事儿就交给专业人员吧。
1.2 急性呼吸衰竭急性呼吸衰竭的症状也是让人心烦意乱的。
病人可能会突然呼吸困难、嘴唇发紫,甚至有些人会变得嗜睡。
这种情况下,我们得迅速给病人提供氧气,帮助他们恢复正常的呼吸。
如果病人意识不清,那就得开始心肺复苏,赶快进行胸外按压和人工呼吸,千万别手软!2. 关键抢救步骤现在咱们来说说抢救的关键步骤。
这可是非常重要的环节,不可马虎。
每一步都得精准无误,才能让病人度过难关。
2.1 初步评估与稳定当你遇到危重病人时,第一件事就是进行初步评估。
看看病人有没有意识,呼吸怎么样,脉搏是否正常。
要是病人失去了意识,赶紧呼叫急救车,边等边进行初步的心肺复苏。
不要忘了,按压的时候手的位置和力度得掌握好,不然就事倍功半。
稳定病人的情况,尽量让他们的生命体征保持在正常范围内。
2.2 专业急救操作接下来就是专业的急救操作了。
比如说,对于心脏病发作的病人,可能需要用到除颤仪。
这玩意儿看起来有点吓人,但它能帮助病人的心脏恢复正常的节律。
还有,那些呼吸衰竭的病人,需要通过气管插管来保证呼吸道的通畅。
这些操作都得由经过培训的急救人员来完成,咱们普通人可能还是不太敢尝试,不过也可以在旁边提供帮助。
急诊抢救操作规程一、前言急诊抢救是医院中一项紧要且紧急的工作,针对危重病患,实施科学、规范、高效的抢救操作举措,能有效挽救生命,减少损失。
为了提高急诊抢救工作的质量和效率,确保医护人员的安全,特订立本规程。
二、规章制度1. 抢救流程1.1 急病报警和接诊:—当有患者显现病情急剧恶化或危及生命的情况时,急诊科医生应立刻呼叫抢救团队,并向其他部门通报患者情况;—接到报警信息后,抢救团队应立刻赶到急诊科,组织抢救工作。
1.2 抢救准备:—抢救团队应配备完整抢救设备和药品,并保证设备齐全、药品有效;—抢救团队成员应快速配戴好手套、口罩、护目镜等防护用具。
1.3 患者评估:—抢救团队应通过认真询问和体格检查,评估患者的生命不安全程度和病情;—必需时,进行急诊辅佑襄助检查、血常规、生化指标等,帮忙确定治疗方案。
1.4 急救措施:—依据患者病情,依照急救优先原则,优先处理危及生命的问题;—采取适当的急救措施,如氧气吸入、心肺复苏等,确保患者生命安全。
1.5 抢救过程:—抢救团队应依据医生指令和患者病情,合理进行抢救操作;—维持患者体液平衡、矫正酸碱失衡、掌控感染等措施,供应全面支持和照料。
1.6 报告和交班:—抢救结束后,抢救团队应及时向急诊科医生汇报抢救过程、患者病情和处理结果;—抢救团队应认真记录患者抢救情况,并交接班主任医生。
2. 抢救团队构成及职责2.1 抢救团队成员:—急诊科医生:负责患者评估、护理和治疗方案订立;—抢救助士:负责执行医生的指令,帮助抢救操作;—实习医生:由主治医生领导,参加现场抢救工作;—技术人员:负责操作抢救设备和监护仪器。
2.2 抢救团队职责:—保证24小时应急抢救本领,及时响应急诊抢救工作;—配备完善抢救设备和药品,并定期检查和维护;—实施标准抢救操作,确保医疗质量和患者安全;—组织开展抢救培训,提高医护人员抢救技能。
3. 抢救器械和药品管理3.1 抢救器械管理:—抢救设备应符合国家相关标准和要求,定期进行检查和维护,确保正常运行;—负责器械的发放、登记、回收、清洗和消毒,做好器械使用记录。
危重病人入抢救室的处理流程下载温馨提示:该文档是我店铺精心编制而成,希望大家下载以后,能够帮助大家解决实际的问题。
文档下载后可定制随意修改,请根据实际需要进行相应的调整和使用,谢谢!并且,本店铺为大家提供各种各样类型的实用资料,如教育随笔、日记赏析、句子摘抄、古诗大全、经典美文、话题作文、工作总结、词语解析、文案摘录、其他资料等等,如想了解不同资料格式和写法,敬请关注!Download tips: This document is carefully compiled by theeditor. I hope that after you download them,they can help yousolve practical problems. The document can be customized andmodified after downloading,please adjust and use it according toactual needs, thank you!In addition, our shop provides you with various types ofpractical materials,such as educational essays, diaryappreciation,sentence excerpts,ancient poems,classic articles,topic composition,work summary,word parsing,copy excerpts,other materials and so on,want to know different data formats andwriting methods,please pay attention!危重病人入抢救室的处理流程如下:1. 准备抢救室:抢救室应保持干净、整洁,室内设备齐全,包括心电监护仪、呼吸机、除颤仪、急救药品等。
危重病人抢救流程一)呼吸心跳骤停抢救【适用范围】各种原因引起的呼吸、心跳骤停的患者。
【目的】尽快实施有效心肺复苏技术,保证患者得到有效救治【抢救步骤】1、病情评估。
护士双手拍打患者双肩并呼唤患者,判断有无反应;以耳听、面感、眼观法评估患者呼吸情况,若无反应即刻进行心肺复苏。
2、立即通知医生,推急救车,备吸引器。
3、去掉床头挡,解开患者衣扣及腰带,置患者于平卧位,垫胸外按压板。
4、采用仰头抬颏法开放气道,清除气道内分泌物,有舌后坠时使用口咽通气管,用简易呼吸器加压给氧2次,评估患者呼吸、心跳。
5、进行胸外心脏按压,心脏按压与人工呼吸之比为30:2。
6、配合医生进行气管插管,使用呼吸机辅助呼吸。
7、心电监护,如有室颤,给予非同步电复律。
8、建立静脉通道,遵医嘱给药。
9、严密观察病情,评价复苏效果。
10、心肺复苏成功后,将心跳骤停时间和心肺复苏时间准确记录于护理记录和病历中。
【注意事项】1、同心肺复苏规范。
2、应先做5周期的心肺复苏(cardiopulmonary resuscitation,CPR),然后检查心律并考虑除颤。
3、如果是心室纤维性颤动(ventricular fibrillation,VF)或无脉室性心动过速(ventricular tachycardia,VT),施救者除颤1次后应立即开始CPR,即开始胸外心脏按压。
施救者不应花时间去检查脉搏或心律,而应立即进行胸外心脏按压。
做了5个周期(约2min)的CPR后,用自动体外除颤(automatic external defibrillation,AED)分析心律,如果条件适合可进行再除颤。
【抢救流程】评估:意识丧失、颈动脉搏动消失、呼吸停止、面色口唇发绀↓立即通知医生,推急救车,备吸引器↓去掉床头挡,置患者于平卧位,垫胸外按压板↓简易呼吸器辅助呼吸2次↓评估颈动脉搏动消失、呼吸停止↓简易呼吸器辅助呼吸(8~10/min),持续胸外心脏按压(每分钟100次左右)↓配合气管插管(呼麻醉科),呼吸机辅助呼吸↓心电监护、氧饱和度监测↓有室颤者,立即予200~300J电除颤↓建立静脉通道,配合医生给予抢救药物↓复苏成功↓密切观察病情↓整理抢救记录、清点急救车二)猝死抢救【适用范围】“出乎意料”和“突然”死亡的患者【目的】尽快实施有效抢救,争取抢救时间,提高抢救成功率。
危重病人护理常规危重病人是指病人病情危重,随时可能发生病情变化危急生命,需要抢救的患者,病情重,变化快,工作预见性难,护理风险明显高于普通病人,为保证护理质量,制定危重病人护理常规。
一病情观察1将病人置于抢救室或监护室,行一级护理,必须24小时特护,上心电监护,备电动吸引等抢救设施。
2严密观察病情变化及时记录,15-30分钟巡视一次,每2小时测量生命体征一次,出现异常情况及时通知医师,昏迷病人每30分钟观察意识生命体征一次,意识状态,瞳孔大小,对光反应,角膜反射,及眶上压痛反应与全身情况及神经系统反射并详细观察,注意皮肤黏膜状况,大小便次数,性质及量。
二呼吸道护理1保持呼吸道通畅,取下活动假牙,头部转向一侧,如有舌后坠应用舌钳夹住拉出,及时吸出口鼻喉中分泌物及痰液,痰液粘稠时给予超声雾化吸入以利于咳出,免误吸入气道,造成窒息及吸入性肺炎。
2.呼吸困难,发绀时给予氧气吸入,必要时行气管切开并按气管切开护理程序进行护理。
3.预防肺部感染:每2-3小时翻身拍背一次,并刺激病人咳嗽,及时吸痰,保暖避免受凉。
三、安全护理1.躁动不安者,加用床档或保护带。
2.室内光线宜暗,动作宜轻,避免不良刺激。
3.予热水袋时水温不可超过50度,以免烫伤。
四、皮肤黏膜护理1.压疮预防及护理:保持皮肤清洁干燥,避免局部长期受压,建立翻身卡,每2小时翻身一次,搬动病人时应将病人抬离床面,不宜拖拉,以免擦伤皮肤。
2.预防口腔感染:每日口腔护理2-3次。
3预防角膜损伤:每日用无菌生理盐水纱布或凡士林纱布覆盖眼部。
五、药物护理1.遵医嘱用药,做好三查七对工作。
2.特殊用药严格按要求使用,准确调节滴速(如硝普钠避光使用,硫酸镁严格控制滴速)3.准确及时用药,定期观察用物疗效。
4.发现药物不良反应及时报告。
六、饮食护理1.遵医嘱进适当饮食。
2.能进食者多进高蛋白、高热量、清淡易消化饮食。
3.补充营养水分,及时纠正水与电解质紊乱。
七、心理护理1.危重病人是经过病痛折磨的病人会惧怕痛楚或死亡,情绪上表现为消极,沮丧。
危重病人抢救流程一)呼吸心跳骤停抢救【适用范围】各种原因引起的呼吸、心跳骤停的患者。
【目的】尽快实施有效心肺复苏技术,保证患者得到有效救治【抢救步骤】1、病情评估。
护士双手拍打患者双肩并呼唤患者,判断有无反应;以耳听、面感、眼观法评估患者呼吸情况,若无反应即刻进行心肺复苏。
2、立即通知医生,推急救车,备吸引器。
3、去掉床头挡,解开患者衣扣及腰带,置患者于平卧位,垫胸外按压板。
4、采用仰头抬颏法开放气道,清除气道内分泌物,有舌后坠时使用口咽通气管,用简易呼吸器加压给氧2次,评估患者呼吸、心跳。
5、进行胸外心脏按压,心脏按压与人工呼吸之比为30:2。
6、配合医生进行气管插管,使用呼吸机辅助呼吸。
7、心电监护,如有室颤,给予非同步电复律。
8、建立静脉通道,遵医嘱给药。
9、严密观察病情,评价复苏效果。
10、心肺复苏成功后,将心跳骤停时间和心肺复苏时间准确记录于护理记录和病历中。
【注意事项】1、同心肺复苏规范。
2、应先做5周期的心肺复苏(cardiopulmonary resuscitation,CPR),然后检查心律并考虑除颤。
3、如果是心室纤维性颤动(ventricular fibrillation,VF)或无脉室性心动过速(ventriculartachycardia,VT),施救者除颤1次后应立即开始CPR,即开始胸外心脏按压。
施救者不应花时间去检查脉搏或心律,而应立即进行胸外心脏按压。
做了5个周期(约2min)的CPR后,用自动体外除颤(automatic external defibrillation,AED)分析心律,如果条件适合可进行再除颤。
【抢救流程】评估:意识丧失、颈动脉搏动消失、呼吸停止、面色口唇发绀↓立即通知医生,推急救车,备吸引器↓去掉床头挡,置患者于平卧位,垫胸外按压板↓简易呼吸器辅助呼吸2次↓评估颈动脉搏动消失、呼吸停止↓简易呼吸器辅助呼吸(8~10/min),持续胸外心脏按压(每分钟100次左右)↓配合气管插管(呼麻醉科),呼吸机辅助呼吸↓心电监护、氧饱和度监测↓有室颤者,立即予200~300J电除颤↓建立静脉通道,配合医生给予抢救药物↓复苏成功↓密切观察病情↓整理抢救记录、清点急救车二)猝死抢救【适用范围】“出乎意料”和“突然”死亡的患者【目的】尽快实施有效抢救,争取抢救时间,提高抢救成功率。
【抢救步骤】1、患者病情发生变化时,护士首先要判断和证实是否发生心脏停搏,其最主要的特征为意识突然的丧失,大动脉搏动消失。
2、紧急呼叫医生和其他医务人员参与抢救。
3、若患者为室颤造成心脏骤停时,首先给予心前区叩击,其他医务人员准备除颤仪进行除颤,若未转复为窦性心律可反复进行除颤。
4、若患者非室颤造成心脏骤停时,应立即进行胸外心脏按压、人工呼吸、加压给氧、气管插管后机械通气、心电监护等心肺复苏抢救措施,直至恢复心跳和自主呼吸。
5、开放静脉输液通道,遵医嘱应用抢救药物。
6、及时采取脑复苏,头部置冰袋或戴冰帽以保护脑细胞。
7、抢救时间护士严密观察患者的生命体征、意识、瞳孔的变化,及时报告医生采取措施并有其他护士随时做好抢救记录。
8、若患者心肺复苏成功,神志清楚,生命体征逐渐平稳后,护士要做好患者的基础护理,保持口腔清洁、皮肤清洁。
关心、安慰患者和家属,做好心理护理。
9、抢救结束后,由医生补开口头医嘱。
【注意事项】1、抢救患者时,拉好隔帘,建立独立抢救区域。
2、抢救要及时、准确;执行口头医嘱时,护士须清晰复述一遍,由医生确认后方可执行,并保留安瓿。
【抢救流程】室颤非室颤心脏骤停↓↓立即心前区叩击胸外心脏按压、人工呼吸↓↓呼叫医生、麻醉科呼叫医生、麻醉科、配合气管插管↓↓电复律↓建立静脉输液通道,遵医嘱用药↓头部置冰袋或戴冰帽↓观察病情变化、心电示波↓做好抢救记录三)急性心肌梗死抢救【适用范围】发生典型或不典型的急性心肌梗死(acute myocardial infarction,AMI)的患者【目的】维持心脏功能,改善心肌供血,防止梗死范围扩大。
【抢救步骤】1、对确诊或可疑的AMI患者,应就地处理。
典型AMI为:○1胸骨后持久而剧烈的疼痛,呈压榨性、窒息或濒死感;○2特征性的心电图改变,即异常Q波及持续、进行性的ST 段弓背向上抬高;○3血清心肌酶显著增高。
上述3条中具备2条即可认为患者已发生AMI。
2、患者平卧,绝对卧床休息,用最短时间检测患者的生命体征,包括血压、脉搏、呼吸,初步判断有无心律失常、心力衰竭或休克。
通知医生。
3、吸氧。
4、切实迅速止痛,遵医嘱皮下注射吗啡5~10mg,或肌内注射哌替啶50~100mg,必要时2~4h重复1次。
5、再灌注治疗,如遵医嘱应用尿激酶100万~150万U,30min滴完。
或用链激酶、重组组织型纤溶酶原激活剂行静脉溶栓。
6、抗凝治疗。
肝素每小时750~1000U静滴,共用2d,保持凝血时间在正常值的1.5~2倍。
7、防治心律失常。
如心率超过70次/min,有室性期前收缩或短阵室速,则立即用利多卡因50~100mg加葡萄糖液20ml静脉注射,然后按1~4mg/min静脉滴注。
8、控制休克与心力衰竭。
准确记录24h出入量,严格控制输液速度,限制入量。
9、防止梗死面积扩大,缩小缺血范围。
静滴改良极化液,以10%葡萄糖液500ml加10%氯化钾10~15ml和胰岛素8U及25%硫酸镁5~10mg静脉滴注。
10、严密观察病情,做好抢救记录。
【抢救流程】患者平卧↓接好并打开监护仪,测生命体征,通知医生↓吸氧2L/min↓了解胸痛情况、止痛↓建立静脉通道↓静滴尿激酶,再灌注治疗↓静滴肝素抗凝治疗↓评估患者临床症状↓↓↓↓无并发症心律失常心衰心源性休克↓↓↓↓测血压1次/30min 遵医嘱应用抬高床头、吸氧3~4L/min 遵抗心律失常医嘱应用血管活性药物↓↓↓遵医嘱应用除颤仪、临时起搏器遵医嘱应用强心、血压利尿、扩血管药物低,准备主动脉内球囊反搏(intra-aortic ballon counterpulsation,IABP)漂浮导管术↓监测氧饱和度低,准备气管插管术↓↓↓↓严密观察病情,做好抢救记录四)快速性心律失常抢救【适用范围】发生室上性心动过速、房颤或房扑及室颤的患者。
【目的】尽快抢救心律失常,维持心脏射血功能,改善心律失常对循环功能的影响【抢救步骤】1、严密观察病情,评估心律失常类型、血压、症状及既往有效治疗措施。
2、根据心律失常不同类型,采取相应抢救措施(1)室上性心动过速、房颤或房扑○1立即给患者吸氧,建立静脉输液通路。
○2遵医嘱静滴抗心律失常药物,观察用药效果。
○3垫心脏按压板,行胸外心脏按压、气管插管、呼吸机辅助呼吸。
3、迅速建立静脉通道,遵医嘱应用药物。
4、严密观察患者生命体征,准确做好抢救记录。
【抢救流程】评估:心律失常类型、血压、症状、既往有效治疗措施↓↓↓室上性心动过速、室速、室颤发作时快速房颤性心律失常发作间隙期房扑发作时↓↓↓吸氧,开放静脉通道准确判断心电示波抗心律失常药物治疗的护理进行非同步电除颤心理护理↓↓↓观察用药反应持续性室颤、室速按射频消融术,安装埋藏式需要除颤3次心脏复律除器(implantable cardioverter-defibrillator,ICD)↓↓↓应急准备:除颤器药物重新检查心律病情监护临时起搏器↓↓↓药物终止持续性室速、室颤恢复自主心律电转复↓↓持续心肺复苏病情监护↓维持静脉通道,遵医嘱用药↓↓严密观察患者生命体征,准确做好抢救记录五)急性左心衰竭抢救【适用范围】继发于心脏功能异常而在短期内出现左心衰症状和体征的患者【目的】减轻心脏前、后负荷,减少血容量,增加心排血量,减轻肺淤血,改善肺通气【抢救步骤】1、病情评估。
○1症状:突然呼吸困难,端坐呼吸,咳大量泡沫样或血性泡沫痰。
○2体征:表情恐惧,烦躁不安,面色苍白,口唇发绀,大汗淋漓,四肢湿冷,两肺布满湿啰音,可有心脏扩大,心动过速,舒张期奔马律。
2、取坐位或半卧位,两腿下垂。
3、给予心电、血压、氧饱和度监测,通知医生,同时准备好急救车、负压吸引装置等4、吸氧,面罩给氧,4~6L/min,氧气流经20%~30%乙醇或1%二甲硅油,去除肺内泡沫5、镇静,遵医嘱应用吗啡5~10mg或哌替啶(度冷丁)50~100mg肌注,严重发绀、COPD、老年、心动过速、房室传导阻滞患者慎用或禁用。
6、利尿,遵医嘱静注呋塞米(速尿)20~40mg,注意防止低血压及电解质紊乱。
7、扩血管,遵医嘱应用○1硝酸甘油或异山梨酯(消心痛)舌下含化,也可用硝酸甘油静滴。
○2酚妥拉明10mg加入5%葡萄糖液200静滴,由0.1mg/min渐增至1.0mg/min;或硝普钠10mg加入5%葡萄糖液200ml静滴,从15~20ug/min渐增,直到症状缓解或收缩压降至100mmHg后逐渐减量停用。
8、加强心肌收缩力,根据医嘱静脉滴注多巴酚丁胺2~20ug/(k g.min)或多巴胺5 ug/(k g.min)。
9、症状不缓解,氧饱和度持续低,配合进行气管插管、呼吸机辅助呼吸。
10、必要时遵医嘱应用地塞米松10mg静注或静滴。
11、配合医生积极治疗原发病,消除诱因,纠正心律失常。
应用抗生素预防肺部感染。
12、严密观察病情变化,做好抢救记录。
【抢救流程】评估症状:心率快、呼吸困难、咳嗽、发绀、烦躁等症状↓抬高床头,半卧位或坐位,立即减慢液体输入速度↓给予心电、血压、氧饱和度监测↓通知医生,同时准备好急救车、负压吸引装置等↓吸氧(4~6L/min)。
有粉红色泡沫痰者,予20%~30%的乙醇湿化吸氧↓安慰患者,保持情绪稳定,必要时,根据医嘱予以镇静↓根据医嘱给予强心、利尿、扩血管治疗六)急性呼吸窘迫综合征抢救【适用范围】各种肺内、外致病因素导致的急性、进行性缺氧性呼吸衰竭。
【目的】迅速改善缺氧症状,保护外周脏器功能,提高抢救成功率,降低病死率。
【抢救步骤】1、评估患者临床症状。
咳嗽、咳痰、喘憋、进行性呼吸困难,持续性低氧血症;口唇、颜面、四肢末梢颜色、温湿度。
2、患者取舒适卧位(半卧位),高浓度甚至纯氧给氧,使PaO2 较快提高到安全水平(60~70mmHg)。
3、备好吸引装置、监护仪、电极片、气管插管用物、呼吸机。
4、接监护仪,进行心电、血压、呼吸和氧饱和度监测。
5、建立静脉通路,遵医嘱用药,急查动脉血气,注意保暖、防止受凉。
6、扣背、协助排痰,必要时行无创呼吸机辅助呼吸或气管插管。
7、严密观察病情,做好抢救记录。
【抢救流程】评估患者呼吸困难及缺氧程度↓患者取舒适卧位(半卧位),高浓度给氧↓通知医生,备好吸引装置、监护仪、插管用物及呼吸机↓接监护仪,进行心电、血压、呼吸和氧饱和度↓急查动脉血气↓遵医嘱建立静脉通路,用药↓必要时行无创呼吸机辅助呼吸或气管插管↓严密观察病情,做好抢救记录七) 大咯血抢救【适用范围】肺结核、支气管扩张、支气管肺癌、韦格纳肉芽肿、肺曲霉菌感染、血管畸形等易患因素患者。