外科学外科休克
- 格式:ppt
- 大小:450.00 KB
- 文档页数:67


外科学休克的治疗原则解释说明以及概述1. 引言1.1 概述外科学休克是指由于各种原因导致全身组织器官血液供应不足,从而引发生命威胁的一种严重疾病。
它是外科手术后最常见的并发症之一,可能造成多系统功能障碍甚至死亡。
因此,及时有效地治疗外科学休克具有重要的临床意义。
1.2 文章结构本文将分为五个部分来探讨外科学休克的治疗原则与实践经验。
首先,在引言部分将对外科学休克进行总体概述和定义,并介绍文章的结构以便读者能够清晰了解全文内容。
接着,在第二部分将详细阐述外科学休克的治疗原则,包括定义与分类、早期干预与综合治疗以及心血管支持与重建等方面。
第三部分将对外科学休克治疗原则进行解释说明,重点关注液体复苏与升压药物应用、血液制品输注的指征和注意事项以及补钾与微量元素的管理等问题。
第四部分将通过一个具体的外科学休克治疗案例进行分析,包括病例描述和基本信息、治疗过程和效果评价以及学习总结和启示点展望。
最后,在第五部分将总结外科学休克的治疗原则及实践经验,并展望未来外科学休克治疗的发展方向。
1.3 目的本文旨在系统地介绍外科学休克的治疗原则,通过对液体复苏与升压药物应用、血液制品输注的指征和注意事项以及补钾与微量元素的管理等问题进行解释说明,帮助读者全面了解并掌握外科学休克的治疗方法。
同时,通过对一个实际案例的分析,总结出可供临床实践参考的经验教训,并对未来外科学休克治疗的发展方向进行展望。
最终目标是提高对外科手术患者发生休克风险认知,提升医护人员对外科学休克治疗的能力水平,改善患者预后并为相关临床决策提供参考依据。
2. 外科学休克的治疗原则2.1 定义与分类外科学休克是指由于严重创伤、手术、大出血或其他原因导致的全身循环功能障碍,表现为组织灌注不足和氧供应不足的状态。
根据病情严重程度和机体对血压调节的能力,外科学休克可分为轻度、中度和重度。
2.2 早期干预与综合治疗外科学休克的治疗应该始于早期干预,以防止病情进一步恶化。

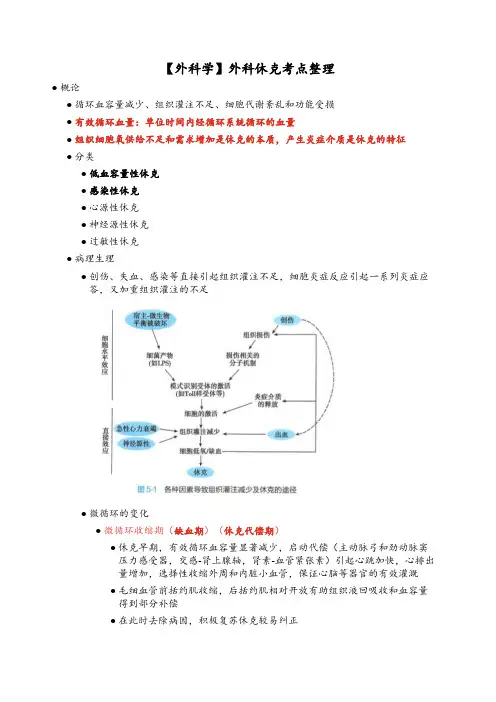
【外科学】外科休克考点整理●概论●循环血容量减少、组织灌注不足、细胞代谢紊乱和功能受损●有效循环血量:单位时间内经循环系统循环的血量●组织细胞氧供给不足和需求增加是休克的本质,产生炎症介质是休克的特征●分类●低血容量性休克●感染性休克●心源性休克●神经源性休克●过敏性休克●病理生理●创伤、失血、感染等直接引起组织灌注不足,细胞炎症反应引起一系列炎症应答,又加重组织灌注的不足●微循环的变化●微循环收缩期(缺血期)(休克代偿期)●休克早期,有效循环血容量显著减少,启动代偿(主动脉弓和劲动脉窦压力感受器,交感-肾上腺轴,肾素-血管紧张素)引起心跳加快,心排出量增加,选择性收缩外周和内脏小血管,保证心脑等器官的有效灌溉●毛细血管前括约肌收缩,后括约肌相对开放有助组织液回吸收和血容量得到部分补偿●在此时去除病因,积极复苏休克较易纠正●微循环扩张期(淤血期)(休克抑制期)●细胞严重缺氧处于无氧代谢状况,乳酸,组胺,缓激肽等释放引起毛细血管前括约肌舒张,后括约肌敏感性低相对处于收缩状态●血液滞留于毛细血管内,静水压升高,血浆外渗,血液浓缩,回心血量进一步降低,休克加重●微循环衰竭期●黏稠血液在酸性环境下处于高凝状态,RBC和PLT发生聚集形成微血栓,甚至弥漫性血管内凝血●细胞严重缺氧,自溶,多种水解酶溢出破坏周围其他细胞,组织和器官功能受损●代谢改变●无氧代谢引起代酸●重度酸中毒,心血管对儿茶酚胺的反应性降低,表现为心跳缓慢、血管扩张和心排血量下降,氧合血红蛋白离解曲线右移●能量代谢障碍●蛋白分解以便为机体提供能量和合成急性期蛋白(APP),当具有特殊功能的酶类蛋白质被消耗后,则不能完成复杂的生理过程●促进糖异生,抑制糖降解,血糖升高●脂肪分解代谢明显增强,成为危重病人机体获取能量的主要来源●炎症介质释放和缺血再灌注损伤●内脏器官的继发性损害●肺:缺氧时肺毛细血管内皮细胞和肺泡上皮受损,表面活性物质减少;复苏过程中,大量使用库存血,所含微聚物可造成肺微循环栓塞,严重时导致ARDS●ARDS常发生于休克期内,也可在稳定后48~72h内发生●肾:肾入球血管有效循环容量减少,肾滤过率下降发生少尿。


《外科学》休克ppt 课件•休克概述•休克病理生理变化•休克治疗方法与措施•常见休克类型及处理原则•并发症预防与处理策略•总结回顾与展望未来进展方向目录CONTENTS01休克概述休克定义与分类定义休克是一种急性循环功能不全综合征,表现为组织氧合不足和细胞代谢紊乱。
按病因分类低血容量性、心源性、感染性、过敏性、神经源性等。
按血流动力学分类高动力型(暖休克)、低动力型(冷休克)。
血容量减少如出血、失液等。
心脏泵功能障碍如心肌梗死、心律失常等。
•血管舒缩功能障碍:如感染、过敏等引起的血管扩张或收缩。
毛细血管前括约肌收缩,导致“只进不出”,微循环内血液淤滞。
微循环障碍炎症介质释放组织细胞缺氧引起血管扩张、通透性增加,血浆外渗,血容量进一步减少。
线粒体功能障碍,ATP 生成减少,细胞代谢紊乱。
030201精神状态改变烦躁不安、焦虑或意识模糊。
皮肤黏膜表现苍白、湿冷、花斑样改变。
03尿量减少反映肾脏灌注不足。
01呼吸系统症状呼吸急促、呼吸困难。
02心血管系统症状心率增快、脉搏细弱、血压下降。
0203存在引起休克的病因。
临床表现符合休克的特点。
诊断依据01临床表现与诊断依据实验室检查如血气分析、血常规、电解质等异常。
血流动力学监测如中心静脉压、肺动脉楔压等异常。
02休克病理生理变化休克早期,机体通过神经-体液调节,使微血管收缩,以减少血管床容量和降低血管通透性,从而维持动脉血压。
微血管收缩休克时,血液流速减慢,血液黏稠度增加,易在微血管内形成血栓,进一步加重微循环障碍。
微血栓形成休克时,微血管内皮细胞受损,血管通透性增加,血浆外渗,导致组织水肿和有效循环血量减少。
微血管通透性增加微循环障碍组织器官灌注不足心输出量减少休克时,心脏泵血功能减弱,心输出量减少,导致全身组织器官血液灌注不足。
血压下降休克时,有效循环血量减少,血压下降,组织器官血液灌注压降低。
组织缺氧休克时,组织器官血液灌注不足,导致组织缺氧、代谢障碍和细胞损伤。

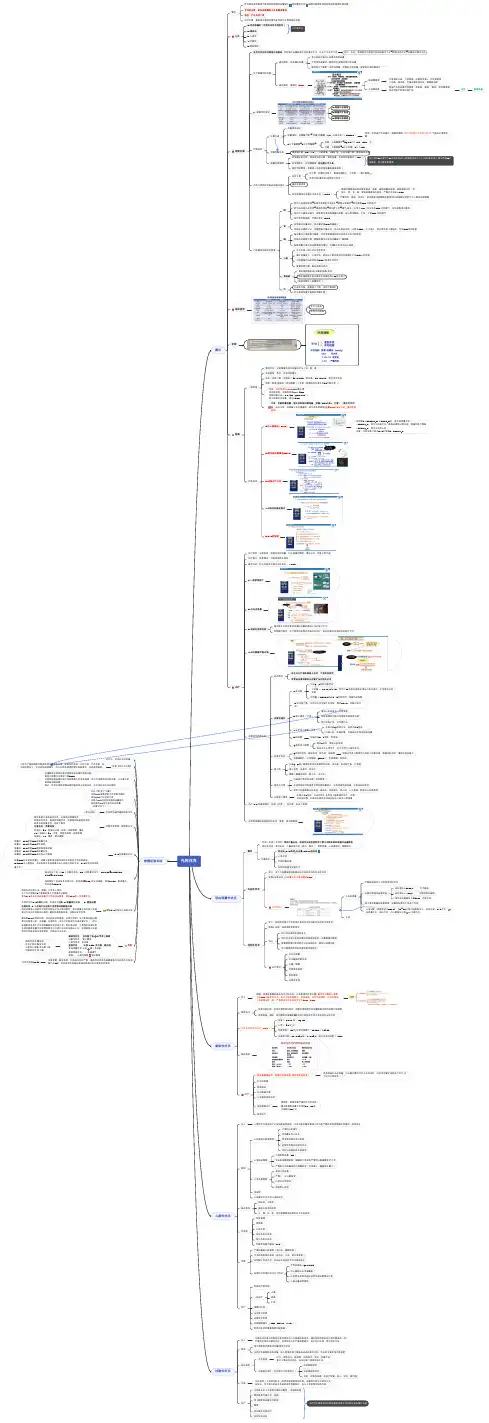
外科休克概论低血容量性休克感染性休克心源性休克定义休克是由多种病因引起机体有效循环血量减少组织灌注不足细胞代谢紊乱和功能受损的病理生理过程休克的本质:组织细胞氧供不足和需求增加特征:产生炎症介质治疗关键:重新建立氧的供需平衡和维护正常细胞的功能分类1.低血容量性(包括失血性及创伤性)2.感染性4.过敏性5.神经源性3.心源性过敏性休克病理生理各类休克的共同病理生理基础:有效循环血量锐减及组织灌注不足,以及产生炎症介质创伤、失血、感染等可以直接引起组织灌注不足→细胞炎症反应→加重组织灌注不足微循环的变化1.微循环收缩期2.微循环扩张期3.微循环衰竭期代谢改变无氧代谢能量代谢障碍炎症介质释放和缺血再灌注损伤内脏器官的继发性损害肺肾脑胃肠道肝临床表现治疗监测一般监测特殊监测精神状态:反映脑灌注和全身循环状况(淡、谵、昏)皮肤温度、色泽:反映体表灌注血压:持续下降,收缩压 <90 mmHg ,脉压差< 20 mmHg ,提示休克存在脉率:脉率/收缩压(休克指数)(注意:脉率的变化发生在BP 下降之前)尿量:反映肾灌流量,借此反映组织灌流量,尿量<25ml/hr ,比重↑ ,提示休克存在;血压正常,但尿量少且比重偏低,提示急性肾衰竭;尿量30ml/h 以上时,提示休克好转。
1.中心静脉压(CVP )3.动脉血气分析4.动脉血乳酸盐测定5.DIC 的检测2.肺毛细血管楔压PCWP代谢性酸中毒能量提供减少乳酸堆积,丙酮酸下降 → 乳酸/丙酮酸(L/P )比值升高(>15—20)1分子葡萄糖→2分子丙酮酸→有氧:三羧酸循环→36/38分子 ATP 、CO2、水无氧:无氧酵解→2分子乳酸、2分子ATP重度酸中毒(pH <7.2):心跳缓慢、血管扩张、心排出量下降、氧离曲线右移抑制蛋白质合成,促进蛋白质分解:提供能量,合成急性期蛋白(APP )促进糖异生,抑制糖降解,使血糖水平升高脂肪代谢增强(危重病人机体获取能量的重要来源)炎症介质白介素、肿瘤坏死因子、集落刺激因子、干扰素、一氧化氮等炎症介质“瀑布样”连锁放大反应细胞功能损害多系统器官的功能不全综合征(MODS )微循环障碍造成组织器官缺血、缺氧,细胞溶酶体破裂,细胞溶解坏死,导致心、肺、肾、脑、胃肠道等器官的损伤,严重时可形成MODS严重创伤、感染、休克时,原无器官功能障碍的患者同时或相继出现两个以上器官功能障碍肺泡上皮细胞受损→表面活性物质生成减少→肺顺应性降低→肺泡萎陷—— 死腔通气肺毛细血管内皮受损→通透性增加→肺间质水肿→通气/血流(正常为 0.8)发生变化—— 死腔通气、炎性细胞渗出增多复苏时大量库血输注,微聚物可造成肺微循环栓塞,部分肺泡萎陷、不张、水肿—— 死腔通气进行性呼吸困难,严重时发生 ARDS 有效循环血量减少、肾血管收缩——尿量减少肾脏血流重新分布,近髓短路大量开放,流向皮质的血流(正常占85%)大大减少,肾皮质的肾小管缺血、坏死——急性肾衰脑血管对儿茶酚胺不敏感,休克早期脑组织的血液供应没有大的影响动脉血压继续下降,使脑的灌注压和血流量减少,脑缺氧缺氧和酸中毒引起血管通透性增加,导致脑水肿和颅内压增高心脏休克早期一般心功无明显异常循环血量减少、心率过快、舒张压下降导致冠状动脉灌注不足——心肌损害心肌微循环内血栓形成——心肌局灶性坏死黄嘌呤氧化酶,缺血再灌注损伤胃应激性溃疡,肠 血管紧张素Ⅱ受体释放细胞毒性蛋白酶及多种细胞因子—休克恶化肠源性感染(细菌移位)合成和代谢、解毒能力下降、各种代谢紊乱肝功衰竭加重代谢紊乱和酸中毒休克代偿期休克失代偿期治疗原则:去除病因,恢复有效血容量,纠正微循环障碍,增进心功,恢复正常代谢治疗重点:恢复灌注、对组织提供足够的最终目的:防止多器官功能不全综合征( MODS )1.一般紧急治疗2.补充血容量3.积极处理原发病最好是在尽快恢复有效循环血量的基础上及时进行手术若病情不稳定,估计病因不祛除休克难以纠正时,应在积极抗休克的同时进行手术4.纠正酸碱平衡失调血管活性药物应用应在充分扩容的基础上应用,不宜单独使用常常是血管收缩剂与血管扩张剂联合应用应用原则血管收缩剂血管扩张剂1.多巴胺兴奋α、β和多巴胺受体小剂量 < 10 ug/min.kg ,作用于p1和多巴胺受体,增加心肌收缩力,扩张肾及内脏血管大剂量 > 15ug/min.kg ,a 受体作用,收缩外周血管2.多巴酚丁胺:正性肌力作用强于多巴胺,降低PCWP ,改善心泵功能。


外科休克研究生课件一、引言休克是一种严重的生命危险状态,是由于有效循环血量减少导致组织器官灌注不足而引起的。
休克分为低血容量性休克、心源性休克、分布性休克和阻塞性休克四种类型。
本课件旨在对外科休克进行深入探讨,分析其病理生理机制、诊断方法、治疗原则及最新研究进展。
二、病理生理机制1.低血容量性休克:由于血容量减少,导致心排出量降低,引起组织器官灌注不足。
常见原因包括大量失血、脱水、烧伤等。
2.心源性休克:心脏泵功能衰竭,导致心排出量急剧减少。
常见原因包括心肌梗死、严重心律失常、心脏压塞等。
3.分布性休克:由于血管扩张、血管床容量增加,导致有效循环血量相对不足。
常见原因包括感染、过敏、神经源性等。
4.阻塞性休克:由于心脏与大血管之间的通道受阻,导致心排出量降低。
常见原因包括肺栓塞、张力性气胸等。
三、诊断方法1.病史询问:了解患者的病因、病程、症状等。
2.体格检查:观察患者的生命体征、皮肤色泽、神经系统症状等。
3.实验室检查:血常规、电解质、肝肾功能、凝血功能等。
4.影像学检查:胸部X线、超声心动图、腹部CT等。
5.休克指数:脉率/收缩压(mmHg)。
正常值为0.58,休克指数≥1.0提示休克。
四、治疗原则1.病因治疗:针对休克的病因进行治疗,如止血、抗感染、抗过敏等。
2.补充血容量:迅速建立静脉通道,补充晶体液、胶体液或血液制品。
3.药物治疗:使用血管活性药物、正性肌力药物等改善心脏泵功能和血管张力。
4.支持治疗:维持水、电解质平衡,纠正酸碱失衡,营养支持等。
5.监测与评估:持续监测患者的生命体征、尿量、实验室指标等,评估治疗效果。
五、最新研究进展1.休克诊断的生物标志物:如心钠素、脑钠肽、C反应蛋白等,有助于早期诊断和评估休克严重程度。
2.休克治疗的新药物:如重组人活化蛋白C、抗凝药物、抗炎药物等。
3.休克患者的护理策略:如早期康复、心理干预、营养支持等。
4.休克患者的预后评估:如APACHEII评分、SOFA评分等。

外科学外科休克试题及答案一、选择题1. 外科休克最常见的类型是什么?A. 心源性休克B. 低血容量性休克C. 分布性休克D. 梗阻性休克2. 低血容量性休克通常由什么原因引起?A. 严重感染B. 急性失血C. 过敏反应D. 心脏泵功能衰竭3. 分布性休克的主要病理生理机制是什么?A. 血管扩张B. 心脏泵功能衰竭C. 血容量减少D. 心脏梗阻4. 梗阻性休克常见的原因有哪些?A. 心脏瓣膜疾病B. 急性心肌梗死C. 肺栓塞D. 所有上述情况5. 休克的临床表现通常包括哪些?A. 心率加快B. 血压下降C. 皮肤苍白D. 所有上述情况二、简答题6. 简述外科休克的诊断要点。
7. 描述低血容量性休克的治疗原则。
8. 分布性休克与低血容量性休克在临床表现上有何不同?三、论述题9. 论述外科休克的急救措施。
10. 讨论外科休克的预防策略。
答案:一、选择题1. C. 分布性休克2. B. 急性失血3. A. 血管扩张4. D. 所有上述情况5. D. 所有上述情况二、简答题6. 外科休克的诊断要点包括:快速评估患者的意识状态、皮肤温度和色泽、心率、血压、呼吸频率和尿量等,以及进行必要的实验室检查,如血常规、血气分析和乳酸水平等。
7. 低血容量性休克的治疗原则包括:立即补充血容量,维持血流动力学稳定,纠正电解质和酸碱平衡紊乱,以及针对休克的原因进行治疗。
8. 分布性休克与低血容量性休克在临床表现上的主要不同在于:分布性休克可能表现为心率加快、血压下降不明显或正常,而低血容量性休克则通常伴有明显的血压下降。
三、论述题9. 外科休克的急救措施包括:立即评估患者的生命体征,进行必要的生命支持措施,如气管插管、机械通气、心脏按压等;迅速补充血容量,使用血管活性药物维持血压;监测患者的尿量和中心静脉压,评估血容量状态;以及及时进行病因治疗。
10. 外科休克的预防策略包括:对高风险患者进行早期识别和评估,采取预防性措施,如预防性抗生素使用、术前血容量补充等;术中密切监测患者的生命体征,及时处理可能出现的并发症;术后加强监护,及时发现和处理休克的早期征象。
外科学休克试题及答案一、选择题(每题2分,共20分)1. 休克的定义是什么?A. 血压下降B. 心率加快C. 组织灌注不足D. 呼吸急促2. 低血容量性休克最常见的原因是什么?A. 严重脱水B. 大量失血C. 严重感染D. 心力衰竭3. 感染性休克的常见病原体是什么?A. 细菌B. 病毒C. 寄生虫D. 真菌4. 心源性休克的常见原因不包括以下哪项?A. 心肌梗死B. 心包填塞C. 心律失常D. 严重贫血5. 神经源性休克通常与哪种情况有关?A. 脊髓损伤B. 脑出血C. 脑梗死D. 脑肿瘤6. 休克的临床表现通常包括哪些?A. 意识障碍B. 皮肤苍白C. 脉搏细速D. 所有上述7. 休克的早期诊断和治疗中,以下哪项是最重要的?A. 立即使用抗生素B. 立即补充血容量C. 立即进行手术D. 立即使用血管活性药物8. 休克的液体复苏首选液体是什么?A. 盐水B. 葡萄糖C. 血浆D. 全血9. 休克指数(心率/收缩压)的正常值是多少?A. < 0.5B. 0.5-0.9C. 1.0-1.9D. > 2.010. 休克的预防措施不包括以下哪项?A. 及时补充液体B. 避免感染C. 保持体温D. 限制饮食答案:1.C 2.B 3.A 4.D 5.A 6.D 7.B 8.D 9.B 10.D二、简答题(每题10分,共30分)1. 简述休克的分类及其特点。
答案:休克可分为低血容量性休克、感染性休克、心源性休克、神经源性休克等。
低血容量性休克通常由于大量失血或严重脱水引起,表现为血压下降和心率加快。
感染性休克由严重感染引起,可能伴有高热或低温。
心源性休克由心脏泵血功能衰竭引起,常见于心肌梗死或心包填塞。
神经源性休克通常与脊髓损伤或脑损伤有关,导致血管扩张和血压下降。
2. 休克的治疗原则是什么?答案:休克的治疗原则包括:迅速识别和纠正休克原因,立即补充血容量,维持血压和心率稳定,改善组织灌注,使用血管活性药物以提高血压,必要时进行机械通气支持,以及监测和支持重要器官功能。