浅谈急性心肌梗死的药物治疗
- 格式:doc
- 大小:23.00 KB
- 文档页数:3



揭开介入治疗的面纱——PCI治疗急性心肌梗死一、急性心肌梗死是什么呢?谈到急性心肌梗死,大家可能会觉得这是一种比较严重的疾病,但是它到底是一种什么样的疾病呢?实际上,急性心肌梗死就是一种发生在人的心脏部位的疾病。
当人体心脏的冠状动脉出现急性病变,致使心脏供血功能发生异常而不能满足身体正常运转的需求,导致心肌缺血,让人出现骤发性心肌坏死时,这个人就是出现了急性心肌梗死,它属于比较危急的一种心血管性疾病。
当病人出现急性心肌梗死后,坏死的心肌会有拉长、变薄等不正常的现象,而没有梗死的心肌则会出现离心性肥厚,扩大患者的心室,最终重塑心室。
重塑的心室会使得患者心肌收缩功能出现异常,对患者的生命健康造成严重威胁。
也就是说,人们一旦发生这种疾病就会面临着很大的死亡威胁,如果想要有效挽救病人的生命,就必须使病人在发病后的12h内得有救治,否则病人的死亡可能性极大,及时能够抢救成功也会对病人的日常生活产生这样或者那样的后果,致使生活很不方便[1]。
二、如何治疗急性心肌梗死呢?既然急性心肌梗死是一种比较严重的疾病,那么医院在救治急性心肌梗死患者时就要给出及时的治疗,尽力去挽救患者的生命。
在临床上,医院通常会采取以下的几种方法对急性心肌梗死进行治疗:药物治疗、直接PCI和延迟PCI。
对于急性心肌梗死的患者可以采取直接的药物治疗。
在进行药物治疗时,采取静脉滴注的方式,给药尿激酶,给药剂量大约在100~150U之间,之后在24h内不间断的给心肌梗死患者滴注低分子肝素。
相对于直接的药物治疗,PCI能更好的治疗急性心肌梗死,那么PCI究竟是如何治疗急性心肌梗死的呢?接下来,让我们一起去揭开PCI的面纱吧。
三、PCI治疗急性心肌梗死的流程是什么样的呢?首先呢,效果最好的也是医院第一选择的治疗方法是直接PCI (percutaneous coronary intervention,经皮冠状动脉介入术)。
这种治疗方法是在急性心肌梗死患者发病的12个小时之内进行的一种治疗。
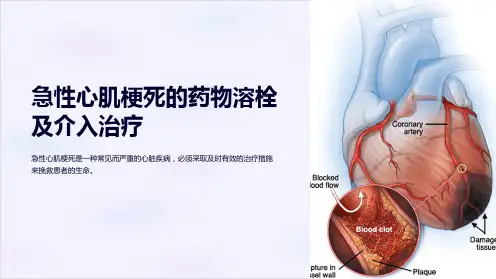


急性心肌梗死诊疗规范急性心肌梗死是由于持久而严重的心肌缺血、缺氧所致的部分心肌坏死,在临床上表现为胸痛和急性循环障碍。
急性心肌梗死分为急性Q波性心肌梗死和非Q波性心肌梗死,均属于急性冠脉综合征疾病谱。
在临床上根据实用原则分为ST段抬高和非ST段抬高的急性心肌梗死。
根据梗死演变过程,分为急性和陈旧性心肌梗死,急性心肌梗死一般指发病后4周以内。
非ST段抬高的急性心肌梗死(non-ST-Segmentelevationmyocardialinfarciton,NSTEMI)的病理生理特点类似于不稳定性心绞痛,梗死相关血管完全闭塞发生率较低。
在临床上多表现为急性非Q波心肌梗死。
【诊断标准】(一)临床表现1.前驱症状:急性心肌梗死部分病人发病前有先兆症状,最常见为胸骨后或心前区疼痛;其次是上腹疼痛,少部分患者有胸闷憋气、左上肢发麻、头晕、心悸、无力等。
其中1/3有前驱症状的病人有体力负荷过重、运动过多、精神紧张、情绪激动等诱因。
2.临床症状:急性心肌梗死病人临床症状差异较大,最常见为持续性胸痛、胸闷(超过20分钟),休息或含服硝酸甘油不缓解。
剧烈的压榨性疼痛或紧迫烧灼感,通常伴有呼吸困难、恶心、呕吐、大汗和濒死感。
胸痛多位于胸骨后、心前区,不典型可位于颈部、牙齿。
少数病人胸痛不明显,而以胃肠道症状、晕厥、急性心功能不全、休克或猝死为起始症状而就诊.尤其多见于老年人。
3.体征:急性心肌梗死病人体征因梗死面积大小和有无并发症而差异很大。
梗死范围不大且无并发症者无明显异常体征。
病情严重者可呈现急性重病容、出汗、烦躁不安、脸色苍白、发细,心功能不全者呈半卧位或端坐呼吸。
心脏听诊第一心音减弱,可闻及第三或第四心音。
少数病人可闻及心包摩擦音。
发生乳头肌功能失调或断裂、室间隔穿孔者可在心尖或胸骨左缘听到粗糙全收缩期杂音。
发生心律失常可出现心律不齐,脉搏搏动间歇。
发生心功能不全和休克者可出现心率增快,血压降低,双肺可闻及湿性啰音,四肢循环障碍等。





急性心肌梗死的药物治疗方案分析随着社会经济的发展,国民生活方式发生了深刻的变化。
尤其是人口老龄化及城镇化进程的加速,中国心血管病危险因素流行趋势明显,导致心血管病的发病人数持续增加。
今后 10年心血管病患病人数仍将快速增长。
目前,心血管病死亡占城乡居民总死亡原因的首位近年来,我国急性心肌梗死(AMI)死亡率不断攀升。
急性心肌梗死仍然严重威胁我国人民健康,在我国广大城乡地区,形势十分严峻。
2002年至2011年10年期间,我国城乡居民的冠心病死亡率增加了近3倍。
急性心肌梗死(acute myocardial infarction,AMI)的治疗原则为:尽快再灌注缺血心肌,防止梗死范围扩大,缩小心肌缺血范围;及时处理恶性心律失常、心力衰竭、休克及各种并发症,防止猝死;保护和维持心功能,提高患者的生活质量。
2.1 抗血小板急性心肌梗死均应尽早开始阿司匹林(口服水溶性阿司匹林或嚼服肠溶阿司匹林300 mg,维持剂量75~100 mg/d)抗血小板治疗,无论何种治疗策略,确诊后推荐尽早在阿司匹林基础上使用一种P2Y12受体抑制剂替格瑞洛(负荷剂量75 ~ 100 mg/d,维持量90 mg,2次/d)或氯吡格雷(负荷量300 ~ 600 mg,维持量75 mg/d)。
PLATO 研究结果显示,替格瑞洛治疗12个月,在不增加主要出血的情况下,较氯吡格雷进一步显著降低 ACS 患者的心血管死亡/心肌梗死/脑卒中复合终点事件风险达16%,同时显著降低心血管死亡风险达21%。
而在ESC的多部权威指南(2015 年ESC NSTE-ACS指南、2017年STEMI指南、2017 DAPT指南)中更是指出,只有在不能接受替格瑞洛治疗的患者中才能使用氯吡格雷,也充分显示了对于替格瑞洛进一步降低死亡率的认可。
PLATO研究中,替格瑞洛组呼吸困难发生率为14.5%,多为轻至中度,仅0. 4%为重度。
在排除其他原因后,如呼吸困难持续3d仍不缓解,可考虑换用氯吡格雷。
浅谈急性心肌梗死溶栓治疗的护理摘要】目的探讨急性心肌梗死溶栓治疗的护理。
方法对我院急性心肌梗死患者的病理及你选哪个回顾性分析。
结论及时采取溶栓治疗尽快使血栓溶解,恢复心肌再灌注,挽救濒临坏死的心肌对维护心室功能,降低并发症的发生,改善预后起到重要作用。
【关键词】急性心肌梗死护理急性心肌梗塞(acute myocardial infarction,AMI)又叫急性心肌梗死,是指因持久而严重的心肌缺血所致的部分心肌急性坏死。
临床表现常有持久的胸骨后剧烈疼痛、急性循环功能障碍、心律失常、心力衰竭、发热、白细胞计数和血清心肌损伤标记酶的升高以及心肌急性损伤与坏死的心电图进行性演变。
心肌梗塞可分为ST段抬高型心肌梗塞和非ST段抬高型心肌梗塞两类。
按病变发展过程,心肌梗塞可分为急性心肌梗塞与陈旧性心肌梗塞。
1. 溶栓疗法溶栓疗法是急性心肌梗塞治疗中近20年的重要进展。
血栓形成使冠状动脉急性闭塞,造成心肌严重缺血坏死,及时采取溶栓治疗尽快使血栓溶解,恢复心肌再灌注,挽救濒临坏死的心肌对维护心室功能,降低并发症的发生,改善预后起到重要作用。
临床溶栓疗有两种途径给药即静脉内溶栓和冠状动脉内溶栓。
2. 溶栓治疗应注意的禁忌症2.1近期(14天内)有活动性出血,作过外科手术,心肺复苏术后,不能实施压迫止血的血管穿刺,以及外伤史;2.2严重且未控制的高血压;或怀疑主动脉夹层分离者;2.3有出血性脑血管疾病史,半年内有有缺血性脑血管意外;2.4对扩容和升压无反应的休克;2.5出血性疾病或有出血倾向者,严重肝肾功能障碍及进展性疾病(如恶性肿瘤)。
3.溶栓适应证3.1反应左室下壁心电活动的3个导联(Ⅱ、Ⅲ、aVF)中有2个导联或反映左室前及侧壁的前胸导联(V1—6)中有2个相邻导联或I和aVL导联的ST段抬高≥0.2mV或出现新的病理性Q波,且含硝酸甘油后,ST段不回降。
3.2心肌缺血性疼痛、持续20分钟以上,含硝酸甘油后症状不缓解。
心肌梗死的常规药物治疗有哪些发布时间:2022-06-06T01:49:13.263Z 来源:《中国医学人文》2022年7期作者:黄洪[导读] 对于现在的人们来说,心血管疾病的发病率可在人类三大致死病因中排行第一。
黄洪南充市身心医院四川省南充市 637700对于现在的人们来说,心血管疾病的发病率可在人类三大致死病因中排行第一。
这是由于现在人们的生活习惯的改变,以及饮食方面的不注重所导致的。
并且现在大多数人因为工作的关系,从而导致自身的缺乏运动。
这就使得了心血管疾病发生的潜在风险大大地增加了。
对于心肌梗死来说,是在心血管疾病中最常见的发病原因。
那么,对于心肌梗死发病时,我们该如何的去治疗呢?都有哪些药物可以治疗心肌梗死呢?接下来让我们一起去了解一下。
首先,我们需要了解到什么是心肌梗死?对于心肌梗死,一般是指因为冠状动脉出现了急性的阻塞,从而导致了缺血缺氧而出现的心肌坏死,从而导致了心脏功能受到损伤的一种急性的并且可危及生命的症状。
心肌梗死的发病原因是由于冠状动脉粥样硬化而导致的一种急性症状。
并且,如果患者既往便有心脏方面的疾病,同时伴有糖尿病或者是吸烟,血脂超标以及超重都是可以引发心肌梗死的病因。
同样的对于饮食的不合理,不规律,情绪的激动。
并且对于天气变化的因素都可引起心肌梗死的发生。
其次,我们需要了解到心肌梗死发病时的症状。
一般的心肌梗死患者多为突然发作,并且发作的时间一般持续超过半小时。
发作时可感到心前区有压榨性的疼痛。
并且患者常会感觉到有濒死的感觉。
当然,心肌梗死也并不是完全没有征兆就产生的。
一些患者会有一些前兆产生。
这些症状便是患者在发病的前几日会感到全身乏力,胸闷气促,并且有烦躁和心前区疼痛等常见症状的发生。
对于心肌梗死的患者而言,也会有一些早期症状的产生。
早期症状多为心前区疼痛。
这个症状是心肌梗死出现的最早的症状,并且多发生于在清晨,在活动或休息时也偶尔会发生。
并且发生时持续长时间且不能够缓解。
急性心梗后积极药物治疗对长期预后至关重要北京协和医院严晓伟Stukel等在今年3月JAMA上发表了题为“急性心肌梗死(AMI)后介入治疗与药物治疗强度在不同地区的差异对长期预后的影响” 的文章[JAMA 2005, 293(11): 1329]。
该文对1994-1995年以首次AMI确诊入院的158831例患者的队列研究进行了总结,样本来自美国全国589个冠状动脉服务区域。
根据病人所居住地区介入治疗(30天内接受冠状动脉介入治疗的比例)与药物治疗(出院时对适宜患者应用β受体阻滞剂的比例)的强度分别进行五分位分组,并进行7年(平均3.6年)的随访。
研究结果引人关注。
该研究结果的分析显示:1.不同地区介入治疗强度的最大差别为1.58倍,而β受体阻滞剂应用比例在不同地区的最大差别为1.95倍;2.年轻和低危患者较多接受介入治疗和积极的药物治疗(如β受体阻滞剂),相反,老年和高危患者(通常被认为对治疗受益较大的群体)反而较少接受上述治疗;3. 在任何特定的介入治疗强度下,随着药物治疗强度(β受体阻滞剂应用比例)的增高,患者的病死率进行性下降;而在药物治疗强度较高的地区,无论对非ST段抬高心肌梗死还是ST段抬高心肌梗死患者,介入治疗强度的增加并不能进一步使患者的生存率显著提高。
该研究以β受体阻滞剂的应用比例作为反映药物治疗积极程度的指标,表明在接受了积极药物治疗的AMI后患者,积极、费用昂贵的冠状动脉介入治疗的价值仍然不明确。
尤其是近年来他汀类药物用于急性冠脉综合征的临床研究证实,在包括β受体阻滞剂在内的标准药物治疗的基础上,他汀类药物治疗仍然可以降低心血管联合终点,进一步缩小了冠状动脉介入治疗的受益空间。
因此,无论从治疗效益还是从经济学角度考虑,积极的药物治疗在AMI后的治疗中占有十分重要的地位,尤其在我国目前医疗资源仍然相当匮乏的情况下,积极的药物治疗仍然是绝大多数地区的主要治疗手段,学会如何应用和用好包括β受体阻滞剂、血管紧张素转换酶抑制剂、阿司匹林、他汀类药物在内的药物治疗,是目前在我国普及冠心病防治知识、提高心肌梗死后患者生存率的重要内容。
浅谈急性心肌梗死的药物治疗
(作者:___________单位: ___________邮编: ___________)
作者:陈兵,张林丽,张劲松,周学中
【关键词】急性心肌梗死
急性心肌梗死(AMI)是指急性的心肌缺血性坏死,其直接病因通常是在冠状动脉粥样硬化的基础上继发管腔内血栓形成、血管持续痉挛,使冠状动脉完全阻塞,导致其供血急剧减少或中断,持续严重的缺血如超出相应心肌的耐受阈值,心肌的凋亡和坏死等不可逆过程则会发生,及时诊断是正确治疗的基础。
其治疗原则为:保护和维持心脏功能,挽救濒死心肌,防止梗死扩大,缩小心肌缺血范围,及时发现和处理心律失常、泵衰竭,维持血液动力学稳定,尽快给予再灌注治疗,降低心肌耗氧量。
1 一般治疗
1.1 卧床休息,吸氧;持续心电、血压和呼吸监测;建立静脉通道;立即给予ASA 300mg嚼服;镇静,半流质饮食,保持大便通畅。
1.2 镇痛吗啡3mg iv,10~15min后可重复,总量≤15mg,其作用是镇痛和抗心肌缺血。
2 再灌注治疗
能使急性闭塞的冠脉再通,挽救缺血心肌,缩小梗死面积,保护心功能,有效解除疼痛,预防心室扩大和重塑,防止心衰发生;降低住院病死率,并改善长期预后。
2.1 溶栓时的观察项目(1)每15~20min询问1次,了解胸痛有无减轻和减轻的程度,仔细查看有无出血;(2)溶栓前、后3h内每30min描记心电图;(3)定时采血监测心肌酶及凝血项。
2.2 溶栓剂的使用尿激酶150万单位左右于30min静脉滴注,配合低分子肝素皮下注射,每日2次。
2.3 AMI时冠脉再通的判断(1)心电图抬高的ST段在2h内回落50%以上;(2)胸痛迅速缓解,常在30min内缓解70%~80%以上,2h内基本消失;(3)2h内出现再灌注心律失常;(4)血清CK-MB 峰值出现提前(14h内)。
具备上述4项中的2项可以判定为再通,但以CK-MB峰值提前出现可靠,其次为ST段回落。
3 药物治疗
3.1 硝酸酯类早期应用此类药物可以减少心梗面积和有利于提高生存率。
长效的制剂早期不建议使用。
静滴硝酸甘油作用迅速。
3.2 抗血小板制剂阿司匹林在AMI第一天即给予,而且越早越好,首剂应嚼服以求迅速起效,另可选用塞氯匹定,潘生丁等。
3.3 抗凝治疗低分子肝素皮下注射,每日2次,注意监测出凝血时间。
3.4 血管紧张素转换酶抑制剂应用ACEI有助于改善恢复期心肌重
构,减轻左室的扩张和功能障碍,延缓、降低心力衰竭的发生率。
3.5 β受体阻滞剂可降低心肌耗氧量,止痛、缩小梗死面积,抗心律失常,抑制重构。
3.6 调脂药物 AMI使用他汀类药物能有效改善患者预后,近年应用较广。
积极的药物治疗在AMI治疗中占有十分重要的地位,尤其在我国目前医疗资源相对匮乏的情况下,积极的药物治疗仍然是绝大多数地区的主要治疗手段。
【参考文献】
1 叶任高.内科学,第6版.北京:人民卫生出版社,2004,293-296.。