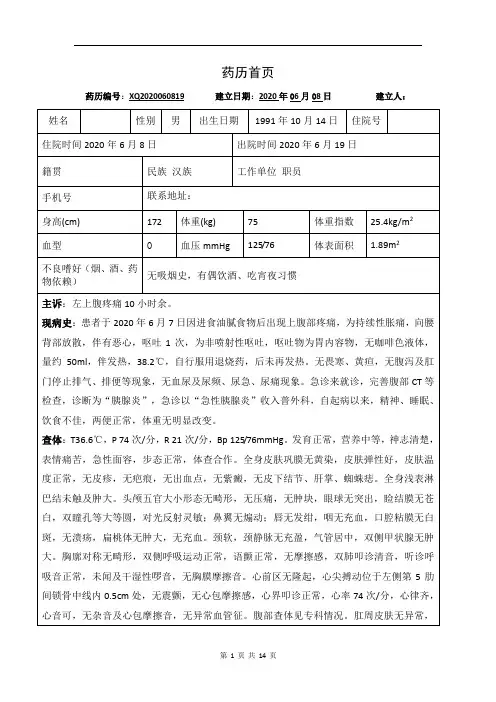
药历—— 急性胰腺炎
- 格式:doc
- 大小:89.14 KB
- 文档页数:12

同时给予芒硝全腹外敷,进一步加快腹水及炎症因子吸收,促进肠蠕动
中医将急性胰腺炎纳入“腹痛”、等范畴,可给予活血化瘀和清热祛湿药物治疗。
采用芒硝腹部热敷袋治疗,其中,芒硝清热泻下,可发挥抗炎、利尿、消肿作用,吸水能力强,可吸出腹腔中积液、腹膜和胰腺水肿液,减轻肠道负担,缓解腹胀,促使胰腺炎症状消退。
文献:杨国红,朱沛文,王晓,等.中医辨证四联疗法治疗急性胰腺炎的临床疗效及对血清炎性因子的影响[J].中国中西医结合急救杂志,2015,22(5):499-503.
赵艳梅,李玲.芒硝腹部热敷袋的研制[J].护理学报,2017,24(3): 73-74.
早期的胰腺炎治疗中其中一条规则及是禁食水,长期禁食水可使得肠黏膜萎缩、屏障受损,导致细菌和内毒
素移位。
大黄的主要成分是大黄素、大黄酸等,而这些物质能刺激肠蠕动,促进排便,减轻腹腔压力,对于患者恢复肠道功能及进食有利。
大黄具有清热解毒、活血化瘀等效果,具有泻下攻积作用,为效果良好的泻下药,使用后可增加胃张力,促进肠胃蠕动,改善肠胃功能。
此外,大黄含有大黄素、大黄酸等蒽醌衍生物物质,具有抗菌作用,抑制细菌,保护胃黏膜,防止肠道吸收内毒素。
长期禁食、长期肠外营养,肠道休眠、肠绒毛萎缩、肠粘膜变薄、粘膜更新修复能力降低,消化液、消化酶分泌减少,肠液化学杀菌能力下降,肠道病菌繁殖
预防SAP并发肠道衰竭(1)尽早恢复肠道动力。
纠正循环动力紊乱,改善肠道血液供应,这是治疗基本点。
口服生大黄制剂、硫酸镁、乳果糖及腹部外敷皮硝等促进肠道动力,减轻肠壁水肿。
(2)调节肠道菌群,改善宿主肠道微生态平衡。
补充寡糖类前生物制剂和有益菌制剂。


急性胰腺炎用药指南【概述】急性胰腺炎是多种原因导致胰酶在胰腺内被激活后引起胰腺组织自身消化、水肿、出血甚至坏死的炎症反应。
临床上以急性上腹痛、呕吐、腹胀、发热和血中胰酶升高等为主要特点,病情程度轻重不等,轻者以胰腺水肿为主,临床多见,病情常呈自限性,预后良好,又称为轻型急性胰腺炎。
少数重症患者的胰腺出血坏死,常继发感染、腹膜炎和休克等多种并发症,病死率高,称为重症急性胰腺炎。
【诊断要点】1.有引起胰腺炎的相关致病因素如胆石症等胆道疾病、大量饮酒、暴食暴饮、手术、创伤、高钙血症、高脂血症等。
约15%胰腺炎的原因不明,称为特发性胰腺炎。
2.临床表现典型的急性胰腺炎腹痛特点为突发、程度较剧烈、持续性,可有阵发性加剧,主要位于中上腹,可伴有腰背部带状放射,弯腰和蜷曲体位常可好转,进食后易加剧。
可伴有呕吐、腹胀、发热,重症患者可出现低血压、呼吸困难、休克等。
轻症患者主要体征为中上腹压痛,重症患者常可出现肠麻痹、腹膜刺激征等体征。
3.实验室检查血清和尿中的淀粉酶和脂肪酶明显升高,一般高于正常值上限的3倍以上。
4.影像学检查腹部B超和增强CT常可显示肿胀的胰腺,胰腺周围渗出以及是否存在出血坏死等。
5.区分重症胰腺炎在临床上十分重要,具有评价预后和指导治疗的价值,有以下改变时应考虑重症胰腺炎,如休克表现、腹膜刺激征表现、Cullen征、Grey-Turner征、血钙>2mmol/L、血糖>11.22mmol/L、C反应蛋白明显升高、影像学检查提示胰腺受损严重等。
【药物治疗】药物治疗应建立在病因治疗和基本治疗基础之上,包括禁食、胃肠减压、静脉输液支持等。
1.抗菌药物主要用于胆源性胰腺炎、重症胰腺炎和有感染证据的胰腺炎患者。
比如如头孢菌素(如头孢硫脒、头孢西丁、头孢唑肟等),静脉滴注(8-12小时一次),疗程不定,一般随着病情好转或感染控制而停用。
一般联合应用奥硝唑,以加强抗厌氧菌效果,一般剂量为1g每日1次,静脉滴注。

急性胰腺炎的中医调治方法古代并无“急性胰腺炎”病名,但早就有了相似症状描述和治疗方法。
《灵枢·厥病》曰:“腹胀胸满,心尤痛甚,胃心痛也……痛如以锥针刺其心,心痛甚者,脾心痛也。
”“胃心痛”“脾心痛”都属于“厥心痛”之一,而疾病进展时出现的“心腹胀满硬痛而手不可近”“心下痛,按之石硬”以及冷汗淋漓、脉微肢厥等病象,又与中医之“结胸”类似。
因此,急性胰腺炎可归属于中医学“胃心痛”“脾心痛”“腹痛”“结胸”等范畴。
中医认为急性胰腺炎因虫石所伤、酗酒过度,又由嗜食肥甘、饮食不节、素体亏虚等引起,以气机瘀滞、湿热蕴结、阳明腑实、瘀血阻滞为主要病机,病机关键是“气滞” “热结” “腑实”“瘀滞”。
中医治疗急性胰腺炎的特色是“禁食不禁药”,2018年美国急性胰腺炎初期管理指南指出,早期开放饮食、胃肠内营养非常重要,可以保护肠屏障功能,减少细菌移位,降低胰腺感染、胰周坏死及其他并发症。
早期中医干预、禁食不禁药也起到同样作用。
患者入院当天禁食,当天服用中药,经充分评估,第二天可进流食。
强烈推荐大黄及其复方的使用。
《本草纲目》记载大黄有“推陈致新、荡涤肠胃、安和五脏”的作用,单味大黄就有改善肠屏障功能、减少细菌移位、改善肠麻痹、缓解腹腔间隔室综合征的作用,还可以松弛Oddi括约肌、改善微循环,这些作用都可以有效治疗急性胰腺炎及其并发症。
经分期及辨证组成的大黄复方,因多靶点而疗效更佳、胃肠道副作用更少,因此,中医、西医的指南都在推荐使用大黄及其复方。
科学预防胰腺炎需注意以下几点:合理均衡饮食,不暴饮暴食;控制饮酒;定期体检,积极处理胆道相关疾病,如胆道结石多发者应及时治疗;及时干预高脂血症、糖尿病等疾病;注意某些止疼药、化疗药、激素类药带来的药物损伤;建议专科医生诊疗。

此医案仅证明中医可以治疗此类疾病,但医案仅供参考,切勿个人盲目用药,建议到正规中医治疗机构详细辩证论治。
益气健脾法治愈腹痛病案:陈某,女,51岁。
初诊:1984年11月23日。
主诉及病史:1984年7月13日突然发生上腹部疼痛,经当地医院尿检,淀粉酶明显增高,诊断为急性胰腺炎收住院治疗。
住院十余日,未愈出院。
当时发现白细胞下降,继续在门诊观察治疗。
因多次检查血、尿淀粉酶不能下降,故来福州诊治。
诊查:症见左侧腹部胀痛,纳食不甘,二便正常,面色不华,声音低微,脉沉细,舌淡苔薄白。
尿淀粉酶2250单位/ml。
辨证:脾气虚弱,健运失职。
治法:益气健脾,加强运化。
处方:麦谷芽各30g 党参15g 怀山药15g 结茯苓10g 陈皮6g 甘草5g 3剂二诊:12月1日。
药后精神好转,腹痛消失,纳食增进,尿淀粉酶降至570单位/ml。
继以原方调治,前后服药20余剂,临床症状消失,携方返里,继续调治。
按语本例以麦芽、谷芽为主药,性皆甘平无毒,是“五谷为养”的上品,且又孕育蓬勃生发之机,可以借二芽生发之气,合参、蓣、苓、草、陈皮鼓动人体之胃气,达到健运和生化的目的。
可以促进、调节人体的正常代谢,对于消化系统疾病和急、慢性肝病,肝硬化,再生障碍性贫血,血小板减少症,慢性肾病等疾病,都有着良好的治疗作用。
本医案摘自《中国现代名中医医案精粹》第1集,P318,赵棻医案。
赵棻,字芗远,1910年生。
满族。
先世宦游入闽,遂定居福州。
少年时,见家人病笃,中西药均罔效,后由前清御医后裔周良钦精心诊治,始转危为安,因此对中医学极感兴趣,遂拜周良钦为师学医,焚膏继晷,孜孜五载。
学成之后,应旧考试院之试,名列前茅。
悬壶以来,众誉啧啧。
新中国成立后,响应党的号召,积极参与福建中医学院及中医院之筹建,并曾任福建中医学院教授、副院长、兼附属医院院长等职。
50余年来,桃李多出其门下,深为医林重望。
学宗补土,但不拘泥于温补,能别树一帜,对疑难重症,治愈颇多。

急性胰腺炎的治疗,中医治疗效果好!
急性胰腺炎也是胰腺炎的一种,主要具有反复发作突然发病的特点,治疗急性胰腺炎时,除了西医治疗和非手术治疗,中医治疗急性胰腺炎的效果也很好。
而中医治疗主要把急性胰腺炎分为三种类型。
★1、肝胆郁结
胆腑不利,气机阻滞,肝失疏泄,脾失健运而发病。
常见于急性水肿型胰腺炎早期。
证见腹痛时作,痛连胸胁,腹胀呕恶,口苦纳呆,苔薄脉弦。
治则:疏肝利胆解郁。
方选柴胡疏肝散,常用药物有:柴胡、芍药、香附、黄芩、虎杖、青皮、郁金等。
★2、肝胆湿热
肝胆疏泄不利,湿热内生,蕴结不散,熏蒸肝胆而发病。
证
见腹痛发热、黄疸、口苦、尿黄、便结、舌红、苔黄腻、脉滑数。
治则:清热化湿,疏肝利胆。
方选大柴胡汤,常用药物有:柴胡、大黄、黄芩、山栀、半夏、蒲公英、川朴等。
★ 3、热毒内结
肝胆湿热不散,热从火化,火毒内生,即可腐肉成脓,又可耗气动血、甚至阴阳离决。
证见高热不退,腹痛拒按,持续不解,腹肌强直,口干唇燥,面目红赤,或全身深黄,大便秘结,小便黄赤,舌红苔燥黄或灰黑,脉细数。
热入营血者可见皮肤瘀斑,齿龈出血等。
热陷心包者可见神志昏迷,或谵妄狂躁。
伤阴损阳,阴阳离决者,可见四肢厥冷,大汗淋漓等。
治则:清热泻火解毒。
方用黄连解毒汤加味,常用药物有:黄连、黄芩、生地、丹皮、山栀等。
大便秘结、腹痛拒按者,可加大承气汤。
热入营血者可加清营汤。
热陷心包者,可加安宫牛黄丸。
亡阴亡阳者,可用参附汤、参脉散、独参汤等。

急性胰腺炎首次病程记录范文# 急性胰腺炎首次病程记录。
一、病例特点。
1. 基本信息。
患者[姓名],[性别],[年龄]岁,就像平常人一样过着自己的日子,可突然这身体就出状况了。
2. 现病史。
患者在[发病时间]前,突然就感觉上腹部一阵剧痛,那疼得呀,就像有人在肚子里拿拳头猛击一样。
疼痛是持续性的,还一阵儿比一阵儿厉害,根本就没个缓和的时候。
这疼痛还向着腰背部放散,就像有一条疼痛的线从肚子一直拉到后背。
患者当时就被这疼痛给整懵了,直冒冷汗,感觉整个人都要虚脱了。
还伴有恶心、呕吐,吐得那叫一个难受,胃里就像翻江倒海一样,吃进去的东西一股脑儿全吐出来了,而且呕吐之后,腹痛并没有减轻。
这时候患者和家属才意识到问题严重了,赶紧来咱们医院。
3. 既往史。
患者以前身体还算可以,但是呢,平时就喜欢喝点小酒,隔三岔五就得喝上几杯。
这喝酒可能就是个潜在的危险因素啊。
没有什么特殊的疾病史,像高血压、糖尿病之类的也没有。
4. 体格检查。
患者一进来,就能看出来状态很不好。
脸色煞白煞白的,就像一张白纸似的。
表情特别痛苦,眉头皱得紧紧的。
体温[具体体温],有点低热,可能身体内部正在进行一场“炎症大战”呢。
血压[具体血压],还算基本正常,没有出现休克的那些低血压表现,这也算是不幸中的万幸了。
腹部查体的时候,上腹部压痛特别明显,一按患者就“哎呀”叫,就像碰到了痛点开关一样。
而且有轻度的肌紧张,感觉肚子那块的肌肉都紧张起来,像在自我保护似的。
肠鸣音也有点减弱,就像肠道也被这突如其来的病痛给吓着了,不太敢“吭声”了。
5. 辅助检查。
血常规:白细胞计数[具体数值],明显升高了,这就说明身体里有炎症反应,白细胞大军正在紧急集合,准备对抗病魔呢。
中性粒细胞比例也升高,这炎症还挺厉害的。
血淀粉酶:[具体数值],比正常高了好多倍。
这血淀粉酶升高就像一个信号弹,提示我们胰腺可能出大问题了,大概率就是急性胰腺炎了。
腹部超声:胰腺有点肿大,周围还有一些渗出的表现,就像胰腺周围有点“发大水”了,这也是急性胰腺炎的典型超声表现。

急性胰腺炎病程记录范文英文回答:Acute pancreatitis is a sudden inflammation of the pancreas that can cause severe abdominal pain, nausea, and vomiting. It is a serious condition that requires prompt medical attention. Here is a sample record of the course of acute pancreatitis.Day 1: The patient presented to the emergency department with severe abdominal pain radiating to the back. On physical examination, the abdomen was tender and distended. Laboratory tests revealed elevated levels of amylase and lipase, confirming the diagnosis of acute pancreatitis. The patient was admitted to the hospital for further management.Day 2: The patient's pain persisted despite the administration of intravenous analgesics. A computed tomography (CT) scan of the abdomen was performed, whichshowed evidence of pancreatic necrosis. The patient was started on aggressive intravenous fluid resuscitation and placed nil per os (NPO) to allow the pancreas to rest.Day 3: The patient's pain gradually improved, and the amylase and lipase levels started to decline. However, the patient developed signs of systemic inflammation, including fever and elevated white blood cell count. Blood cultures were obtained, and broad-spectrum antibiotics wereinitiated to prevent infection.Day 4: The patient's clinical condition continued to improve, with resolution of fever and normalization of white blood cell count. The patient was started on a clear liquid diet and tolerated it well. Pancreatic enzyme replacement therapy was initiated to aid in digestion.Day 5: The patient's pain completely resolved, and the amylase and lipase levels returned to normal. The patient was transitioned to a regular diet and was discharged home with instructions for follow-up with a gastroenterologist.中文回答:急性胰腺炎是胰腺突然发炎引起的严重疾病,可导致剧烈的腹痛、恶心和呕吐。

一、引言胰腺炎是一种常见的胰腺疾病,分为急性胰腺炎和慢性胰腺炎。
急性胰腺炎起病急骤,病情严重,可危及生命;慢性胰腺炎病程较长,反复发作,严重影响患者的生活质量。
治疗胰腺炎的关键在于减轻炎症反应,防止并发症的发生。
本文将详细介绍治疗胰腺炎的用药方案。
二、急性胰腺炎用药方案1. 非甾体抗炎药(NSAIDs)急性胰腺炎患者可选用NSAIDs,如布洛芬、萘普生等,以减轻疼痛和炎症反应。
但需注意,NSAIDs可加重胰腺炎病情,因此需在医生指导下使用。
2. 阿托品或山莨菪碱阿托品或山莨菪碱为抗胆碱能药物,可减轻Oddi括约肌痉挛,促进胆汁排泄,缓解疼痛。
剂量为每次0.5~1mg,每日3次,肌内注射。
3. 吗啡吗啡具有强烈的镇痛作用,但可引起Oddi括约肌痉挛,加重胰腺炎病情。
因此,在急性胰腺炎患者中,吗啡应慎用,必要时可在医生指导下短期使用。
4. 生长抑素及其类似物生长抑素及其类似物(如奥曲肽)可抑制胰腺分泌,减轻炎症反应。
剂量为每次0.1mg,每日3次,皮下注射。
5. 抗生素急性胰腺炎患者常伴有胆道感染,因此需使用抗生素。
常用抗生素包括:(1)头孢菌素类:如头孢噻肟、头孢曲松等。
(2)碳青霉烯类:如美罗培南、亚胺培南等。
(3)氨基糖苷类:如阿米卡星、庆大霉素等。
6. 维生素及营养支持急性胰腺炎患者常伴有营养不良,需补充维生素及营养支持。
常用维生素包括:(1)维生素B1:每次10mg,每日3次。
(3)维生素C:每次100mg,每日3次。
此外,根据患者的具体病情,可给予白蛋白、脂肪乳等营养支持。
三、慢性胰腺炎用药方案1. 非甾体抗炎药(NSAIDs)慢性胰腺炎患者可选用NSAIDs,以减轻疼痛和炎症反应。
但需注意,NSAIDs可能加重胰腺炎病情,因此需在医生指导下使用。
2. 抗胆碱能药物抗胆碱能药物可减轻Oddi括约肌痉挛,促进胆汁排泄,缓解疼痛。
常用药物包括:(1)阿托品:每次0.5~1mg,每日3次,口服。

急性胰腺炎的名词解释急性胰腺炎是指胰腺突然发生炎症的一种疾病,通常由胰腺内酶系统的异常激活引起。
当酶系统异常激活时,胰腺的自身组织受到酶的消化作用,导致炎症和疼痛的出现。
急性胰腺炎的特征是突然发生的持续性上腹部剧烈疼痛。
胰腺是人体内一种位于腹腔中的消化系统腺体器官,主要负责产生消化酶、激素和其他重要物质,以协助消化和代谢过程。
当消化酶异常激活或胰腺排空阻力增加时,消化酶开始在胰腺内活跃起来,导致胰腺组织的损伤和炎症。
急性胰腺炎的病因多种多样,包括胆石症、酗酒、高脂血症、胰腺肿瘤、创伤、感染等。
其中最常见的病因是胆石症和酒精滥用。
胆石症是指胆囊或胆管内出现结石或结晶,导致胆汁通路受阻,从而影响胰腺的正常功能。
酒精滥用是指长期大量饮酒,酒精的代谢产物会直接损害胰腺的细胞结构和功能,最终引发炎症。
急性胰腺炎的临床特征主要为上腹部持续性剧痛,疼痛通常由腹腔沿中背部蔓延,弥漫性疼痛是急性胰腺炎的典型表现。
疼痛常伴有呕吐、恶心、发热、腹胀等症状。
同时,患者可能有黄疸、腹水、腹块等症状。
严重的急性胰腺炎还可能导致心血管系统、呼吸系统和肾脏等器官的功能障碍。
诊断急性胰腺炎常规使用临床症状、体征和检查结果相结合的方法。
常见的检查方法包括血液检查、尿液检查、影像学检查和胸腔腹腔穿刺等。
血液检查可以测定胰腺酶和炎症标志物的水平。
尿液检查可以检测胰腺酶的排泄情况。
影像学检查包括腹部B超、CT扫描和MRI等,可以观察胰腺炎症的位置和范围。
胸腔腹腔穿刺可以获取腹水或胸水样本以进行化验。
治疗急性胰腺炎的方法主要包括药物治疗、营养支持和手术干预。
药物治疗主要是通过给予止痛剂、抗生素和抗炎药来缓解症状和控制炎症。
营养支持可以通过经口或静脉途径补充营养物质,维持患者的营养状态。
手术干预是对急性胰腺炎并发症的治疗方法,例如胆道梗阻、胆囊炎、腹腔感染等。
综上所述,急性胰腺炎是一种突发且严重的疾病,通常由胰腺内酶系统的异常激活引起。
它的临床特征主要是上腹部剧烈疼痛,通常伴有其他症状。
急性胰腺炎首次病程记录范文英文回答:Acute pancreatitis is a sudden inflammation of the pancreas that can be a life-threatening condition. Here is a sample case report of a patient with their first episode of acute pancreatitis:Case Report:Patient: Mr. X.Age: 45 years.Gender: Male.Presenting Complaint:Mr. X presented to the emergency department with severe abdominal pain that started suddenly and radiated to hisback. He also reported nausea and vomiting.Medical History:Mr. X has a history of heavy alcohol consumption and smoking. He denies any previous episodes of abdominal pain or pancreatitis. There is no history of gallbladder disease or recent trauma.Physical Examination:On examination, Mr. X appeared pale and was in severe distress. His vital signs were as follows: blood pressure 140/90 mmHg, heart rate 110 beats per minute, respiratory rate 24 breaths per minute, and temperature 38.5°C. Abdominal examination revealed tenderness in the epigastric region with guarding and rebound tenderness.Laboratory Findings:Complete blood count: Elevated white blood cell count (15,000 cells/mm3)。
教学药历首页建立日期:2011-7-6 建立人: ****姓名**** 性别男出生日期1954-1-4 住院号****住院时间: 2011-7-6 11:38 出院时间:2011-7-17 09:00籍贯:**** 民族:汉工作单位:************身高(cm) 170 体重(kg) 65 体重指数血型:A型血压(mmHg)110/70不良嗜好(烟、酒、药物无吸烟史、无饮酒史依赖)既往病史:2年前曾行胆囊切除术;否认肝炎、结核病史,无输血献血史,无慢性腹痛史,无高血压及糖尿病史。
既往用药史:不详家族史:无家族遗传性疾病史过敏史:无药物、食物过敏史药物不良反应及处置史:无入院诊断:1.腹痛待查出院诊断:1.急性胰腺炎重型患者基本情况:患者,兰汝明,男,58岁。
因“腹痛3天,加重半天”于2011-7-6 11:38入院。
目前诊断:腹痛待查,其原因考虑:1.急性胆囊炎:有胆囊结石病史,本次有进食脂餐史;2.急性胰腺炎:持续腹痛,上腹压痛,无反跳痛,肠鸣弱;3.急性肠胃炎:呕吐、上腹痛;处理:禁食,抑酸,抗感染,对症支持治疗积极完善各项辅助检查。
临床诊断要点:1. 持续上腹痛;2. 上腹压痛,无反跳痛,肠鸣弱;3.既往胆囊结石病史;治疗原则:1.一般治疗原则:禁食心电监护血压监测指脉氧监护胃肠减压2.抑酸;3.抗感染;4.抑制胰液分泌5.补液;6.导泻7.改善微循环长期用药单:7.6 11: 09:00 %NS 100ml泮托拉唑 40mg 5%GS 500ml维生素 B6 g Ivgtt 40gtt/分 bid Ivgtt 40gtt/分 qd维生素 C 7.6 11: 09:00 5%GS 500ml10%氯化钾 10ml5%GS 500ml10%氯化钾 10ml 7.6 11: 08:00 %NS 100ml头孢匹胺 7.6 11: 09:00 5% GS 60ml 生长抑素 3mg 7.6 11: 09:00 丹参注射液 250ml ivgtt qd 7.6 11: 09:00 5% GS 250ml 加贝酯 g 7.6 11: 09:00 % NS 250ml硫酸镁 60g 7.7 09: 09:00 柴芍承气汤 100ml tid 7.7 09: 09:00 5% GS 100 ml 还原性谷胱甘肽 7.11 09: 09:00 奥曲肽 mg ih q8h辅辅助检查:1.血常规:检查项目检查结果 正常值7月6日 7月8日 WBC↑Ivgtt 40gtt/分 bidIv 泵人 5ml/hIvgtt 40gtt/分 qdIvgtt 40gtt/分 qd灌肠 q6hIvgtt 40gtt/分 qdIvgtt 40gtt/分 qd Ivgtt 40gtt/分 qd Ivgtt 40gtt/分 qd生化:检查项目检查结果正常值7月6日7月8日AST 229↑38 0-40 IU/LALT 311↑118↑0-40 IU/LT-Bil 79↑— Umol/LD-Bil ↑↑0—6 Umol/LBUN ↑— mmol/LCR ↑45-104 umol/LAMY 1819↑246↑0-220 U/LK ↓— mmol/LLPS ↑↑5—51 U/L3. 2011-7-6 腹部平片:肠管散在积气。
急性胰腺炎病例书写的关键步骤急性胰腺炎是一种严重的胰腺疾病,其病例书写的准确性和规范性对于医生的诊断和病情评估至关重要。
以下是急性胰腺炎病例书写的关键步骤。
1. 病例摘要:在病例书写的开头,需要给出病例的摘要,包括患者的姓名、年龄、性别、主要症状和持续时间。
同时,还需注明患者就诊的日期和时间。
例:李某,男性,56岁,持续腹痛和呕吐2天。
于2022年3月1日上午8点30分到我院急诊科就诊。
2. 现病史:在现病史部分,详细描述患者的症状、持续时间以及发生的频率。
还需注意关键症状的描述,如腹痛的性质(刺痛、钝痛等)和部位,以及伴随的其他症状,如呕吐、发热等。
例:患者以剧烈腹痛为主要症状,位于上腹部并向后放射。
疼痛呈持续性,并伴有恶心和呕吐。
患者还出现了发热,最高体温达到39℃。
患者自述食欲下降,且排便变得稀糊。
3. 既往史:详细记录患者的既往病史,包括与急性胰腺炎相关的疾病,如胆石症、酗酒等。
还需询问患者是否有过其他重要的手术史或慢性病史。
例:患者有胆石症病史,曾在5年前行胆囊切除术。
他平时饮酒较多,每周饮酒频率为3次,每次大约饮用白酒300毫升。
4. 体格检查:进行详细的体格检查,包括患者体温、血压、呼吸频率和脉搏等生命体征的测量。
还需详细检查腹部,包括触诊、听诊和叩诊等,以评估腹部的压痛、肿胀或包块等特征。
例:患者体温为38.5℃,血压为140/90 mmHg,腹部触诊时明显压痛,无肿胀或包块。
肝脏和脾脏可触及,表面光滑。
5. 实验室检查:执行一系列实验室检查,以评估患者的血液生化指标和炎症标志物的情况。
常规检查包括血常规、肝功能、胰酶和电解质等。
例:血常规显示白细胞计数升高(15,000/mm³),C-反应蛋白水平升高(60 mg/L)。
血清胰酶水平明显升高(250单位/升),肝功能和电解质正常。
6. 影像学检查:如有需要,可进行影像学检查,如腹部超声、CT扫描或MRI等,以评估胰腺的病变情况和有无胰腺坏死。