流行性乙型脑炎描述
- 格式:ppt
- 大小:1.58 MB
- 文档页数:54

流行性乙型脑炎的流行病学流行性乙型脑炎(简称乙脑)是由乙型脑炎病毒引起的损害中枢神经系统的自然疫源性传染病,儿童发病率和病死率较高。
为了与本世纪初曾流行于欧洲的昏睡性脑炎(又称甲型脑炎)相区别,解放后我国卫生部定名为流行性乙型脑炎。
起病急,症状轻重不一,从隐性感染、轻症脑膜炎到病情严重的重症脑炎,出现高热、惊厥、昏迷、直至痉挛性瘫痪,甚至死亡。
世界卫生组织(WHO)估计,目前乙脑每年发病约50 000例,其中约1/3 的病例死亡,且乙脑后遗症严重,存活者20%~40%留有神经麻痹和心理改变等严重后遗症,给社会和家庭造成了巨大的经济和心理负担。
现将其流行病学资料作一综述。
1 流行特征1.1 地理分布尽管由乙脑引起的脑炎爆发早在1871年的日本就被报道过,但是直到1924年日本首次从1例临床病例中分离出乙脑,1935年成功分离出乙脑中山株(Nakayamastrain)。
在日本除北海道,其他岛屿均有散发病例。
1938年俄罗斯首次发现乙脑感染者;1949年韩国首次报道乙脑的流行;1965年越南北部地区发生大流行(现在每年有1000~3000例);1969年泰国清迈发生乙脑流行(现在每年仍有爆发);尼泊尔首次报道是在20世纪70年代,最近几年爆发了大流行;尽管被证明乙脑在1948年就开始在斯里兰卡传播,但是1985年才开始大流行;1955年在印度南部开始发现JEV,直到20世纪70年代在印度北部发生大流行;1995年在大洋洲的托雷斯海峡首次发现JEV,1997年在新几内亚岛,1998年在澳大利亚均发现乙脑病例,有研究提出:在1989年新几内亚岛就发现了乙脑,而且正是由此传播到托雷斯海峡。
在中国,1935年发生了乙脑大流行,1940年分离到该流行病病毒株,近年来全国每年发病数10 000例上下,病死率高达5%~35%。
全国各省除了西藏、新疆、青海,都有乙脑的发生。
四川省每年有2000例乙脑病例,90%以上是儿童,1990~1999年发病率在全国排名第8,疫区波及100多个市县,2000 以后全省疫情在全国排名进一步前移,每年全省报病数占全国乙脑报病总数的1/5~1/4 ,成为全国乙脑的重疫区。


流行性乙型脑炎流行性乙型脑炎(简称乙脑)是由乙脑病毒引起的以脑实质炎症为主要病变的急性传染病。
临床以高热、惊厥、意识障碍、呼吸衰竭、惊厥、病理反射、脑膜刺激征等症状为特征。
根据病情及神经系统症状的轻重,乙脑可分为轻、中、重、极重四种类型,重型及极重型死亡率高。
病死率高达20%~50%,重症病人可留有后遗症。
病原学本病病原体属披盖病毒科黄病毒属第1亚群,呈球形,直径40~50nm,为单股正链RNA,病毒抵抗力不强,不耐热,对乙醚、酸等都很敏感,但耐低温和干燥。
发病机理感染乙脑病毒的蚊虫叮咬人体后,病毒先在局部组织细胞和淋巴结、以及血管内皮细胞内增殖,不断侵入血流,形成病毒血症。
发病与否,取决于病毒的数量,毒力和机体的免疫功能,绝大多数感染者不发病,呈隐性感染。
当侵入病毒量多、毒力强、机体免疫功能又不足,则病毒继续繁殖,经血行散布全身。
由于病毒有嗜神经性故能突破血脑屏障侵入中枢神经系统,尤在血脑屏障低下时或脑实质已有病毒者易诱发本病。
病理改变可引起脑实质广泛病变,以大脑皮质、脑干及基底核的病变最为明显;脑桥、小脑和延髓次之,脊髓病变最轻。
其基本病变为:①血管内皮细胞损害,可见脑膜与脑实质小血管扩张、充血、出血及血栓形成,血管周围套式细胞浸润;②神经细胞变性坏死,液化溶解后形成大小不等的筛状软化灶;③局部胶质细胞增生形成胶质小结。
部分患者脑水肿严重颅内压升高或进一步导致脑疝。
镜下主要表现为变质性炎:(1) 神经细胞变性坏死若在变性坏死的神经细胞周围有增生的少突胶质细围绕时,称神经细胞卫星现象;若小胶质细胞和中性粒细胞侵入变性坏死的神经细胞内,则称为噬神经细胞现象。
(2) 软化灶形成神经组织发生局灶性坏死液化、形成质地疏松、染色较淡的筛网状病灶,称为筛状软化灶。
(3) 脑血管改变血管扩张充血,管周间隙增宽,常伴有淋巴细胞为主的炎细胞围绕血管呈袖套状浸润。
(4)胶质细胞增生增生的小胶质细胞若聚集成群而形成结节,称胶质细胞结节。





流行性乙型脑炎诊疗指南流行性乙型脑炎(Japanese Encephalitis,JE)是由乙型脑炎病毒引起的一种脑炎病。
该病主要在农业盛产季节,受种蚊媒传播。
乙脑病毒属于病毒RNA病毒家族,主要通过蚊子传播给人类。
该病的临床特征是急性脑脊髓炎,并可引起发热、呕吐、头痛、颈强直、嗜睡和意识障碍,严重时可导致死亡。
目前,流行性乙型脑炎的诊断主要依靠临床症状、检测病毒抗体和病毒核酸的方法。
最常用的方法是通过腰椎穿刺检测脑脊液,发现其中存在病毒核酸或抗体。
其他辅助检查包括血液检查和神经影像学检查,用来排除其他可能的疾病。
治疗流行性乙型脑炎的主要方法是对症治疗和支持治疗。
对症治疗主要包括控制发热、监测液体和电解质平衡、保持呼吸通畅,以及提供营养支持。
支持治疗包括提供适当的抗生素、消炎药和抗病毒药物,以防止继发感染和控制病情进展。
预防流行性乙型脑炎的主要方法是疫苗接种和个人防护措施。
JE疫苗可以有效预防该病,推荐在病毒流行地区的居民和旅游者进行接种。
疫苗应在疫苗制剂的指导下进行,通常需要在旅行前进行接种。
此外,通过减少与蚊子的接触,例如使用蚊帐、避免黄昏和晚上外出等措施,也可以降低感染的风险。
流行性乙型脑炎是一种严重的疾病,尽早诊断和治疗是至关重要的。
一旦怀疑患者可能感染了JE病毒,立即进行相关的实验室检查以确认诊断,并确保患者得到及时的治疗和支持。
此外,加强病毒监测和疫苗接种可以有效地减少该病的发生率。
总之,流行性乙型脑炎是一种严重的病毒传染病,及时的诊断、治疗和预防措施对于控制疾病的传播和减少患者的病情恶化非常重要。
公众应密切关注相关的流行病学信息,并根据医生的建议进行预防接种和个人防护措施,以减少感染的风险。


流行性乙型脑炎【概述】流行性乙型脑炎(以下简称乙脑)的病原体1934年在日本发现,故名日本乙型脑炎,1939年我国也分离到乙脑病毒,解放后进行了大量调查研究工作,改名为流行性乙型脑炎。
本病主要分布在亚洲远东和东南亚地区,经蚊传播,多见于夏秋季,临床上急起发病,有高热、意识障碍、惊厥、强直性痉挛和脑膜刺激征等,重型患者病后往往留有后遗症。
【诊断】临床诊断主要依靠流行病学资料、临床表现和实验室检查的综合分析,确诊有赖于血清学和病源学检查。
(一)流行病学资料本病多见于7~9三个月内,南方稍早、北方稍迟。
10岁以下儿童发病率最高。
(二)主要症状和体征起病急、有高热、头痛、呕吐、嗜睡等表现。
重症患者有昏迷、抽搐、吞咽困难、呛咳和呼吸衰竭等症状。
体征有脑膜刺激征、浅反射消失、深反射亢进、强直性瘫痪和阳性病反射等。
(三)实验室检查1.血象白细胞总数常在1万~2万/mm3,中性粒细胞在80%以上;在流行后其的少数轻型患者中,血象可在正常范围内。
2.脑脊液呈无色透明,压力仅轻度增高,白细胞计数增加,在50~500/mm3,个别可高达1000/mm3以上。
病初2~3天以中性粒细胞为主,以后则单核细胞增多。
糖正常或偏高,蛋白质常轻度增高,氯化物正常。
病初1~3天内,脑脊液检查在少数病例可呈阴性。
3.病毒分离病程1周内死亡病例脑组织中可分离到乙脑病毒,也可用免疫荧光(IFT)在脑组织中找到病毒抗原。
从脑脊液或血清中不易分离到病毒。
4.血清学检查⑴补体结合试验:阳性出现较晚,一般只用于回顾性诊断和当年隐性感染者的调查。
⑵中和试验:特异性较高,但方法复杂,抗体可持续10多年,仅用于流行病学调查。
⑶血凝抑制试验:抗体产生早,敏感性高、持续久,但特异性较差,有时出现假阳性。
可用于诊断和流行病学调查。
⑷特异性IgM抗体测定:特异性IgM抗体在感染后4天即可出现,2~3周内达高峰,血或脑脊液中特异性IgM抗体在3周内阳性率达70%~90%,可作早期诊断,与血凝抑制试验同时测定,符合率可达95%。
认识流行性乙型脑炎,守护健康防线流行性乙型脑炎,简称乙脑,是一种由乙型脑炎病毒引起的急性传染病,主要通过蚊虫叮咬传播,严重威胁着人类的健康。
在这篇科普文章中,我们将深入了解乙脑的相关知识,包括其传播途径、症状、预防和治疗方法。
一、传播途径乙脑病毒主要存在于猪、牛等家畜体内,蚊虫叮咬了感染乙脑病毒的动物后,再叮咬人类,就可能将病毒传播给人。
其中,三带喙库蚊是主要的传播媒介。
乙脑的流行具有明显的季节性,多发生在夏季和秋季,这与蚊虫的繁殖和活动高峰期密切相关。
二、症状表现乙脑的潜伏期一般为10 - 14天。
发病初期,患者常出现发热、头痛、恶心、呕吐等症状,容易被误认为是普通感冒。
随着病情的发展,患者可能会出现高热、抽搐、意识障碍、呼吸衰竭等严重症状。
儿童和老年人是乙脑的易感人群,且病情往往较为严重,可能留下神经系统后遗症,如智力障碍、肢体瘫痪等。
三、预防措施(一)防蚊灭蚊这是预防乙脑的关键措施。
可以采取以下方法:1.安装纱窗、蚊帐,使用蚊香、驱蚊液等驱蚊产品。
2.清除居住环境周围的积水,减少蚊虫滋生地。
3. 户外活动时,尽量穿长袖长裤,避免在蚊虫活动高峰期外出。
(二)疫苗接种接种乙脑疫苗是预防乙脑最有效的方法。
我国目前使用的乙脑疫苗有减毒活疫苗和灭活疫苗两种。
儿童应按照国家免疫规划程序按时接种乙脑疫苗,成人如果未曾接种过乙脑疫苗,也可以咨询医生进行补种。
(三)加强家畜管理做好猪、牛等家畜的饲养管理,搞好家畜棚舍的环境卫生,降低蚊虫滋生的机会。
同时,对家畜进行乙脑疫苗的接种,可有效减少病毒的传播。
四、治疗方法一旦确诊乙脑,应立即住院治疗。
治疗原则主要包括对症治疗和支持治疗:1.症治疗:针对患者的发热、抽搐、呼吸衰竭等症状进行相应的处理,如使用退烧药、镇静药、呼吸兴奋剂等。
2. 支持治疗:维持患者的水、电解质平衡,保证营养供应,加强护理,预防并发症的发生。
虽然乙脑是一种严重的传染病,但只要我们了解其传播途径,采取有效的预防措施,及时治疗,就能够有效地控制乙脑的发生和传播,保护自己和家人的健康。
中国流行性乙型脑炎发病数量、死亡人数、治疗及防控措施一、流行性乙型脑炎概况流行性乙型脑炎(简称乙脑)是由乙脑病毒引起的以脑实质炎症为主要病变的急性传染病。
临床以高热、惊厥、意识障碍、呼吸衰竭、惊厥、病理反射、脑膜刺激征等症状为特征。
二、流行性乙型脑炎发病数量及死亡情况2020年中国流行性乙型脑炎发病数量为288例,相比2019年减少了128例;死亡人数为9例,相比2019年减少了4例。
2020年中国流行性乙型脑炎发病率为0.0205/10万,死亡率为0.0006/10万;2019年中国流行性乙型脑炎发病率为0.0298/10万,死亡率为0.0009/10万。
三、流行性乙型脑炎防控措施预防应采取以防蚊、灭蚊及预防接种为主的综合措施。
四、流行性乙型脑炎治疗方法目前尚无特效抗病毒药物,积极的对症、支持治疗,及预防并发症。
重点是处理好高热、抽搐和呼吸衰竭。
(一)、一般治疗病室应安静,对病人要尽量避免不必要的刺激。
注意口腔及皮肤的清洁,防止发生褥疮。
注意精神、意识、体温、呼吸、脉搏、血压以及瞳孔的变化。
给足够的营养及维生素。
(二)、对症、支持治疗1、降温物理降温及药物相结合,减少氧耗,防止惊厥。
2、镇惊镇静剂使用原则: ①宜早用;②肌肉松弛后即停;③掌握剂量, 注意给药时间。
常用安定、水合氯醛等。
3、解除呼吸道阻塞吸痰、给予雾化吸入、必要时气管切开。
4、防止中枢性呼吸衰竭持续吸氧、甘露醇脱水、酚妥拉明静注改善微循环。
5、注射干扰素、胸腺素、特异性转移因子等药物。
6、恢复期及后遗症期物理治疗及功能锻炼。
流行性乙型脑炎(二)-病例分析
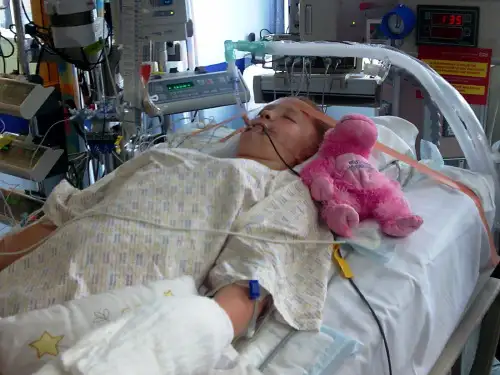
病史摘要:患儿,男,4岁,于7月23日送达本院,入院时家长述患儿晨起自述头痛,高热不退,嗜睡,于中午开始呕吐,颈部发硬。
体温40℃,面色苍白无光泽,神志不清,时有惊厥,两侧瞳孔不等大,光反射迟钝,呼吸深浅不均,节律不齐,听诊肺部有湿性啰音。
1小时后患儿忽然一阵强烈抽搐,立即呼吸骤停,抢救无效死亡。
抽取脑脊液呈微浊状,压力增高,白细胞总数增多。
中性粒细胞略有增高。
肉眼可见脑组织膨隆,血管充血。
镜下可见血管扩张充血,其周有大量的淋巴细胞浸润,神经细胞部分出现变性和坏死,并可见部分区域有软化灶形成。
分析题:
1、本病的病理诊断是什么?依据是?
2、如何鉴别流行性脑脊髓膜炎和流行性乙型脑炎?
参考答案:
流行性乙型脑炎;依据:高热、头痛、呕吐、嗜睡、抽搐;神志不情、惊厥、瞳孔不等大等;脑脊液检查所见;病理所见。
1.比较如下表:。
流行性乙型脑炎诊疗指南【概述】流行性乙型脑炎(Epidemic Encephalitis B)简称乙脑,是乙脑病毒引起的以中枢神经系统损害为主的急性传染病。
临床以高热、意识障碍、惊厥、脑膜刺激征为特征。
重症可留下不同程度神经系统后遗症。
人群普遍易感,但感染后仅1/300~1/500的人发病,且以10岁以下儿童发病最高。
感染后具有持久免疫力。
本病流行具有明显季节性,以蚊虫繁殖、活动猖獗之7、8、9三月发病最集中。
近年来在我国广泛的接种乙脑疫苗后,其发病率及病死率均有明显下降。
【病史要点】1.流行病学询问当地有无乙脑流行,有无接触蚊虫机会,有无乙脑预防接种史。
2.临床表现询问起病缓急,体温高低及热型(大多急性起病,体温呈逐渐升高趋势)。
意识障碍出现的时间、特点、程度及变化。
头痛、呕吐、惊厥的发生时间,发作情况,与热程的关系。
【体检要点】判断意识障碍程度,检查脑膜刺激征,病理反射征,及颅内高压征(婴幼儿前囟饱满及紧张度)存在与否,腹壁、提睾、膝等反射减弱、消失或亢进变化,肌张力高低,眼球活动与瞳孔变化。
呼吸节律变化。
球结膜是否水肿。
【辅助检查】9/L,20)×10分类以中性白细胞总数达(10~1.血常规粒细胞为主。
2.脑脊液常规呈病毒性脑膜炎改变。
白细胞计数多6/L,早期以中性粒细胞为主,后以淋巴细胞500)×10在(50~为主。
蛋白轻度升高,糖和氯化物正常。
3.脑电图和头颅影像学脑电图一侧或双侧颞叶有弥漫性慢波和尖棘波。
脑CT和MRI显示弥漫性脑水肿征象。
脑干脑炎者见脑干部位病灶。
4.病原学检查1)特异性IgM抗体检查血清特异性IgM抗体于感染后4日即可出现,持续3~4周,单份血清即可做出早期快速诊断。
阳性率在39%~93.5%之间。
脑脊液特异性IgM抗体优先于血清中出现,且持续时间较血清中抗体为久,可用于早期诊断。
2)病毒分离可取血和脑脊液进行病毒分离,极少阳性。
尸检脑组织分离病毒阳性率较高。