浆膜腔积液检验(实用版)
- 格式:ppt
- 大小:2.71 MB
- 文档页数:10

浆膜腔积液常规检验步骤
一、一般性状检查:记录标本颜色、透明度、有无凝块,可按浆液性、黏液
性、黄色透明、脓样混浊、乳糜样、血样等到报告。
二、蛋白定性(李凡他试验):取100ML量筒,加蒸馏水100ML,滴入冰乙
酸0.1ML,充分混匀,静止数分钟,将穿刺液千近量筒液面逐滴轻轻滴下,在黑色前景下观察白色雾状沉淀的发生及下降速度
结果判断:阴性:清晰不显雾状可疑(±):渐呈白雾状
阳性(+)加后呈白雾状(2+)白薄云状(3+)白浓云状
注意应与生化蛋白结果相吻合
三、细胞总数
1.非血性标本:混匀标本直接充入计数池,计数4个大方格红、白细胞总数,
总数÷4×10即为计数结果(如细胞较多可计数一个大方格后×10为计数结果),报告为计数结果×106/L
2.血性标本:将混匀的标本用生理盐水稀释液稀释后进行计数,稀释比例按细
胞总量决定
四、白细胞计数
1.非血性标本:小试管内放入冰乙酸1-2滴,转动试管,使内壁沾有冰乙酸后
倾去之,然后滴加混匀的标本3-4滴,数分钟后,混匀充入计数池,计数4个大方格白细胞总数,总数÷4×10即为计数结果(如细胞较多可计数一个大方格后×10为计数结果),报告为计数结果×106/L
2.血性标本:将混匀的标本用白细胞稀释液稀释后进行计数,稀释比例按细胞
总量决定,计数结果应按下公式进行校正
白细胞校正数=积液标本白细胞计数结果—积液标本红细胞计数结果×外周血白细胞数÷外周血红细胞数(单位应一致)
3. 白细胞分类:计数过程中直接进行分类,如需进一步进行形态学检查,应对穿刺液离心取深沉物涂片瑞氏染色镜检。

浆膜腔积液检查参考值胸膜液:<30ml;腹膜液:<lOOml;心包膜液:20-50ml。
临床意义:在正常情况下,浆膜腔内有少量液体起润滑作用。
若有多量液体贮留,形成积液,即为病理变化。
这些积液因部位不同而分别称为胸膜积液(胸水)、腹膜积液(腹水)、心包积液等。
临床上分为漏出液和渗出液两类,漏出液为非炎症所致,渗出液为炎症、肿瘤所致。
2、颜色1.红色血性:常见于急性结核性胸、腹膜炎,出血性疾病,恶性肿瘤,穿刺损伤等。
2.黄色脓性或脓血性:常见于化脓性细菌感染如葡萄球菌性肺炎合并脓胸时。
3.乳白色:常见于丝虫病、淋巴结结核及肿瘤、肾病变、肝硬化、腹膜癌等。
4.绿色:见于铜绿假单胞菌感染。
5.黑色:提示胸膜曲霉菌感染。
6.粘稠样积液:提示恶性间皮瘤。
7.含”碎屑”样积液:常见类风湿性病变。
8.混浊性积液:见于结核性胸、腹膜炎,阑尾炎穿孔,肠梗阻等引起的腹膜炎等。
3、透明度漏出液清晰或微混,渗出液多混浊。
4、比重小于1. 018为漏出液;大于1.018为渗出液。
5、pH测定浆膜腔积液pH测定有助于鉴别良性积液或恶性积液。
恶性积液pH多>7.4,而化脓性积液则多<7.2。
6、计数及其分类漏出液细胞较少,常<0.1×109/L,以淋巴细胞为主,并有少量间皮细胞。
渗出液细胞较多,常>0.5×109/L,各种细胞增高见于:(1)中性分叶核粒细胞增多:常见于化脓性渗出液,结核性浆膜炎早期亦可见中性粒细胞增多。
(2)淋巴细胞增多:主要提示慢性疾病,如结核性、梅毒性、肿瘤等渗出液。
慢性淋巴细胞性白血病如乳糜性积液时,也可见淋巴细胞增多。
(3)嗜酸性粒细胞增多:常见于变态反应和寄生虫病所致的渗出液。
多次穿刺刺激、人工气胸、脓胸、手术后积液、肺梗塞、充血性心力衰竭、系统性红斑狼疮、何杰金病、间皮瘤等,均可见嗜酸性粒细胞在积液中增多。
(4)组织细胞增多:在炎症情况下,除可出现大量中性粒细胞外,常伴有组织细胞。




浆膜腔积液常规检测规程1. 目的检测分析浆膜腔积液性质,为临床诊断和治疗提供依据。
2. 检测项目浆膜腔积液颜色、透明度、比密、蛋白、白细胞计数及分类。
3. 检测原理3.1 肉眼观察和显微镜形态学识别。
3.2蛋白定性(李凡它反应):浆膜粘蛋白在酸性条件下可产生白色云雾状沉淀。
3.3 蛋白定量:双缩脲法。
4. 标本采集及运送4.1 标本采集:浆膜腔积液标本由临床医师行胸腔穿刺术,腹腔穿刺术或心包穿刺术分别采集。
4.2 标本要求:送验标本最好留取中段液体于消毒容器试管或消毒瓶内,至少留2ml。
为防止出现凝块,细胞变性、细菌破坏自溶等,应即时送验及检查,生化检查标本宜用肝素抗凝,常规检验宜用EDTA-K2 抗凝。
4.3 标本采集后立即送检,室温运送。
4.4 标本拒收标准:污染、久置、无标识、条码标本拒收。
5. 仪器、器材及试剂仪器:TOSHIBA 全自动生化分析仪;光学显微镜器材:牛鲍氏计数板;比重计;移液器试剂:TOSHIBA 总蛋白检测试剂盒;李凡他试剂;冰乙酸6. 检验程序6.1 浆膜腔积液理学检查6.1.1 观察浆膜腔积液颜色6.1.2 观察浆膜腔积液透明度观察时可轻摇标本,以肉眼观察浆膜腔积液透明度变化。
6.1.3 比密测定充分混匀的浆膜腔积液,缓慢倒入比重筒中,以能悬浮起比重计为宜。
将比重计轻轻放入装有浆膜腔积液的筒中并加以捻转,待其静置自由悬浮于浆膜腔积液中(勿使其接触比重筒壁),读取液体凹面相重合的比重计上的标尺刻度数值并作记录。
6.2 浆膜腔积液蛋白定量检测参见临床生物化学TOSHIBA 全自动生化分析仪总蛋白检测操作规程。
6.3 浆膜腔积液白细胞计数及分类6.3.1 浆膜腔积液白细胞计数6.3.1.1取洁净试管一只,滴入1-2 滴冰乙酸,转动试管,使内壁沾有冰乙酸后倾去之。
6.3.1.2充分混匀浆膜腔积液,滴加3-4 滴于试管内。
6.3.1.3数分钟后将标本混匀,用微量吸管吸取标本充入牛鲍氏计数板,计数10 个大方格内白细胞总数。

第十三章浆膜腔积液检验正常情况下,人体的胸腔、腹腔和心包腔、关节腔统称为浆膜腔,内有少量的起润滑作用的液体。
病理情况下,浆膜腔内有大量液体潴留而形成浆膜腔积液。
根据产生的原因及性质不同,将浆膜腔积液分为漏出液和渗出液。
漏出液与渗出液产生机制和原因见表1-13-1。
表1-13-1漏出液与渗透液产生机制和原因第一节胸腔、腹腔和心包腔积液检查本节考点:(1)标本采集与保存(2)理学检查(3)化学检查(4)显微镜检验(5)质量控制(6)临床应用(一)标本采集与保存积液标本分别行胸腔穿刺术、腹腔穿刺术和心包腔穿刺术采集。
胸腔穿刺适应证为:①原因不明的积液或伴有积液症状。
②需进行诊断性或治疗性穿刺的患者。
腹腔穿刺的适应证为:①新发生的腹腔积液。
②已有腹腔积液且有突然增多或伴有发热的患者。
③需进行诊断或治疗性穿刺的患者。
心包腔穿刺的适应证为:①原因不明的大量心包积液。
②有心包填塞症状需进行诊断性或治疗性穿刺的患者。
穿刺成功后,留取中段液体于无菌的容器内。
理学检查、细胞学检查和化学检查各留取2ml,厌氧菌培养留取1ml,结核杆菌检查留取1Oml。
由于积液极易出现凝块、细胞变性、细菌破坏和自溶等,所以留取标本后应及时送检,不能及时送检的标本可加入适量乙醇以固定细胞成分。
理学检查和细胞学检查宜采用EDTA-Na2抗凝,化学检查宜采用肝素抗凝。
另外,还要留取1份不加任何抗凝剂,用于检查积液的凝固性。
(二)理学检查1.量:正常浆膜腔内均有少量的液体。
病理情况下液体增多,其量与病变部位和病情严重程度有关,可由数毫升至上千毫升。
2.颜色:肉眼观察浆膜腔积液颜色,分别以淡黄色、黄色、红色、白色、绿色等描述。
一般渗出液颜色随病情而改变,漏出液颜色较浅。
正常浆膜腔液为淡黄色。
病理情况下可出现不同的颜色变化及临床意义(表1-13-2)。
表1-13-2 浆膜腔积液的颜色变化及临床意义的浑浊,乳糜液因含有大量脂肪呈浑浊外观。
漏出液因其所含细胞、蛋白质少,且无细菌而呈清晰透明外观。



浆膜腔积液常规检查简易操作规程
一、一般性状检查
记录标本送检量、颜色及透明度,有无凝固物质或沉淀物,可按浆液性、粘液性、黄色透明、脓样浑浊、乳糜样、血样等报告。
二、浆膜粘蛋白定性试验(Rivalta反应)
取100m1量筒,加蒸馏水100m1,滴入冰醋酸0.1ml(pH3—5),充分混匀,静止数分钟,将穿刺液靠近量筒液面逐滴轻轻滴下,在黑色背景下观察。
结果判断
滴下穿刺液后,如见浓厚的白色云雾状沉淀很快地下降,而且形成较长的沉淀物,即Rivalta反应阳性。
如产生白色浑浊不明显,下沉缓慢,并较快消失者为阴性反应。
三、细胞学检查
1、细胞总数及有核细胞计数
计数方法基本与脑脊液相同,漏出液中有核细胞数量常在100×106/L以下;渗出液中有核细胞数量较多,常在500×106/L以上。
2、细胞分类
穿刺液应在抽出后立即离心,用沉淀物涂片后以瑞氏染色法进行分类。
必要时制备稍厚涂片,在干燥前放置乙醚乙醇等量混合液中固定30min,用苏木素—伊红(HE)或巴氏法染色查找癌细胞。
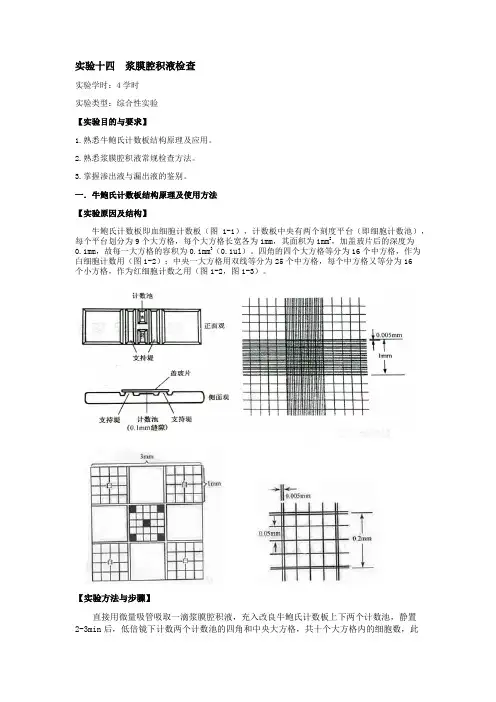
实验十四浆膜腔积液检查实验学时:4学时实验类型:综合性实验【实验目的与要求】1.熟悉牛鲍氏计数板结构原理及应用。
2.熟悉浆膜腔积液常规检查方法。
3.掌握渗出液与漏出液的鉴别。
一.牛鲍氏计数板结构原理及使用方法【实验原因及结构】牛鲍氏计数板即血细胞计数板(图1-1),计数板中央有两个刻度平台(即细胞计数池),每个平台划分为9个大方格,每个大方格长宽各为1mm,其面积为1mm2,加盖玻片后的深度为0.1mm,故每一大方格的容积为0.1mm3(0.1ul)。
四角的四个大方格等分为16个中方格,作为白细胞计数用(图1-2);中央一大方格用双线等分为25个中方格,每个中方格又等分为16个小方格,作为红细胞计数之用(图1-2,图1-3)。
【实验方法与步骤】直接用微量吸管吸取一滴浆膜腔积液,充入改良牛鲍氏计数板上下两个计数池,静置2-3min后,低倍镜下计数两个计数池的四角和中央大方格,共十个大方格内的细胞数,此为浆膜腔积液细胞数/ul,×106即得出每升浆膜腔积液细胞总数。
为了准确计数,对于压在线上的细胞计数可采用数上不数下,数左不数右的原则,以避免重复或漏数。
见图1-4。
图1-4 细胞计数原则(计数黑点,不计数白点)二.浆膜腔穿刺液一般性状检查人体的胸腔、腹腔、心包腔统称为浆膜腔,生理状态下,腔内有少量液体起润滑作用,不易采集到。
病理状态下,腔内有多量液体潴留,称为浆膜腔积液。
根据积液产生原因及性质不同将其分为漏出液和渗出液两大类。
漏出液为非炎性积液,形成原因有:毛细血管流体静压增高、血浆胶体渗透压减低及淋巴回流受阻。
渗出液为炎性积液,炎性时由于微生物的毒素、组织缺氧以及炎性介质等作用使血管内皮细胞受损,导致血管通透性增加以致血液中大分子物质如清蛋白、球蛋白、纤维蛋白原等及各种细胞成分都能渗出血管壁。
渗出液形成主要原因:①感染性:如化脓性细菌、分枝杆菌、病毒或支原体等。
②非感染性:如外伤、化学性刺激(血液、尿素、胰液、胆汁和胃液)。
浆膜腔积液检验摘要】在病理情况下,浆膜腔内液体的产生和吸收平衡遭到破坏,过多的液体在腔内积聚形成积液。
目的讨论浆膜腔积液检验。
方法理学检验、化学检验、显微镜检验。
结论对浆膜腔积液进行检查有助于医生对患者临床表现进行诊断。
【关键词】浆膜腔积液检验在病理情况下,浆膜腔内液体的产生和吸收平衡遭到破坏,过多的液体在腔内积聚形成积液。
一理学检验(一)量因部位及病情而异,可由数毫升至数升。
(二)颜色漏出液多为淡黄色;渗出液为深黄色或其他颜色。
(三)透明度漏出液多为清亮的液体;渗出液常因含大量细胞、细菌、乳糜等而呈不同程度的浑浊。
(四)凝固性漏出液中含纤维蛋白原甚少,一般不凝固,放置后可有微量纤维蛋白析出;渗出液含纤维蛋白原较多,并有大量细胞和组织分解产物,故可自凝并有凝块出现。
(五)比密漏出液比密多在1.015以下;渗出液比密多在1.016以上。
(六)pH漏出液的pH为7.46±0.05,渗出液的ph则较低,如脓胸穿刺液可低至6.93~6.95±0.06~0.16,结核性胸水的pH一般<7.39。
二化学检验(一)浆膜黏蛋白定性(Rivalta反应)试验[结果判断]阴性:清晰不显雾状。
可疑(±):渐呈白雾状。
阳性(+):加后呈白雾状。
(2+):白薄云状。
(3+):白浓云状。
[临床意义]漏出液为阴性反应;渗出液为阳性反应。
因渗出液中含较多浆膜黏蛋白,但如漏出液经长期吸收,蛋白浓缩后,也可呈阳性反应。
有人主张用高血清一腹白蛋白的梯度(SAAG:血清白蛋白浓度减去腹水白蛋白浓度)来鉴别漏出液与渗出液,漏出液是指高SAAG≥11g/L,渗出液是指低SAAG<11g/L。
SAAG≥11g/L常会出现门脉高压;梯度越大,门脉压越高,SAAG<11g/L,一般不出现门脉高压。
(二)蛋白定量测定[检测方法]同血清总蛋白测定,自动生化分析仪法。
[临床意义]漏出液蛋白总量多在30g/L以下;渗出液多在30g/L以上。